Гестационный сахарный диабет при беременности: о чем должна знать будущая мама
Содержание:
- Лечение фетопатии
- Что делать во время беременности
- Низкоуглеводная диета
- Лечение гестационного диабета в домашних условиях
- Гестационный сахарный диабет при беременности: последствия и риски
- Коротко об осложнениях
- Диагностика ГСД во время беременности
- Лечение гестационного диабета беременных
- Прегестационный диабет
Лечение фетопатии
Так как уровень сахара у новорожденного снижен, чтобы избежать гипогликемии, нужно через полчаса после рождения ребенку ввести 5%-й раствор глюкозы. Кормление такого ребенка проводится каждые два часа. При недостатке молока матери используют сцеженное молоко других рожениц.
При нарушении дыхательной функции проводят искусственную вентиляцию легких. При необходимости вводят сурфактант, необходимый для осуществления первого вдоха и раскрытия легких ребенка. При расстройствах нервной системы прописывают введение кальция и магния.
Желтушность кожи и глазных склер лечат ультрафиолетовым излучением. Глаза прикрывают во время процедуры повязкой. Время процедуры тщательно контролируется врачами во избежание возможных ожогов.
Чтобы ребенок не пострадал от такого заболевания и родился здоровым, мать, имеющая гестационный диабет (сахарный диабет беременных), должна делать все необходимое, чтобы снизить уровень сахара в крови, проходить нужные обследования, соблюдать диету, тогда ребенок родится без таких проблем.
Что делать во время беременности
Основной метод профилактики гестационного диабета во время беременности – поддержание здорового образа жизни. В первую очередь он включает диету и физическую активность: в идеале, профилактика должна быть продолжением мероприятий, начатых до беременности.
Профилактическая диета во время беременности
При беременности может быть рекомендована средиземноморская диета. Важные продукты в рационе – фрукты, зеленые листовые овощи, рыба, мясо птицы, орехи. Ученые , что беременным женщинам следует получать консультации диетолога, чтобы лучше понимать паттерны здорового питания.
Упражнения во время беременности
Упражнения – эффективный метод контроля веса и улучшения метаболизма глюкозы. Крупный анализ показал, что они могут снижать риск диабета беременных на 28% по сравнению с показателями физически пассивных женщин. Можно заниматься как аэробными, так и силовыми упражнениями.
Наиболее распространенная рекомендация по поводу физической активности для беременных женщин – упражняться не менее 150 минут в неделю или 30 минут в день. Но перед началом регулярных занятий необходимо пройти врачебное обследование и получить разрешение.
Таким образом, хотя диабет беременных и не всегда можно предотвратить, существуют доступные инструменты для его профилактики.
Низкоуглеводная диета
Согласно проведенным исследованиям, показывает наилучшие результаты при терапии ГСД. Также, как и в случае с диетой Арбатской, питание должно быть основано на преобладании в рационе пищи с низким уровнем гликемического индекса.
Приблизительное меню на один день, при диете такого типа, может выглядеть следующим образом.
- Завтрак. 250 г каши (необходимо исключить манную и рисовую). Несколько кусочков сыра с ржаным хлебом. Черный чай (сахар не добавлять).
- Второй завтрак. Яблоко.
- Овощной салат 100 г. Борщ. Котлеты на пару.
- Полдник. 100 г творога. Чай или отвар шиповника.
- Ужин. Тушеная капуста с вареным мясом.
Мнение экспертаБоровикова Ольга
В целом, рацион низкоуглеводной диеты может быть достаточно разнообразным, в особенности если тщательно изучить продукты, которые можно употреблять в пищу. Для составления более подробного меню лучше обратиться за помощью к диетологу или эндокринологу.
Лечение гестационного диабета в домашних условиях
Благополучное протекание беременности во многом зависит от Вас. Гестационный диабет, как и другой тип диабета, невозможно вылечить только с помощью медицинских препаратов. Ваш лечащий врач и диетолог дадут рекомендации, как изменить свой образ жизни, чтобы справиться с заболеванием. Владение всей информацией об этом заболевании — первый шаг к здоровой беременности. Если Вы знаете, как питание и физические упражнения влияют на уровень сахара в крови, Вы можете сами его контролировать, и, следовательно, предотвратите много проблем в будущем.
Лечение гестационного диабета в домашних условиях предполагает здоровое питание, регулярное занятие физическими упражнениями и постоянный контроль уровня сахара в крови.
Здоровый рацион питания
Здоровый рацион и режим питания поможет удерживать уровень сахара в крови в пределах нормы. Как только Вам поставили диагноз «гестационный диабет», следует немедленно проконсультироваться с диетологом, который разработает специальный план питания именно для Вас. Вам порекомендуют записывать все, что Вы едите, с целью контроля веса. Диетолог также научит, как подсчитывать и распределять употребляемые углеводы в течение дня.
[], []
Регулярные физические нагрузки
Постоянная умеренная активность в период беременности помогает организму лучше использовать инсулин, что способствует контролю уровня сахара в крови. Часто при гестационном диабете достаточно просто физических упражнений и употребления полезных продуктов. Постарайтесь умеренно быть активной, по крайней мере, 2.5 часа в неделю. Можно заниматься по 30 минут 5 дней в неделю или распределить нагрузку на несколько раз по 10 минут каждый день.
Если Вы до беременности вели пассивный образ жизни, поговорите с врачом по поводу того, как лучше начать заниматься спортом. Для беременных женщин, например, подойдет езда на велосипеде в положении лежа. Можно записаться в специальную спортивную группу для беременных или начать посещать бассейн.
Если активный и здоровый образ жизни способствуют нормализации уровня сахара в крови, нет необходимости во введении инсулина. Если врач все же рекомендует вводить инсулин, во время занятий физическими упражнениями следует всегда иметь под рукой сладкие продукты быстрого действия на случай проявления симптомов низкого уровня сахара в крови. В этом случае нужно прекратить занятие, проверить уровень сахара в крови и перекусить.
[], [], [], [], [], [], [], [], [], []
Проверка уровня сахара в крови
Неотъемлемой частью лечения гестационного диабета является контроль уровня сахара в крови. Каждый день нужно делать тест на сахар 4 раза (утром перед завтраком и по истечению часа после каждого приема пищи). Если Вы вводите инсулин, контролировать уровень сахара следует 6 раз в день (до и через час после еды). Частый контроль сахара в крови кажется иногда изнурительным занятием, но осознание того, что его уровень находится в пределах нормы, поможет успокоиться и отбросить все негативные мысли.
[], [], [], []
Другие важные моменты
Если здоровое питание и активный образ жизни не способствуют нормализации уровня сахара в крови, врач порекомендует вводить инсулин.
- Не пытайтесь сбросить вес во время беременности, если до этого Вы были крупной. Просто проконсультируйтесь с врачом, сколько можно Вам набрать килограмм в период беременности.
- Врач может порекомендовать следить за шевелением плода, чтобы узнать, не уменьшилось ли количество толчков. Как правило, плод начинает шевелиться на 18 недели и двигается несколько раз в день. Если Вам кажется, что давно не ощущали шевеления, полежите на левом боку 30 минут или дольше. Если шевеления не ощущаются, свяжитесь с врачом.
- Если Вы вводите инсулин, уровень инсулина может падать до критического предела. Хотя это и случается достаточно редко при гестационном диабете, беременная женщина должна помнить о симптомах низкого уровня сахара в крови и иметь всегда под рукой сладкие продукты быстрого действия.
Что следует принять во внимание?
В большинстве случаев уровень сахара в крови беременной женщины возвращается к норме на протяжении нескольких часов после рождения ребенка. Если у Вас уже диагностировали гестационный диабет, велик риск его повторения во время следующей беременности. Не исключается также возможность развития диабета типа 2 в старшем возрасте. Переход на здоровый образ жизни во время беременности (и последующее его соблюдение) — профилактика диабета и залог здоровья. Если Вы обеспокоены состоянием здоровья, своего или ребенка, проконсультируйтесь с врачом.
[], [], [], []
Гестационный сахарный диабет при беременности: последствия и риски
Это заболевание, если не принимать никаких действий, опасно как для будущей мамы, так и для ребенка.
- Принято считать, что такой диабет проходит самостоятельно сразу после родов, но не всегда так бывает, и у женщины могут диагностировать в дальнейшем такое заболевание второго и даже первого типов.
- Если такое состояние проходит само собой, необходимо тщательное обследование и дальнейший контроль углеводного обмена в организме. Т. к. у таких женщин большая вероятность развития сахарного диабета в дальнейшем.
- Могут также возникать инфекции мочеполовой системы. Это связано с тем, что сахар в крови увеличивается, и через мочу выводится большее количество глюкозы, что и провоцирует такое неприятное явление.
- Для беременной такое состояние еще и опасно возникновением позднего токсикоза (эклампсии), патологическими изменениями в почках и возможными кровотечениями после родов.
- Как правило, при таком диагнозе у женщины ребенок развивается достаточно большим (при рождении вес может достигать более 4 кг) и непропорциональным (головка и ножки меньше, чем плечики). Такие пропорции затрудняют проведение естественных родов, и беременной могут рекомендовать родоразрешение путем кесарева сечения.
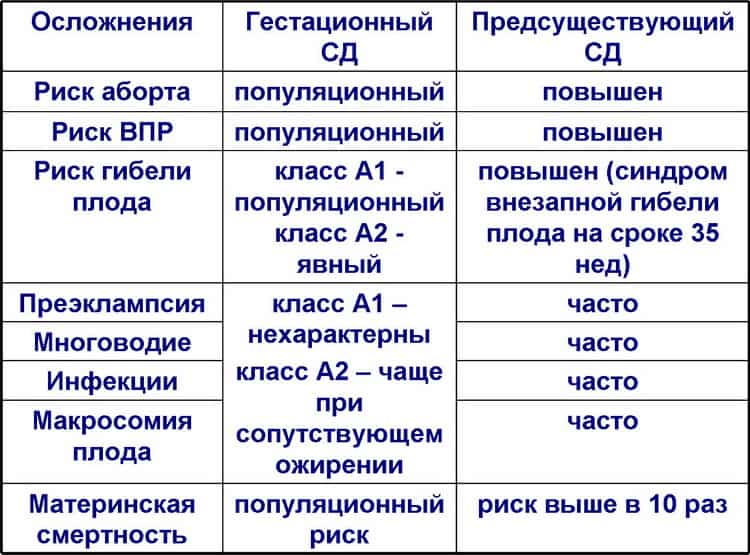
Но, несмотря на размеры плода, у будущего малыша могут развиться и другие проблемы:
- В дальнейшем такие дети склонны к сахарному диабету, который может возникнуть уже в детстве.
- У крохи также могут быть проблемы с печенью, селезенкой, а также может произойти недоразвитие легочной ткани.
- Возможно еще появление инфекций, из-за возникших инфекций мочеполовой системы у матери.
- Еще одним достаточно распространенным заболеванием, которое может возникнуть у новорожденного на фоне гестационного диабета, является гипогликемия. Это очень опасное состояние, при котором уровень глюкозы у крохи через 2-3 часа после рождения резко падает, несвоевременная помощь может привести к летальному исходу ребенка.

Коротко об осложнениях
Несмотря на то, что сам гестационный диабет не особо беспокоит женщину, но он приносит множество проблем, что говорит о том, насколько он опасен.
При гестационном диабете под угрозой находятся здоровье и жизнь ребенка и здоровье матери.
От хронически повышенного сахара в организме матери страдает ребенок. Дело в том, что в первом триместре, когда идет закладка и развитие основных органов, повышенный сахар и нехватка инсулина мешают ребенку нормально развиваться. Переизбыток глюкозы скапливается в крови, в то время как клетки страдают от ее нехватки, это приводит к сбоям в развитии внутренних органов плода.
На следующем этапе развития, когда органы ребенка уже начинают работать, его поджелудочная железа вынуждена работать с большой нагрузкой. Ведь ей приходится синтезировать инсулин за двоих – за себя и за мать. Это сильно перегружает ее, что впоследствии может привести к развитию сахарного диабета новорожденных, за счет того, что поджелудочная железа просто не выдерживает такой огромной нагрузки.
Второй вариант развития событий – поджелудочная железа работает с удвоенной силой, привыкает работать в таком режиме. После рождения ребенка его поджелудочная продолжает так же работать, что приводит к гиперинсулинемии, а это очень опасно, так как постоянные гипогликемии у такого маленького ребенка сложно уловить, а ценой пропущенной гипогликемии может быть жизнь ребенка.
Если компенсация матери во время беременности плохая и случаются частые гипогликемии, это тоже отрицательно сказывается на развитии ребенка.
При низком сахаре возникает нехватка кислорода, что мешает нормальному развитию ребенка и может привести к развитию многочисленных пороков развития плода. Нехватка кислорода также плохо сказывается на развитии и работе головного мозга ребенка, тормозя его нормальное развитие и приводя к необратимым последствиям.
Некомпенсированный гестационный диабет приводит к таким серьезным последствиям, как:
-
- многоводие
- гестоз
- повышенный риск развития замерших беременностей
- развитие очень крупного плода
- развитие гиперинсулинемии
- развитие гипогликемий новорожденных
- заражение плода инфекционными заболеваниями половых путей, которые развиваются у матери из-за постоянно повышенного сахара
- отравление плода ацетоном, который выделяется в большом количестве в организме матери из-за постоянной гипергликемии
Для матери плохая компенсация гестационного диабета тоже чревата плохими последствиями.
В самую первую очередь от повышенного сахара в совокупности с той нагрузкой, которую оказывает беременность на организм, страдают сосуды.
Излишек глюкозы выделяется почками, с мочой выходит большое количество глюкозы. Это оказывает воздействие на само почки, нарушая их работу и приводя к различным нарушениям, таким как нефропатия, инфекции моче-выделительной системы. Крайней степенью поражения является хроническая почечная недостаточность, которая может привести к полному отмиранию почек и необходимости диализа для дальнейшего поддержания жизни.
Декомпенсация не проходит бесследно и для ног женщины – отеки, боли, судороги, нейропатия (нарушение сосудов) – все это весьма болезненные осложнения, от которых впоследствии будет сложно, а подчас, и невозможно избавиться.
Высокий сахар приносит вред и для глаз – нарушение кровообращения глаз, приводит к нарушениям в сетчатке, хрусталике. Возможно развитие нарушения зрения, повышение глазного давления, отслоение сетчатки, повышение хрупкости сосудов, развитие глаукомы и катаракты.
Многие из этих нарушений невозможно будет скомпенсировать на нормальный уровень, если во время не взяться за компенсацию диабета.
При хорошей компенсации матери во время беременности месяцы ожидания малыша должны пройти легко, родоразрешение будет назначено в срок и, скорее всего, будут показаны естественные роды.
Диагностика ГСД во время беременности
Первым пунктом диагностики гестационного диабета является оценка риска его развития. При постановке женщины на учет в женскую консультацию оценивается ряд показателей, например, таких как возраст и вес беременной, акушерский анамнез (наличие гестационного диабета во время прошлых беременностей, рождение детей весом более 4 кг, мертворождение и другие), семейный анамнез (наличие СД у родственников) и так далее. Заполняется такая таблица:
| Параметры | Высокий риск |
Умеренный риск |
Низкий риск |
| Возраст женщины старше 30 лет | Да/нет | да | Менее 30 |
| СД 2 типа у близких родственников | да | нет | нет |
| ГСД в анамнезе | да | нет | нет |
| Нарушенная толерантность к глюкозе | да | нет | нет |
| Глюкозурия во время предшествующей или данной беременности |
да | Да/нет | нет |
| Гидрамнион и крупный плод в анамнезе |
Да/нет | да | нет |
| Рождение ребенка весом более 4000 г или мертворождение в анамнезе |
Да/нет | да | нет |
| Быстрая прибавка веса во время данной беременности |
Да/нет | да | нет |
| Избыточный вес (> 20% от идеального) | Да | да | нет |
Обратим внимание на параметр «Рождение ребенка весом более 4 кг». Он включен в оценку риска развития гестационного диабета неслучайно
Рождение такого малыша может свидетельствовать о развитии в будущем как истинного сахарного диабета, так и гестационного. Следовательно, в будущем момент зачатия необходимо планировать и постоянно контролировать уровень сахара в крови.
Определив риск развития сахарного диабета, врач выбирает тактику ведения.
Второй шаг — забор крови с целью определения уровня сахара, что должно быть сделано несколько раз за беременность. Если хотя бы раз содержание глюкозы превысило 5 ммоль/л, проводят дальнейшее обследование, а именно глюкозотолерантный тест.
Когда тест считают положительным? При проведении теста с нагрузкой 50 г глюкозы оценка уровня гликемии производится натощак и через 1 час. В случае, если глюкоза натощак превышает 5,3 ммоль/л, а через 1 час значение выше 7,8 ммоль/л, то необходимо назначение теста со 100 г глюкозы.
Диагноз гестационного сахарного диабета выставляется, если глюкоза натощак — более 5,3 ммоль/л, через 1 час — выше 10,0 ммоль/л, через 2 часа — выше 8,6 ммоль/л, через 3 часа — выше 7,8 ммоль/л
Важно: повышение только одно из показателей не дает основания для постановки диагноза. В этом случае тест нужно повторить еще раз через 2 недели
Таким образом, повышение 2 и более показателей свидетельствует о диабете.
Правила проведения теста:
- За 3 дня до обследования беременная находится на обычном для себя питании и придерживается обычной для себя физической активности
- Тест проводится утром натощак (после ночного голодания не менее 8 часов).
- После взятия пробы крови натощак пациентка должна в течение 5 минут выпить раствор глюкозы, состоящий из 75 грамм сухой глюкозы, растворенной в 250-300 мл воды. Повторная проба крови для определения уровня сахара крови берется через 2 часа после нагрузки глюкозой.
Нормальные значения гликемии:
- гликемия натощак — 3,3-5,5 ммоль/л;
- гликемия перед приемом пищи (базально) 3,6-6,7 ммоль/л;
- гликемия через 2 часа после еды 5,0-7,8 ммоль/л;
- гликемия перед отходом ко сну 4,5-5,8 ммоль/л;
- гликемия в 3.00 5,0-5,5 ммоль/л.
Если результаты исследования соответствуют норме, то повторно тест проводится на 24-28 неделе беременности, когда изменяется гормональный фон. На более ранних сроках ГСД часто не выявляется, а установление диагноза после 28 недель не всегда предотвращает развитие осложнений у плода.
Однако беременные женщины сталкиваются не только с высокими показателями сахара в крови. Иногда анализ крови «показывает» гипогликемию — низкое содержание сахара в крови. Чаще всего гипогликемия развивается при голодании. Во время беременности усиливается потребление глюкозы клетками и поэтому нельзя допускать длительных перерывов между приемами пищи и ни в коем случае нельзя «садиться» на диету, направленную на похудание. Также иногда в анализах можно встретить пограничные значения, которые всегда свидетельствуют всегда о более высоком риске развития болезни, поэтому необходимо строго контролировать показатели крови, придерживаться рекомендаций врача и соблюдать диету, назначенную специалистом.
Лечение гестационного диабета беременных
Основными направлениями терапии является изменение питания, повышение физической активности и применение инсулина.
Диета
Назначается всем пациенткам при обнаружении гестационного диабета
В первую очередь важно полностью отказаться от сахара, выпечки, кондитерских изделий. Из рациона исключают и продукты, которые быстро повышают глюкозу крови, имеют высокий индекс гликемии:
- мед, изюм, финики;
- пакетированные соки, сладкие напитки;
- рис, рисовая лапша;
- печеный картофель, картофельное пюре;
- фруктовые консервы, джемы, сиропы, варенье, топпинг;
- мороженое;
- отварная морковь;
- кукурузные хлопья, гранола, быстрые завтраки;
- чипсы, крекеры, сухарики;
- мюсли с изюмом;
- кукуруза и горошек;
- шоколад;
- пельмени.
Под запретом находятся жирные мясные продукты, жареная пища. Основу рациона должны составлять некрахмалистые овощи – капуста, огурцы, помидоры, баклажаны, кабачки, зелень. К ним добавляют:
- цельнозерновой хлеб (до 100 г в день);
- кашу из гречки, овса, пшеницы (не более 50 г сухого зерна);
- молочные продукты низкой жирности;
- филе курицы, индейки, мясо кролика, говядины без жира;
- отварную или запеченную рыбу.
Фрукты и ягоды разрешены, но нужно выбирать несладкие. За день можно съесть 1-2 средних плода и 100 г ягод. Если вес в норме, то калорийность рациона предусматривает поступление 30 ккал/кг, при умеренном повышении веса ее уменьшают до 25.
При ожирении рекомендуется 12-20 ккал на 1 кг, но не менее 1800 суммарно, так как при более ограниченном рационе не исключена вероятность образования кетоновых тел – кетоацидоз. Если такое состояние зафиксировано, то женщинам нужно добавить в рацион углеводы из овощей и круп.
При введении инсулина важно распределить поступление углеводов равномерно в течение дня, точно соблюдать время приема пищи после укола
Физическая активность
Для контроля за массой тела и улучшения показателей обмена рекомендуется не менее 150 минут в неделю отвести для занятий лечебной гимнастикой. Полезно плавание в бассейне, йога для беременных, прогулки на свежем воздухе. Упражнения при диабете помогают улучшить реакцию тканей на инсулин, ускоряют кровообращение и препятствуют сосудистым осложнением. Следует избегать резких движений и переутомления, регулярность занятий важнее их интенсивности.
Введение инсулина
Если через 2 недели применения диеты и лечебной физкультуры сахар в крови натощак больше 5,1 ммоль/л, а после еды превышает 6,7 ммоль/л, то показана инсулинотерапия. Ее также используют и при обнаружении диабетической фетопатии.
Назначают введение продленного инсулина перед сном и короткого за 30 минут до еды. Доза рассчитывается индивидуально в зависимости от веса, периода беременности и уровня глюкозы. Женщин обучают подсчету хлебных единиц и корректировке дозировок при изменениях рациона, физической активности, присоединении сопутствующих болезней.
В период применения инсулина измерения сахара проводятся:
- перед каждым введением;
- утром натощак;
- через час после еды;
- вечером за 2 часа до сна;
- при плохом самочувствии;
- в 3 часа ночи (в период подбора дозы).
Кроме глюкозы крови, женщинам рекомендуется:
- утром определить уровень кетоновых тел в крови или моче при помощи тест-полосок;
- не реже 2 раз в день измерить артериальное давление;
- контролировать шевеления плода;
- взвешиваться 1 раз в неделю.
Все эти данные следует внести в дневник самоконтроля, там же фиксируют принятую пищу и данные замеров глюкозы до и после ее приема, реакцию на введение инсулина. Такие записи помогают врачу правильно вести беременность и своевременно корректировать лечение.
Смотрите на видео о гестационном диабете:
https://youtube.com/watch?v=8Ud63GoUVDc
Прегестационный диабет
Сахарный диабет в течение беременности сопровождается многочисленными неблагоприятными эффектами в отношении матери и плода. У матерей с сахарным диабетом риск самопроизвольного выкидыша увеличивается в 2 раза, а риск преэклампсии и эклампсии — в 4 раза по сравнению с пациентками без диабета. Кроме того, риск инфекции, многоводие, кесарева сечения и послеродовых кровотечений также растет. У новорожденных от матерей с прегестационным сахарным диабетом риск перинатальной смерти увеличивается в 5 раз, а риск врожденных аномалий развития — в 2-3 раза.
Важнейшим фактором, определяющим прогноз для плода при сахарном диабете матери, является степень контроля за уровнем глюкозы в материнской крови. Без адекватного контроля за гликемии матери перинатальная смертность при сахарном диабете превышает 30%. Но при адекватном ведении беременности при сахарном диабете перинатальная смертность может быть снижена до 1%. Дети от матерей с сахарным диабетом имеют повышенный риск врожденных аномалий развития, в частности пороков сердца и синдрома каудальной регрессии. При тяжелом диабете с сосудистыми осложнениями риск ЗВУР и внутриутробной смерти плода.
Эпидемиология. Частота прегестационного диабета у беременных составляет около 1%, но имеет тенденцию к росту в связи с улучшением лечения диабета типа 1 и увеличением популяционной частоты диабета типа 2.
Факторы риска. Худшие перинатальные исходы наблюдаются при росте тяжести сахарного диабета и ухудшении контроля за уровнем глюкозы. Поэтому пациентки с сахарным диабетом классов К, Р, и Н имеют значительно больший риск неблагоприятных перинатальных исходов, чем пациентки классов В, С. Среди больных с диабетом классов В, С прогноз перинатального результата определяется более степенью компенсации, чем продолжительностью диабета. Перинатальный прогноз ухудшают такие факторы, как наличие сопутствующей гипертензии, пиелонефрита, кетоацидоза и недостаточный контроль за уровнем глюкозы в крови. Степень гликемического контроля определяют по уровню гликозилированного гемоглобина каждые 8-12 мес.
Лечение. Целью ведения пациенток с сахарным диабетом является образование пациенток, контроль уровня глюкозы в крови матери, внимательный мониторинг состояния матери и плода. Для достижения благоприятных исходов беременности, уменьшение материнских и перинатальных осложнений важнейшим условием является строгий контроль за уровнем глюкозы в крови до оплодотворения и в течение всего гестационного периода. Для достижения состояния эугликемии назначают диабетическую диету, адекватные дозы инсулина и специальный режим физических упражнений.
Пациентки с сахарным диабетом могут не осознавать тяжести своего состояния и необходимости строгого соблюдения режима, диеты и дозы. Желательно, чтобы такие пациентки получили доконцепционную консультацию по осложнениям беременности при сахарном диабете, увеличении риска врожденных аномалий развития плода при недостаточном контроле за уровнем НдЬА1С. Сопутствующие хронические заболевания почек при сахарном диабете могут перейти в состояние декомпенсации при беременности и значительно ухудшают последствия беременности.
При декомпенсации или субкомпенсации диабета пациенткам рекомендуют отложить беременность и запланировать ее после достижения оптимального гликемического контроля. Всем пациенткам с сахарным диабетом на доконцепционном этапе рекомендуют ежедневное употребление 4 мг фолиевой кислоты, что может уменьшить риск рождения детей с пороками нервной трубки.
Американская диабетическая ассоциация рекомендует пациенткам с сахарным диабетом применять диету общей калорийностью 2200 ккал / день
Но основное внимание следует уделять углеводной диете, поэтому пациенток инструктируют относительно употребления не более 30-45 г углеводов на завтрак, 45-60 г углеводов на обед и ужин и 15 г углеводов на перекусы. Количество белков и жиров пациентки могут самостоятельно увеличивать или уменьшать в зависимости от необходимых калорий для поддержания или снижения массы тела
Беременные с сахарным диабетом должны придерживаться этой диеты в течение беременности с дополнительным употреблением 300 ккал / день для нужд плода.