Развитие плода по неделям беременности
Содержание:
- Что происходит в эмбриональный период?
- Вкусовые ощущения плода
- Предлежание плода
- 26 неделя беременности
- Занятия спортом во время беременности
- 2 неделя беременности
- Первый триместр
- 7 неделя беременности
- Как может располагаться плод перед родами?
- 17 неделя беременности
- Беременность — определяем положение ребенка в животе без УЗИ
- 9 неделя беременности
- Размеры костей плода помогают диагностировать врожденные заболевания
- Неправильное предлежание плода. Виды и причины
- Ребенок в тазовом предлежании: как его перевернуть?
- Как понять, каким образом лежит ребенок в животе у матери:
Что происходит в эмбриональный период?
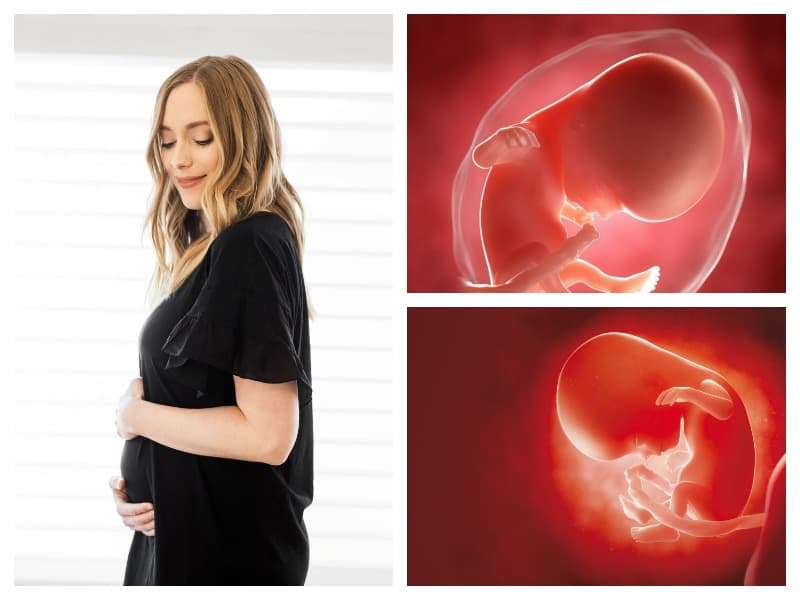
Самое главное из этого периода развития – формирование эмбриона. С течением времени он начинает приобретать очертания человека. Эмбрион формируется с того момента, как яйцеклетка оплодотворилась. Обычно это происходит в маточной трубе.
С момента оплодотворения яйцеклетки начинается развитие плода. По неделям беременности, в первый семидневный срок образуется морула. Она представляет собой многоклеточный организм, прообраз эмбриона. Морула присоединяется к стенке матки, и из ее внешних клеток образуется пуповина и внешние оболочки плода. Из клеток, что располагаются внутри нее, формируются органы и ткани будущего ребенка.
Вкусовые ощущения плода
Причины того, что взрослые люди любят острый перец и пряные приправы, возможно, также связаны с внутриутробным развитием. К 13-15 неделям зачатки вкусовых рецепторов уже выглядят как у взрослых, и врачи знают, что околоплодная жидкость, окружающая эмбрион, на вкус напоминает смесь карри, тмина, чеснока, лука и других специй с материнского стола. Ощущают ли их эмбрионы,еще не выяснено, но ученые обнаружили, что недоношенные дети, рожденные на 33-й неделе, сильнее сосут подслащенную соску, чем простую резиновую.
«В течение последнего триместра плод проглатывает до литра околоплодных вод в день», — отмечает Джули Менелла, кандидат наук, биопсихолог из Центра Монелл, изучающего ощущения, возникающие под действием химических раздражителей, в штате Филадельфия. Она считает, что вкус околоплодных вод может служить «переходным звеном» к вкусу грудного молока, которое также содержит привкус продуктов с материнского стола.
Предлежание плода
Говоря о предлежании, специалисты имеют в виду часть тела, которой ребенок направлен ко входу в родовые пути. В идеале он должен быть направлен головой вниз – головное предлежание является наиболее благоприятным. Такое расположение встречается в 95-97% случаев. Однако при таком положении возможны разные варианты появления ребенка на свет:
- затылком вперед (в утробе матери малыш расположен лицом к ее спине);
- лбом вперед (при сгибании шеи);
- затылком назад (ребенок ориентирован лицом к животу мамы, роды могут быть долгими).
Если у шейки матки лежат ноги или ягодицы плода, а голова направлена вверх, это называют тазовым предлежанием. Оно встречается у 3-4 женщин из 100. Виды аномалии:
- ягодичное предлежание – малыш ориентирован головой вверх, ноги прилегают к телу, ступни находятся почти у головы;
- ножное – к малому тазу роженицы обращены одна или две нижних конечности ребенка;
- смешанное – у родовых путей расположены и ягодицы, и ноги.
О плечевом (поперечном) предлежании говорят в случае, когда ребенок располагается поперек родовых путей и определить предлежащую часть тела не представляется возможным. Женщине будут делать кесарево сечение (как и при тазовом предлежании), поскольку естественное родоразрешение приведет к тяжелейшим осложнениям.
26 неделя беременности
У беременной может появиться инстинкт гнездования: ей жутко хочется сделать в квартире ремонт, купить кроватку и обставить детскую комнату. Часто прогрессирует изжога, ведь матка приобретает всё более внушительные размеры и смещает органы брюшной полости. Этот симптом пройдет только незадолго до родов, когда матка опустится в таз.
Как в этот период развивается малыш:
- масса тела достигает 1 кг, в основном за счет жировой и мышечной ткани;
- малыш становится настолько крупным, что больше не может свободно перемещаться внутри матки: он занимает своё окончательное положение, обычно вниз головкой;
- активно функционирует мозговое вещество надпочечников: оно вырабатывает адреналин, другие катехоламины и некоторые нейропептиды.
Занятия спортом во время беременности
Физкультура при беременности улучшает общее состояние женщины, благотворно влияет на вегетативную нервную систему, способствует уменьшению явлений токсикоза беременности, укорочению продолжительности родового акта и более благополучному послеродовому периоду. Ее специальные задачи: укрепление мышц брюшного пресса; улучшение потужной деятельности во время родов; предупреждение отвисания живота и опущения внутренних органов; укрепление и повышение эластичности мышц тазового дна для профилактики опущений и выпадения внутренних половых органов; укрепление всей мускулатуры тела, особенно мышц спины, на которые падает наибольшая нагрузка при ходьбе, в связи со смещением центра тяжести при беременности; увеличение подвижности суставов таза и позвоночника; обучение навыку владения дыханием при родах, улучшение функции внешнего дыхания в целях усиления окислительных процессов организма, необходимых для развития плода.
Физические упражнения показаны всем женщинам с нормально протекающей беременностью, а также беременным с заболеваниями сердечно-сосудистой системы в стадии компенсации.
Противопоказания для занятий гимнастикой и спортом при беременности:
1) все острые стадии заболевания сердечно-сосудистой системы с расстройством кровообращения, тромбофлебиты, туберкулез (осложненный плевритом, кровохарканьем), заболевания почек и мочевого пузыря (нефрит, нефроз, пиелоцистит);
2) резко выраженные токсикозы беременности (неукротимая рвота, нефропатия, преэклампсия, эклампсия);
3) маточные кровотечения;
4) привычный выкидыш.
Во время беременности запрещены те виды физических упражнений, где имеют место резкое сотрясение тела (прыжки, соскоки), резкие повороты, силовые упражнения. Категорически запрещено участие в спортивных соревнованиях из-за сильного физического и нервного напряжения.
Помимо физических упражнений, в течение всей беременности в общий режим дня рекомендуется включать прогулки в любое время года длительностью до 2 часов с остановками для отдыха. Во второй половине беременности расстояние прогулок сокращается, а время пребывания на воздухе увеличивается, зимой оно должно быть не менее 1,5 часов, а летом значительно больше.
Специальными исследованиями установлено, что физические упражнения, проводимые во время беременности, улучшают течение родового акта, уменьшают вероятность разрыва промежности и других осложнений.
2 неделя беременности
Во вторую акушерскую неделю уже есть один фолликул, который обогнал всех своих конкурентов. Те вынуждены уступить лидеру – происходит атрезия (обратное развитие) оставшихся фолликулов. Тот, что самый крупный, увеличивается до 2 см в диаметре. Внутри зреет яйцеклетка. К середине менструального цикла появляются субъективные и объективные признаки овуляции:
- усиливается половое влечение;
- выделяется слизь из влагалища;
- повышается базальная температура на полградуса, что связано с увеличением уровня лютеинизирующего гормона в крови.
Точно определить предстоящую овуляцию помогает специальный тест. Он определяет ЛГ в моче. Если этот гормон повышен, появляются две полоски. Это означает, что сегодня и завтра нужно предпринимать попытки оплодотворения. Шансы успеха в такие дни максимальные: 30-35%.
В конце второй акушерской недели происходит разрыв доминантного фолликула. Это явление называют овуляцией. Жидкость с яйцеклеткой выходит в брюшную полость. Впоследствии яйцеклетка захватывается фимбриями маточной трубы и продвигается по ней.
Первый триместр
Оплодотворение яйцеклетки, которое происходит, когда сперматозоиды проникают в нее через мембрану, является началом беременности. Оплодотворение происходит в Фаллопиевых трубах, затем яйцеклетка через них попадает в маточную емкость. Такая яйцеклетка называется зиготой. После этого зигота начинает делиться на 2, 4, 8, 16, … сегментов, и начинается процесс формирования эмбриона, который на 6 день после оплодотворения (21 день с момента последнего цикла) попадает в матку.
Если этого не происходит, то беременность не будет развиваться. Возможен неблагоприятный сценарий — внематочная беременность, когда эмбрион начинает развиваться в трубах. Такую беременность невозможно сохранить, достаточно часто в результате оперативного вмешательства по ее устранению происходит разрушение трубы и в итоге возможны проблемы с беременностью в дальнейшем.
https://youtube.com/watch?v=RRcYYgvzQJ4
После внедрения в матку, эмбрион продолжает свое развитие, питаясь через два кровеносных сосуда. Начинает формироваться плацента вокруг него. Кроме того, будущий ребенок постоянно получает от матери антитела, которые защищают его от разных болезней в процессе беременности.
В конце первого месяца беременности ребенок похож на фасоль, имеющую размер 4 мм и вес меньше одного грамма. Уже можно различить будущий позвоночник у эмбриона. В это время начинает формироваться сердце будущего ребенка, а также:
- Начинает формироваться сердце и примитивная кровеносная система;
- Начинают проглядываться будущие руки и ноги;
- Формируется пуповина;
- Можно угадать положение будущей головы.
Второй месяц
Во время второго месяца развития ребенка по неделям беременности формируются глаза, начинают расти руки и ноги. Развиваются внутренние органы и мозг, что приводит к увеличению размера головы. В этот момент плод имеет размер 3 см и вес около 3 грамм и плавает в специальной сумке в околоплодных водах, которые его защищают от внешних толчков и ударов.
Лицо начинает формироваться с глаз, которые отделены друг от друга и покрыты мембраной, также начинают появляться очертания ушей. Нижняя часть эмбриона имеет продолговатый вид и похожа на хвост головастика, который исчезает в конце второго месяца. На седьмой недели развития эмбриона у него уже можно различить будущие пальцы на руках и ногах.
https://youtube.com/watch?v=rhvqOgTBBw0
В это время начинают развиваться основные внутренние органы:
- кишечник и желудок;
- мочевой пузырь и мочеиспускательный канал;
- печень;
- аппендикс и селезенка;
- идет медленное развитие костной и мышечной ткани.
В это время происходит одно из самых удивительных событий процесса беременности: маленькое сердце плода начинает биться, при этом частота его биения равна удвоенной частоте биения сердца матери и составляет 140−150 ударов в минуту.
Третий месяц
Начиная с третьего месяца беременности, который охватывает с 11-й по 14-ю недели, эмбрион принято называть плодом, поскольку он приобретает человеческую форму. В это время конечности будущего ребенка развиваются очень быстро, хотя размер головы продолжает находиться в диспропорции относительно остального тела.
Начиная с 12-й недели, плод может открывать и закрывать рот. Эти движения приводят к тому, что он глотает околоплодные воды, которые затем выводит из своего организма через мочеиспускательный канал. Ввиду развития мышечной ткани, происходят первые движения ребенка, которые все еще не ощущает будущая мама.
Благодаря развитию нервных клеток мозга, начинает формироваться слуховой аппарат. В это время у плода уже сформированы радужная оболочка и роговица, глаза продолжают быть закрытыми. На пальцах рук и ног появляются ногти. Плацента уже приобрела округлую форму плода. В некоторых случаях благодаря ультразвуковому исследованию можно увидеть пол ребенка.
Также окончательно формируется жизненно важный орган — пуповина, состоящая из двух типов кровеносных сосудов:
- одна вена;
- две артерии.
На вену возлагается функция поставки кислорода и богатой питательными веществами крови плоду, в то время как артерии выводят из плода бедную кислородом и питательными веществами кровь.
https://youtube.com/watch?v=qd9WQDpae4w
В конце первого триместра беременности ребенок имеет размер 10 см и весит 50 грамм. Это маленький источник постоянных вибраций, которые будущая мама еще не ощущает.
7 неделя беременности
У плода постепенно заканчивается закладка органов и систем. У него уже формируются кости и зубы. Размеры эмбриона уже превышают 1 см. Он может весить более 2 граммов. У малыша появляются локти и колени, которые он может сгибать.
Начинает работать собственный иммунитет. Пока что он представлен тимусом. Это вилочковая железа, которая находится в грудной клетке. Она вырабатывает клеточные факторы иммунитета.
В этот период развития плода по неделям беременности уже формируется корковый слой надпочечников. Пока что это основная эндокринная железа в организме вашего будущего ребенка.
Как может располагаться плод перед родами?
Перед родами ребенок принимает определенное положение, которое может быть правильным или неправильным (рекомендуем прочитать: как ведет себя ребенок в последние дни перед родами?). При неправильном положении продольная ось, проходящая через голову и ягодицы плода, не совпадает с осью матки. Такие аномалии встречаются в 0,5-0,7% случаев.
Продольное положение
Правильным считается положение плода, при котором его голова направлена к тазу матери, затылок повернут к животу, а тело располагается в утробе вертикально, как показано на фото. При родах голова равномерно давит на шейку матки, благодаря чему родовой процесс облегчается. Продольным такое положение называется из-за совпадения продольной оси младенца, условно проводимой через затылок и копчик, с центром матки.
Однако существует и другой вид продольного положения – тазовое. Оно является осложнением беременности, поскольку младенец расположен в животике ножками вниз. Роды в этом случае проходят тяжело, одним из последствий может быть гибель младенца
Чаще всего женщине делают кесарево сечение, но акушер может одобрить и естественные роды – он принимает во внимание ширину таза, возраст пациентки, массу плода, наличие осложнений во время беременности
Поперечное положение плода
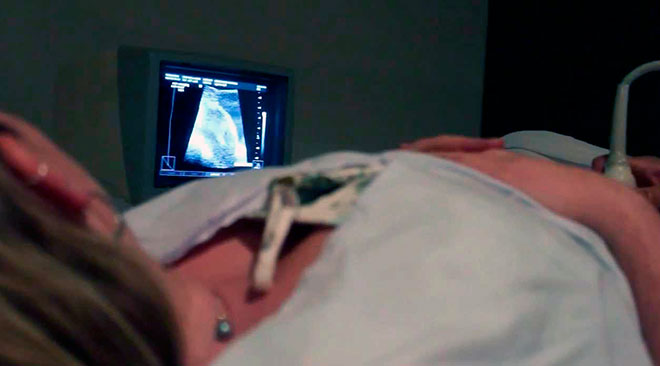
Горизонтальное положение плода называется поперечным. Ребенок лежит поперек живота – условные оси малыша и матки соединяются под прямым углом, голова и попа ребенка визуализируются на УЗИ выше гребней подвздошных костей таза женщины. Точно определить положение плода может гинеколог, прощупав живот или выполнив УЗИ-исследование, которое покажет, где находится младенец.
Согласно статистике, такое расположение плода чаще встречается у уже рожавших женщин. Причинами могут быть патологическое строение матки, узкий таз или аномальное крепление плаценты. Часто возникают преждевременные роды.
Если патология не диагностирована заранее, это может привести к осложнениям в процессе родоразрешения:
- раннему излитию околоплодных вод;
- разрыву матки;
- выпадению конечностей младенца;
- родовым травмам;
- гибели малыша или роженицы.
Если патология была выявлена вовремя, за 2-3 недели до родов будущую мать кладут в стационар. Ей назначается плановое кесарево сечение, чтобы избежать осложнений.
Косое положение плода
Косое положение является чем-то средним между поперечным и продольным – малыш размещен в животе по диагонали. Явление характерно для уже рожавших женщин и диагностируется в 1% случаев. До 32 недели положение еще может измениться, а вот после этого срока возможности самостоятельного переворота ребенка практически нет.
Причинами неправильного расположения плода являются многоводие или маловодие, ослабление мышц брюшины, узкий таз, большой вес малыша или опухоль в матке. Будущей маме назначается гимнастика, помогающая скорректировать положение ребенка, также врачи могут попытаться сделать акушерский поворот. Еще одни способ изменить ситуацию – уложить беременную во время родов на бок, чтобы малыш поменял позицию. Если при всех проведенных мероприятиях ребенок продолжает оставаться в неправильном положении, выполняется кесарево сечение.
17 неделя беременности
Основные изменения со стороны будущего ребенка:
- появляются первые отложения подкожного жира, которые наиболее заметны на щеках;
- образуется бурая жировая ткань: у взрослых её почти нет, но у детей она играет важную роль – выделяет тепло в случае необходимости, защищая ребенка от переохлаждения;
- сердце стучит настолько сильно, что его можно выслушать фонендоскопом через живот беременной женщины;
- ребенок глотает до 400 мл амниотической жидкости в сутки;
- иногда он икает;
- повышается координация движений, он часто кувыркается и играет с пуповиной.
В этот период будущая мама может ощутить первые шевеления своего ребенка. Но если этого не происходит: запаситесь терпением, возможно ребенок начнет шевелиться на несколько недель позже. У женщины на треть увеличивается объем циркулирующей крови, что может повлечь за собой колебания артериального давления.
Беременность — определяем положение ребенка в животе без УЗИ
Может ли мама самостоятельно определить положение будущего малыша у cебя в животике? Да, и это не так уж сложно! А научиться полезно: ваши разговоры с животиком станут содержательнее и, если нужно, вы даже сможете уговорить кроху перевернуться!
Во время беременности рано или поздно (обычно ближе к 40 неделе) на занятиях по подготовке к родам будущие мамы задают вопрос: «Можно ли самой понять, как лежит в животе ребенок?» И с интересом знакомятся с методикой Belly Mapping или «Карта живота», которую придумала американская акушерка Гейл Талли. С ее помощью любая мама в любое время может сама определить положение малыша. Понадобятся немного любопытства, пара дней для наблюдений, лист бумаги и ручка.
9 неделя беременности
На 9 неделе беременности развитие плода выходит на новый уровень, так как начинает функционировать плацента. Она обеспечивает интенсивное кровоснабжение и позволяет будущему ребенку значительно быстрее наращивать массу. Пока что эмбрион весит всего 4 грамма и по размеру его можно сравнить с вишней. Но вскоре ожидается значительная прибавка, так как приток питательных веществ резко увеличится.
На 9 неделе у малыша есть хвост. Это рудимент, который достался нам от наших предков. Скоро хвост исчезнет, зато появятся многие другие органы. На данном этапе развития плода по неделям беременности происходит следующее:
- появляются ногти – правда, пока что они не в том месте, где располагаются у взрослого человека – они формируются на ладонях и пятках;
- образуются мочки ушей, выделяется шея и формируются губы – можно сказать, что ребенок приобретает лицо;
- развивается отдел головного мозга, который отвечает за координацию движений и равновесие;
- образуются зачатки гипофиза и других желез внутренней секреции;
- костный мозг начинает вырабатывать стволовые клетки;
- развивается лимфатическая система: появляются крупные сосуды и узлы, которые фильтруют лимфу.
Размеры костей плода помогают диагностировать врожденные заболевания
Скелет играет большую роль в жизни человека, поэтому очень важно убедиться, что кости у плода сформировались правильно. Кроме того, совсем недавно медики выяснили, что патология скелета плода на определенном сроке беременности может свидетельствовать о каком-либо врожденном заболевании.. Современные ультразвуковые аппараты становятся все более совершенными
Они позволяют измерять не только основные параметры плода: вес, рост, окружность головки, окружность живота, частоту сердечных сокращений. С помощью УЗИ врач может рассмотреть форму кистей, стоп, измерить длину бедренной кости плода, кости голени, лучевой кости, плеча, предплечья, носовой кости.
Изучение скелета является одной из составляющих различных обследований, которые проводятся для выявления врожденных пороков развития.
Современные ультразвуковые аппараты становятся все более совершенными. Они позволяют измерять не только основные параметры плода: вес, рост, окружность головки, окружность живота, частоту сердечных сокращений. С помощью УЗИ врач может рассмотреть форму кистей, стоп, измерить длину бедренной кости плода, кости голени, лучевой кости, плеча, предплечья, носовой кости.
Изучение скелета является одной из составляющих различных обследований, которые проводятся для выявления врожденных пороков развития.
Например, если на УЗИ в 11–12 недель у плода носовая кость не видна, то это повод провести анализы на наличие синдрома Дауна и некоторых других заболеваний. Длина носовой кости — это так называемый «ультразвуковой маркер хромосомной патологии», который с вероятностью 50–80% свидетельствует о наличии синдрома Дауна.
Неправильное предлежание плода. Виды и причины
Неправильным является косое предлежание. Его крайней формой считается поперечное: малыш поворачивается перепендикулярно родовым путям. Такое расположение плода в животе возможно при опухолях матки, при чрезмерном растяжении органа из-за слишком больших размеров плода или многократных родов.
Тазовое предлежание делится на ягодичное и ножное. Первое считается более благоприятным. Возникает из-за патологий плода, имеющихся в анамнезе заболеваний репродуктивной системы матери.

Если диагностировали неправильное положение плода
Если наблюдается какое-либо положение ребенка кроме головного, следует обратиться к врачу. Решение о способе родовспоможения принимается индивидуально.
Если наблюдается тазовое, решение принимают индивидуально, учитывая пол ребенка (девочку рожать самостоятельно безопаснее, чем мальчика, поскольку отсутствует риск повреждения детских половых органов), возраст женщины, протекание предыдущих родов, особенности расположения малыша (ягодичное или ножное предлежание).
Ребенок в тазовом предлежании: как его перевернуть?
Как правило, наибольшее число спонтанных или индуцированных поворотов на головку происходит в сроках 35-37 недель. Перевороты позже 37 недели случаются достаточно редко из-за больших размеров плода и уменьшения количества околоплодных вод. Проще говоря, чем больше срок беременности и вес малыша, тем сложнее ему совершить поворот на 180 градусов в тесном пространстве.
Разработаны специальные комплексы упражнений и гимнастика, которые могут поспособствовать повороту ребенка в правильное положение. Все они, так или иначе, основаны на максимальном расслаблении матки и передней брюшной стенки.
- Несколько раз в день, не менее, чем через 2 часа после еды, беременная принимает колено-локтевую позу или позу собаки. Живот свободно свисает вниз, мышцы живота и матки расслабляются. Одной рукой женщина совершает интенсивные поглаживающие и подталкивающие движения вдоль спинки плода к ягодицам. Этим движением беременная словно подталкивает ягодицы в сторону и вверх. Находиться в такой позе рекомендуют 10-15 минут 4-5 раз в день.
- Вслед за предыдущим комплексом рекомендуют полежать на твердой поверхности, например на жестком матрасе или полу, на боку. Примерно 10 минут на правом, затем столько же на левом. При этом необходимо максимально расслабиться.
- Достаточно эффективны также разнообразные комплексы упражнений с поднятием таза. Суть метода в том, чтобы таз был приподнят на 30-40 сантиметров над уровнем пола. Женщина ложится на спину, а под таз либо подкладывают подушки, либо закидывают ноги на возвышенность: на диван, кресло или плечи партнера. Находится в таком положении необходимо 10 минут по 6-7 раз в сутки. Можно также просто поднимать и опускать таз с согнутыми в коленях ногами, как бы толкая его вверх из положения лежа на спине.
- Очень эффективно для расслабления мышц матки и тазового дна плавание. Именно после 30-40 минут в бассейне комплексы упражнений будут более эффективны.
Если женщине показалось, что малыш все-таки повернулся в правильное положение, необходимо туго зафиксировать его бандажом. Еще лучше будет после этого совершить спокойную пешую прогулку.
Что делать, если гимнастика не помогла?
В первую очередь, не паниковать и не расстраиваться
Важно не прекращать упражнения и верить в «покладистость» вашего ребенка. Бывают случаи, хоть и нечасто, когда ребенок самостоятельно переворачивается за день-два до родов или с первыми схватками
Если же малыш «упорствует», возможно, этому есть объективные причины:
- Крупные размеры плода. Чем больше масса плода, тем сложнее ему двигаться.
- Маловодие. Недостаточное количество вод не дает ребенку свободно «плавать» и затрудняет перевороты.
- Короткая пуповина, обвитие пуповиной. В таких случаях малыш и рад принять физиологическое положение, но пупочный канатик так или иначе мешает ему это сделать.
- Миоматозные узлы в стенке матки. Часто во время беременности миома значительно увеличивается в размерах. Иногда узлы непосредственно деформируют полость матки, мешая ребенку повернуться в правильную позицию.
- Особенность строения стенки матки: перегородка, дополнительный рог. Эти аномалии также могут непосредственно влиять на расположение ребенка, мешая ему лечь правильно.
Тактика родоразрешения при тазовом предлежании
Еще сотню лет назад, когда кесарево сечение производилось крайне редко и являлось очень опасной операцией, активно использовались различные методы поворота плода в родах. Это были очень сложные внутриматочные манипуляции, требовавшие огромного опыта и умелых рук врача. Теперь осложненному течению таких родов предпочитают простую и малотравматичную операцию кесарева сечения.
Тазовое предлежание считается патологическим, естественные роды с ним возможны, но при ряде условий:
- хорошая родовая деятельность;
- адекватное понимание ситуации роженицей,
- небольшие размеры ребенка (до 3700 г)
- опыт акушера.
Беременные, у которых ребенок находится в тазовом предлежании, накануне родов выделяются в особую группу акушерского риска и направляются на дородовую госпитализацию в роддом. Там консилиум врачей оценит все вышеперечисленные факторы, готовность родовых путей к родам, состояние и настроение женщины и решит, каким способом лучше родоразрешить конкретную пациентку.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
Как понять, каким образом лежит ребенок в животе у матери:
Во-первых, будущая мать должна прислушиваться к своим ощущениям. Если самые сильные толчки ощущаются в области ребер, то, скорее всего ребенок повернулся головкой вниз.
Если же ребенок бьет мать в живот ниже пупка, либо удары отдают в таз (и в мочевой пузырь), то не исключено, что дитя находится в тазовом предлежании.
Еще очень показателен в этом плане живот. В еговерхней части можно заметить округлую объемную часть ребенка. Это либо головка, либо попа. Надавив на нее сверху вниз, можно почувствовать, что тело ребенка опускается, значит вы надавили на попу и малыш находится в головном предлежании. Когда же объемная часть смещается отдельно от тела, то вероятнее всего, это голова малыша (то есть возможно тазовое предлежание).
Более точно же определить, как лежит плод в животе у будущей роженицы, можно следующими способами:
О них далее и пойдет речь.
— определение положения ребенка по сердцебиению
Это самый простой способ. Для него нужен стетоскоп или стетофонендоскоп — простой прибор для прослушивания тонов. Он есть у любого доктора. Выполнить процедуру может, как врач-гинеколог, так и кто-нибудь из близких.
Женщина ложится на спину, стетоскоп прикладывают к ее животу. Начинают обычно снизу, затем прослушивают с боков. Там, где будут слышны удары наиболее четко и ритмично, и располагается сердечко ребенка. Обычный сердечный ритм малыша — 120-160 ударов в минуту, при отклонениях от этих цифр следует обратиться к гинекологу.
О тазовом предлежании может говорить приглушенный тон сердцебиения. И сердце будет располагаться выше, чем при головном. Обычно в данных случаях оно располагается на уровне пупка.
— определение положения ребенка по «карте живота»
Американская акушерка Гейл Талли (штат Миннесота) предложила свою систему определения расположения ребенка в утробе матери.
Суть ее заключается в следующем:
- На бумаге изображается карта живота в виде круга, который делится на четыре части. В верхней находится дно матки, а в нижней — лобковая кость. При этом правый бок женщины — это левая часть карты, а левый — правая.
- Отмечаются места, где чувствуются сильные и слабые пинки, где иногда появляется большая выпуклость,с какой стороны живот тверже.Там, где пинки самые сильные, скорее всего находятся ножки малыша, а где толчки легкие и менее импульсивные, там находятся ручки.
- Если будущей роженице определяли сердцебиение плода, то на карте также нужно отметить соответствующим знаком сердечко ребенка.
- При заполнении карты необходимо помнить о том, что у ребенка располагается в противоположных плоскостях. Это — живот и спинка, ножки и ручки, головка и ягодицы. Здесь есть опасность спутать стопы с головкой – если они выпирают, то выпуклость будет округлой; ручки и ножки у малыша согнуты, твёрдое место в животе напротив ножек – это спина. Придумывать ничего не нужно. Четко отмечайте то, что есть.
- Далее можно взять любую игрушку, у которой есть все части тела, что и у ребенка, и расположить ее на карте соответственно. Если ребенок в правильном, головном предлежании, то игрушка будет находиться вниз головой. Далее ее нужно развернуть в ту сторону, где находятся ножки. Если ручки малыша мать ощущает впереди живота над лобком, скорее всего ребенок находится в заднем положении затылочного предлежания -лицом вперед и его спинка находится рядом со спиной мамы.
Одним из лучших положений при родах является левое боковое затылочное предлежание (LOT), то есть ребенок располагается спиной к левому боку матери, вниз головой и лицом к женскому бедру.
Но не все виды головного предлежания безопасны для матери и плода. При лицевом, лобном и переднеголовном предлежании есть вероятность получения травм шеи, и даже гибели ребенка. В таких случаях может быть назначена операция. Самым опасным считается лицевое предлежание.
Необходимо отметить, что составление «карты живота» — занятие приятное и, как считают психологи, укрепляющее семейные узы.