Вальгусная деформация ног — виды, симптомы, лечение, массаж
Содержание:
Лечение
Исправить дефект стопы можно только до определенного возраста (10 — 12 лет), поскольку именно до этого возраста детская стопа еще формируется. Однако некоторые специалисты считают, что если до 8 лет не было оказано никакого лечения, то дефект (более или менее выраженный) останется у ребенка навсегда.
Конечно, начать лечение следует как можно раньше, однако не слишком рано. Плему так? Практически все дети рождаются с плоскостопием, ведь физических нагрузок на ноги у них еще не было. Формироваться стопа и ее свод будет в зависимости от веса малыша и только по мере его вставания на ножки. Этот процесс начинает примерно к трем годам, но достаточно часто патологию диагностируют тогда, когда малыш делает свои первые шаги (примерно около года). Но если следовать медицинской статистике, то впервые вальгусную деформацию обнаруживают к 1,5 — 3 годам. Но в этом случае говорить о наличии патологии еще рано, поскольку у такого малыша на ступне находится жировая прослойка, которая выполняет функцию амортизатора (по причине временного анатомического плоскостопия). Такая ситуация длится до тех пор, пока у него не сформируется необходимый свод ступни.
Таким образом, вполне естественным кажется факт, что начиная ходить, детки неправильно ставят ножки, то есть вальгусная деформация у детей до трех лет является нормальной физиологической стадией развития свода ступни. В этот период очень эффективны меры профилактики, которые помогут сформировать свод стопы и избежать трансформации временной аномалии в серьезную ортопедическую патологию.
Итак, деформация стопы образуется вследствие отсутствия адекватной нагрузки и тренировки мышц. Из этого следует, что как только ребеночек начнет ходить, следует создавать ему условия для тренировки опорно-двигательного аппарата. Самый эффективный и простой способ — хождение босиком. Следует позволять ходить ребенку босиком не только по квартире, но и по земле, траве, песку, гальке. Можно приобрести разнообразные массажеры в виде ковриков, дорожек, которые будут создавать разнообразные препятствия для ступней малыша. Можно насыпать гальку в ванную и позволять ходить по ней.
Однако, как быть, если время упущено и у ребенка уже сформировался вальгусный дефект? В этом случае без лечения никак не обойтись. Оно будет длительным и кропотливым, а также включать в себя целый комплекс разных процедур.
Основным лечением патологии является лечебная гимнастика, массаж, ванночки для ног, физиотерапевтические процедуры (электрофорез, озокерит, парафинотерапия, иглоукалывание, электростимуляция). Назначают препараты кальция и фосфора, а также витамин D.
Лечение вальгусной и варусной стопы
Начать исправлять деформацию стопы необходимо как можно быстрее после обнаружения симптомов. Для этого следует обратиться на прием к врачу (хирургу или ортопеду). Специалист назначит курс медикаментозной терапии, физиопроцедур, массажа, порекомендует, какую обувь нужно носить, выявит показания для хирургического лечения.
Специальные приспособления и обувь
Разнообразные ортопедические приспособления и специальную обувь необходимо выбирать индивидуально после консультации ортопеда. Изделия должны быть сделаны на заказ после снятия размеров ступни.
При вальгусной деформации обувь должна быть с широким, несдавливающим стопу передним отделом, небольшим каблуком, устойчивыми подошвой, супинатором и пяткой. Кроме того, ботинки для исправления формы плосковальгусных стоп должны быть с высокими плотными задниками для фиксации голеностопного сустава в анатомически верном положении, но размер должен быть подходящим, форма – физиологичной, чтобы не мешать ходить пациенту.

Подобные изделия при правильном регулярном использовании устраняют деформацию, способствуют расслаблению спазмированных мышц и связок стопы, уменьшают болевые ощущения.
Особенно эффективно использование ортопедической обуви, стелек, чтобы лечить детей, так как рост и развитие костей, суставов у ребенка еще идет, и постановка стоп в детском возрасте лучше, быстрее поддается коррекции до анатомически верной позиции.
Массаж, лечебная физкультура
Занятия ЛФК и массаж – основные способы лечения вальгусной или варусной деформации на начальных стадиях развития. Эти методики особенно эффективны для устранения искривления нижних конечностей у детей, профилактики их последствий.
Регулярные прохождения курсов специализированного массажа и ежедневные занятия лечебной гимнастикой приносит много пользы стопам и всему организму больного:
- укрепление мышечно-связочного аппарата нижних конечностей;
- расслабление спазмированной мускулатуры;
- улучшение микроциркуляции, питания тканей стоп;
- ускорение оттока лимфы и венозной крови, что помогает бороться с отеками.
Массаж следует делать у специалиста, но и ежедневный самомассаж ног также полезен для больного. Нельзя его делать в условиях воспаления суставов стопы, выраженного болевого синдрома.
Комплекс ЛФК подбирает лечащий врач-ортопед, учитывая степень тяжести деформации, наличия воспалительных осложнений, противопоказаний к физической нагрузке, общей физической подготовки пациента
Инструктор ЛФК даст пояснения ко всем упражнениям: как, сколько раз их делать, на что следует обратить внимание во время тренировки. Обычно рекомендуется выполнение несложных упражнений, таких как:
- катание валика, мячика с неровной текстурой, поверхностью голыми ступнями по полу;
- подъем пальцами ног мелких предметов с пола;
- хождение на внешнем крае стопы, на носках, пятках поочередно;
- сжатие и выпрямление пальцев на ногах и другие упражнения.

Физиотерапия
Из физиотерапевтических процедур больным с патологиями суставов стоп при вальгусе или варусе назначают следующие:
- магнитотерапию;
- грязевые, парафиновые аппликации;
- диадинамотерапию;
- электрофорез;
- ультразвуковое лечение.
Данные физиопроцедуры убирают отек, способствуют рассасыванию воспалительных инфильтратов, ускоряют регенерацию поврежденных тканей, разогревают, расслабляют мышцы. Эти эффекты способствуют уменьшению болевых ощущений в стопах в покое и при ходьбе.
Симптомы
Ведущим симптомом плосковальгусной постановки стоп (ПВДС) является болевой синдром, возникающий после ходьбы или стояния, особенно в случае ношения неудобной обуви. Зачастую пациенты жалуются на напряженность и болезненность в икроножных мышцах, изменение походки.
Визуально вальгус проявляется неестественным положением ступни, когда человек находится в вертикальном положении. На землю опирается не наружная, а вся внутренняя поверхность стопы. Кроме того, наблюдается патологическое тыльное сгибание переднего отдела по направлению к заднему.
Чуть ниже щиколотки, на внутренней стороне голеностопа, возникает выпячивание из-за смещения головки таранной кости. Иногда снизу от этого выступа возникает еще один – рог ладьевидной кости. Искривляется продольная ось ступни, пятка смещается наружу и опирается на землю внутренней частью.
Если свести ноги вместе, будет заметно, что пятки стоят на значительном расстоянии друг от друга – от 4 см и более. Вертикальная ось, которая начинается от середины голени, заканчивается в стороне от пятки, хотя в норме должна совпадать с внутренним ее краем.
При прощупывании внутренней части стопы от подошвы до голеностопного сустава ощущается болезненность, которая нередко отмечается и позади голени над пяткой. Иногда триггерные (болевые) точки присутствуют в икроножных мышцах, что обусловлено повышением нагрузки и постоянным напряжением вследствие нарушения статики.
Возникнув в детском возрасте, патология может сопровождать человека всю жизнь, если ее не лечить. В подавляющем большинстве случаев пациенты обращаются к врачам только при условии выраженной симптоматики, когда нарушается функция конечностей.
Нужно отметить, что вальгус может напомнить о себе в любом возрасте. У подростков и молодежи при этом не только начинают болеть ноги, но и прогрессирует искривление. Люди среднего и пожилого возраста жалуются в основном только на боли, сама деформация практически не усиливается.
Болевые ощущения у пациентов старшего возраста обусловлены высокими физическими нагрузками на ноги (ходьба, стояние) и изменениями метаболизма на фоне беременности, климакса. К обострению может также приводить продолжительная обездвиженность вследствие тяжелой болезни.
Вальгусная деформация стопы у ребенка
Упражнения при вальгусной деформации стопы
На начальной стадии развития деформации первой плюсневой кости хорошо помогают специальные упражнения
Важно выполнять их регулярно, лучше утром и вечером
Предварительно следует разогреть мышцы и помассировать стопы. Наиболее эффективными являются следующие упражнения:
- поднимание любых предметов при помощи пальцев ног, постепенно их размер рекомендуется уменьшать;
- написание букв алфавита при помощи стоп исходное положение лежа на спине, ноги подняты вверх;
- велосипед знакомое многим еще из детства упражнение, имитирующее езду на велосипеде, выполняется лежа на спине;
- ходьба босиком на пяточках, носочка, внутренней и внешней сторонах стопы;
- хождение на носках, приседания и повороты хорошо укрепляют мышцы стопы;
- исходное положение, сидя на полу, руки в опоре за спиной, ноги согнуты в коленях нужно выпрямлять и сгибать ноги;
- тоже исходное положение, ноги выпрямлены нужно постараться двигать каждым пальцем в отдельности;
- стоя перекаты с носка на пятку;
- щипки нужно ухватить пальцами ног предмет на полу и тут же его отпустить;
- гусеница сидя на стуле нужно полностью поставить стопу на пол и постепенно ее передвигать за счет движения пальцев ног;
- перекатывание стопой бутылки, скалки;
- напряжение и расслабление выполняется сидя на полу с вытянутыми ногами, нужно сильно сжимать пальца, а затем их расслаблять.
Представленные упражнения помогают укрепить мышцы стопы
Важно, чтобы их выполнение не вызывало дискомфорта. Также следует выбрать оптимальную нагрузку, чтобы мышцы максимально работали
Это поможет улучшить состояние стопы, особенно на ранней стадии развития вальгусной деформации.
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
https://youtube.com/watch?v=EPbgjhYhdG4
Консервативные методы
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.
Боли в большом пальце ноги могут быть вызваны разными причинами
Дополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
Медикаментозное лечение
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
Лечение без операции
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.
При вальгусной деформации применяют и лекарственные средства
В таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Лечение с помощью операции
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.
Упражнения для стоп при вальгусной деформации: комплексы и правила
Дистальная остеотомия
При дистальной остеотомии угол между костями сокращают, выполняя разрез кости в виде буквы «V». Конец фаланги размещают сбоку. Закрепляют металлическими винтами или шипами. После сращивания металлические части вынимают. Операция малоинвазивная, делается всего лишь несколько небольших надрезов.
Удаление «нароста»
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Классификация патологии у взрослых
В зависимости от причины развития вальгусной деформации выделяются разные ее формы:
- Статическая. Обусловлена нарушениями осанки у подростка или взрослого человека — сколиозом, кифозом, избыточным лордозом или их сочетанием.
- Структурная. Развивается только в одном случае — если у человека имеется врожденное вертикальное расположение таранной кости (в норме оно иное).
- Компенсаторная. Появляется при укорачивании длины ахиллова сухожилия, при скосе голеностопа и нарушении положения большеберцовой кости.
- Паралитическая. Развивается у детей или взрослых по причине перенесенных заболеваний нервной системы — энцефалита, полиомиелита. Может отмечаться с рождения при ДЦП.
- Спастическая. Обусловлена мышечными спазмами в области мышц голени, стопы, бедра.
- Гиперкоррекционная. Связана с отсутствием лечения косолапости или возникает в результате неправильно проведенной терапии этого заболевания.
- Рахитическая. Развивается в раннем детском возрасте после перенесенного рахита. Возможна у подростков на фоне нехватки витамина Д и развития скрытой формы рахита.
- Травматическая. Причиной становятся перенесенные травмы — переломы, трещины, вывихи, разрывы связок, надрывы отдельных волокон связок, повреждения сухожилий. Способна развиться после травм вышележащих отделов нижних конечностей — голени, колена, бедра.
Как лечить деформацию стопы у детей?
При подозрении на деформацию стоп родителям нужно показать ребенка детскому хирургу, ортопеду или травматологу. Доктор внимательно осмотрит ноги, выслушает жалобы, проведет специальные тесты. Возможно, назначит подометрию, рентген, УЗИ, МРТ. По результатам обследования в зависимости от типа, степени тяжести болезни, особенностей организма, возраста назначит лечение. Если причина связана с патологиями нервной системы, дополнительно необходима консультация и наблюдение невролога.
В возрасте до 3 лет важно различать физиологические особенности развития стопы и патологические состояния. Часто то, что кажется родителям ненормальным, неправильным, на самом деле является вариантом нормы
Например, варус или O-образное положение ног до 2 лет считается физиологическим. Чтобы не пропустить малейших отклонений, рекомендуется периодически показывать малыша ортопеду. Раннее выявление болезни позволит начать лечение вовремя, исправить деформацию в короткие сроки простыми методами.
Врожденные деформации стоп обычно обнаруживают врачи-педиатры во время планового осмотра младенца в первые месяцы жизни. Более выраженными они становятся ближе к 1 году, когда малыш учится делать первые шаги. Тогда родители замечают, что у ребенка шаткая, неуверенная походка, нарушена осанка. Он быстро утомляется при ходьбе, не хочет передвигаться на ножках, капризничает при попытках заставить.
На начальных стадиях исправить форму стопы удается консервативными методами, в тяжелых случаях прибегают к наложению шин, гипсовых повязок, фиксирующих стопу в конкретном положении, хирургическим вмешательствам.
Для лечения плоскостопия назначают ношение ортопедических стелек, обуви, массаж, упражнения, способствующие укреплению мышц, поддерживающих своды. Массаж улучшает приток крови, обменные процессы, снимает усталость, стабилизирует мышечный тонус, укрепляет мягкие ткани. Для массажа, глубокой проработки мышц дополнительно используют специальные ортопедические мячики, коврики, полусферы с разными рельефными поверхностями.
Для лечения у детей варусной и вальгусной деформации стопы применяют:
- массаж;
- физиотерапию (электрофорез, магнитотерапия, электростимуляция);
- ЛФК;
- ортопедическую обувь, вкладыши, стельки.
Лечение долгое, поэтому родителям нужно запастись терпением, строго выполнять рекомендации врача. Оно направлено на укрепление мышечно-связочного аппарата стопы, снятие или повышение тонуса, правильное распределение нагрузки.
Относительно новый метод коррекции – тейпирование. На ногу накладываются кинезиологические тейпы. Это эластичные тканевые ленты на клейкой основе, помогающие снять боль, смоделировать правильную установку ноги.
ЛФК и гимнастику подбирает врач. Родители часто пытаются найти решение самостоятельно, читают о разных комплексах, смотрят видео, отзывы. Но при вальгусной деформации стопы у детей неправильное упражнение может ухудшить состояние, поэтому так делать нельзя. У каждого ребенка есть свои особенности, которые при таком подходе не учитываются. То же самое касается выбора обуви.
При лечении врожденной косолапости для фиксации стопы в заданном положении применяют гипсовые повязки, которые меняют каждые 5 – 7 дней. Такой метод позволяет постепенно скорректировать положение стопы и вывести ее в анатомически правильное положение. После окончания терапии назначают упражнения и ортопедическую обувь для профилактики рецидива. При приобретенной косолапости сначала выявляют причину ее развития, а потом подбирают методы коррекции.
При тяжелых деформациях стопы, которые нельзя исправить консервативными методами, показана операция.
Чем младше ребенок, тем выше шансы на успешное лечение, избавление от проблемы. Но часто родители не замечают ранних признаков отклонений от нормы и упускают время.
Симптомы
Искривление ног приводит к изменениям в коленных суставах, а затем к плоско-вальгусному плоскостопию. Вальгусная постановка стоп сопровождается такими симптомами:
- шишка в области пораженного сустава, может появляться отечность и покраснение;
- изменение расположения и формы пальцев (молоткообразное искривление);
- боль при длительном нахождении на ногах;
- быстрая утомляемость конечностей.
Косточка по мере прогрессирования болезни будет увеличиваться, возникают проблемы с подбором обуви.
Какой врач занимается лечением вальгусной деформации?
При возникновении патологии у ребенка необходимо обратиться к детскому ортопеду. Иногда требуется консультация невролога. Взрослому пациенту следует обратиться к ортопеду.
Диагностика
Ортопед осмотрит стопу и пальцы. Для постановки точного диагноза и выявления причины патологии пациенту нужно пройти компьютерные методы обследования.
Диагностика выглядит так:
- рентгенография (делают снимок в 3 проекциях);
- плантография;
- подонометрия;
- УЗИ суставов.
Лечение
Только начальная стадия вальгусной деформации поддается консервативному лечению. В запущенных случаях не обойтись без операции.
У взрослых
Комплекс лечебных процедур для борьбы с плоскостопием включает ношение ортопедической обуви, использование ночных шин, стелек и прокладок между пальцами. Обязательно необходима ЛФК и физиопроцедуры.
Для уменьшения воспалительного процесса применяют гормональные препараты, которые вводят в суставное пространство. Это средство Дипроспан и Гидрокортизон.
Удаление халюс вальгуса возможно различными способами. Существует более 100 оперативных методик. Наиболее распространенными являются остеотомия (удаление части фаланга пальца или кости), восстановление связок, экзостэктомия (иссечение части головки плюсневой кости), установка имплантата, пересадка или удаление сухожилий.
У детей
Чтобы вылечить заболевание, нужен комплексный подход:
- ЛФК;
- массаж;
- ножные ванны;
- плаванье;
- физиотерапевтические процедуры – парафинотерапия, аппликации грязи, электрофорез, магнитотерапия, электростимуляция мышц, ИРТ.
Как лечить врожденную деформацию? Потребуется фиксация стопы при помощи гипсовых повязок. Обязательно нужно носить только специальную ортопедическую обувь.
Лишь в 7% случаев исправить кривизну консервативным методом не удается, тогда врачи прибегают к оперативному вмешательству.
Осложнения
Лечением вальгусной деформации стопы необходимо заниматься вовремя. При 3 и 4 степени болезни развиваются такие осложнения:
- повреждение кожного покрова ступни в виде натоптышей и мозолей, которые доставляют болезненные ощущения;
- врастание ногтя;
- укорочение конечности;
- артроз и остеохондроз коленных и голеностопных суставов;
- сколиоз, деформация таза.
Осложнения возникают из-за неравномерной нагрузки на разные отделы стопы. Если не обращать внимания на плоскостопие, то развивается хронический бурсит и болезнь Дейчлендера.
Профилактика
Основной профилактической мерой является осмотр врачом-ортопедом. Чтобы предотвратить появление болезни, нужно соблюдать такие рекомендации:
- носить удобную обувь, желательно ортопедическую, она должна быть без узких носков, шпилек (каблуки не выше 7 см);
- соблюдать режим труда и отдыха, если работа связана с длительным нахождением на ногах;
- использовать ортопедические стельки.
Следить за здоровьем опорно-двигательного аппарата нужно еще с детства. Ребенка нельзя ставить на ноги раньше положенного срока, обязательно давать витамин D для профилактики болезней костей.
Прогноз на выздоровление благоприятный только в случае своевременного лечения. Тогда удается восстановить вид и нормальное функционирование суставов стопы. Если появятся осложнения, то болезненные ощущения могут сохраниться даже после операции.
Прогнозы
Выявленная в раннем возрасте вальгусная деформация небольшой степени отлично поддается коррекции, восстановить функции стоп удается полностью.
В отношении врожденных форм искривления стоп прогнозы не столь радужные, даже после проведенной хирургической операции не всегда удается придать стопам совершенно нормальное положение.
Тяжелые степени деформации при отсутствии своевременного лечения могут сделать ребенка инвалидом за несколько лет, ведь в деструктивный процесс постепенно оказываются втянутыми все суставы, особенно коленный и тазобедренный, страдает позвоночник.

Что такое «вальгусная деформация стопы»?
Все суставы в организме человека расположены и скреплены между собой определенным образом благодаря связочно-мышечному аппарату. Это позволяет косточкам выдерживать нагрузку при ежедневном движении и более серьезных физических упражнениях. Одним из нарушений в развитии голеностопного сустава является вальгусная деформация. Так называется состояние, при котором стопа отклоняется наружу, из-за чего ноги ребенка приобретают вид буквы Х, а свод стопы становится плоским.
Такое положение сустава не является нормальным и требует обязательной коррекции. В противном случае, это приводит к преждевременному стиранию хряща, неправильному перераспределению нагрузки в теле, неуклюжей походке, повышенной утомляемости, боли в ногах и другим неприятным симптомам.
Патология обычно обнаруживается в раннем детском возрасте. При правильном подходе к лечению искривление может быть устранено.
Лечением заболевания занимаются детские травматологи и ортопеды.
Диагностика
Если стопа выглядит неестественно, появились жалобы на усталость, и наблюдаются другие признаки деформации ног, нужно сначала посоветоваться с детским врачом – педиатром. При необходимости он направит к травматологу-ортопеду, который проведет первичный осмотр. Чтобы поставить окончательный диагноз, назначаются инструментальные исследования: рентген, плантография и подометрия. Рентгеновские снимки делаются в трех проекциях, чтобы было четко видно изменение положения стоп относительно друг друга.
Плантография – это современная альтернатива известному способу определения плоскостопия, когда человек смазывает ступни жирным кремом или краской и становится на лист бумаги. Полученный отпечаток позволяет судить о высоте сводов и наличии/отсутствии плоскостопия.
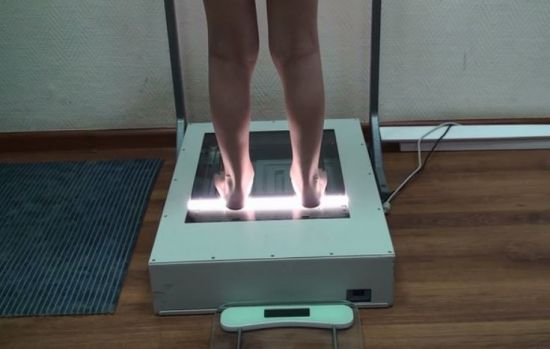 Процедура плантографии предельно проста для пациента: он должен встать на стеклянную платформу, после чего произойдет сканирование.
Процедура плантографии предельно проста для пациента: он должен встать на стеклянную платформу, после чего произойдет сканирование.
В настоящее время проводится компьютерная плантография, результаты которой включают определение нескольких параметров:
- коэффициент переднего отдела стопы;
- угол Шопарова сустава;
- коэффициент продольного плоскостопия;
- коэффициент распластанности.
Для каждого параметра существует норма. Если показатели отличаются от нее, можно говорить о деформации стоп.
Подометрия проводится с целью вычисления подометрического индекса по Фридлянду. Сначала делаются замеры длины и высоты стопы – от подошвы до верхнего края ладьевидной кости. Цифру, обозначающую высоту, умножают на 100, результат делится на длину ступни. В норме должно получиться от 29 до 31. Отклонение индекса в меньшую сторону даже на единицу свидетельствует о плоскостопии.
Иногда врачи назначают УЗИ суставов. Если, предположительно, причиной вальгусной постановки стоп является неправильное функционирование коры головного мозга (спастическая нервная деформация), то необходима консультация врача-невролога.
Лечебные мероприятия
Так как симптомы вальгусной деформации стопы могут напоминать множество прочих болезней, лучше всего проконсультироваться со специалистом. Определить патологические изменения стопы можно лишь по результатам различных исследований.
Консервативные методы не помогут полностью избавиться от «шишки»
Лечат либо консервативными путями, либо хирургическим методом. Консервативные методы хороши при первых двух стадиях деформации, но избавиться от «шишки» полностью они не помогут. Правда, этот способ позволяет существенно замедлить болезнь, отдаляя необходимость обращения к хирургу.
В тяжелых случаях показана операция
Методы консервативной терапии.
- Ношение ортопедической обуви, использование супинаторов, шин, специальных стелек, межпальцевых прокладок.
- Физиотерапия.
- В сустав могут вводить гормональные средства (например, «Дипроспан»), чтобы избавиться от воспалительных процессов.
«Дипроспан»
Специальную обувь следует выбирать с умом – она должна быть мягкой, без узких носков и высоких каблуков.
Искривление большого пальца ноги практически всегда диагностируется одновременно с плоскостопием. Ось стопы нарушается, своды становятся меньше. Если отмечается данная патология, нужно подобрать обувь с высоким и твердым задником, а супинатор должен быть достаточной плотности.
Как подобрать обувь при плоскостопии?
При физиотерапии используют ударно-волновые процедуры. В результате кровообращение приходит в норму, болевые ощущения ослабляются, спадает отек.
С помощью ударно-волновой терапии можно привести кровообращение в норму
Если деформация уже не исправляется с помощью физиотерапии и прочих консервативных процедур, ситуацию можно исправить только с помощью хирургического вмешательства. Рано или поздно операцию придется сделать, так как в определенный момент лекарства и ударно-волновые процедуры перестают давать желаемый результат, а «шишка» может начать приносить излишние неудобства. Операция помогает практически всем людям, так как в ходе нее исправляется неправильная форма стопы, и они перестают постоянно испытывать боль. Сначала оперируют одну пораженную стопу, а через полгода – вторую, если в этом есть необходимость.
В ходе операции врач убирает наросты на костях, тем самым возвращая суставу возможность выполнять свою функцию
Цель вмешательства хирурга – приведение костевой оси в норму, избавление от нарастаний кости, возвращение суставу возможности выполнять свою функцию. Прежде чем делать операцию, нужно тщательно осмотреть стопу, сделать рентгеновский снимок, вычислить угол, сформированный костями стопы, а также понять, как далеко зашли деформационные процессы. Затем хирург определяется с тем, как именно будет проводить операцию.
Если деформация первой степени, можно сделать пластику сухожилий (операция МакБрайда) и удалить «шишку» с плюсневой кости. Если диагностирована вторая степень болезни, помимо предыдущих махинаций нужно будет вмешиваться еще и в структуру костей. Третья стадия деформации исправляется рассечением плюсневой кости, а потом ее фиксируют с помощью двух винтов.
Операция МакБрайда
Вообще, видов лечения деформации с помощью операции огромное множество. Самые распространенные – это:
- экзостэктомия. Позволяет иссечь совсем маленький кусочек головки плюсневой кости;
-
остеотомия. Требует удаления куска пальцевой фаланги либо участка плюсневой кости. Если деформация совсем небольшая или умеренная, используют шевронную остеотомию или зигзагообразную остеотомию. В иных случаях нужна проксимальная или комбинированная остеотомия;
- артродез. Суставная часть первого пальца ноги удерживается неподвижно. Если деформации сильно выраженные, нужно сделать артродез первого клиновидно-плюсневого сустава;
-
резекционная артропластика. Удаляют маленькую часть плюснефалангового сустава со стороны плюсны;
- хирургическая операция для регенерации связок около плюснефалангового сустава первого пальца;
- замена травмированного сустава протезом.
Пораженный сустав могут заменить протезом
Первые десять дней нужно держать ногу в покое, потом можно начать осторожно ходить, стараясь не оказывать нагрузку на сустав, который оперировали. В целом, реабилитация занимает около трех месяцев, а в работоспособность сустав приходит не ранее, чем через год
Рецидива можно не допустить, если следовать всем рекомендациям врача












