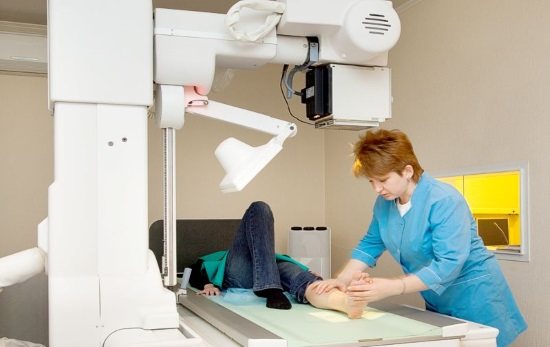
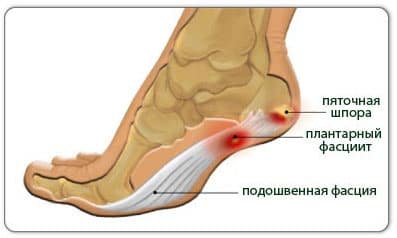
Рентген стопы с функциональными пробами
Содержание:
- Особенности проведения диагностики
- Преимущества рентгеноскопии, альтернативные способы обследования
- Расшифровка нормы и отклонений на снимках
- Патологии стопы в детском возрасте
- В чем заключается исследование
- Как влияет рентген на плод
- Расшифровка результатов
- Показания для проведения исследования
- Особенности проведения диагностики
- Рентген стоп с нагрузкой
- Где лучше пройти рентген
- Рентген ноги что показывает
Особенности проведения диагностики
Рентгенография стопы может осуществляться двумя методиками – стандартной либо с нагрузкой. Целесообразность использования первой или второй определяет специалист для каждого конкретного случая и указывает в направлении на процедуру наиболее подходящий способ.
Стандартная
К этой методике прибегают в большинстве ситуаций, когда требуется получить информацию о состоянии костно-связочного аппарата нижней части голени. Зачастую она проводится в двух проекциях – прямой и боковой, но иногда приходится прибегать к наименее распространенным формам обследования, таким как:
- передне-задняя проекция – рентген обеих стоп, выполненный одномоментно;
- косая проекция – рентгеновские снимки создаются под углом 45 градусов;
- тыльно-подошвенная проекция – лучи проходят вертикально к поверхности стопы, и голень при этом отклоняется немного назад.
Прямая проекция правой и левой стоп – норма и ревматоидный артрит
Никакого подготовительного процесса к процедуре от пациента не требуется. Единственное, что нужно сделать перед обследованием – это освободить диагностируемый участок от одежды, обуви и украшений. А вот медицинский персонал должен позаботиться о создании защитного поля для минимизации облучения обследуемого. Пациентам, проходящим данную процедуру, необходимо укрыть от рентгеновских лучей органы репродуктивной системы, а женщинам – еще и грудные железы, специальными накладками со вставленными свинцовыми пластинами.
Также можно воспользоваться альтернативным вариантом – предложить обследуемому одеть свинцовый фартук. Для создания снимка в прямой проекции пациента укладывают на спину и предлагают согнуть ноги в коленях. Ступни при этом должны опираться на поверхность функционального стола. Рентгенография стопы в косой проекции проводится при положении пациента лежа на здоровом боку, ноги при этом сгибают, а между согнутыми коленями кладут подушку, чтобы создать угол между стопой и поверхностью стола.
Боковая проекция выполнения снимков в ортопедии и травматологии используется реже, так как при ней кости предплюсны находят друг на друга, и их сложно рассмотреть на рентгеновских фото. Такой вид проекции применяется чаще всего для диагностирования свода стопы и для определения переломов костей плюсны. Чтобы сделать снимок стопы в боковой проекции, обследуемого укладывают на пораженный бок, предлагают согнуть ноги в коленях, а здоровую нижнюю конечность выводят вперед.
В зависимости от повреждений для получения максимально информативных снимков могут применяться сразу несколько проекционных методик.
С нагрузкой
Рентген стопы с нагрузочным тестом – специально разработанная методика, применяемая для диагностирования поперечного плоскостопия. Как правило, стандартного метода рентгенографии бывает недостаточно для установления данного диагноза. Подготовка к процедуре с нагрузкой ничем не отличается от подготовительного процесса к стандартной диагностике.
Суть данной методики состоит в том, рентгеновские фото стопы в требуемых проекциях производятся при условии, что пациент стоит на обследуемой ноге, а вторую подгибает к животу. Из-за перенесения массы всего тела на больную нижнюю конечность, она подвергается дополнительной нагрузке и патологические симптомы становятся лучше заметными для диагностирования.
https://youtube.com/watch?v=f7MiK7KQ06g
В отдельных случаях могут проявиться даже ранее не отмечавшиеся признаки заболеваний. Рентгенолог изучает полученные снимки и фиксирует обнаруженные нарушения костно-связочного аппарата стопы на бланке исследования, что станет основой для лечащего врача в подборе соответствующей лечебной тактики.
Рентгеноскопия проводится не только с целью установить диагноз и определиться с терапией, она также выполняется для контроля назначенной лечебной коррекции. После проведенного терапевтического курса повторная процедура позволяет оценить эффективность лечебных мероприятий, для принятия последующих решений по поводу дальнейших мер.
Не исключено, что рентгенологическое исследование не сможет обеспечить специалиста достаточным материалом для постановки диагноза – тогда лечащий врач, скорее всего, назначит ультразвуковую или магнитно-резонансную диагностику. И потом уже на основе всех имеющихся данных будет делать окончательное заключение.
Преимущества рентгеноскопии, альтернативные способы обследования
К основным достоинствам рентгеноскопии стопы относится хорошая визуализация структур стопы, что дает возможность неинвазивно и в краткие сроки определить наличие у пациента отклонений от нормы. Лучевая нагрузка от подобных снимков значительно ниже, чем от компьютерной томографии, также использующей ионизирующее рентгеновское излучение. Рентгенография практически не имеет противопоказаний, а сравнение снимков, сделанных в разные периоды времени, позволяет оценить динамику развития имеющейся у пациента патологии.
Подготовка к рентгенографии стопы не требуется — достаточно своевременно прийти в назначенное врачом время и по возможности взять с собой результаты предыдущего обследования. Полученные снимки можно хранить в течение длительного времени, к примеру, для контроля динамики лечения. Также дать оценку рентген-снимкам могут не только рентгенологи, но и другие специалисты — травматологи, терапевты. Рентгеноскопия стоп может проводиться для обследования лежачих больных благодаря распространенности мобильных аппаратов. Еще одним преимуществом рентгеновского обследования стопы считается относительно низкая стоимость проведения процедуры и соответственно ее доступность.
Существуют альтернативные методы обследования пациентов с подозрениями на заболевания мышечно-костных систем стопы, такие как компьютерная и магнитно-резонансная томографии. КТ отличается более высокой информативностью снимков, но вместе с тем она подвергает организм пациента гораздо большей лучевой нагрузке. Это обусловлено необходимостью делать большое количество рентген-снимков для получения подробных сведений о состоянии стопы и создания ее трехмерной проекции. Методики, использующие ионизирующее рентгеновское излучение, информативны в том случае, когда необходимо оценить состояние костных тканей, их структуру и строение.
Магнитно-резонансная томография, напротив, используется для обследования в случае если необходимо выявить нарушения в структуре связок, сухожилий, заболевания суставов стопы, определить наличие жидкостных скоплений. Принцип действия данной диагностической методики основан на свойстве электромагнитных волн с разной интенсивностью отражаться от тканей различной плотности. Этот тип сканирования безвреден для человеческого организма, поэтому может использоваться для обследования маленьких детей и беременных женщин.
Еще один способ диагностики, ультразвуковое исследование, используется несколько реже из-за своей невысокой информативности, но он незаменим, когда пациент имеет противопоказания к прочим диагностическим методам.
Расшифровка нормы и отклонений на снимках
После проведения обследования рентгенолог анализирует изображения, описывает структуры и фиксирует те нарушения, которые были обнаружены в ходе рентгеноскопии. В норме высота свода стопы составляет не менее 3,5 см, а угол ее продольного свода колеблется в пределах 125-130 градусов. Также у здорового человека прилегать к опоре будут головки только пятой и первой плюсневых костей. Полученный рентгеновский снимок стопы человека – норма и отклонения от нее оцениваются врачом-ортопедом, который ставит окончательный диагноз. Процедура расшифровки в этом случае называется рентгеноморфометрией.
Чаще всего при отсутствии травматических повреждений стопы у пациента рентген-исследование используется для обнаружения плоскостопия. Прямой снимок стопы дает возможность оценить наличие у пациента поперечного плоскостопия, для которого характерно уменьшение поперечного свода стопы, образованного плюсневыми костями. Если вторая, третья и четвертая кости возвышаются над опорой, то стопа у пациента здорова. Всего различают три стадии, по которым можно определить плоскостопие на рентгене — компенсации, субкомпенсации и декомпенсации.
На стадии компенсации нагрузка распределяется с первой и пятой на первую, вторую и пятую кости, вторая при этом утолщается и увеличивается в размерах. При субкомпенсации к опорным костям добавляется еще третья, а первая отклоняется в сторону и формирует вальгусную деформацию первого пальца стопы. На последней стадии, при декомпенсации, все плюсневые кости становятся опорными, высота свода стопы уменьшается до минимума. Степени плоскостопия на рентгене чаще всего оцениваются при помощи обследования с нагрузкой.
Что касается продольного плоскостопия, то для его диагностики используют боковые снимки. Такая рентгенограмма визуализирует треугольник с вершинами в пяточном бугре, головке первой плюсневой кости и ладьевидно-клиновидном сочленении. Учитывается также высота свода стопы относительно нормальных показателей и ее угол.
Степени продольного плоскостопия, измеренные рентгенографически, подразделяются на первую, вторую и третью, по мере развития заболевания:
- Для первой степени характерно увеличение угла свода стопы до 135-140 градусов, сам свод опускается до 2,5-3 см, деформация плюсневых костей и фаланг пальцев при этом отсутствует.
- На второй степени плоскостопия угол увеличивается еще на 8-10 градусов до 145-155, высота свода составляет 1,8-2,3 см. Эта степень сопровождается тянущими болями в тазобедренных и коленных суставах, нередко появляются признаки деформирующего артроза таранно-ладьевидного сустава.
- Третья степень плоскостопия характеризуется увеличением угла до 160 градусов и более, высота свода при этом составляет менее 1,7 см, диагностируется выраженная деформация таранно-ладьевидного и других суставов стопы, появляются боли в копчике и нижних отделах позвоночника.
Патологии стопы в детском возрасте
К сожалению, дети тоже подвержены различным нарушениям костно-связочного аппарата этой части ноги. Но для них чаще характерны врожденные деформации, от которых при своевременном обследовании и коррекции, можно избавиться. Если же не уделить соответствующего внимания данным патологиям, то с возрастом они могут привести к довольно неприятным последствиям.
К ним относится косолапость и плоскостопие. У самых маленьких детей часто наблюдается косолапость, как правило, врожденная, при которой стопа ребенка развернута вовнутрь с характерным заболеванию подошвенным сгибанием. При этом опора идет на наружный край стопы, что приводит к изменению походки.
Диагноз плоскостопие официально можно выставить после наступления возраста, в котором происходит формирование продольного и поперечного сводов стопы – после 10–12 лет. До этого возраста проявления в виде сплошных линий подошвы достаточно хорошо поддаются коррекции, и, таким образом, можно избавить ребенка от этой патологии.
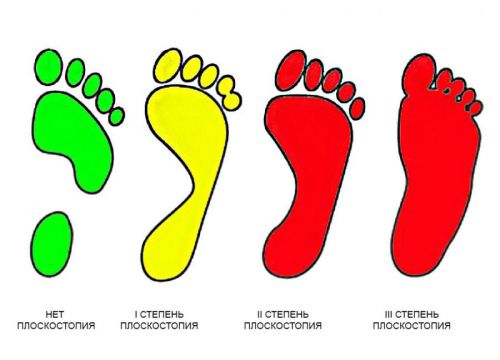 Отличие здоровой стопы от плоскостопия, которые подтверждаются при помощи различных способов диагностики
Отличие здоровой стопы от плоскостопия, которые подтверждаются при помощи различных способов диагностики
В чем заключается исследование
Стопа — это гибкое сочленение костей, суставов мышц и мягких тканей. Только когда все ее структурные части сохранны и находятся на своих местах, человек свободно перемещается и живет привычной ему жизнью.
Рентгеновский снимок представляет собой изображение теней, разных по плотности, размерам и структуре. Они расположены в определенной последовательности или накладываются друг на друга.
Рентгеновское излучение способно проникать через ткани, кости, мышцы и выходить с противоположной стороны. Анатомические структуры поглощают лучи неравномерно, поэтому на выходе они неоднородны. Рентгенопрозрачность у костей и мягких тканей разная, именно она формирует изображение органов, последовательность их расположения.
При медицинском рентгене луч выходит из трубки аппарата, а изображение фиксируется на приемнике изображения: флюоресцирующим экране, пластине, кассете с датчиком.
Все точки, обладающие одинаковой рентгенопрозрачностью, на снимке получаются расположенными в одной плоскости, и окрашены одинаково — даже, если они расположены на разной глубине стопы. Поэтому снимок, который выполнен в одной проекции, не дает полных и достоверных сведений.
Рентгеновские снимки информативны, если сделаны в двух или трех проекциях: прямо, сбоку, по диагонали.
Как влияет рентген на плод
Рентгеновские лучи могут свободно проникать сквозь тело человека. Отражаясь от органов различной плотности, они позволяют получить изображение из чёрно-белых оттенков, по которым видно состояние внутренних органов — норму или патологию.
Во время прохождения лучей сквозь клетки человеческого тела рентгеновские лучи нарушают целостность цепочки ДНК, разрывают её, что способствует выходу свободных радикалов.
Свободные радикалы токсическим образом влияют на организм, но человек отлично справляется с такой нагрузкой, болезней или отклонений этот процесс не вызывает.
Угроза для организма, которую видят исследователи, состоит в том, что клетки становятся нежизнеспособными, ущербными.
У таких клеток повышен риск мутации, что может спровоцировать их малигнизацию, т.е. озлокачествление.
Ранее нормальные клетки после воздействия рентгеновским облучением станут аномально делиться, поражая организм.
Учитывая то, что рентген на раннем сроке беременности как раз и застанет процесс активного деления клеток плода, то врачи не советуют лишний раз подвергать беременных риску.
Это может спровоцировать аномалии развития плода, внутриутробные нарушения, уродства.
Медики отмечают, что в первом месяце беременности у плода только закладываются основные системы и органы.
Это ещё неполноценное сердце, лёгкие, нервная система или опорно-двигательный аппарат, но процесс дифференцирования клеток и даёт начало формированию их в организме малыша.
Если на 1 неделе беременности облучать организм матери, то клетки плода восприимчиво ответят на такое воздействие и могут приобрести аномальные признаки.
В первые месяцы внутриутробного развития у ребёнка формируются надпочечники, сердце, закладываются основы иммунной системы.
Если повлиять рентгеновскими лучами на такие клетки, в дальнейшем приведёт к ослаблению здоровья малыша.
Врачи отмечают, что рентгенография во втором и третьем триместре тоже может быть небезопасна и вызовет отклонения в системе крови и органов пищеварения.
Патологии, которые спровоцирует рентген, определить трудно, но больше врачи боятся недоразвития головного мозга и патологий нервной системы — это навсегда сделает ребёнка инвалидом и социально-пассивным в обществе.
Узнав о возможном влиянии рентгена на плод, беременные женщины часто отказываются от исследования, что в корне неверно.
Описанные отрицательные влияния являются возможными, причём риск развития аномалий плода чрезвычайно ничтожен.
Современная диагностическая аппаратура является безопасной. Давно ушли в прошлое громоздкие рентгеновские установки, которые давали большую дозу облучения.
Теперь же появилась возможность дозированного использования рентгеновских лучей, делаются малодозовые исследования, которые не отразятся на организме.
Это не значит, что рентген беременным делать можно, когда угодно и сколько угодно. Исследования учёных показывают, что рентген в первую неделю беременности может прерывать беременность, поскольку при облучении на стадии прикрепления к матке плодное яйцо становится нежизнеспособным и дальше не развивается.
Часто женщины и не знают о беременности, идя на рентгеновское исследование, поэтому очередные менструации не воспринимаются как срыв зачатия.
В то же время проведение исследования ещё не закончено и стоит ли винить рентген в срыве беременности — ещё не доказано.
Ввиду высокой тератогенности лучей медики предпочитают откладывать проведение рентгена на поздний срок.
Расшифровка результатов
В норме конечность здорового человека имеет два свода: продольный, расположенный вдоль медиального края ступни, и поперечный, находящийся в основании пальцев. При уплощении соответствующих участков формируется продольное и поперечное плоскостопие. Рентгенографическая диагностика включает в себя измерение высоты и углов свода стопы по рентгеновскому снимку в разных проекциях, контроль состояния суставов и костной ткани. Исследование позволяет не только установить факт наличия заболевания, но и определить его стадию. Кроме плоскостопия, на рентгене можно увидеть проявления других патологий и травм.
Рентген при продольном плоскостопии
Снимок в боковой проекции предназначен для рентгенодиагностики продольного плоскостопия. На изображении определяют треугольник, вершиной которого является ладьевидно-клиновидное сочленение, а основанием – расстояние от края первой плюсневой кости до пяточного бугра. Ключевыми показателями являются:
- Величина продольного угла, составляющая в норме 125°-130°;
- Высота свода стопы, которая должна быть не меньше 35 мм.
О наличии патологии можно говорить при увеличении продольного угла и уплощении свода. Чтобы определить степень плоскостопия по рентгенограмме, врач осуществляет точное измерение этих показателей и оценивает общее состояние костей и суставов:
- I степень – признаки деформации конечности отсутствуют. Величина рентгенографически измеренного угла составляет 131°-140°, высота свода не менее 25 мм;
- II степень плоскостопия на рентгене чаще всего можно заметить признаки артроза и деформации суставов. Угол составляет 141°-155°, высота свода – от 17 до 24 мм;
- III степень – присутствуют выраженные признаки деформации, величина угла больше 155°, высота свода меньше 16 мм.
Рентген стоп, выполненный в разных проекциях
Рентген при поперечном плоскостопии
Патологическое изменение поперечного свода стопы определяется по снимку в прямой проекции. Ключевым параметром при рентгене поперечного плоскостопия является угол отклонения между первой и второй плюсневыми костями, который у здорового человека не превышает 11°. В зависимости от степени нарушения его величина составляет:
- I степень – 11-12°;
- II степень – 13-15°;
- III степень – 16-20°.
По мере развития патологии нагрузка при ходьбе и стоянии начинает распределяться не только между 1и 2 плюсневыми костями, но и между 3 и 4, остальная часть компенсаторно утолщается. В стадии декомпенсации все кости располагаются в одной плоскости, амортизирующие свойства поперечного свода стопы полностью утрачиваются.
Методы рентгенологии широко используются в диагностике многих заболеваний, в том числе плоскостопия. Исследование можно провести в любой частной или государственной клинике на платной или бесплатной основе. Ориентировочная стоимость процедуры составляет 1300-2000 руб. в зависимости от условий проведения и типа оборудования.
Показания для проведения исследования
Без сомнения, остеоартрит является наиболее распространенным заболеванием стопы, прежде всего из-за механического износа, весового влияния на хрящ. Однако это место не является необычным и для воспалительных ревматических заболеваний (ревматоидный артрит, псориатический артрит, анкилозирующий спондилоартрит и синдром Рейтера), часто они сначала появляются или диагностируются в нижних конечностях. Кроме того, подагрический артрит и диабетическая невропатическая остеоартропатия часто поражают стопу.
Диагностика новообразований стопы с помощью рентгена
В дистальной части ноги иногда встречаются единичные новообразования в кости. К счастью, большинство из этих новообразований доброкачественные. Например, одиночная костная киста, энхондрома.
Некоторые поражения имеют характерные рентгенологические особенности. Однако, некоторые из них похожи на другие, и их может быть невозможно отличить только с помощью рентгена.
Для оценки этих поражений необходимо распознавать рентген характеристики. Эти данные могут использоваться не только как диагностические подсказки, но и также для определения скорости роста или агрессивности поражения.
Затем список потенциальных дифференциальных диагнозов может быть сформулирован на основе этих данных.
Диагностика переломов стопы
Медицинские словари определяют перелом просто, как разрушение кости. Однако врач должен также знать анатомическое расположение перелома, его направление, и является ли он линейным, измельченным, а также различать его от вывиха.
Биомеханика разных переломов может различаться, и в зависимости от этого отличается скорость и тип сращения.
Рентгенографический снимок стопы – лучший метод скрининга и определения наличия перелома. Рентгенография выявляет изменения, с помощью которых описывают тип перелома и положение фрагментов кости.
Для трудно визуализируемых переломов могут потребоваться дополнительные методы исследования, такие как компьютерная томография или радиоизотопная скелетная визуализация.
Показания для проведения рентгена стопы и голеностопного сустава:
- перелом;
- новообразования;
- плоскостопие;
- остеоартрит;
- ревматоидный артрит;
- псориатический артрит;
- синдром Рейтера;
- анкилозирующий спондилоартрит;
- нейропатическая остеоартропатия;
- септический артрит.
Переломы и дислокации передней части стопы обычно просты для идентификации, если потенциально поврежденная кость полностью видна в двух плоскостях. Контур костной коры всех костей должен быть тщательно проверен.
Тыльно-подошвенная и косая – стандартные проекции передней части стопы. Если подозревается только перелом фаланг, то могут быть получены дорзальная и косые проекции пальцев. Боковые проекции также могут быть полезны.
При наличии у пациента таких жалоб, может быть назначен рентген стопы и голеностопного сустава:
- периодические болевые ощущения в области стопы, особенно если этой боли не предшествует какая-либо физическая нагрузка, например, продолжительная ходьба, длительное пребывание в положении стоя пациента, поднятие тяжелых предметов, неудобная обувь.
- изменения вида стопы – нарушение размера, формы, цвета кожи;
- наличие в истории жизни пациента частых травм, таких как различные переломы, вывихи, гематомы, растяжения;
- наличие у пациента факторов риска развития заболеваний, связанных с опорно-двигательной системой, например, занятие определенными видами спорта, ожирение, генетическая предрасположенность.
Рентген стопы может помочь найти причину общих признаков и симптомов, таких как боль, повышенная чувствительность, онемение, опухоль или деформации. Он может обнаруживать перелом кости или вывих сустава.
Если требуется хирургическое вмешательство, рентгеновский снимок может быть сделан для планирования операции и оценки результатов операции. Кроме того, рентген может помочь обнаружить кисты, опухоли и поздние стадии инфекционного поражения костей.
Особенности проведения диагностики
Пациентам с неприятными ощущениями в ноге проводят рентген стопы в двух проекциях:
- прямая – для получения такого снимка пациент одной ногой (на которую он не опирается) встает на кассету с рентгеновской пленкой; делается прямой снимок;
- боковая – снимок выполняется с боковой стороны, при этом захватывается и голеностопный сустав; пациент в этом случае также опирается только на одну ногу.
Снимки в 2 проекциях делаются сначала для одной ноги, а после для второй. В норме кости должны быть однородные по структуре и неповрежденные.
Стандартная
Такая диагностическая процедура проводится быстро. Пациент ставит оголенную ногу, в которой чувствует боль, на специальную диск-подставку. При этом врач проверяет, чтобы на теле пациента не оставалось никаких ювелирных украшений и других лишних предметов. Здоровая нога сгибается в колене. С помощью такого положения вес тела переходит на больную ногу; делается рентгеновский снимок.
Медсестра устанавливает рентгеновскую кассету так, чтобы она находилась вдоль ноги у самого верха и была прижата специальным грузом. Центральный луч попадает в центр кассеты, при проведении процедуры тело пациента накрывают сверху фартуком
Это важно, чтобы защитить его органы от облучения. Снимки выполняются в следующих проекциях:
- передне-задняя;
- тыльно-подошвенная;
- косая, которая находится под разными углами;
- боковая.
После получения снимков врач тщательно изучает их и ставит точный диагноз
Если врач проводит рентген стопы на плоскостопие, то на снимке он особое внимание обращает на форму ноги и степень искривления
Рентгенография стопы с нагрузкой
Такая диагностическая процедура чаще всего применяется в хирургии, травматологии и ортопедии. Исследование используется для определения болезней и нарушений в стопе. С помощью рентгена с нагрузкой можно определить не только травму и патологию, но и получить точную информацию о структуре, состоянии. Также врачу видны на снимке все анатомические изменения стопы.
Сейчас такой способ обследования является главным при диагностике, он помогает точно поставить диагноз больному и подобрать более эффективное лечение. Процедуру проводят с помощью снимка в 2 проекциях. В клинике врач самостоятельно определит, какие проекции использовать, исходя из симптомов и отличительных особенностей поражения:
- боковой снимок – помогает получить подробную информацию о состоянии костей и суставов;
- передне-задний, в этом случае проводится снимок 2-х стоп;
- косой – делается под наклоном 45°;
- тыльно-подошвенный снимок – проводится при отклонении голени, луч проходит вертикально.
У детей
Ребенку назначается рентгенография стопы и ноги в следующих случаях:
- падение, получение травм при рождении;
- при проблемах с процессом костеобразования, при недостатке минералов в костях у детей либо заболеваниях костной ткани;
- попадание в дыхательные органы либо в пищеварительную систему чужеродных предметов;
- травмирование головы, онкологические образования, врожденные нарушения в строении костей черепа;
- подозрение на наличие палочки Коха, бронхиальная астма, воспалительные процессы в легких, артроз, артрит;
- перед оперативным вмешательством;
- детям младше 1 года рентген проводят для выявления вывиха либо подвывиха тазобедренного сустава с полным смещением головки бедренной кости.
У пожилых людей
Ускоренный процесс старения организма пожилого человека проходит на фоне нарушения обмена веществ и проблем с обновлением тканей, поэтому старые люди в большинстве случаев страдают от заболеваний опорно-двигательного аппарата.
Лечащий специалист назначает рентгенографию при наличии болевых ощущений, а также в профилактических целях. Число процедур будет устанавливать специалист, исходя из состояния пациента.
При беременности
Для ребенка, активно развивающегося и растущего в утробе матери, особую опасность представляют рентгеновские лучи, которые негативно воздействуют на формирование органов и систем у эмбриона. Опаснее всего использовать такую диагностическую процедуру на ранних сроках беременности. Проводить рентген беременной женщине можно только после консультации с лечащим специалистом.
Рентген стоп с нагрузкой
Такой метод исследования используют в хирургии, травматологии и ортопедии. Данный метод исследования применяют в диагностике для выявления ряда заболеваний, а также при деформации. С помощью рентгена с нагрузкой можно выявить не только травму и отклонения, но и развернутую информацию о структуре, состоянии и о некоторых особенностях анатомии стопы. В наше время этот метод исследования считается основной методикой диагностики, которая позволяет установить точный диагноз и выбрать на основании заключения эффективное лечение. Такое исследование необходимо проводить в нескольких проекциях. Специалист определяет проекции, так как это зависит от симптомов и особенностей заболевания:
- Сбоку, то есть можно получить полную информацию о костно-суставном аппарате.
- Передне-задний, в такой момент происходит выполнение снимка стопы обеих ног.
- Косой, используют луч под наклоном в 45°.
- Тыльно-подошвенный снимок, делают при отклонении голени назад, луч направляют вертикально.
Нужно запомнить, что, если вам назначили рентген стопы с нагрузкой, а потом после периода лечения необходимо сделать снимок повторно, его необходимо выполнить в том же положении, как и в первоначальном варианте.
Как и у многих процедур, к рентгену стопы существуют противопоказания. Исследование запрещено, если недавно уже проводили подобную процедуру. Во время беременности процедура категорически запрещена, но если врач настаивает, то живот пациентки накрывают свинцовым фартуком.
Есть ли повреждение кости? Врач может сделать заключение только после получения снимка. Вид повреждения укажет на локализацию, протяженность поражения. Во время рентгена можно установить степень повреждения, причину ограничения движения стопы.
Нормальным показателем считается угол свода стопы в 130°, а высота — более 35 мм. По степени увеличения угла свода и снижению высоты можно судить о наличии продольного плоскостопия. Если наблюдается поперечное плоскостопие, то берут за основу угол между 1-2 плюсневыми фалангами и степень отклонения большого пальца. Если видны костные изменения, то смело можно утверждать наличие артроза или анкилоза.
Где лучше пройти рентген
Рентгенография стопы в случае подозрения на плоскостопие и прочие недуги — доступная процедура, сделать которую возможно почти в любом из медицинских учреждений.
В случае необходимости минимизации дозы облучения во время обследования стоит принять во внимание качество используемого оборудования. Цифровой рентгеновский аппарат не требует существенных доз излучения для формирования качественных изображений, в то время как плёночное оборудование облучает больного большой порцией рентгена (смотрите видео)
Рентгеноскопия
При появлении приведённых симптомов пациенту показано проведение рентгенологического обследования поражённой ступни. Чаще болевой синдром, проявляющийся в момент нагрузки нижних конечностей, говорит о развитии плоскостопии.
Однако не исключено присутствие и альтернативных изменений в мышечной, костной ткани и связках ног. В рентгеноскопии чаще прибегают к исследованию с нагрузкой, в ходе которого специалист имеет возможность точно определить развивающуюся патологию. Описываемая процедура относится к группе безболезненных, оперативных и информативных диагностических мероприятий. Альтернативными методиками выступают МРТ и КТ.
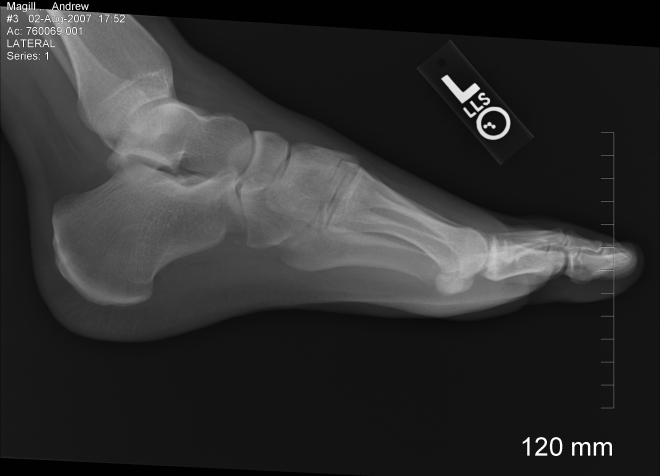
Рентген ноги что показывает
На рентгенологическом снимке врач может увидеть много деталей, необходимых для постановки точного диагноза:
- С помощью процедуры можно отличить трещину кости от ее перелома. Врач может определить степень смещения структур определить локацию костных осколков, оценить степень поражения мягких тканей.
- Рентгенологическое исследование помогает определить смещение сустава, изменение суставных поверхностей или сужение суставной сумки.
- Процедура помогает обнаружить минеральные отложения в суставах, подтвердить наличие новообразований.
- Контрастная рентгенография помогает оценить состояние сосудов, обнаружить спайки, сужения, тромбы.
Достоинства и недостатки процедуры
Рентген-тесты имеют массу преимуществ, что и делает их столь востребованными:
- Процедура быстрая и безболезненна, а снимки доступны врачу сразу.
- Для проведения диагностики пациенту нет необходимости ложиться в больницу.
- Современные рентгенологические приборы безопасны для здоровья.
Альтернативная диагностика (кратко)
Иногда рентгенологическое исследование может быть заменено или дополнено другими процедурами:
- Одной из альтернатив является МРТ – магнитно-резонансная томография. Эта процедура дает более точные результаты и позволяет рассмотреть структуры, невидимые на рентген-снимках. Но данная процедура требует более современного, дорогостоящего оборудования, которое есть не в каждой клинике (или даже городе). Соответственно, и стоимость томографии намного выше.
- УЗИ – еще один способ рассмотреть внутренние ткани и костные структуры. Но такая процедура часто назначается в качестве вспомогательной.
Несмотря на разнообразие доступных методов диагностики рентгенография остается востребованной. Процедура позволяет быстро получить снимок ноги и рассмотреть внутренние повреждения. Оборудование для проведения диагностики есть в каждой больнице, да и само исследование стоит дешевле, чем альтернативные процедуры.