Типы сахарного диабета
Содержание:
- Различия в лечебной тактике
- Причины возникновения и дебютирование
- Причины сахарного диабета 2 типа
- Какой диабет опаснее 1 или 2 типа?
- Причины
- Оценить риски заболевания сахарным диабетом
- Причины возникновения сахарного диабета 1 и 2 типа
- Сахарный диабет 2 типа
- Почему так хочется пить?
- Нормы инсулина и проинсулина
Различия в лечебной тактике
Непосредственно до назначения лекарственных препаратов требуется обследовать пациента и определить тип заболевания. От этого во многом зависит лечебная тактика. Наибольшую диагностическую ценность имеют результаты лабораторного исследования (анализ крови и мочи). На диабет указывают следующие показатели:
- наличие в моче кетоновых тел (промежуточных продуктов обмена);
- наличие глюкозы в моче;
- содержание гликолизированного гемоглобина более 5,9%;
- уровень сахара натощак выше 6,1 ммоль/л;
- уровень сахара через 2 часа поле приема пищи выше 11,1 ммоль/л.
Для оценки состояния поджелудочной железы проводится УЗИ. Может потребоваться консультация офтальмолога. Лечение диабета 1 и 2 типа различается. При 1 типе терапия предполагает соблюдение диеты, регулярное введение инсулина, ограничение физической нагрузки, лечение сопутствующей патологии поджелудочной железы. При тяжелых осложнениях требуется госпитализация. При развившейся ретинопатии назначаются средства, улучшающие циркуляцию крови в капиллярах, ангиопротекторы. Для предупреждения развития диабетической стопы следует носить удобную, просторную обувь, регулярно мыть ноги при помощи нейтральных моющих средств, вытирать их насухо, предупреждать травмирование и периодически осматривать.
С этой целью назначаются бигуанидины (Метформин), тиазолидиндионы (Росиглитазон), препараты сульфанилмочевины (Глибенкламид). Нередко назначаются фибраты (Фенофибрат). В некоторых случаях используется инсулин. Постоянный прием лекарств и соблюдение диеты позволяют предупредить осложнения.
Причины возникновения и дебютирование
Основными причинами, как уже было сказано, является ослабление поджелудочной железы.
При употреблении большого количества нездоровой пищи, к которой относятся все газированные, консервированные, жирные, копчёные и сладкие продукты, происходит сильное напряжение железы, из-за этой нагрузки она может отказать или допустить сбой, который приводит к данному заболеванию.
Начало болезни можно подразделить на три стадии развития:
- Предрасположенность от неблагоприятной генетической наследственности. Это сразу видно у младенца, когда он рождается. Более 4,5 кг, считается избыточной массой для рождённого ребёнка, такой вес относится к ожирению;
- Скрытая форма, она диагностируется методом исследования анализов;
- Явные признаки болезни с характерными симптомами. Это может быть слабость, постоянное желание пить, зуд, вялость и отсутствие аппетита или наоборот его повышение. У больного может нарушиться сон, болеть голова, наблюдаться боли в мышцах и сердце.
Отличия диабета первого и второго типа так же заключаются в характере осложнений, так как наибольший процент заболеть диабетическим кетоацитозом у пациентов с СД 1.
Что может спровоцировать осложнения?
- Если неправильно поставлен диагноз при СД 1. Без соответствующего лечения ситуация может значительно усугубиться;
- При инфекционных проявлениях, гриппе, воспалениях, а также инфаркте. Это связано с повышенной дозой лекарственных препаратов;
- Когда неправильно подобрана дозировка для внутривенных инъекций или просрочены препараты;
- Во время беременности и токсикозе, больные СД имеют повышенный риск;
- При несовместимости заболевания и алкоголизма приводит к кетоацидозу;.
- Игнорирование строгой диеты и употребление продуктов с высоким содержанием углеводов;
- Стрессы и операционные мероприятия.
Причины сахарного диабета 2 типа
Поджелудочная железа (крупная железа позади желудка) вырабатывает гормон инсулин, который переносит глюкозу из кровотока в клетки, где она преобразуется в энергию. Диабет 2 типа возникает, когда поджелудочная железа не вырабатывает достаточно инсулина, либо клетки организма становятся к нему невосприимчивы (резистентность к инсулину). Имеется несколько причин, по которым при диабете 2 типа поджелудочная железа не производит достаточно инсулина. Они рассмотрены ниже.
Факторы риска для диабета 2 типа
У вас больше шансов заболеть сахарным диабетом 2 типа, если:
- вы старше 40 лет;
- у вас есть родственник, болеющий диабетом;
- вы родом из региона, где распространен диабет (Южная Азия и др.);
- у вас лишний вес или ожирение
Риск развития диабета 2 типа увеличивается с возрастом. Это происходит потому, что с возрастом люди склонны набирать вес и снижать физическую активность. Поддержание нормального веса с помощью здорового, сбалансированного питания и регулярных физических упражнений, является неотъемлемой частью профилактики и лечения сахарного диабета.
Диабет 2 типа часто развивается у людей в возрасте старше 40 лет. Народы Южной Азии, Африки, афро-карибского происхождения и жители Ближнего Востока имеют повышенный риск развития сахарного диабета 2 типа в гораздо более раннем возрасте. Однако, в последние годы с данным заболеванием сталкивается все большее число молодых людей. Также диабет 2 типа становится более распространенным у детей, иногда — с семилетнего возраста.
Наследственность является одним из основных факторов риска для диабета 2 типа. Риск заболевания для вас увеличивается, если кто-то из ваших близких родственников болеет диабетом. Чем ближе родство, тем больше вероятность развития заболевания. Если кто-то из родителей болен диабетом, то вероятность заболевания ребенка увеличивается примерно до 33%.
Развитие диабета 2 типа более вероятно у людей из Южной Азии, Африки, Ближнего Востока и афро-карибского происхождения. Вероятность возникновения заболевания в шесть раз выше в странах Южной Азии, чем в Великобритании, и в три раза выше среди людей африканского и афро-карибского происхождения. Выходцы из Южной Азии и люди афро-карибского происхождения также имеют повышенный риск развития осложнений сахарного диабета, таких, как болезни сердца. Причем велика вероятность их развития в более раннем возрасте, чем у остальной части населения.
Если у вас избыточный вес или ожирение (индекс массы тела 30 и больше), вы находитесь в группе риска по диабету 2 типа. Повышенный риск связан с накоплением жировой массы в области живота. Жировая ткань в этой зоне выделяет химические вещества, которые нарушают обмен веществ в организме. Впоследствии это увеличивает риск развития таких заболеваний как болезни сердца, инсульт и некоторые виды рака.
Измерение объема талии является доступным способом оценки риска возникновения диабета. Оно позволяет определить наличие центрального ожирения (ожирения в области живота), являющегося особенно неблагоприятной формой ожирения. Женщины имеют повышенный риск развития диабета 2 типа при объёме талии от 80 см. Тогда как мужчины — от 94 см (мужчины из Азии — от 90 см ). Снижение веса на 5% и регулярные физические упражнения снижают риск заболевания диабетом более чем на 50%.
Риск развития диабета 2 типа также увеличивается, если у вас имеется гипергликемия натощак или нарушение толерантности к глюкозе. Эти состояния иногда называют предиабетом, поскольку уровень глюкозы в крови превышает нормальный, но не достаточно высок, чтобы вызвать диабет. Если вы не предпримите превентивные меры, эти состояния могут развиться в диабет 2 типа.
Какой диабет опаснее 1 или 2 типа?
Отличия диабета 1 и 2 типа заключаются в прогнозе для пациента и переносимости недуга организмом. Какой из них опаснее, зависит от правильности подобранного лечения, особенностей клинического случая.
Практически всегда менее благоприятным остается диабет первого типа. Из-за раннего развития пациент длительное время борется с гипергликемией. Даже при максимально правильном контроле углеводного обмена тело не может полноценно противостоять болезни.
При стаже 10 лет патологии у людей прогрессирует ангиопатия. 20 лет – нефропатия с постепенным поражением почек, развитием хронической недостаточности. 30 лет и более – осложнения суммируются, что становится причиной инвалидности.
Указанные цифры могут меняться. Все зависит от метода лечения. Однако прогноз остается не слишком благоприятным. Болезнь довольно трудно контролировать из-за постоянной необходимости высчитывать калорийность пищи, хлебные единицы (ХЕ).
Это условные показатели, которые используют для обозначения количества глюкозы в конкретной еде. От них зависит концентрация инсулина, необходимого организму для усвоения сахара. На ранних этапах трудно научиться их правильно считать.
Сахарный диабет второго типа является более благоприятным. Главными причинами этого остаются:
- Поздний дебют. Если даже недуг прогрессирует в 50 лет, то человек может спокойно дожить до пожилого возраста при нормальном самочувствии;
- Меньшая выраженность симптомов. Второй вариант диабета имеет более мягкое воздействие на организм человека;
- Лучшая отзывчивость к терапии. На ранних этапах патологию можно контролировать даже без применения сахароснижающих медикаментов. Достаточно диеты, дозированных физических упражнений.
Факты особо важны для ответа на вопрос о том, в чем отличие между диабетом первого и второго типа. Больные с инсулиннезависимой формой недуга чаще чувствуют себя хорошо. Главный фактор, который влияет на протекание патологии – это самоконтроль.
Причины
К диабету 1 и 2 типа приводят разные факторы. Ученые просматривают закономерности на уровне наследственности, образа питания, климата, заболеваний и даже расы и пола.
Наследственность почти не играет роли при развитии СД 1 типа. Но если у одного из родителей есть такая патология, то у следующего поколения будет предрасположенность. СД 2 типа имеет большую связь с наследственностью. Ребенок унаследует этот тип диабета от родителей с вероятностью до 70%.
Диабет 1 типа чаще наблюдается у детей, которые вместо грудного питания получали искусственные смеси. СД 2 типа развивается в основном у взрослых на фоне ожирения и избыточного потребления углеводов.
Диабет 1 типа связывают с перенесенными вирусными инфекциями, 2 – с возрастом (риск повышен после 40–45 лет), малоактивным образом жизни, стрессом, избыточным весом. Кроме того, второму типу заболевания более подвержены женщины и представители негроидной расы.
Оценить риски заболевания сахарным диабетом
Специалисты-эндокринологи уверены, что риск заболеть сахарным диабетом возрастает, если в вашей семье кто-то болеет или болел сахарным диабетом. Однако в разных источниках приводятся разные цифры, определяющие вероятность заболевания. Есть наблюдения, что диабет первого типа наследуется с вероятностью 3-7% по линии матери и с вероятностью 10% по линии отца. Если же болеют оба родителя, риск заболевания возрастает в несколько раз — до 70%. Диабет второго типа наследуется с вероятностью 80% как по материнской, так и по отцовской линии, а если СД 2 типа болеют оба родителя, вероятность его проявления у детей приближается к 100%.
Поэтому семье, где у кровных родственников есть случаи заболевания СД, нужно помнить, что ребенок входит в «группу риска», а значит нужно минимизировать риск развития этого тяжелого заболевания (профилактика инфекции, здоровый образ жизни и питания, и т.д.).
Вторая по значимости причина диабета — лишний вес или ожирение, этот симптом важен как во взрослом, так и в детском возрасте. За длительное время своей практики и наблюдений эндокринологи обнаружили, что почти 90% больных сахарным диабетом 2-го типа страдают ожирением, а выраженное ожирение может увеличить вероятность возникновения диабета почти у 100% людей. Каждые 5-10 лишних килограммов в 5-10 раз повышают риск развития различных заболеваний: в т.ч. сердечно-сосудистых, таких как инфаркта миокарда и инсульта головного мозга, заболеваний суставов и, безусловно, сахарного диабета.
Третья из причин, играющая роль в развитии СД особенно в детском возрасте — это вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и другие заболевания, т.ч. и грипп). Эти инфекции играют роль механизма, запускающего аутоиммунный процесс, у детей с иммунологическими нарушениями (зачастую не диагностируемыми ранее). Конечно, у большинства грипп или ветрянка не станет началом диабета. Но если ребенок с ожирением из семьи, где папа или мама болеют СД, то для него и грипп представляет некоторую угрозу.
Еще одной из причин развития СД являются заболевания поджелудочной железы, при которых происходит поражение бета-клеток, например панкреатит (воспаление поджелудочной железы), рак поджелудочной железы, травма органа, а также отравление медикаментами или химическими веществами. Эти заболевания развиваются, в основном, в более старшем возрасте. Также у взрослых немаловажную роль в возникновении диабета играют хронический стресс и эмоциональное перенапряжение, особенно, если человек имею излишний вес и больных в семье.
Хочу обратить внимание, что у подростков факторами риска развития СД 2 типа являются:
- ожирение
- снижение физической активности
- отягощенная наследственность
- период полового созревания
- синдром поликистозных яичников у девочек
В настоящее время педиатры и детские эндокринологи обеспокоены развитием у подростков так называемого «метаболического синдрома»: ожирение + инсулиновая резистентность (состояние, при котором при нормальной концентрации инсулина отмечается снижение потребления глюкозы тканями). Недостаточное потребление глюкозы тканями приводит к стимуляции клеток Лангерганса, выработке новых порций инсулина и развитию гиперинсулинемии), плюс дислипидемия (повышенный/измененный уровень липидов в крови), плюс артериальная гипертензия.
В США метаболический синдром выявлен у 4,2% подростков среди всего подросткового населения (исследования 1988 — 1994 г.г.), причем юноши в большей степени подвержены этому синдрому, чем девушки. Было также выявлено, что нарушение толерантности к глюкозе отмечается у 21% подростков с ожирением. В России полноценной статистики нет, однако в 1994 г. в рамках Государственного регистра сахарного диабета был создан Регистр больных сахарным диабетом детей, проживающих в Москве. Установлено, что заболеваемость ИЗСД у детей в 1994 г. составила 11,7 чел. на 100 тыс. детского населения, а в 1995 году — уже 12,1 на 100 тыс. Это грустная динамика.
Причины возникновения сахарного диабета 1 и 2 типа
Для того, чтобы лучше понять различия между диабетом 1 и 2 типа, нужно проанализировать причины возникновения этих заболеваний.
Причины сахарного диабета 1 типа аутоиммунные — иммунная система организма начинает ошибочно атаковать бета-клетки поджелудочной железы, которые производят инсулин, разрушая эти клетки и уменьшая способность организма вырабатывать достаточно инсулина, чтобы регулировать уровень глюкозы в крови.
Сахарный диабет 2 типа чаще всего возникает у тучных людей, ведущих малоподвижный образ жизни
Причины возникновения сахарного диабета 2 типа связаны, прежде всего, с лишним весом, неправильным питанием и пассивным образом жизни, что приводит к инсулинорезистентности (метаболическому синдрому). Сахарный диабет 2 типа является состоянием, при котором организм не вырабатывает достаточного количества инсулина, а клетки организма становятся устойчивыми к его действию, плохо воспринимают его. Это приводит к накоплению глюкозы в крови, а клетки начинают испытывать энергетическое голодание. Такая ситуация возникает из-за длительного сохранения повышенного уровня сахара в крови, а также из-за наличия ожирения или лишнего веса, из-за нездорового образа жизни и неправильного питания, а иногда из-за других причин.
Таблица 2. Причины и условия возникновения сахарного диабета 1 и 2 типов
|
СД 1 типа |
СД 2 типа |
|
|---|---|---|
|
Причины |
Бета-клетки поджелудочной железы нападают на собственную иммунную систему организма, тем самым снижая производство инсулина, что приводит к повышению уровня глюкозы в крови. Инсулин не вырабатывается совсем или вырабатывается в недостаточных количествах. |
Постоянное и чрезмерное употребление в пищу диетических сахаров приводит к избыточным требованиям к производству инсулина, что приводит к инсулинорезистентности через продолжительное время. Рецепторным клеткам, которые становятся менее чувствительными (устойчивыми) к инсулину, не удается удалять глюкозу из крови, что приводит к повышению уровня сахара в крови и более высоким требованиям к выработке инсулина. |
|
Генетические факторы |
Наследственный фактор возможен. В большинстве случаев возникновения диабета 1 типа пациенты наследуют факторы риска от обоих родителей. |
Сахарный диабет 2 типа имеет более сильную причинную связь с историей семьи и рода, чем при первом типе диабета. |
|
Эффекты организма |
Считается, что болезнь вызывается аутоиммунным разрушением бета-клеток. Аутоиммунная атака может произойти после перенесенной вирусной инфекции, например, после эпидемического паротита, краснухи, цитомегаловируса (ЦМВ). |
По всей видимости, развитие болезни связано со старением, малоподвижным образом жизни, диетой, генетическим влиянием и ожирением. |
|
Климат |
Один из триггеров может быть связан с холодной погодой. Сахарный диабет 1 типа развивается чаще зимой, чем летом и является более распространенным в местах с холодным климатом. |
Сахарный диабет 2 типа является более распространенным среди людей с низким уровнем витамина D, который синтезируется из солнечного света. Витамин D поддерживает иммунную функцию и чувствительность к инсулину. Это означает, что те, кто живет в более северных широтах могут столкнуться с более высоким риском развития диабета 2 типа. |
|
Диета |
При этом типе диабета младенческая диета может играть важную роль. Сахарный диабет 1 типа встречается реже у людей, которые были на грудном вскармливании, а также у тех, кто впервые начал получать прикорм в более позднем возрасте. |
Ожирение, как правило, наблюдается в семьях, члены которых имеют вредные привычки к перееданию и ограничению физических нагрузок. Диеты с высоким содержанием простых сахаров и низким содержанием клетчатки и жизненно важных питательных веществ, скорее всего, приведут к диабету. |
Далее мы рассмотрим признаки и симптомы 1 и 2 типов сахарного диабета, а также анализы, диагностику и лечение для каждого типа заболевания.
Сахарный диабет 2 типа
Эпидемиология : диабет 2 типа также называют диабетом у взрослых – на самом деле он чаще всего поражает взрослых, но в последнее время этот тип диабета также диагностируется у детей и подростков. Причина в первую очередь экологических факторов (в том числе нездоровый образ жизни и ожирение в результате этого).
Диабет 2 типа составляет примерно 90% все случаи этого заболевания.
Подробнее о диабете 2 типа: Диабет 2 типа норма сахара в крови до еды и после важные правила, которые нужно соблюдать после 60 лет
Причинами диабета 2 типа являются, прежде всего, факторы окружающей среды (нездоровый образ жизни) и генетические (было обнаружено более 30 генов, связанных с повышенным риском развития диабета 2 типа).
На развитие этого типа диабета могут также влиять медицинские факторы (например, использование глюкокортикоидов, тиазидов, статинов).
Факторы риска развития диабета 2 типа:
- ожирение, лишний вес, ИМТ более 30%
- недостаток физической активности;
- стресс;
- плохое питание.
- Фактором риска для женщин является гестационный диабет.
Сахарный диабет 2 типа диета и лечение
- Лечение диабета 2 типа – это, прежде всего, внесение изменений в образ жизни, надлежащий самоконтроль и поддержание нормального уровня сахара в крови.
- Лечение основано на антидиабетических препаратах из шести групп: (метформин, инсулин, глифозин – ингибиторы SGLT-2, инкретиновые препараты, тиазолидиндионы и ингибиторы α-глюкозидазы).
Подробнее о метформине: Как правильно принимать метформин при сахарном диабете 2 типа начало лечения
Сахарный диабет 2 типа симптомы
Симптомы сахарного диабета 2 типа включают постоянное чувство голода, усталость, сонливость, умеренно повышенная жажда, помутнение зрения, интимные инфекции, сухость и зуд кожи.
Диета при диабете 2 типа
Уровень глюкозы в крови может нормализовать введение диеты с низким гликемическим индексом (широко известной как диабетическая диета). Контроль количества и качества потребляемых углеводов имеет ключевое значение.
Диабет 1 типа и 2 типа в чем разница таблица
| Признаки/ характерные особенности | Диабет 1 типа. | Диабет 2 типа. |
| Возраст начала гипергликемии | <35 лет (чаще всего <20 лет. | > 35 лет |
| Присутствует ожирение | редко | > 40 процентов случаи |
| Клинические симптомы гипергликемии | Быстро повышается за несколько недель (пациент обращается за медицинской помощью) | Сдержанный, часто незамеченный, с посредственной интенсивностью, растущей в течение нескольких месяцев |
| Ацетонурия | присутствует | отсутствие |
| Концентрация С-пептида натощак | <0,35 нмоль / мл | Норма или повышенный |
| Концентрация С-пептида после стимуляции | Нет роста | Рост сохранен |
| Жаропонижающие антитела | Увеличение | отсутствие |
Гестационный диабет и диабет беременных
В настоящее время по данным статистики этот тип диабета поражает от 3 до 10 процентов женщин. Во время беременности возможны два сценария, связанные с возникновением диабета: диабет может быть диагностирован во время беременности (гестационный диабет или женщина, ранее страдающая от диабета, становится беременной с присутствием сахарного диабета).
Также читайте чем гестационный диабет отличается от диабета 1 или 2 типа: Диабет беременных: что ждать для ребенка и матери
Другие виды диабета (LADA, MODY)
Диабет типа LADA вызывает тот же механизм, что и диабет типа 1. Этот тип называется латентным – заболевание наступает в возрасте от 30 до 50 лет.
MODY диабет очень редко. Это наследственная форма диабета, моногенная – образуется в результате мутации одного гена. Данные типы диабета в настоящее время не до конца изучены.
В заключение стоит отметить, что есть несколько типов диабета (диабет 1 типа, сахарный диабет 2 типа, диабета типа LADA, диабет MODY, гестационный диабет), отмечено главное: диабет 1 типа и 2 типа в чем разница, в связи с этим каждый из которых требует постоянного контроля, осуществление соответствующего лечения и диеты. Также важно следить за новостями на эту тему, чтобы быть в курсе открытий, которые помогают предотвратить, контролировать или лечить диабет, смотреть отчеты о последних исследованиях и открытиях, новости из мира медицины, статьи об изобретениях, экспериментах и идеях о том, как более эффективно бороться с диабетом. Важное в лечении сахарного диабета:
Важное в лечении сахарного диабета:
Почему так хочется пить?
Характерные симптомы сахарного диабета, вне зависимости от формы и типа, можно представить в следующем виде:
- Сухость слизистых ротовой полости;
-
Жажда, которую практически нельзя утолить, связанная с обезвоживанием организма;
- Избыточное образование мочи и выделение ее почками (полиурия), что и приводит к обезвоживанию;
- Возрастание концентрации глюкозы в сыворотке крови (гипергликемия), обусловленное подавлением утилизации сахара периферическими тканями из-за дефицита инсулина;
- Появление сахара в моче (глюкозурия) и кетоновых тел (кетонурия), которые в норме присутствуют в ничтожно малых количествах, но при сахарном диабете усиленно вырабатываются печенью, а при выведении из организма обнаруживаются в моче;
- Повышенное содержание в плазме крови (помимо глюкозы) мочевины и ионов натрия (Na+);
- Снижение веса, что в случае декомпенсации заболевания является характерной чертой катаболического синдрома, который развивается вследствие распада гликогена, липолиза (мобилизация жиров), катаболизма и глюконеогенеза (трансформация в глюкозу) белков;
- Нарушение показателей липидного спектра, увеличение общего холестерина за счет фракции липопротеидов низкой плотности, НЭЖК (неэстерифицированные жирные кислоты), триглицеридов. Возрастающее содержание липидов начинает активно направляться в печень и там усиленно окисляться, что приводит к излишнему образованию кетоновых тел (ацетон + β-оксимасляная кислота + ацетоуксусная кислота) и дальнейшему поступлению их в кровь (гиперкетононемия). Избыточная концентрация кетоновых тел грозит опасным состоянием, называемым диабетическим кетоацидозом.
Таким образом, общие признаки диабета могут быть характерны для любой формы болезни, однако, чтобы не запутать читателя, все же следует отметить черты, присущие именно тому или иному типу.
Сахарный диабет I типа – «привилегия» молодых
ИЗСД отличается острым (недели или месяцы) началом. Признаки сахарного диабета I типа ярко выражены и проявляются типичной для данного заболевания клинической симптоматикой:
- Резкое падение веса;
- Неестественная жажда, человек просто не может напиться, хотя и пытается сделать это (полидипсия);
- Большое количество выделяемой мочи (полиурия);
- Значительное превышение концентрации глюкозы и кетоновых тел в сыворотке крови (кетоацидоз). В начальной стадии, когда больной еще может не знать о своих проблемах, вполне вероятно развитие диабетической (кетоацидотической, гипергликемической) комы – состояния, крайне опасного для жизни, поэтому инсулинотерапия назначается как можно раньше (лишь только будет заподозрен диабет).
В большинстве случаев после применения инсулина обменные процессы компенсируются, потребность организме в инсулине резко идет на спад, наступает временное «выздоровление». Однако это непродолжительное состояние ремиссии не должно расслаблять ни больного, ни врача, поскольку через какой-то промежуток времени болезнь вновь напомнит о себе. Потребность в инсулине по мере возрастания продолжительности болезни, может увеличиваться, но, в основном, при отсутствии кетоацидоза, не будет превышать 0,8-1,0 ЕД/кг.
Признаки, указывающие на развитие поздних осложнений диабета (ретинопатия, нефропатия), могут появиться лет через 5-10. К основным причинам летального исхода ИЗСД относят:
- Терминальную почечную недостаточность, которая является следствием диабетического гломерулосклероза;
- Сердечно-сосудистые нарушения, как осложнения основного заболевания, которые случаются несколько реже почечных.
Болезнь или возрастные изменения? (диабет II типа)
ИНЗСД развивается в течение многих месяцев и даже лет. Возникающие проблемы, человек несет к различным специалистам (дерматолог, гинеколог, невролог…). Пациент и не подозревает, что разные на его взгляд болезни: фурункулез, кожный зуд, грибковые поражения, боль в нижних конечностях – признаки сахарного диабета II типа. Нередко ИНЗСД обнаруживается по чистой случайности (ежегодная диспансеризация) или по причине нарушений, которые сами больные относят к возрастным изменениям: «упало зрение», «с почками что-то не то», «ноги совсем не слушаются»… . Пациенты привыкают к своему состоянию, а сахарный диабет продолжает потихоньку развиваться, поражая все системы, а в первую очередь – сосуды, пока человек не «свалится» от инсульта или инфаркта.
ИНЗСД отличается стабильным медленным течением, как правило, не проявляя склонности к кетоацидозу.
Главной причиной смерти у пациентов с ИНЗСД признана сердечно-сосудистая патология, ставшая следствием диабета. Как правило, это инфаркт или инсульт.
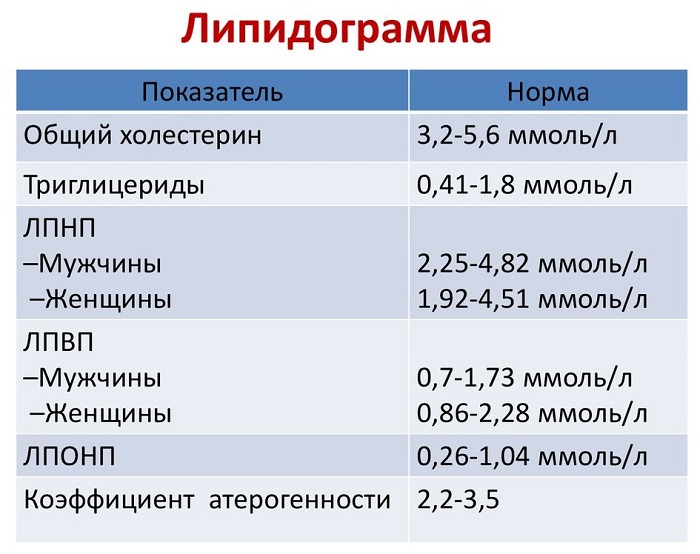
Нормы инсулина и проинсулина
Показатели инсулина и проинсулина значительно варьируют в течение дня, и это напрямую зависит от приемов пищи, от типа потребляемой еды, от физических нагрузок и эмоционального состояния. Например, потребление пищи стимулирует секрецию инсулина – углеводные продукты (хлеб, крупы, бобовые) являются еще большим триггером (спусковым крючком) для выделения данных гормонов.
Норма для взрослых
Количество гормонов в крови зависит от возраста пациента, от пола, от того, является женщина беременной или нет. Натощак показатели инсулина находятся в пределах 5 мкЕд/мл (микро-единиц на миллилитр).
Норма проинсулина прямо пропорциональна показателям инсулина в крови и варьирует между 10 и 30% от концентрации инсулина. Данный показатель у здоровых людей равен 0,7 — 4,3 пмоль/л (пикомоль на литр).
Норма С-пептида составляет 1,1 – 4,4 нг/мл (нанограмм на миллилитр). В отличие от показателей инсулина этот параметр является более стабильным
Важно значение в случае диабетиков, так как в их организме есть как натуральный, так и синтетический инсулин, а показатели С-пептида позволят выяснить концентрацию инсулина, производимого организмом
Нормы инсулина в крови здоровых людей следующие:
- 25 – 35 лет – от 3 до 20 мкЕд/мл;
- 35 – 45 лет – от 3 до 26 мкЕд/мл;
- 45 – 65 лет – от 8 до 34 мкЕд/мл.
Уровни гормонов могут колебаться в зависимости от массы тела, то есть чем больше масса тела, тем показатели выше.
Норма для беременных
Уровень инсулина у беременной женщины возрастает на несколько единиц и достигает порядка 28 мкЕд/мл. Объясняется данное явление тем, что во время беременности в организме женщины синтезируются гормоны, которые стимулируют увеличение концентрации глюкозы в крови. Повышение уровня глюкозы ведет к возрастанию уровня проинсулина и инсулина.
Во время первого триместра беременности происходит некоторое снижение концентрации глюкозы в крови и инсулина соответственно.
Во время второго триместра показатели растут. Если поджелудочная железа справляется с возросшей нагрузкой, то значимых изменений в организме не происходит, но если синтез инсулина в большом объеме невозможен, развивается гестационный диабет (нарушение метаболизма беременной, проявляющееся повышенным уровнем глюкозы в крови в период вынашивания плода).
Для третьего триместра характерно повышение инсулинорезистентности клеток, на фоне чего и возрастает секреция гормонов инсулина и проинсулина.
Норма для детей
С возрастом организм человека претерпевает множество изменений, что не может не отразиться на гормональном фоне. Так, допустимые границы инсулина у детей колеблются в зависимости от возраста ребенка.
Нормы инсулина для детей следующие:
- новорожденные и дети до года – от 3 до 15 мкЕд/мл;
- от года до 6 лет – от 4 до 16 мкЕд/мл;
- 6 – 12 лет – от 3 до 18 мкЕд/мл;
- 12 – 18 лет – от 4 до 19 мкЕд/мл.
Норма для пожилых людей
Показания у пожилых людей равны 6 – 30 мкЕд/мл. По некоторым данным верхний предел нормы может достигать 35 мкЕд/мл. Увеличение диапазона нормы объяснятся тем, что у пожилых людей происходит ослабление иммунной системы, увеличивается количество стрессовых ситуаций, чувствительность клеток к инсулину с возрастом уменьшается, и у людей развивается инсулинорезистентность. Кроме этого, свое влияние на гормональную картину пациентов оказывает то, что они постоянно принимают лекарственные средства для лечений каких-либо хронических заболеваний.