Половые железы: мужские и женские (расположение, строение, функции)
Содержание:
Половые гормоны
Гормоны половых желез делят на мужские и женские. Мужскими половыми гормонами являются андрогены. Среди них наиболее весомым для мужского организма является тестостерон. Также в организме мужчин продуцируются в небольшом количестве эстрогены. Этот процесс осуществляется с помощью метаболизма андрогенов.
Женскими гормонами являются эстрогены и прогестины. К прогестинам относится сразу несколько гормонов. В незначительном количестве в женском организме также происходит продуцирование мужских гормонов (андрогенов).
По сути своей в организме обоих полов присутствуют одни и те же гормоны. Но одни из них преобладают в организме мужчин, а другие в организме женщин. При возникновении каких-либо гормональных нарушений организм человека может перестать выполнять свою половую функцию. В таком случае развиваются различные серьёзные заболевания. Если гормональный сбой случается в период полового созревания подростка, то способность к выполнению репродуктивной функции может быть утеряна. Также возникают различного рода сексуальные расстройства.
Функции половых желез
Деятельность гонад у мужчин предопределяется их продуктами. Так, яички вырабатывают сперматозоиды и гормоны, простата — выделяемый секрет, куперовы железы — предэякулят (или секреторную жидкость).
Назначение половых желез
Функции всех детородных органов мужчины регулируются в головном мозге гипоталамусом, вырабатывающим гонадолиберин (гонадорелин), который в конечном итоге способствует синтезу тестостерона и образованию сперматозоидов.
Функции яичек:
- ответственность за воспроизведение потомства;
- образование, транспортировка сперматозоидов;
- выработка гормонов;
- участие в росте тканей;
- поддержка физиологического влечения;
- помощь в развитии вторичных мужских признаков, характеризующих зрелость организма (внутрисекреторная функция).
Функции простаты:
- выработка секреторной жидкости, разжижающей сперму и активизирующей половые клетки;
- регулирование просвета уретры во время мочеиспускания;
- перекрытие мочевого пузыря в течение полового акта
- регуляция уровня тестостерона, гормонального баланса.
Функции куперовых желез:
- смазка уретры предэякулятом для удобства движения сперматозоидов;
- удаление из канала мочеиспускательного фрагментов мочи с их нейтрализацией;
- защита слизистой уретры от содержащихся в моче кислот.
В гонадах производятся гормоны.
Фаллопиевы трубы
Фаллопиевы трубы, называемые еще яйцеводами или маточными трубами, представляют собой 2 эластичные трубки, расположенные в брюшной полости и входящие в дно матки. Свободный край яйцевода имеет бахромки (фимбрии). Их биение обеспечивает продвижение яйцеклетки, вышедшей из яичника в просвет самой трубы. Длина каждого яйцевода от 10 до 12 см. Он делится на участки: воронку, имеющую расширение и снабженную фимбриями, ампулу, перешеек, часть канала, входящего в маточную стенку. Для нормального развития беременности необходимо такое условие, как полная проходимость яйцеводов, в противном случае женщину ожидает бесплодие. Наиболее часто встречаются такие патологии маточных труб, как спайки, сальпингит и гидросальпинкс.
Все перечисленные заболевания и вызывают трубное бесплодие. Они являются осложнениями хламидиоза, гонореи, трихомониаза, генитального герпеса, вызывающих сужение просвета маточных труб. Частые аборты могут провоцировать появление спаек, которые располагаются поперек трубы. Гормональные нарушения вызывают уменьшение подвижности ресничного эпителия, выстилающего яйцеводы, что приводит к ухудшению двигательных свойств яйцеклетки.

Наиболее опасное осложнение, возникающее в результате трубных патологий – внематочная беременность. В этом случае зигота останавливается в яйцеводе, не достигая матки. Она начинает дробиться и расти, растягивая трубную стенку, которая, в конце концов, лопается. В результате этого возникает сильное внутреннее кровотечение, угрожающее жизни.
Гормоны гипофиза: фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛГ)
Это вещества обеспечивают нормальное протекание менструального цикла и возможность зачатия.
В первой половине цикла во время роста фолликулов, содержащих яйцеклетки (ооциты), ФСГ в организме достаточно много. Он вместе с эстрадиолом создает благоприятные условия для созревания яйцеклеток, которые могут оплодотвориться.
Ближе к середине цикла, когда фолликул созрел, уровень ФСГ падает. Зато повышается содержание ЛГ, стимулирующего овуляцию. Под его воздействием фолликулярная оболочка лопается, и ооцит выходит в маточную трубу для встречи со сперматозоидом.
После овуляции фолликул превращается в желтое тело, а ФСГ и ЛГ уступают бразды правления прогестерону, которой будет готовить организм к наступлению беременности.
ФСГ и ЛГ тесно связаны с антимюллеровым гормоном, вырабатываемым растущими фолликулами. На репродуктивную функцию он не влияет, зато является своеобразным маркером, выявляющим количество яйцеклеток в организме, пригодных для оплодотворения (овариальный резерв). Поэтому его показатели определяют для прогноза наступления беременности и выяснения причин бесплодия.
Фолликулостимулирующий и лютеинизирующий гормоны есть и в мужском организме. Благодаря им, в яичках происходит выработка тестостерона и сперматозоидов.
Влияние гормонов на мужской организм
Фолликулостимулирующий гормон у мужчин также производится гипофизом. Он регулирует функции половых желез, повышает выработку тестостерона, способствует созревание сперматозоидов. Лютеинизирующий гормон также вырабатывается гипофизом и выступает регулировщиком выработки тестостерона у мужчин клетками Лейдига, а также участвует в производстве белков, связывающих гормоны половой железы, и повышает проницаемость семенников. Тестостерон вырабатывается в надпочечниках и половых железах, он влияет на развитие вторичных половых признаков у парней, участвует в производстве сперматозоидов, влияет на потенцию и либидо
Тестостерон имеет важное значение для организма мужчины: он влияет на развитие скелета и мускулатуры, улучшает психоэмоциональное состояние, нормализует деятельность сальных желез
Пролактин, вырабатываемый гипофизом, участвует в регуляции водно-солевого баланса и задерживает выведение жидкости почками, а также стимулирует правильное созревание сперматозоидов. Эстрадиол относится к женским гормонам, которые вырабатываются и мужчин. Причиной тому является повышенное количество подкожного жира у человека, при котором мужские гормоны тестостероны преобразуются в женские эстрадиолы. ГСПГ – гормон связывающего глобулина или гликопротеин участвует в транспортировке половых гормонов и продуцируется в печени.
Нормальное положение женских половых органов обеспечивают следующие факторы:
— собственный тонус
половых органов, зависящий от уровня
половых гормонов
— согласованная
деятельность диафрагмы, брюшного пресса
и мышц тазового таза обеспечивающее
нормальное внутрибрюшное давление
— подвешивающий
аппарат матки (круглые, широкие связки
матки, собственные связки яичника)
— закрепляющий
аппарат матки (крестцово-маточные,
кардинальные, маточно-пузырные связки)
— поддерживающий
аппарат (три этажа мышц тазового дна)
В детском возрасте
матка располагается значительно выше,
а в старческом (в связи с атрофией мышц
тазового дна) — ниже, чем в репродуктивном
периоде жизни женщины.
На положение
матки и придатков могут влиять:
— изменения
внутрибрюшного давления
— наполнение или
опорожнение мочевого пузыря и
кишечника
— беременность
Неправильными
положениями гениталий
считаются отклонения от нормального
положения в малом тазу, носящие
стойкий характер, а также нарушения
нормальных соотношений между отделами
и слоями женских половых органов.
Причины:
— воспалительные
процессы
— опухоли
— травмы
— тяжелый физический
труд
— патологические
роды
— инфантилизм,
астения
Классификация
неправильных положений женских половых
органов.
1. Смещение всей
матки в полости таза (диспозицио):
А. По горизонтальной
плоскости:
— Смещение кпереди
(антепозиция)
— Смещение кзади
(ретропозиция)
— Смещение влево
(синистропозиция)
— Смещение вправо
(декстропозиция)
Б. По вертикальной
плоскости:
— Приподнятие матки
— Опущение матки
— Выпадение матки
(проляпся)
2. Смещение отделов
и слоев матки по отношению друг к другу:
— патологические
наклонения матки кпереди (антеверзио)
— кзади (ретроверзио)
— вправо или влево
3. Перегиб матки:
— кпереди
(гиперантефлексио)
— кзади (ретрофлексио)
— вправо или влево
4. Поворот матки
5. Перекручивание
матки
6. Выворот матки
Изменением
позиции —
смещения всей матки по горизонтальной
плоскости, при которых сохраняется
нормальный тупой угол между шейкой и
телом. Различают смещение матки кпереди,
кзади и в стороны (вправо и влево).
Антепозиция —
смещение матки кпереди — наблюдается
как физиологическое явление при
переполненной прямой кишке. Встречается
при опухолях или выпоте (кровь, гной),
находящихся в прямокишечно-маточном
углублении.
Ретропозиция —
смещение матки кзади — бывает при
переполненном мочевом пузыре,
воспалительных процессах, опухолях,
расположенных кпереди от матки,
возникает в результате тяжелых
воспалительных процессов, которые
ведут к подтягиванию матки к задней
стенке таза.
Латеропозиция —
боковое смещение матки — вправо или
влево. Эти смещения матки чаще всего
обусловлены наличием воспалительных
инфильтратов в околоматочной клетчатке
(матка вмещается в противоположную
сторону), опухолями придатков, спаечным
процессом (матка смещается в сторону
спаек).
Диагноз устанавливается
при бимануальном исследовании.
Лечение заключается
в устранении причины, вызвавшей диспозицию
матки.
Яичники
Яичники локализуются в полости малого таза, не покрытые брюшиной и снаружи окружены одним слоем клеток поверхностного (или зародышевого) эпителия. Основной гормонопродукуючою частью яичников является корковый слой. В нем среди соединительнотканной стромы расположены фолликулы. Основная их масса — примордиальные фолликулы, которые представляют собой яйцеклетку.
В течение периода постнатальной жизни большое количество примордиальных фолликулов гибнет, и до периода половой зрелости число их в корковом слое уменьшается в 5-10 раз. Наряду с примордиальными фолликулами в яичниках содержатся также фолликулы, которые находятся на разных стадиях развития или атрезии, а также желтые и белые тела. Центральную часть яичника занимает мозговой слой, в котором отсутствуют фолликулы. В нем среди
Гормоны яичников и их особая роль в нормальной работе организма женщины
Яичники продуцируют гормоны, от которых зависит репродуктивная функция женского организма, и не только.
Стероидные гормоны, производимые яичниками, подразделяются на три группы: эстрогены, гестагены, андрогены.
Каждая группа включает список отдельных гормонов. Количество стероидов и их групповое соотношение определяется возрастным показателем и фазой менструального цикла.
- Эстрогены. Они имеют мощное воздействие на половые органы, которое зависит от количественного значения уровня гормонов:
- малые и средние дозы способствуют развитию женских яичников и своевременному созреванию в них фолликулов;
- большие — пресекают овуляционный процесс;
- чрезмерные – провоцируют атрофические преобразования в яичниках.
Они:
- стимулируют метаболизм;
- способствуют правильному развитию мышечной ткани;
- влияют на образование жирных кислот,
- снижают уровень холестерина;
- влияют на работу других органов и систем.
- Гестагены. Главный гестаген — прогестерон, который управляет процессами, делающими возможным зачатие. Он обеспечивает выживаемость яйца в процессе продвижения его по маточным трубам, а так же поддерживает развитие беременности на протяжении первых трех месяцев. Кроме того, подавляет спонтанные сокращения матки, независимо от факта беременности. В организме женщины, вынашивающей ребенка, гестагены, совместно с эстрогенами, нивелируют воздействие на матку окситоцина и адреналина, препятствуя началу процесса преждевременных родов.
- Андрогены. Их функции в женском организме гораздо скромнее, чем у эстрогенов и андрогенов, но нарушение уровня мужских половых гормонов у представительниц прекрасного пола вызывает такие нарушения, как сбой ежемесячного цикла и проблемы с деторождением. Андрогены активно участвуют в процессе формирования жирового, водного и белкового обмена.
Гестагены, как и эстрогены, влияют на обмен веществ. Они способны стимулировать выработку желудочного сока и понижать объем вырабатываемой желчи, оказывать воздействие на другие процессы в организме.
Значение половых желез в женском организме невозможно переоценить, так как от гормонов, которые они вырабатывают, зависит нормальная работа органов и систем организма, а значит, здоровье и самочувствие женщины.
1 Анатомия и функции предстательной железы
Простата является железой внешней секреции. Это означает, что ее секрет выделяется наружу, а не в кровь. Она расположена в самой середине малого таза. Спереди от нее находится лобковый симфиз, сзади — прямая кишка, в верхней части она граничит с мочевым пузырем и семенными пузырьками, а снизу ее поддерживают мышцы тазового дна. Через нее проходит верхняя часть уретры (мочеиспускательного канала) и семявыбрасывающий проток. Такое расположение приводит к нарушению мочеиспускания и ослаблению потенции во время воспаления предстательной железы.
Расположение предстательной железы
Простата имеет в своем строении несколько отделов:
- Передняя, нижнелатеральная и задняя поверхность, которая включает борозду, разделяющую железу на две части.
- Правая и левая доли, соединенные перешейком (нередко его называют средней долей).
- Верхушка и основание, которое спереди срастается с мочевым пузырем, а сзади граничит с семенными пузырьками.
Внутренняя анатомия простаты:
- Паренхима — железистая ткань, состоящая из ацинусов (долек) — структурных единиц железы, в которых вырабатывается простатический секрет. Их количество варьируется от 30 до 50. Ацинусы образуют 15–20 протоков, впадающих в мочеиспускательный канал вместе с семявыносящими протоками. Паренхима делится на три зоны:
- Центральную, расположенную по соседству с мочевым пузырем.
- Переходную (среднюю).
- Периферическую, находящуюся вдали от мочевого пузыря.
- 2. Фибромускулярная строма, состоящая из мышечной и соединительной ткани и занимающая около 30% площади всей железы. Она отвечает за поддержание паренхимы.
1.1 Функции
Простатический секрет содержит:
- тестостерон — половой гормон;
- ПСА (простатспецифический антиген) — опухолевый маркер, показатель которого увеличивается при возникновении различных патологий предстательной железы;
- цитрат натрия — вещество, препятствующее образованию кальцинатов (камней);
- простатический сок, обеспечивающий нормальную подвижность сперматозоидов;
- ферменты;
- витамины;
- простагландины, иммуноглобулины и лизоцим — вещества, поддерживающие местный иммунитет.
Основными функциями простаты являются:
- Секреторная. Простатический секрет разжижает эякулят, чем обеспечивает полноценную подвижность сперматозоидов.
- Моторная. Железа обеспечивает семяизвержение, а также препятствует излитию мочи из мочевого пузыря в периоды между походами в туалет и во время полового сношения.
- Барьерная. Вещества, содержащиеся в секрете, мешают развитию восходящей инфекции из уретры в вышерасположенные органы.
Прогестерон, его значение
Второй гормон, который вырабатывают женские половые железы, а именно желтое тело, – прогестерон. Он непосредственно влияет на процесс зачатия, а также помогает сохранить и выносить ребенка. С его помощью яйцеклетка способна закрепиться в матке. Еще прогестерон прекращает менструальный цикл во время беременности. При его недостаточном количестве можно наблюдать вагинальные кровотечения, нарушения в протекании менструации, резкие перепады настроения, воспалительные процессы в органах половой системы
Важно и то, что одна из причин бесплодия – малое содержание данного гормона. Избыток прогестерона указывает на наличие новообразований (хотя повышенное его содержание при беременности является нормой)
При повышенной выработке данного гормона можно наблюдать частые депрессии (так как он непосредственно влияет на эмоциональность женщины), снижается сексуальное влечение, нередки головные боли и набор веса.
1 Названия гормонов и их функции
Андрогены участвуют в нормальном развитии организма мужчины. Они отвечают за формирование половых признаков и поддерживают работу органов репродуктивной системы. Их отклонения приводят к патологическим изменениям, откорректировать которые трудно.
- Закладывают пол будущего ребенка в период гестации.
- Позже под действием этих гормонов формируются половые признаки плода. В подростковом периоде они стимулируют развитие вторичных половых признаков: волос на теле по мужскому типу, полового члена и т. д.
- Отвечают за увеличение роста, формирования мышечного корсета и физической силы.
- Под действием андрогенов снижается жировая масса. Они же способствуют увеличению жировой прослойки в области живота. Во время пубертата делают голосовые стенки плотнее, что влияет на тембр голоса. Они отвечают за характерный запах пота за счет усиления работы сальных желез.
- Влияют на развитие полового органа, увеличивают простату и яички. Изменяют окрас и складчатость мошонки.
- Чуть позже андрогены запускают процесс образования семенной жидкости и делают мужчину более привлекательным для женщин, обеспечивают либидо и потенцию.
- Гормоны принимают участие в синтезе структур глобулинов и предотвращении их распада. Активизируют ферменты, понижающие уровень сахара в крови.
- Участвуют в налаживании обмена веществ, регулируют уровень липопротеинов (холестериновых фракций), этим предотвращают развитие атеросклероза.
- Отвечают за возбудимость центров центральной нервной системы, которые связаны с сексуальностью. Их уровень пропорционален частоте и силы эрекции у мужчины.
Список андрогенов:
| Название | Свойства |
| Тестостерон | Основной мужской гормон, который образуется надпочечниками. Его наличие в крови вызывает рост волос и облысение, меняет тембр голоса |
| Дигидротестостерон | Биологически активная форма тестостерона |
| Андростерон | Метаболит тестостерона, обладает схожей ролью, но действует слабее |
| Андростендион | В основном присутствует у женщин, у мужчин в малом количестве вырабатывается корой надпочечников. Преобразуется в эстроген в жировой ткани |
| Андростендиол | Ароматизируется эстрогенами, вызывает специфический запах пота |
Строение
Это органы сине-розового цвета, каждый из которых находится в специальном яичниковом углублении и скреплен с маткой связками.
Яичники довольно сложно устроены и напоминают известную всем матрешку. Структура этого органа включает несколько слоев.
Верхний выстлан клетками, которые имеют название зародышевого эпителия. Под ним находится плотная и эластичная строма. А дальше — паренхима, имеющая в своем составе два слоя. Внутри ее имеется рыхлая субстанция, которая пронизана множеством лимфатических и кровеносных сосудов. Следующий слой — вещество, которое считается инкубатором для фолликулов.
Именно здесь содержаться пузырьки с молодой яйцеклеткой, а также фолликулы, которые находятся в стадии созревания. Созревший фолликул является вполне самостоятельной эндокринной единицей, ведь он вырабатывает гормоны. Каждый пузырек с яйцеклеткой в свое время разрывается, высвобождая ее. На месте пузырька возникает желтое тело.
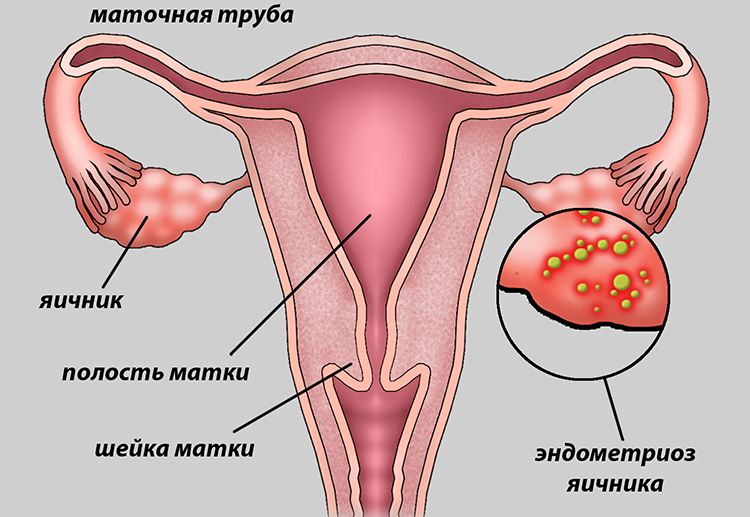
Яичники у женщин
Второй парой женских половых желез, после яичников, являются бартолиновы железы, которые расположены на половых губах, справа и слева от входа во влагалище, и являются структурами внешней секреции.
Объем железы — не более 2 см. Протока железы имеет такую же протяженность и выходы в двух точках малых женских половых губ. Строение этих желез имеет сходство с такими же у мужчин, только они именуются бульбоуретральными. Каждая из бартолиновых желез характеризуется трубчато-альвеолярным строением и состоит из нескольких долек.
Особенность внешней секреции состоит в том, что продукт («секрет»), продуцируемый органом выводится не в организм, а за его пределы.
По такому же принципу работают потовые, сальные и слюнные железы. Примечательно, что органы внешней секреции не входят в состав эндокринной системы.
Функционирование яичников
Вся физиология данных желез целиком подвластна эндокринной регуляции. Контролируют процессы развития фолликулов два важнейших гормона: фолликулостимулирующий (ФСГ) и лютеинизирующий (ЛСГ).
Эти активные вещества выделяются из передней доли гипофиза, расположенного в мозге. Активная их секреция начинается с 9-12 лет, что приводит к включению нормального месячного цикла между 11 и 15 годами. Этот период жизни имеет название пубертат или половое созревание.
Все процессы превращения главных структурных элементов яичников, описанные выше, происходят во время менструального цикла в течение 28 суток. Он состоит из трех фаз:
|
Фазы |
Название |
Описание |
| 1 | Фолликулярная, или предменструальная | Во время этого периода под влиянием ФСГ и ЛГ (в большей степени первого) возникает размножение фолликулярных клеток, которые синтезируют эстроген. Затем происходит формирование новой оболочки — теки. В ее клетках находится основной мужской андроген — тестостерон. Но он под действием фермента ароматазы превращается в эстрогены. Таким образом, концентрация последних становится очень высока, что еще больше стимулирует выработку ФСГ и ЛГ. Из-за этого фолликул сильно разрастается, что приводит к его разрыву. Продолжительность этого периода — с 1 по 12 сутки |
| 2 | Овуляция | В середине цикла, на 13-14 сутки после разрыва фолликула, наблюдается выход яйцеклетки в маточные трубы, где должно произойти ее оплодотворение. Обязательным условием для реализации этого процесса является пиковое возрастание уровней эстрогенов и ЛГ |
| 3 | Лютеинизирующая | После овуляции оставшиеся клетки теки и фолликулов вдвое увеличиваются в размерах и заполняются включениями липидов, тем самым формируя желтое тело. Его создание происходит под действием ЛГ. Основной гормон, секретируемый этим образованием, имеет название прогестерон. Если оплодотворения не случается, то происходит дегенерация лютеинового тела и замена его на белое, которое спустя месяц рассасывается. Если же слияние яйцеклетки со сперматозоидом совершилось, то формируется желтое тело беременности. |
Важно понимать, что преобразование происходит во множестве фолликулов, но только один доминантный подвергается овуляции. Следовательно, в маточные трубы попадает единственная яйцеклетка
В оставшихся фолликулах возникает явление атрезии (обратного развития) и они имеют название атретичные.
Строение женских половых желез
Железы половых органов взрослой женщины – яичники – весят 5-10 граммов, длина 25-55 мм, ширина 15-30 мм, цвет сине-розовый. Каждый из них прочно лежит в яичниковой ямке и крепится к матке с помощью связок. Во время беременности железы могут немножко сдвигаться из-за растущей матки.
Оба яичника имеют сложную структуру и построены по принципу матрешки:
Верхний слой железы – это зародышевый эпителий, потом идет плотная эластичная оболочка – строма. Под ней паренхима, состоящая из двух слоев. Внутри паренхимы – рыхлое мозговое вещество, пронизанное сетью кровеносных и лимфатических сосудов. Сверху – корковое вещество, своеобразный инкубатор фолликулов. Здесь есть зрелые Граафовы пузырьки (названы по имени голландского ученого XVII века, который их обнаружил) с новенькой яйцеклеткой внутри. А также незрелые первичные фолликулы.
Зрелый фолликул считается самостоятельной эндокринной железой – он способен продуцировать гормоны. Когда граафов пузырек разрывается, выпуская яйцеклетку, на его месте образуется еще одна временная женская половая железа – желтое тело.

Помимо яичников, в женском организме есть железы на половых губах – бартолиновы. Они находятся в преддверии влагалища, по обе стороны половых губ, объем – не больше 1,5-2 см. Такая же длина у протока железы, который открывается в двух местах малых половых губ. Строение половых желез такое же, как у аналогичных органов у мужчин – бульбоуретральных. Каждый бартолиновый орган имеет сложную трубчато-альвеолярную структуру и включает несколько маленьких долек.
Нарушение гормонального фона женщин
Гормоны, вырабатываемые половыми железами, не всегда остаются в пределах нормы. Снижение уровня эстрогенов может быть признаком отсутствия овуляции у женщины, бесплодия, а при беременности может свидетельствовать о патологии. Повышенное его содержание характерно для развивающейся опухоли половых желез или надпочечников. Люди, склонные к полноте, также имеют повышенным количеством эстрогенов.
Пониженный уровень прогестерона в крови может стать причиной невынашиваемости беременности у женщин, отслойкой плаценты, замирания плода. Женщины, имеющие проблемы с прогестероном, часто не могут забеременеть, у них могут наблюдаться опухоли и прочие патологии половых органов, нарушение цикла и другие проблемы со здоровьем, в том числе и бесплодие.
Гормоны половой железы могут быть своеобразным индикатором различных заболеваний человека. Повышение лютеонизируюшего гормона в крови свидетельствует об опухоли гипофиза, поликистозных включениях в яичниках, их истощении и прочем. Впрочем, нередко повышенный уровень этого гормона может быть связан со стрессовой ситуацией, голоданием, изнуряющими занятиями спортом.
Повышение фолликулостимулируюшего гормона отмечается у пациентов с нарушениями функции гипофиза и недостаточности функции яичников. Кроме того, его уровень часто повышается у людей, злоупотребляющих спиртными напитками, а также после рентгенологического исследования пациента. В период менопаузы повышенное его количество является нормой. Повышение ФСГ часто становится причиной маточных кровотечений, а снижение влечет за собой отсутствие менструаций, наблюдается при поликистозе яичников и ожирении.
При беременности и кормлении грудью повышенное количество пролактина в крови является нормальным состоянием, в иных случаях это признак патологических нарушений. Высокий пролактин свидетельствует о нарушении функций гипофиза, щитовидной железы, яичников и аутоиммунных заболеваний.
Функции женских половых гормонов
У каждой группы гормонов, которые продуцируют железы женских половых органов, есть свои особенные функции. Лидером здесь являются эстрогены, они:
- обеспечивают рост и развитие внутренних половых органов;
- ускоряют рост груди и молочных протоков;
- отвечают за формирование вторичных половых признаков;
- стимулируют пигментацию половых органов и сосков;
- регулируют менструальный цикл;
- помогают сформировать женский тип фигуры;
- делают кожу гладкой и нежной;
- повышают уровень в крови железа и меди и предохраняют от атеросклероза.
Главная задача прогестинов – создать все условия для зачатия и обеспечить нормальное вынашивание. Эти гормоны подготавливают эндометрий для внедрения эмбриона, во время пубертата завершают рост груди и формируют округлую женскую форму молочной железы, а при менструации уменьшают боли и снимают симптомы ПМС.
Большая часть андрогенов в организме женщин превращается в эстрогены, роль остальных изучена не до конца.
Недостаток половых гормонов у женщины может привести к различным расстройствам репродуктивной системы. В период пубертата нехватка эстрогенов провоцирует задержку полового развития, у взрослых женщин нарушенный синтез эстрогенов и прогестинов вызывает бесплодие. Отсутствие полового влечения, расстройства месячного цикла, плохая кожа и растяжки, ранний климакс – все эти симптомы также могут говорить о нехватке половых гормонов.