Парез конечностей
Содержание:
Наши специалисты по направлениям «»
 НурахметовТимур Медьхатович
НурахметовТимур Медьхатович
Врач-хирург, врач высшей квалификационной категории. Клинический опыт 21 год.
Прием доктора остеопатии 40-60 мин.
Записаться  ЛадошаМихаил Николаевич
ЛадошаМихаил Николаевич
Врач-хирург высшей квалификационной категории, главный специалист клинки по общей остеопатии и остеопатии для беременных. Клинический опыт 35 лет.
Прием доктора остеопатии 40-60 мин.Остеопатическое моделирование тела 55 мин.
Записаться  ЛадошаЛюдмила Михайловна
ЛадошаЛюдмила Михайловна
Главный специалист центра по детской остеопатии. Врач-детский невролог высшей категории. Клинический опыт 35 лет.
Приём доктора остеопатии 40-60 мин.
Записаться  ХаразьянКарина Алексеевна
ХаразьянКарина Алексеевна
Главный специалист центра по остеопатии для родильниц, ведущий специалист центра по детской остеопатии и остеопатии для беременных. Врач-неонатолог высшей категории, стаж работы в роддоме 30 лет.
Прием доктора остеопатии 40-60 мин.
Записаться  ИвановаТатьяна Михайловна
ИвановаТатьяна Михайловна
Главный специалист клиники по рефлексотерапии и гомеопатии. Врач высшей категории, клинический опыт 35 лет.
Приём доктора остеопатии 40-60 мин.Приём врача-рефлексотерапевта 40 мин.Прием врача-гомеопатаПрием остеопатия+рефлексотерапия 50-60 мин.
Записаться  МаксимовАндрей Евгеньевич
МаксимовАндрей Евгеньевич
Врач остеопат. Мануальный терапевт. Член Российской остеопатической ассоциации (РОсА) и Чешской Ассоциации Остеопатов. Клинический опыт 27 лет. Более 15 лет опыта мануально-терапевтической, рефлексотерапевтической и остеопатической практики.
Прием доктора остеопатии 40-60 мин.
Записаться  ПлаховАндрей Николаевич
ПлаховАндрей Николаевич
Мануальный терапевт, врач-подолог. Ведущий специалист центра по структуральной остеопатии, доктор остеопатии, Клинический опыт 23 года.
Прием доктора остеопатии 40-60 мин.Подбор и коррекция стелек Formthotics.
Записаться  ТроепольскаяОксана Владимировна
ТроепольскаяОксана Владимировна
Кандидат медицинских наук, главный специалист клиники по работе с пациентами старшей возрастной группы и с детьми.
Прием доктора остеопатии 40-60 мин.
Записаться  ХолинВиталий Васильевич
ХолинВиталий Васильевич
Реабилитолог ЛФК, кинезиолог.
Записаться  НовметулинИльяс Тавфикович
НовметулинИльяс Тавфикович
Остеопат, кинезиолог, действующий член единого национального реестра остеопатов России. Остеопатический опыт 8 лет.
Прием доктора остеопатии 40-60 мин.
Записаться  ЦветковаСофия Альтафовна
ЦветковаСофия Альтафовна
Ведущий специалист центра по работе с беременными и младенцами. Педиатр, с 2001 года врач высшей категории. Клинический опыт 31 год.
Прием доктора остеопатии 40-60 мин.
Записаться  АвдееваИрина Михайловна
АвдееваИрина Михайловна
Задержка речевого развития, в том числе с нарушением аутистического спектра. Заикание. Восстановление после инсульта или черепно-мозговой травмы. Нарушение чтения и письма, трудности обучения. Определение уровня — готовности к школе. Коррекция звукопроизношения. Работает с клиентами от 2-х лет.
Стаж работы по специальности: более 35 лет.
Записаться  ШепиловаСофина Аркадьевна
ШепиловаСофина Аркадьевна
PhD (доктор философии в области психологии). Кандидат психологических наук.
Стаж работы по специальности: 17 лет.
Записаться  МазыкинРоман Геннадьевич
МазыкинРоман Геннадьевич
Врач-хирург высшей категории. Врач-остеопат. Кинезиолог. Клинический опыт 25 лет.
Прием доктора остеопатии 40-60 мин.
Записаться  ЖижинаНаталья Юрьевна
ЖижинаНаталья Юрьевна
Врач невролог, остеопат, рефлексотерапевт, врач высшей квалификационной категории. Главный специалист клиники по общей остеопатии, научный руководитель центра. Клинический опыт 24 года.
Прием доктора остеопатии 40-60 мин.
Записаться  КошелевАлексей Владимирович
КошелевАлексей Владимирович
Лечение: гайморитов, отитов, аденоидов, снижения слуха, шума в ушах, ларингитов, зависимости от капель.
Записаться
Парез нижних конечностей лечение в домашних условиях | Портал о народной медицине
Парез конечностей — причины, симптомы и лечение.
Нижние конечности – это очень важная часть организма человека, благодаря им люди могут ходить, жить активной жизнью и развиваться. Если ноги начинают болеть, то человек сильно страдает, а парез конечности приводит к нетрудоспособности и делает пациента инвалидом.
Парапарез нижних конечностей является серьезным заболеванием, которое требует срочного обращения к врачу и своевременного лечения. Затянувшийся парез конечностей может стать необратимым, тогда пациент навсегда останется прикованным к инвалидному креслу.
Определение
Многих интересует что это такое парез конечностей, и вследствие чего он возникает. Парез нижних конечностей – это слабость мышц ног, которая возникает из-за нарушения связи тканей с нервной системой, что в свою очередь происходит из-за патологических состояний позвоночника и головного мозга. Также парез может возникнуть из-за травмирования периферических нервов.
https://youtube.com/watch?v=V2NS28HI8rs
Болезнь разделяют на вялый и спастический парез. Вялый является более опасным, в такой ситуации мышцы не только перестают работать из-за отсутствия нервных импульсов, но и постоянно слабеют, атрофируются. При спастическом парезе наблюдается повышенный тонус мышц, но ткани при этом не атрофируются.
В зависимости от пораженной области парез разделяют на следующие виды:
- При парапарезе происходит симметричное поражение различных частей тела, например, двух ног или двух рук.
- Для монопареза характерно поражение одной конечности;
- При гимепарезе происходит нарушение работы в одной половине тела;
- Для тетрапареза характерно повреждение всех конечностей в теле человека;
- При трипарезе парализует три конечности.
Также, в зависимости от тяжести пареза, его разделяют на легкий, умеренный и глубокий.
Причин возникновения заболеваний несколько. Если поражается одна нога, то скорее всего причиной патологии является повреждение периферического нерва, но при нарушении работы обоих конечностей заболевание наверняка связано с нарушением в спинном или головном мозге.
Спровоцировать патологию могут следующие ситуации:
- Травмы ноги, спины, головы;
- Грыжа межпозвоночного диска;
- Различные опухоли, которые увеличиваясь сдавливают нерв;
- Рассеянный склероз;
- Абсцесс в позвоночнике;
- Повреждения спинного мозга: иммунные, инфекционные, токсические;
- Гематомы;
- Стеноз позвоночника;
- Закупорка артерии, питающей позвоночник;
- Авитаминоз, недостаток витаминов группы В и фолиевой кислоты, которые питают нервы.
Парез мышц нижних конечностей сопровождается следующими симптомами:
- Нарушение чувствительности кожи;
- Со временем пациент не может чувствовать боль, горячее и холодное;
- Ноги отекают;
- Пациента беспокоят боли;
- Спастический парапарез характеризуется напряжением мышц ног;
- При вялой форме наблюдается слабость мышц;
- Нарушаются коленные рефлексы;
- Пациент не может нормально ходить, прихрамывает, старается идти аккуратно и медленно.
- В тяжелых случаях наблюдается нарушение мочеиспускания, дефекации.
Симптомы обычно развиваются довольно быстро, в одних случаях наступает временное облегчение, а в других конечности слабеют все сильнее. Часто парез конечностей сопровождается и тяжелым моральным состоянием, пациент ничего не хочет, отказывается от еды.
Может наблюдаться и ухудшение общего состояния, например, слабость, тошнота, головокружения, повышение температуры, проблемы с артериальным давлением. При этом происходит и нарушение работы иммунной системы, организм становится подвержен инфекционным заболеваниям.
Парез может встречаться и в детском возрасте, в таком случае болезнь бывает врожденной и приобретенной. Приобретенные детские парезы связаны обычно с родовой травмой, а врожденные с патологией развития костного и головного мозга. В обоих случаях ребенку необходимо пройти курс лечения у невропатолога, иначе он начнет отставать в развитии.
Родителям нужно как можно скорее показать ребенка неврологу, если малыш делает первые шаги на носочках, он очень беспокоен, плохо спит и ест, а также наблюдается тремор подбородка. Не всегда эти симптомы являются признаком пареза, но пройти обследование нужно обязательно.
Что это за болезнь
Паралич ног – заболевание, вызванное нарушениями в работе периферических нервов и приводящее к полной утрате двигательной функции. Данное состояние может быть как временным, так и постоянным.
Различают два вида поражения нижних конечностей:
- Органическое. В данном случае паралич вызван тем, что нервные импульсы по различным причинам не доходят до мышц.
- Функциональное. Такой тип расстройств появляется, когда имеются поражения в коре головного мозга. Они приводят к нарушениям двигательной активности.
Отдельно существует классификация парезов, в зависимости от силы поражения нервных окончаний болезнь может выглядеть следующим образом:
- Тетрапарез. Самый тяжелый случай, когда поражены не только ноги, но и все системы организма.
- Парапарез. Поражение затронуло только нижние конечности, все остальные органы и системы функционируют как обычно.
- Гемипарез. В данном случае обездвиженной остается одна сторона тела. В данном случае паралич захватывает не только ногу, но и руку. Нередко такой тип наблюдается после инсульта.
- Монопарез. При таком поражении обездвиженной остается только одна нога, или любой другой орган.
В зависимости от типа поражения, наблюдаются различия в состоянии мышечного тонуса:
- Если первопричина паралича носит органический характер, то у больных наблюдается ухудшение тонуса мышц вплоть до атрофии, изменяются рефлексы.
- Центральный паралич нижних конечностей характеризуется повышенным мышечным тонусом.
- При поражении двигательных нервов у больных отмечается атрофия и ухудшение тонуса мышц.
- Если же поражение вызвано функциональными причинами, то у пациентов не отмечается никаких изменений в состоянии мышечного тонуса.
Паралич ног приводит к значительному ограничению мобильности человека. Возможность восстановления утраченной функции напрямую зависит от причины, по которой возникла болезнь, а также от силы поражения нервной системы.
Симптомы пареза конечностей
Парез, как и другое заболевание имеет свои симптомы. Их можно выявить при осмотре пациента и проведении исследования.
Симптомы, которые имеет пареза конечностей:
- У человека меняется походка. Она становится неуверенной и похода на переваливание из стороны в сторону. Пациенту очень трудно вставать. Возникают затруднении при любом движении или передвижении, нарушение координации (атаксический синдром).
- Мышцы на руках и ногах ослабевают. Резко снижается или повышается тонус мышц.
- Стопа провисает и не слушается.
- Может проявиться патологический стопный рефлекс.
- При проведении по подошве ног пальцы могут резко разгибаться.
- Ухудшается работа системы кровообращения. Это происходит из-за неподвижного образа жизни и атрофии стенок сосудов. Из-за этого и будет плохо работать сердце.
- Паралич конечностей может сопровождаться парализацией внутренних органов. Особенно этому подвержена пищеварительная система.
Даже не специалист может определить, что у человека парализовало конечности. Но только врач установит причину и назначит лечение.
2.Причины
В самом общем виде причина параличей и парезов может быть сформулирована как нарушение взаимодействия между ЦНС (головной и спинной мозг) и периферической системой-исполнителем (скелетная, кишечная, пузырная, сфинктерная и другие системы мышц).
В свою очередь, такое нарушение может быть обусловлено тремя глобальными факторами:
- несостоятельность самой центральной нервной системы (например, при дистрофически-дегенеративных заболеваниях, различных атрофических, онкологических, воспалительных процессах, ишемических и геморрагических инсультах, механических поражениях моторных участков коры головного мозга и/или моторных нейронов спинного мозга);
- несостоятельность конечного органа (например, при мышечной атрофии, тяжелых разрывах мышечно-связочных структур или отравлениях некоторыми ядами, преимущественно растительными, которые печально известны своей способностью вызывать тотальный мышечный паралич и мучительную смерть от удушья и/или остановки сердца);
- несостоятельность коммуникационной системы – по сути, обрыв связи между центральной нервной и мышечной системами: к вполне работоспособному конечному «исполнителю» в этом случае попросту не поступают активирующие нервные импульсы (травматическое, атрофическое и др. повреждение или поражение нейронно-проводниковых каналов).
), порой с полной тактильной иллюзией совершаемых в отношении парализованного действий. Преимущественно отсюда, заметим, проистекает небольшой, но устойчивый поток вполне искренних заявлений о «похищениях инопланетянами», «контактах с демонами», а также абсурдных (однако порой доставляющих весьма реальные и серьезные неприятности) обвинений в ограблениях и изнасилованиях.
Механизм развития такого состояния связан с тем, что в фазе быстрого сна двигательная активность должна отключаться автоматически; это нормальный, физиологически оправданный, предохранительный паралич (в противном случае развивается сомнамбулизм, – уст. «лунатизм», – т.е. снохождение в различных вариантах и формах).
Посетите нашу страницу Неврология
3 Диагностика и лечение
Начинают обследование пациента с осмотра и сбора анамнеза. Врач должен выяснить время появления симптомов заболевания, проанализировать события, предшествовавшие развитию пареза. Необходимо подробно рассказать об имеющихся сопутствующих симптомах — головных болях, повышении температуры, диарее. Врач должен знать, имелись ли подобные заболевания у ближайших родственников пациента. Риск развития неврологических нарушений повышается при взаимодействии с опасными химическими веществами.

При осмотре специалист оценивает мышечную силу, выявляет другие симптомы заболевания — дистрофию мышц, асимметрию лица, нарушение речи, косоглазие, проблемы с глотанием. Общий анализ крови может отражать наличие воспалительного процесса — повышение СОЭ, умеренный лейкоцитоз, увеличение количества продуктов обмена веществ. Определение отравления начинают с токсикологического исследования. Прозериновые пробы используются для выявления миастении. Введение препарата способствует быстрому восстановлению мышечной силы.
Электронейрография помогает оценить электрическую активность головного мозга, скорость передачи сигналов по нервным волокнам. ЭЭГ широко применяется при диагностике эпилепсии. Посредством МРТ проводят тщательный осмотр каждого участка головного и спинного мозга. Выявляются изменения в структуре ткани, наличие доброкачественных и злокачественных новообразований, геморрагии, абсцессов, очагов распада. Ангиография используется для оценки проходимости кровеносных сосудов головы.
Лечение направлено на устранение причины возникновения пареза. В ходе хирургических вмешательств удаляются опухоли и кровоизлияния в головном и спинном мозге. Вскрытие абсцесса дополняется системной антибактериальной терапией, предотвращающей распространение инфекции в организме. При инсульте используются гипотензивные препараты и средства, восстанавливающие кровоснабжение и питание тканей — ноотропы, ангиопротекторы. Антибиотики назначаются при инфекционных поражениях центральной нервной системы.

Некоторые отличия имеет схема лечения ботулизма — заболевания, вызванного клостридиями. В первую очередь требуется введение противоботулинической сыворотки, которое затем дополняется системной антибактериальной терапией. При миастении используются препараты, нормализующие нервно-мышечное проведение. При отравлении тяжелыми металлами проводится дезинтоксикационная терапия. Показано введение повышенных доз витаминов А, В и С.
Снижение двигательной активности способствует атрофии мышц, поэтому пациент должен выполнять упражнения, направленные на их разработку. При отсутствии лечения развивается плегия — стойкое неврологическое нарушение, характеризующееся исчезновением мышечной силы той или иной области. Человек утрачивает трудоспособность и возможность социальной адаптации. Профилактика заболевания заключается в своевременном лечении неврологических, сердечно-сосудистых и инфекционных патологий. Необходимо отказаться от курения и употребления спиртных напитков. Полезны длительные пешие прогулки, соблюдение режима труда и отдыха. Ночному сну следует уделять не менее 8 часов. В рацион должны входить продукты, богатые белками и витаминами. Питаться необходимо не реже 3 раз в день.
Как происходит диагностика?
Для выявления причины и вида парализации понадобится консультация нескольких специалистов:
- Нейрохирурга.
- Психиатра.
- Пульмонолога.
- Психоневролога.
- Отоларинголога.
Для выявления полной клинической картины нужно провести подробный осмотр. Пациент обязательно сдает кровь на анализ. Проверяется его психогенная реакция.
Из методов исследования обязательно используют:
- компьютерную томографию;
- магнитно-резонансную томографию;
- нейроносонографию;
- рентгеноскопию.
Проверяются рефлексы конечностей, обследуется головной мозг. После этого может быть выявлена причина парализации. Основным специалистом, который выбирает диагностику и лечение является невролог.
Проверка рефлексов
Истории наших читателей! Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи… Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза,
Методы лечения
Для успешного лечения необходим комплекс мер, способствующий установлению и устранению причин патологии. Может возникнуть необходимость хирургического вмешательства, при наличии, например, опухоли или воспаления головного или спинного мозга. Применяют препараты, улучшающие мозговое кровообращение.
Для восстановления двигательных функций назначают:
- препараты, уменьшающие спастику мышц;
- курсы различных физиотерапевтических процедур;
- массаж и занятия ЛФК.
Значение ЛФК в этом случае особенно велико, в комплексе с массажем лечебная физкультура позволяет расширять, а иногда практически полностью восстанавливать возможность нормально двигаться.
Терапия
Лечение разделяют на два этапа – сначала устраняют причины парализации, а затем проводят реабилитационные мероприятия, улучшающие качество жизни больного. Цель лечения – восстановить или компенсировать утраченные функции.
Виды лечения
Терапия зависит от поставленного диагноза и причин поражения, нанесенных нервной системе. Различают три направления:
- Хирургическое. Если обнаружена доброкачественная или злокачественная опухоль проводят удаление с последующей установкой имплантатов. При наличии тромба восстанавливают проходимость сосудов.
- Медикаментозное. При наличии туберкулеза, миелита или гнойных воспалений, назначают инъекции антибактериальных средств. Индивидуально могут прописывать витамины группы В.
- Симптоматическое. Направлено на устранение последствий поражения ЦНС.
Лечение после инсульта
Паралич – одно из самых негативных последствий инсульта. Успех лечения зависит от своевременности оказанной помощи. После инсульта образуется некротический очаг. Не все из выживших нейронов способны функционировать.
Как только спадет воспаление, окружающее очаг некроза, становится возможным восстановление. Если лечение пойдет успешно, можно не только уменьшить выраженность патологии, но и полностью устранить ее, вернув человеку способность активно двигаться.
Постинсультное лечение парализованных больных проводят в санаториях, специальных центрах или на дому. Если не начать реабилитацию, суставы и мышцы могут навсегда потерять способность к движению.
Для каждого больного разрабатывают отдельный курс, который учитывает:
- возраст;
- особенности и сложность случая;
- хронические заболевания.
Стандартные реабилитационные процедуры:
Массаж. Процедура разогревает мышцы и разгоняет кровь по организму, насыщает ее кислородом, предотвращает атрофию суставов и формирование тромбов. Сначала делают 1-2 массажа в день, через 1-2 недели достаточного одного сеанса в сутки. Массажи полезно сочетать с растиранием и компрессами. Рекомендуется массировать больного перед ЛФК.
ЛФК. Направлена на разработку суставов, выполнение движений, расслабляющих и напрягающих мышцы. Минимальная длительность и частота занятий – 1 раз в день.
Диета. Питание корректируется с учетом состояния больного и сопутствующих заболеваний. Обычно назначают диету № 10. Она ограничивает прием соли, а также запрещает жирное, жареное, острое, копченое, сладкое.
Медикаментозное лечение. В первые 30 дней препараты, направленные на восстановление, вводят через капельницы. Это ускоряет выздоровление пострадавшей части мозга и помогает побыстрее разработать поврежденные мышцы. Затем пациенты принимают лекарства в таблетированной форме. Больным могут понадобиться прием коагулянтов, кровоостанавливающих препаратов, ноотропов, нейростимуляторов и нейропротекторов. Часто в состав медикаментозного курса включают витамины, микроэлементы, антибиотики, антидепрессанты.
Психологическая помощь
Больному крайне важно для выздоровления пребывать в хорошем психоэмоциональном состоянии. Чтобы человек чувствовал себя комфортнее, его переводят из больницы домой, а если позволяют средства – в специализированные санатории
Находясь среди красивой природы. На морском побережье, человек заряжается позитивом, что ускоряет восстановление. Врачи утверждают, что компьютер, телефон и телевизор не должны занимать слишком много места в жизни пострадавшего. Ему больше необходимо живое общение.
Физиотерапия и плавание. Помогают восстановить нервные связи и разработать поврежденную мускулатуру.
Внимание! Курс по восстановлению двигательной активности после инсульта необходимо начать не позднее, чем через неделю после приступа
2 Причины возникновения патологии
Симптомы данного патологического состояния практически всегда появляются при нарушении кровоснабжения головного или спинного мозга, в том числе при ишемическом или геморрагическом инсульте. Другие причины возникновения пареза — злокачественные опухоли, абсцессы и энцефалиты. Демиелинизирующие заболевания характеризуются разрушением белковых соединений, отвечающих за проведение сигналов по нервным волокнам. К ним относятся: рассеянный склероз, энцефаломиелит. Парез может возникать при отравлении тяжелыми металлами, нейротоксичными ядами или алкоголем.
Аутоиммунные патологические процессы, например болезнь Гийена-Барре, проявляются в виде отсутствия рефлексов, снижения мышечной силы и острой дыхательной недостаточности. Миастения — хроническая усталость мышц, которая усиливается после физических нагрузок. Симптомы этого заболевания ослабевают или исчезают после длительного отдыха. Ботулизм — отравление организма ботулотоксином, выделяемым клостридией. Основными его признаками являются: слабость дыхательных мышц, речевые нарушения, птоз верхнего века, диарея и острые боли в животе.

Миопатия — врожденные или приобретенные расстройства обмена веществ в мягких тканях. Эпилепсия — заболевание, характеризующееся появлением эпилептогенного очага в мозге. Он время от времени вырабатывает электрический разряд, нарушающий функции некоторых отделов ЦНС. Парез может возникать при поражении моторных нейронов — клеток, отвечающих за выработку и передачу двигательных сигналов. Амиотрофический склероз проявляется в виде постепенного снижения мышечной силы. Спиноцеребеллярная атаксия — генетическое заболевание, приводящее к разрушению моторных нейронов. Основной причиной возникновения пареза у детей считается ДЦП.
Симптомы и причины возникновения
Поражения нервов и последующий паралич ног имеют следующую симптоматику:
- Первое подозрение на начало заболевания – потеря чувствительности конечностями. При прикосновениях, изменении температуры больной ничего не чувствует. В это же время начинает ухудшаться подвижность некоторых мышц.
- Следующая стадия характеризуется тем, парализованные конечности никак не реагируют на болевые ощущения.
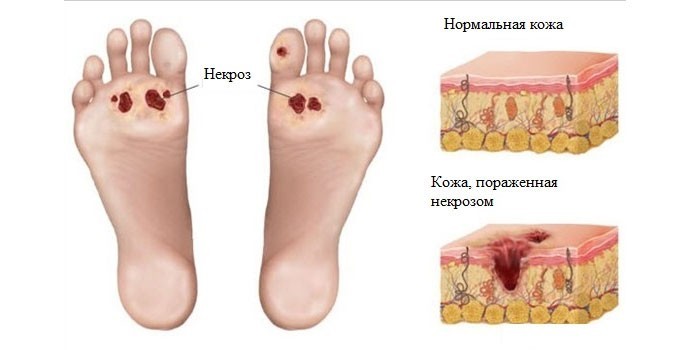
- После этого нарушается кровоснабжение мышц, появляются симптомы трофики в пораженных конечностях. Все это приводит к медленной атрофии сосудов, что в конечном счете негативно влияет на всю сердечно-сосудистую систему.
- Если поражение затронуло значительное количество нервных центров, то у больного теряется контроль при совершении актов дефекации и мочеиспускания.
- Когда паралич ног носит временный характер, то пострадавший может ощущать как легкую слабость в мышцах, так и полностью потерять способность к самостоятельному передвижению.

Могут возникать параличи только одной из конечностей. Как правило, такое состояние характерно для больных, перенесших инсульт.
Помимо вышеописанных проявлений, симптомы паралича нижних конечностей могут различаться в зависимости от первопричины, их спровоцировавшей:
- Спастический паралич. Возникает в тех случаях, когда поражен центральный двигательный нейрон. В таком случае мышцы находятся в гипертонусе, возникают новые рефлексы в сухожилиях.
- Вялый паралич ног. В этом случае мышцы пострадавшего чересчур расслаблены. Данное поражение является более глубоким, чем спастическое, и чаще всего возникает, когда поражен спинной мозг в поясничном отделе позвоночника.

Привести к возникновению патологии могут следующие неблагоприятные факторы и заболевания:
- Травмы позвоночника, головного и спинного мозга, полученные механическим путем, а также их переломы различной степен тяжести.
- Нарушение кровообращения как в головном, так и в спинном мозге.
- Если имеются нарушения в работе обменных процессов организма. Нередко это происходит в мышечных волокнах.
- Болезни, которые негативно влияют на способность к проводимости у нервных волокон. Как правило, это болезнь Альцгеймера.
- Воспалительные процессы гнойного характера, возникающие в головном и спинном мозге после травм и повреждений, а также неквалифицированно оказанной медпомощи.
- Поражение нервной системы тяжело переносимыми заболеваниями. Самый яркий пример – ботулизм, возникающий после употребления некачественно простерилизованных консервов.
- Болезни, которые поражают моторные нейроны. Это может быть рассеянный и атрофический склероз, атрофия мышечных волокон.
- Эпилептические припадки и инсульты различной степени тяжести.
- Воспалительные заболевания, которые поражают именно мозг. Как правило, это энцефалит или менингит.
- Если у больного имеются опухоли любого характера как в головном, так и в спинном мозге.
- Перенесенные психологические травмы и сильный стресс, которые также могут вызвать временный паралич ног.

Вышеописанные причины и их обилие могут вызвать некоторые затруднения в диагностике и потребовать проведения обширных исследований. Когда причина установлена, врачами-неврологами разрабатывается схема лечения, которая является строго индивидуальной в каждом конкретном случае.
Парез – симптомы, лечение, причины болезни, первые признаки
Парез – снижение мышечной силы.
Данное состояние является следствием различных заболеваний и не зависит от принадлежности к определенному полу, поэтому можно сказать, что с одинаковой частотой встречается как среди женщин, так и среди мужчин.
Возрастные рамки также различны и зависят от причины возникновения пареза.
Снижение мышечной силы приводит к снижению трудоспособности, невозможности самостоятельно обходиться в быту, поэтому развитие пареза является серьезной социальной проблемой и требует своевременного оказания медицинской помощи.
Исходя из того, в какой области тела проявляется парез, принято выделять следующие виды:
- монопарез – симптомы проявляются только на одной руке или ноге;
- парапарез – признаки пареза присутствуют на обеих частях тела, которые располагаются симметрично по отношению друг к другу. При парезе рук его называют верхним, при парезе ног – нижним;
- гемипарез – парез поражает одну половину тела;
- тетрапарез – поражаются все конечности.
В зависимости от уровня повреждения нервной системы выделяют два вида пареза:
- Центральный (повреждение локализуется на уровне головного и спинного мозга);
- Периферический (повреждению подвергаются периферические нервы).
Основные причины центральных парезов:
- инсульт;
- черепно-мозговые травмы;
- травмы спинного мозга;
- опухоли головного и спинного мозга;
- межпозвоночные грыжи;
- рассеянный склероз;
- боковой амиотрофический склероз (БАС);
- детский церебральный паралич.
Среди причин периферического пареза выделяют следующие:
- радикулит;
- демиелинизирующие заболевания нервной системы;
- травмы периферических нервов;
- сдавления нервов, так называемые «туннельные синдромы»;
- поражения нервов при заболеваниях соединительной ткани и васкулитах;
- различные отравления, в том числе и алкоголем.
Лекарства
plastichno.com
В лечении пареза используются нейропротекторы – препараты, способствующие защите нервных волокон. С данной целью назначаются витамины группы В (В1, В6, В12), которые или используются по отдельности, или в комбинации. Примером такого комбинированного препарата является Мильгамма.
Данное лекарственное средство способно восстанавливать обмен веществ внутри клеток, что позволяет замедлить процесс разрушения миелина (оболочки нервного волокна), а также оказывает влияние на регенерацию миелина. Рекомендуется назначать в 2 этапа.
На первом этапе используется инъекционная форма препарата, на втором совершается переход на таблетки.
При нейроинфекции используются антибиотики, если имеется бактериальная этиология заболевания.
Выбор антибактериального препарата производится на основании анализа чувствительности микроорганизма, являющегося причиной развития инфекции, к тем или иным группах антибиотиков.
Зачастую лечение начинается до получения результатов анализа, при этом используются антибиотики широкого спектра действия. Например, могут назначаться цефалоспорины.
Важно понимать, что такое явление, как парез, может быть проявлением различных заболеваний, поэтому занимается лечением квалифицированный врач, который способен подобрать необходимое лечение с учетом каждого индивидуального случая