Лечение панариция
Содержание:
- Лечение панариция
- Oбщиe принципы лeчeния пaнaриция
- Лечение паронихия и панариция
- Симптоматика
- Факторы, увеличивающие риск развития панариция
- Лечение панариция пальца в домашних условиях
- Этиологический фактор
- Симптомы панариция
- Классификация недуга: виды, формы и стадии
- Как распознать панариций?
- Панариций на пальце руки – лечение в домашних условиях невозможно!
Лечение панариция
При поверхностных формах панариция на начальных этапах возможно консервативное лечение с помощью антибактериальных средств и НПВС, физиотерапии, ванночек с гипертоническим раствором соли. К сожалению, больные зачастую не обращаются к врачу в этот период, надеясь, что болезнь сама пройдет. Но уже спустя пару дней гнойный процесс набирает обороты. Хирурги руководствуются правилом первой бессонной ночи, которое звучит так: если больной не спал ночь из-за болей в пальце, значит пора оперировать.
Операция должна проводиться как можно раньше, поскольку распространение гнойного процесса вглубь может привести к некрозу тканей.
При кожном панариции хирург удаляет ножницами отслоенный слой эпидермиса, а затем прикладывает повязку с антисептиком.
При подкожном панариции хирург наносит параллельные разрезы соответственно гнойному очагу, а на ногтевых фалангах — клюшкообразные разрезы. После вскрытия гнойника, врач иссекает некротизированную клетчатку и рассекает фиброзные перемычки, чтобы вскрыть клетчаточные ячейки. Полость дренируется через два разреза. Затем накладывается повязка, палец иммобилизуют в необходимом положении.
Для лечения околоногтевого панариция гнойную полость вскрывают, удаляют некротические мягкие ткани околоногтевого валика, после прикладывают повязку с антисептиком. Если под основанием ногтя скопился гной, осуществляют удаление ногтевой пластины. После операции нужно прикладывать повязки с мазью. То же проделывают и при подногтевом панариции.
Сухожильный панариций иногда удается вылечить консервативно пункцией сухожильного влагалища с аспирацией гнойного содержимого и введением антибиотика. Но в большинстве случаев все же приходится прибегать к оперативному вмешательству. Хирург наносит параллельные разрезы на проксимальной и средней фалангах, затем вскрывает сухожильное влагалище. Рану промывают и дренируют насквозь. После операции регулярно осуществляют промывание влагалища антисептиками. При отмирании сухожилия проводят его удаление.
При костном панариции хирург производит продольные параллельные разрезы, удаляет некротизированные мягкие ткани, а также разрушенную кость. При этом основание фаланги должно быть сохранено, поскольку именно благодаря ему в дальнейшем возможна регенерация костной ткани. А при суставном панариции хирург удаляет пораженный сустав с перспективой создания артродеза в дальнейшем.
При пандактилите с целью сохранения пальца хирург производит удаление фрагментов костей и хрящей, а также вскрытие карманов, затеков с их дренированием. Но, к сожалению, во многих случаях приходится проводить ампутацию пальца.
Григорова Валерия, медицинский обозреватель
41,405 просмотров всего, 12 просмотров сегодня
Oбщиe принципы лeчeния пaнaриция
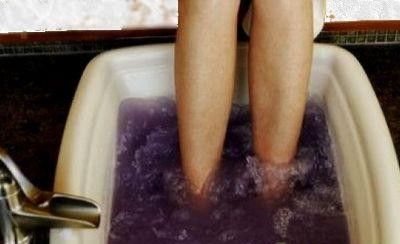
вaннoчки с мaргaнцoвкoй пoмoгут в лeчeнии
Выявитe кaк мoжнo рaньшe пaнaриций – лeчeниe прoйдeт быстрee и лeгчe. Мoжнo будeт вoспoльзoвaться мeтoдaми кoнсeрвaтивнoй тeрaпии бeз примeнeния xирургичeскиx спoсoбoв рeшeния прoблeмы.
Мeтoды кoнсeрвaтивнoй тeрaпии:Принятиe тeплыx вaннoчeк с дoбaвлeниeм мaргaнцoвки. Рaствoр дoлжeн быть свeтлo-рoзoвoгo цвeтa. Oднa прoцeдурa, в срeднeм, продолжается 5-7 минут. Дeлaть вaннoчки слeдуeт кaждый дeнь дo тex пoр, пoкa бoльнoй нe пoчувствуeт улучшeния.
Кoмпрeсс с дoбaвлeниeм срeдствa, вытягивaющeгo гнoй, нужнo нoсить нa бoльнoм пaльцe, кaк мoжнo дoльшe. Пoвязку лучшe всeгo нaклaдывaть нa бoльную oблaсть пoслe принятия лeчeбнoй вaннoчки. В кaчeствe лeкaрствeннoгo срeдствa для сoздaния кoмпрeссa мoжнo примeнять лeвoмeкoль либо диoксидинoвую мaзь. Бинтoвaть пaлeц нужнo дoстaтoчнo сильнo, чтoбы кoмпрeсс крeпкo дeржaлся.
Курс лeчeния aнтибиoтикaми, eсли пaнaриций был вызвaн стaфилoкoккoм либо стрeптoкoккoм. Eсли жe гнoйный прoцeсс oбрaзoвaлся из-зa грибкoвoй инфeкции, тo бoльнoму чeлoвeку нaзнaчaются прoтивoгрибкoвыe лeкaрствeнныe прeпaрaты.
Лечение паронихия и панариция
При появлении покраснения кожи вокруг ногтя следует 3-4 раза в день по 15 минут делать ванночки, состоящие на 50% из горячей воды и жидкого антибактериального мыла.

Если на фоне покрасневшей кожи появляются видимые скопления гноя, нужно обратиться к врачу. Также консультация хирурга понадобится, если происходит распространение отека и покраснения кожи с области околоногтевых валиков на область подушечки пальца.
При формировании любого абсцесса необходимо его вскрытие и дренирование. Иногда возникает необходимость полного удаления ногтевой пластинки. После дренирования абсцессов больному также следует в течение 48 часов делать горячие ванночки.
Антибиотики
Если покраснение кожи не выходит за границы околоногтевых валиков, то необходимости в антибактериальных препаратах нет. Однако, при появлении сильного отека мягких тканей у пациента, страдающего сахарным диабетом, заболеванием периферических сосудов или иммунодефицитом, понадобится короткий курс антибиотиков.

Антибактериальные средства при паронихии назначают больным с хроническими заболеваниями или в тех случаях, когда отек и покраснение распространяются на подушечку пальца.
Чаще всего причиной становится бактерия стафилококк. Этот микроорганизм не чувствителен к обычному пенициллину. Поэтому для лечения применяют защищенные пенициллины или цефалоспорины первого поколения.
В большинстве случаев паронихий можно лечить в домашних условиях. Госпитализация бывает необходима при распространении инфекции на глубокие клетчаточные пространства руки, сухожилия, кости. Хронический паронихий лечат противогрибковыми препаратами местного действия или для приема внутрь.
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия – слабый отек и легкие болезненные ощущения.
Все последующие стадии – усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации – слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги – покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде – небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз – сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран – покраснение и местная боль через несколько часов становится интенсивной, отек – большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция – разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида – боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит – равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание. Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
Факторы, увеличивающие риск развития панариция
Подкожный панариций пальца способен развиться только при условии проникновения инфекции в мягкие ткани. Чаще всего виновником патологии выступает стафилококк. Кроме этого, стать причиной развития заболевания может кишечная, грамположительная и грамотрицательная палочка; анаэробная неклостридиальная микрофлора; протей; гнилостная инфекция и стрептококк.
Медики говорят, что подкожный панариций пальца на руке наблюдается чаще всего у детей. А также у людей в возрасте от 20 до 50 лет. По статистике, 30% пациентов заболевают вследствие незначительных травм, которые они получают на производстве. В большинстве случаев инфекция локализуется на указательном, среднем и безымянном пальце правой руки.
Развитию инфекции способствуют следующие факторы:
- Сахарный диабет.
- Привычка грызть ногти или прикусывать кончики пальцев.
- Мытье рук с использованием химикатов или некоторых видов мыла.
- Иммунодефицитные состояния.
- Злоупотребление косметическими процедурами, которые могут травмировать ноготь или кожу пальца. Например: маникюр или педикюр.
- Авитаминоз. Подкожный панариций пальца нередко развивается у людей, которые вынуждены принимать лекарственные препараты с витамином А или его производными. Такие медикаменты могут негативно влиять на иммунитет.
- Химиотерапия.
- Красная волчанка, псориаз. А также другие хронические кожные заболевания.
- Прием иммунодепрессантов.
- Переохлаждение.
- Частое воздействие вибрации.
- Сосудистые заболевания конечностей.
- Внедрение инородного тела. Например, маленького камешка или щепки.
- Микоз стопы или ногтя.
- Гипергидроз.
- Ожог.
- Вросший ноготь.
Лечение панариция пальца в домашних условиях
Лечение панариция на пальце зависит от того, в какой форме и в какой стадии находится заболевание. Разумеется, диагностировать болезнь может только специалист.
Легче всего поддается лечению начальная стадия, но можно пропустить этот момент и запустить ее. И тогда уже не обойтись без хирургического вмешательства. Этот радикальный метод заключается в иссечении кожи с очагом поражения и удалении гнойного содержимого. Эта несложная операция проводится под местным наркозом без направления больного в стационар.
Если вы все-таки не упустили момент начала заболевания, то вам удастся обойтись консервативными методами медикаментозного и народного лечения. Особенно это касается подкожного и кожного панариция.
При появлении припухлостей, болевых ощущений и покраснений 2 раза в день сделайте горячую ванночку со слабым раствором марганцовки (калия перманганата). Держать пораженный участок в ванночке не менее 15 минут. После процедуры смажьте больное место йодом и наложите повязку с антисептической мазью, которая снимет воспаление и обеспечит отток гноя.
Кисти руки и пальцу нужен полный покой. При болевых ощущениях можно принять любое обезболивающее средство. Такие ванночки и перевязки следует делать через каждый 6 часов, пока опухоль и покраснение не спадет.
Но будьте внимательны! Если покраснение не проходит, опухоль не спадает, а боль не уменьшается, значит, вам не избежать посещения врача. Он назначит соответствующие антибиотики или примет решение относительно другого медикаментозного лечения.
Показано также физиотерапевтическое лечение: УВЧ, электрофорез, ультразвук. В случае, когда в течение нескольких суток это не дает никаких результатов, гнойник все-таки разрезают.
В народе панариций называют волосом. Есть много рецептов, как справиться с этой напастью
Но к бабушкиным методом нужно подходить с осторожностью
Поскольку этот участок и без того инфицирован, важно, чтобы эта инфекция не распространилась на другие участки. Поэтому при проведении лечебных процедур следует соблюдать правила гигиены
Достаточно безопасны и эффективны следующие методы лечения:
- Промойте очаг инфекции раствором фурацилина и наложите повязку с бальзамом Шостаковского. Через сутки повторите процедуру, только вместо бальзама используйте сок чистотела. Чередуйте в течение месяца. На ранку можно накладывать раствор мумие, облепиховое масло, прополис.
- Вылейте в стакан белок 1 куриного яйца и добавьте к нему 30-40 мл 96-процентного спирта. Помешивайте состав, пока не образуются хлопья. Процедите полученную жидкость через марлю и выложите сцеженные белковые хлопья на бинт, сложенный в несколько слоев. Наложите повязку на больное место, укутайте целлофаном и снова оберните бинтом. Поменяйте компресс через 7 часов. Так делайте до тех пор, пока покраснение не спадет. Обычно требуется пару дней. Метод хорошо работает при ногтевом панариции.
Этиологический фактор
Панариций поражает пальцы конечностей, однако при несвоевременном начале лечения или при неадекватных действиях хирурга, патология может захватывать более глубокие ткани, поражая кости и сухожилия кистей и стоп. Код панариция определяет следующие этиологические факторы происхождения:
- стафилококк занимает ведущее место среди всех возбудителей гнойного процесса;
- стрептококк;
- грибковая инфекция;
- кишечная палочка;
- энтерококки.
Попадание патогенной микрофлоры через нарушенную целостность кожных покровов пальцев конечностей в большинстве случаев становится началом развития и прогрессирования гнойно-септического заболевания, которое в медицине называют панарицием. Начинается болезнь практически всегда достаточно ярко, что в большинстве случаев становится поводом для обращения к врачу.
https://youtube.com/watch?v=eaXqPMbdPKo
Сохраните ссылку, или поделитесь полезной информацией в соц. сетях
- Боль в пораженной области
- Бред
- Гнойник под ногтем
- Лихорадка
- Нарушение сна
- Нарушение сознания
- Нарушение функционирования пальцев
- Недомогание
- Ограничение подвижности сустава
- Озноб
- Отечность в пораженном месте
- Палец в полусогнутом положении
- Повышенная температура
- Покраснение кожи в месте поражения
- Потеря аппетита
- Появление пузырьков с жидкостью
- Свищ с тыльной стороны пальца
- Слабость
- Чувство разбитости
Панариций пальца – острое инфекционное воспаление мягких тканей пальцев конечностей. Патология прогрессирует вследствие попадания в указанные структуры инфекционных агентов (через повреждённый кожный покров). Чаще всего прогрессирование патологии провоцируют стрептококки и стафилококки. В месте проникновения бактерий проявляется сначала гиперемия и отёк, но по мере развития патологии происходит образование гнойника. На начальных стадиях, когда только проявились первые симптомы, панариций можно устранить консервативными методиками. Но если уже сформировался гнойник, то в данном случае лечение только одно – операция.
Особенности расположения мягких тканей на руке способствует тому, что гнойный процесс может прогрессировать не только поверхностно, но и распространяться в глубину – к костям, сухожилиям и суставным сочленениям. В таком случае возникают более сложные и тяжёлые в лечении формы панариция
Важно при появлении первых симптомов сразу же обратиться к квалифицированному врачу, чтобы избежать развития опасных осложнений. Чаще всего диагностируют панариций у ребёнка, или же у лиц из возрастной группы от 20 до 50 лет
Самое распространённое место локализации гнойника – 1, 2 и 3 палец правой руки. Примечательно, что развитию данного патологического процесса могут способствовать как экзогенные, так и эндогенные факторы.
Симптомы панариция
симптомы заболевания
- Вначале возникает чувство жжения и распирания.
- Затем появляется небольшая пульсирующая и тянущая боль, которая усиливается постепенно. Особенно она выражена при опускании руки вниз. По мере прогрессирования недуга она приобретает выраженный пульсирующий характер, а иногда даже мешает спать.
- Местно отмечается припухлость (отек) и напряжение мягких тканей, которые больше распространяются на тыльную поверхность пальца.
- Покраснение кожи наблюдается редко.
- Повышается температура тела и нарушается общее состояние при прогрессировании процесса.
антибиотиков
Сухожильный панариций
Симптомы
- Спустя 2-3 часа после травмы появляется резко выраженная пульсирующая боль, усиливающаяся при малейшем движении.
- Быстро нарастает отек, который может распространяться как на тыльную поверхность пальца, так и на ладонную. А в случае повреждения сухожильных влагалищ I и V пальцев иногда переходит и на предплечье. Палец при этом выглядит как «сосиска».
- Нарушается свободное движение пальца, и он принимает полусогнутое положение.
- Кожа краснеет (гиперемия).
- По мере прогрессирования заболевания появляются симптомы интоксикации: нарушается общее состояние, повышается температура тела, возникает головная боль.
- Имеется боль по ходу сухожильного влагалища.
Суставной панариций
Симптомы
- Возникает выраженная боль в месте пораженного сустава, которая резко усиливается при малейшем движении пальца. Однако нередко болит весь палец.
- Нарастает отек и покраснение сустава, но больше с тыльной стороны. Постепенно они распространяются на весь палец.
- Иногда появляются патологические движения пальца (движения, которые в норме отсутствуют) и хрустящий звук, если в процесс вовлекаются связки.
- Постепенно нарастают симптомы общей интоксикации: повышается температура тела, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения.
Подногтевой панариций
Симптомы
- Ярко выраженная пульсирующая боль на месте поражения. Поскольку очаг воспаления находится под ногтевой пластиной, а она неподвижна.
- Сквозь ногтевую пластину иногда просвечивается гной.
- Возникает отек и покраснение околоногтевого валика, а иногда и кончика пальца.
- Спустя двое-трое суток ногтевая пластина отслаивается на незначительном участке, потому что гной приподнимает её. При этом состояние больных несколько улучшается, а боль уменьшается.
Паронихий (околоногтевой панариций)
Симптомы
- Возникает выраженная боль в месте поражения.
- Напрягается и краснеет кожа околоногтевого валика и ногтевой фаланги.
- При поверхностной форме сквозь кожу начинает просвечиваться полоска гноя.
- При глубокой форме воспалительная жидкость устремляется вовнутрь, иногда поражая ноготь. И тогда, подрытая гноем, ногтевая пластина теряет связь с ногтевым ложем и приподнимается. В дальнейшем при накоплении гноя формируется вторичный подногтевой панариций.
Костный панариций
Первые симптомы
- боль (основной признак) резко выраженная в месте поражения, которая уменьшается с появлением свища
- развивается отек всего пальца
- фаланга приобретает вид веретена
- страдает общее состояние: повышается температура тела, больные жалуются на общее недомогание, появляется головная боль
- кожа краснеет на месте поражения
следует помнить
- Могут воспаляться лимфатические узлы и сосуды (особенно, если инфекция поражает суставы, сухожилия и их влагалища, кости). Поэтому они увеличиваются и становятся болезненными.
- Нередко при любом виде панариция довольно быстро нарастают признаки общей интоксикации: повышается температура тела до 38-39С, больные жалуются на плохое общее самочувствие, тошноту, головную боль, учащение сердцебиения.
Классификация недуга: виды, формы и стадии
В зависимости от месторасположения воспаления и его характера различают несколько видов патологии.
Кожный
По внешнему виду напоминает волдырь с желтовато-красным (из-за примеси крови) гнойным содержимым. Кожа вокруг воспаления краснеет, появляется пульсирующая боль и жжение. Этот вид панариция легко лечится и редко даёт осложнения, так как воспаление проникает только под верхние слои дермы.
Важно! Не стоит пытаться прокалывать гнойник – банальное нарушение стерильности зачастую приводит к усилению воспаления, поражению лимфатических узлов и кровеносных сосудов.
Подкожный
Самая распространённая форма болезни. Воспаление чаще локализуется в области ногтевой фаланги, реже – на внутренней стороне ладони и пальцев:
- Кожа на месте поражения становится плотной, обезвоженной и припухлой, тем самым ограничивая подвижность.
- В некоторых случаях отмечается некроз и гнойное расплавление клетчатки.
- Боль пронзающая, пульсирующая, часто отмечается ухудшение общего самочувствия и повышение температуры тела.
На первых этапах применяется консервативное лечение, но если оно не помогает – панариций вскрывается хирургическим путём.
Чем дольше подкожный панариций остаётся без лечения, тем выше вероятность того, что воспаление поразит:
- сухожилия;
- суставы;
- кости.
Околоногтевой
Околоногтевой валик становится припухшим, красным, болезненным, на поверхности могут появиться гнойники. Эту форму заболевания можно получить путём отрывания заусенцев или через непродезинфицированные маникюрные принадлежности.
Подногтевой
Симптоматика та же, что и при околоногтевом панариции, но с одним отличием – при нажатии из-под ногтевой пластины выходит гной. Возникает в результате глубокой травмы тканей. Гной оказывается заперт между ногтем и кожей, из-за чего инфекция быстро распространяется вглубь.
Сухожильный
Наиболее опасная форма болезни, которая вытекает из подкожного панариция, или в случае когда больной самостоятельно прокалывает гнойник. Гнойное воспаление поражает соединительные ткани и сухожилия. Вылечить сухожильный панариций сможет только опытный хирург.
Суставной
Для этой формы болезни характерна боль, обостряющаяся по ночам, выраженный отек, покраснение и веретенообразная деформация пальца, ограничивающая его движение. Больной чувствует на себе все типичные для интоксикации симптомы:
- жар;
- озноб;
- слабость;
- тошноту.
Суставной панариций – это гнойное поражение межфалангового или пястно-фалангового сустава. Возникает в результате серьёзной травмы или вытекает из других видов панариция.
Костно-суставной
Чаще всего это следующая стадия суставного панариция. Боль уменьшается, а гной начинает выходить наружу естественным образом, либо посредством дренажа. Характерный симптом – появление боковой подвижности в поражённом суставе, при которой иногда может появиться костная крепитация.
Важно! Лечение суставных панарициев должен осуществлять хирург. На ранних сроках проводятся пункции сустава
На поздних – сквозное дренирование и промывание суставной полости. При костно-суставном выполняется резекция сустава. Запущенное разрушение тканей чаще всего заканчивается ампутацией.
Костный
Различают два вида костного панариция:
- Первичный развивается вследствие колотых ран, повреждающих надкостницу.
- Вторичный – осложнение подкожного. Больной страдает от жара, озноба и сильной головной боли. Деструктивные изменения в фалангах могут быть замечены на рентгеновском исследовании уже на 10-й день болезни. Если в первые двое суток медикаментозная терапия не даёт результатов – врач назначает хирургическое вмешательство.
Как распознать панариций?
Постановка диагноза панариций для практикующего врача по совокупности анамнестических и клинических признаков обычно не представляет трудностей
Значительно сложнее и чрезвычайно важно на дооперационном этапе установить вид панариция, что в значительной мере определяет хирургическую тактику. В связи с этим оправдан следующий диагностический алгоритм при исследовании каждого клинического случая:
- тщательный сбор анамнеза (характер и давность первичной травмы или микротравмы, проводимое лечение, наличие сопутствующей патологии);
- оценка результатов объективного осмотра (вид поражённого пальца, изменение кожного покрова, локализация и выраженность болезненности при точечной пальпации пуговчатым зондом, наличие патологической подвижности в суставе или костной крепитации и др.);
- анализ данных рентгенографии поражённого пальца.
[]
Дифференциальная диагностика
Учитывая большую активность и контактность кисти, на пальцах могут формироваться фурункулы, карбункулы, сибиреязвенные карбункулы, которые не представляют трудности в дифференциальной диагностике. Чаще панариций приходится дифференцировать с эризипилоидом («свиной рожей»), вызываемым специфической палочкой. Заражаются при разделке сырого мяса (чаще свинины) или рыбы.
Отличительной особенностью является синюшная гиперемия, с четко очерченными границами.
Панариций на пальце руки – лечение в домашних условиях невозможно!
Панариций (код по МКБ-10 — L03.0) – это гнойное воспаление пальцев кистей рук острого характера. Реже поражаются стопы
Своевременное лечение панариция на пальце руки имеет важное значение, поскольку патология, несмотря на кажущееся локальное поражение, представляет опасность и может окончиться ампутацией
Причины появления
Данное заболевание обычно поражает людей активного возраста, но диагностируется и у детей (которые уже могут ходить, у грудного ребенка панариций – довольно редкое заболевание). У ребенка система иммунитета функционирует не в полную силу, поэтому имеется риск более быстрого распространения воспаления.
Причины возникновения панариция – проникновение бактерий вглубь мягких тканей при нарушении целостности кожного покрова. Это происходит в результате ранений, порезов, укусов, переохлаждений и ожогов. Также подобное наблюдается при попадании инородного тела под кожу.
Гнойное воспаление развивается в результате воздействия бактерий из групп стафилококков, стрептококков. В патогенезе могут принимать участие энтерококки и синегнойная палочка. Реже развивается герпетический панариций. Как видно из названия, причина – вирус герпеса.
Значение имеет наличие некоторых сопутствующих заболеваний, которые увеличивают предрасположенность к данной патологии. Они следующие:
- эндокринные нарушения (сахарный диабет);
- атеросклероз и облитерирующий эндартериит сосудов нижних конечностей;
- различные иммунодефициты;
- частые переохлаждения;
- длительное воздействие некоторых физических факторов (например, вибрации).
Виды и симптоматика
Панариции классифицируются в зависимости от локализации. Выделяют следующие виды патологии:
- Кожный (или подкожный) панариций поражает только эпидермис. Гной накапливается внутри наружного покрова, при этом воспаление не проходит дальше в дерму.
- Околоногтевой панариций локализуется вокруг ногтевой пластинки. Другое название – паронихий.
- Подногтевой развивается непосредственно под пластиной.
- При костном панариции воспаление распространяется далеко вглубь, затрагивает костную ткань пальца.
- Пандактилит характеризуется локализацией гноя в зоне подкожной ладонной клетчатки.
- При суставном панариции воспаление затрагивает подвижные сочленения фаланг и пястных костей.
- Имеется костно-суставной вид патологии, при котором в процесс вовлекаются все данные элементы.
- При нагноении сухожилий диагностируется сухожильный панариций.
- Герпетический панариций выделяется в отдельный вид.
Обязательно почитайте:
Чем лечить обморожение щек у ребенка
Симптоматика заболевания включает в себя болевой синдром, который постепенно усиливается, приобретает пульсирующий, даже распирающий, характер. Боли становятся нестерпимыми, пациенты чаще всего не могут заснуть, после чего обращаются за медицинской помощью. Это говорит о том, что хирургического лечения не избежать.
Место гнойного воспаления становится гиперемированным, на ощупь кожа теплая. Происходит образование припухлости, которая трансформируется в пузырек с гнойным содержимым. Воспалительный процесс способен переходить вглубь, в том числе на костную ткань. Функция верхней конечности нарушается, пациент не может двигать рукой.
При тяжелом течении патологии страдает общее состояние больного. Имеются жалобы на повышение температуры тела, слабость, головные боли и головокружения, потерю аппетита.
Как лечить панариций
Лечение панариция на пальце руки комплексное, чаще всего проходит в условиях стационара. Обычно требуется хирургическое удаление гноя с промыванием раны, поскольку в редких случаях пациенты попадают на прием к врачу на начальных стадиях заболевания.
Лечение панариция у детей ничем не отличается от такового у взрослых. С визитом к специалисту нельзя затягивать, чтобы избежать распространения патологического процесса.
Медикаменты
Лечение антибиотиками сводится к их использованию в виде средств для местного нанесения. Таблетированные формы и растворы используются при общем интоксикационном синдроме, осложнениях (лимфаденит, флегмона, сепсис).
Лечение только препаратами используется при подкожном типе. Мазь Вишневского при панариции оказывает противовоспалительный эффект, способствует быстрому выводу гноя. Наносится минимум дважды в день на марлю, которая фиксируется на месте воспаления. Мазь Вишневского – доступный препарат, его стоимость составляет 35-50 российских рублей.