Висцеральные ветви: верхняя брыжеечная артерия
Содержание:
Причины первичного нарушения артериального кровотока
Причины эмболии непосредственно связаны с заболеваниями сердца:
- Стенозом митрального клапана;
- Нарушением сердечного ритма;
- Аневризмой сердца;
- Инфарктом миокарда, при котором наблюдается выраженное снижение сократительной способности левого желудочка. Эмбол (кровяной сгусток) в данном случае образуется в результате повышенной свертываемости крови из-за нарушения скорости кровотока. Кровяной сгусток в мезентериальные артерии приходит из аорты, но иной раз может формироваться и в самом мезентериальном сосуде, правда, очень редко.
Травмы брыжеечных артерий способны привести к их полному разрыву (удар в живот), следствием которого становится отслаивание интимы, а она, в свою очередь, может полностью или критически перекрыть просвет.
Клиническая картина
Cимптомы, течение
I. Общие проявления
Стадии развития острых ишемий кишечника:
1. Гиперактивная фаза. Первичные симптомы: сильные боли в животе и примесь крови в стуле. Симптомы раздражения брюшины отсутствуют. Фаза считается спонтанно обратимой в ряде случаев и не приводит к развитию осложнений.
2. Паралитическая фаза. Может наступить при продолжающейся ишемии. Боль в животе становится более распространенной, живот становится более болезненным на ощупь, моторика кишечника уменьшается, наблюдается вздутие живота. Стул прекращается, перистальтика не выслушивается. Возможны развития осложнений – прободения кишечника и перитонита с появлением симптомов раздражения брюшины.
II. Особенности, связанные с типом ишемии
Возможные провоцирующие факторы возникновения тромбоза мезентериальной артерии: – внезапное падение сердечного выброса вследствие инфаркта миокарда, застойной сердечной недостаточности, разрыва атеросклеротической бляшки; – обезвоживание (рвота или диарея, связанные с другим заболеванием).
Неокклюзионная брыжеечная ишемия возникает у пожилых пациентов чаще, чем эмболия и тромбоз.
III. Особенности клиники, связанные с локализацией
Эмболия и тромбоз верхней мезентериальной артерии Верхняя мезентериальная артерия отвечает за кровоснабжение всей тонкой кишки, слепой, восходящей и частично поперечно-ободочной кишки.
Основные клинические признаки эмболии верхней мезентериальной артерии: острая внезапная боль в области пупка или правом верхнем квадранте живота, иногда во всей правой половине живота. При тромбозе боли менее интенсивные и не носят схваткообразного характера. Однако в дальнейшем, по мере нарастания ишемии кишечника, боли быстро становятся все более явными.
При поражениях верхней брыжеечной артерии в начале заболевания наблюдается 1-2-кратный жидкий стул (ишемическое опорожнение кишечника). При отсутствии кишечного содержимого может возникнуть только чувство позыва на дефекацию.
Эмболия и тромбоз нижней мезентериальной артерии Боли локализованы в левой половине живота, вследствие нарушения кровообращения в нисходящей части ободочной кишки и (частично) в сигмовидной кишке. Поражениея нижней мезентериальной артерии могут не сопровождаться диареей, что обуславливает необходимость ректального пальцевого исследования для обнаружения гематохезии Гематохезия – наличие неизмененной крови в испражнениях, кровянистый стул. Является признаком кровотечения в нижних отделах кишечника (а также для дифференциальной диагностики).
Тромбоз брыжеечных вен Клинически проявляется нелокализованной болью в животе, иногда в верхней части живота. Для тромбоза вен характерно сегментарное поражение кишечника в виде небольших участков ишемии и некроза.
Примечания: – в стадии некроза кишечника боли могут уменьшиться, что расценивается пациентом как улучшение; – боль плохо купируется наркотическими анальгетиками, у ряда пациентов введение спазмолитиков и/или нитратов может оказать (в первой стадии) более выраженное обезболивающее действие; – в первые часы тяжесть состояния в основном определяется шоком и нарушениями гемодинамики, а затем – нарастающей интоксикацией; – вздутие живота и полный парез Парез – уменьшение силы и/или амплитуды произвольных движений, обусловленное нарушением иннервации (обеспечения нервами и связи с центральной нервной системой) соответствующих мышц кишечника у ряда пациентов могут наступить только после прободения, при развитии перитонита; – клиника зачастую не коррелирует с тяжестью ишемии и не может быть использована для оценки риска развития осложнений и выживаемости.
Какие сосуды поражает мезентериальный тромбоз?
Брыжейка – это соединительно-тканный тяж, при помощи которого кишечник крепится к задней стенке брюшины. Она не дает кишечным петлям перекручиваться.
Кишечник кровоснабжается верхней и нижней артериями брыжейки. Тромбоз возникает в верхнебрыжеечной артерии чаще, на ее долю приходится до 90% от всех случаев этой патологии. Она кровоснабжает большую часть органа.
Этот сосуд питает следующие отделы:
- тонкая, восходящая ободочная, слепая кишка;
- печеночный изгиб;
- две трети поперечноободочной кишки.
Поэтому при ее тромбозе развиваются тяжелые поражения.
Нижняя брыжеечная артерия кровоснабжает оставшиеся отделы. К ним относят:
- ободочную нисходящую;
- левую треть поперечноободочной;
- сигмовидную кишку.
На долю этой артерии приходится до 10% от всех случаев тромбоза сосудов кишечника.
Тромбоз брыжеечных (мезентериальных) вен
Венозный тромбоз может возникнуть остро или иметь подострое, или хроническое течение. Ранее эта патология считалась основной причиной ишемии. Тем не менее за последние десятилетия значительно выросла доля выявленного артериального тромбоза кишечника. Это связывают с широким внедрением новых, более информативных методов исследования, что улучшило дифференциальную диагностику тромбоза мезентериальных сосудов.
Три вены (верхняя и нижняя брыжеечная, а также селезеночная) несут кровь, богатую питательными веществами, от разных участков кишечника к печени. Образовавшиеся в любом из этих вен тромб блокирует кровоток, что может привести к повреждению и гибели тканей. Клинические проявления во многом зависят от места закупорки — на каком участке кишечника произошла ишемия.
Симптомы
Основными признаками тромбоза вен кишечника, как правило, являются боль в животе (особенно после еды), его вздутие и понос. А также могут появиться следующие симптомы: рвота, лихорадка, кровавый стул.
Как только больной начал подозревать у себя тромбоз мезентериальных сосудов, клиника которого обычно протекает остро, следует немедленно обратиться за медицинской помощью. Отсрочка в лечении может привести к серьезным осложнениям, развитию перитонита, который порой заканчивается фатально.
Причины
Отек брыжейки, который может возникнуть при различных патологиях желудочно-кишечного тракта, способствует образованию сгустков крови в венах. Брыжейка — дупликатура брюшины, посредством которой кишечник прикреплен к задней стенке живота, здесь расположены артерии и вены этого органа. Чаще всего отек брыжейки встречается в следующих ситуациях:
- травматизация брюшной полости;
- инфекционные заболевания органов брюшной полости, такие как аппендицит, колит, дивертикулит;
- аутоиммунная патология кишечника (язвенный колит и болезнь Крона);
- хронический и острый панкреатит — воспаление поджелудочной железы;
- цирроз печени, жировая дистрофия этого органа;
- заместительная гормональная терапия или прием противозачаточных таблеток;
- чрезмерное курение табака;
- некоторые раки органов пищеварения.
Диагностика
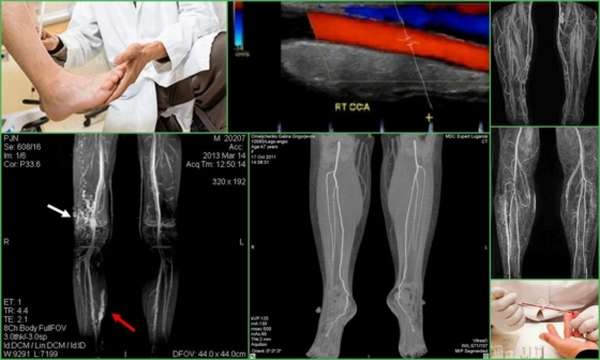
Тромбоз мезентериальных сосудов, диагностика которого проходит на основании остро возникшей симптоматики со стороны живота и с помощью методов медицинской визуализации, несет огромный риск для жизни человека. Чаще всего используется КТ (компьютерная томография), а также применяются сонография или МРТ (магнитно-резонансная томография).
Мезентериальная ангиография — рентгенологическое исследование, считается наиболее информативный метод, который с большим процентом вероятности позволяет определить локализацию тромба.
Лечение
Антикоагулянты (препараты, разжижающие кровь) являются основным средством лечения этой патологии. Если у пациента в процессе обследования была выявлена проблема со свертыванием крови, например, тромбофилия, то ему придется принимать антикоагулянты постоянно, чтобы вновь не возник венозный тромбоз брыжеечных сосудов.
Смотрите на видео о мезентериальном тромбозе:
Операции на тонкой и толстой кишках
Особенности
ушивания раны тонкой кишки
-
Колотую
рану закрывают погружным кисетным или
Z-
образным
швами (используется синтетический
рассасы- вающийся материал: дексон,
викрил,
дарвин
и
др.). -
Резаную
рану небольшого размера (менее 1/3
окружности кишки) закрывают в поперечном
направлении для обеспе- чения достаточного
просвета кишки двухрядным швом (первый
ряд – сквозной непрерывный вворачивающий
шов
Шмидена,
второй – серозно-мышечные
швы
Ламбера) или
чистым
однорядным швом любого
типа. -
При
повреждении более 1/3 длины окружности
полого ор- гана выполняется резекция
тонкой
кишки.
Симптомы заболевания
Симптомами развития тромбов в брыжеечной артерии являются:
• резкая потеря массы тела;
• сильные боли в области живота;
• тошнота и рвота;
В результате обследования таких больных, очень часто обнаруживаются патологические процессы в брюшной полости, свидетельствующие о наличии некроза. Чем опасен тромбоз брыжеечной артерии? После того, как просвет брыжеечной артерии перекрывается тромбами, кровоток прекращается и мышцы сокращаются. Если в это время оказать первую помощь, то можно избежать необратимых процессов, ведущих к перитониту. Уже через пару часов после случившейся закупорки отверстия артерии происходит патология стенки кишечника и ее некроз.
Образование тромбов в верхних отделах брыжеечной артерии характеризуется более медлительным течением болезни. При этом у пациентов обнаруживается коллатеральная сеть кровеносных сосудов, что, в свою очередь, препятствует образованию кишечной гангрены. После того, как кишечная стенка становится тонкой и теряет свою эластичность, в брюшную полость попадают все продукты обмена веществ. Именно это приводит к тому, что кишечная стенка, пропитываясь кровью, подвергается инфаркту и, впоследствии, некрозу. Инфаркт кишечника может быть и геморрагическим, и анемическим, и смешанным.
Как развивается некроз при тромбозе артерии брыжейки?
Нарушение кровотока по данному сосуду происходит в несколько этапов:
• наблюдается ишемия с геморрагическим пропитыванием, которое образуется в случае нарушения не только артериального, но и венозного кровотока;
• кишечные стенки в дальнейшем продолжают впитывать кровь, и в брюшине скапливается жидкость, имеющая геморрагическую консистенцию;
• значительно уменьшается количество крови в венах и артериях брюшной полости, что приводит к уменьшению толщины стенок кишечника;
• жидкость в брюшной полости уже имеет серозно-геморрагическую консистенцию;
• данные процессы ведут к образованию гангрены (инфаркта) и перитонита.
Параллельно с некрозом наблюдаются еще ряд сопутствующих патологий:
• нарушается центральное кровообращение;
• сжатие кровеносных сосудов.
Из-за того, что стенки кишечника стали тонкими, их барьерная функция нарушилась, и в брюшной полости активно начинают размножаться бактерии. Площадь пораженного участка кишечника зависит от того, в какой области артерии брыжейки располагается тромб. Тромбоз первого сегмента артерии (возле устья) является причиной некроза в тонком кишечнике. Чаще всего такая патология сопровождается некротическими процессами в слепой и толстой кишках с правой стороны. И лишь маленький отрезок тощей кишки обладает нормальным кровообращением.
Тромбоз второго сегмента брыжеечной артерии приводит к патологическим изменениям в тощей и подвздошной кишках. При этом слепая кишка и восходящая часть толстого кишечника сохраняют нормальное кровообращение. Нормально функционирование кишечника осуществляется за счет, тех его отделов, которые остались целыми и невредимыми. Тромбоз нижнего участка брыжеечной артерии приводит к патологиям лишь подвздошной кишки. Чтобы правильно установить область поражения, необходимо внимательно изучить болевые ощущения пациента. Тромбоз верхней артерии имеет характерные симптомы: боль в брюшине схваткообразного характера, локализирующаяся в околопупочной области.
Если тромбозу подверглись нижняя и верхняя брыжеечные артерии, то самое главное вовремя это обнаружить. Потому как несвоевременное диагностирование тромбоза брыжеечной артерии может иметь печальные последствия, вплоть до летального исхода. Необходимо отметить, что данная патология сопровождается развитием атеросклероза, ревматизма и узелкового периартериита. Специалисты нашей клиники смогут своевременно диагностировать патологию брыжеечной артерии, а также локализацию некроза. Это поможет своевременно предпринять все необходимые меры и спасти жизнь и здоровье пациенту. В нашей клинике имеется самое современное медицинское оборудование, которое поможет провести обследование и установить причину деформации сосудов.
Связь с администрацией
Запишитесь к специалисту прямо на сайте. Мы перезвоним Вам в течении 2-х минут .
Перезвоним Вам в течении 1 минуты
Москва, Балаклавский проспект, дом 5
Наиполнейшую консультацию сегодня можно получить
только у опытного сосудистого хирурга профессора
доктора медицинских наук
Эндовазальная лазерная коагуляция вен. 1-я категория сложности. включая анестезиологическое пособие (местная анестезия).
Курс лимфопрессотерапии 10 процедур. Принимает Врач-флеболог кандидат медицинских наук
Прием проводит Врач-хирург высшей категории д.м.н., профессор Комраков. В.Е.
Однократный сеанс склеротерапии в пределах всей нижней конечности (пенная склеротерапия, микросклеротерапия).
Варикоз, тромбы, клапанная недостаточность, отеки на ногах
– все это повод выполнить УЗИ вен нижних конечностей
и пройти консультацию у флеболога.
Лимфопрессотерапия показана при
отеках нижних конечностей, лимфостазе.
Также она проводится в косметологической целью
Осложнения
При хроническом нарушении дуоденальной проходимости присоединяется желудочная патология. У 50% пациентов определяются гиперхлоргидрия и гиперацидный гастрит, который в 25-45% случаев переходит в язвенную болезнь. В субкомпенсированной стадии наблюдается дисфункция пилорического сфинктера, в результате чего формируется дуодено-гастральный рефлюкс. Повреждение желудочной стенки желчными кислотами проявляется в виде рефлюкс-гастрита.
Декомпенсированная стадия компрессии ДПК верхней мезентериальной артерией осложняется хроническим дуоденитом. Воспалительный процесс вызван свободным перемещением инфицированного желудочного содержимого в двенадцатиперстную кишку и обратно. В запущенных случаях синдрома снижается тонус сфинктера Одди, и застойное дуоденальное содержимое попадает в протоки. Как следствие, развивается хронический холецистопанкреатит, усугубляющий состояние больных.
Причины острой окклюзии мезентериальных сосудов
Острая окклюзия мезентериальных сосудов развивается как осложнение различных сердечно-сосудистых заболеваний (атеросклероза, пороков сердца, системных аллергических васкулитов, ревматизма, гипертонической болезни, аневризмы брюшной аорты, аритмии), предшествующих операций на сердце и аорте, злокачественных опухолей, травм.
Непосредственной причиной острой окклюзии мезентериальных сосудов являются тромбоз и эмболия. При тромбозе просвет сосудов брыжейки перекрывается тромбом, образовавшимся вследствие изменения сосудистых стенок на фоне повышенной свертываемости крови и замедленного кровотока (патогенетическая триада Вихрова). При эмболии наблюдается обструкция брыжеечных сосудов частицей тканью опухоли, инородным телом или пузырьком воздуха, мигрировавшими от первичного источника поражения с током крови.
Острая окклюзия мезентериальных сосудов может протекать с компенсацией, субкомпенсацией и декомпенсацией мезентериального кровотока. При компенсации мезентериального кровотока (спонтанно или под воздействием консервативной терапии) все функции кишечника восстанавливаются полностью. Субкомпенсация мезентериального кровотока ввиду недостаточного кровоснабжения может приводить к ряду заболеваний кишечника: брюшной жабе, язвенным энтеритам и колитам и др. Декомпенсация мезентериального кровообращения вызывает распространенный гнойный перитонит и развитие тяжелого абдоминального сепсиса.
Тромбоз брыжеечных артерий
Сгусток крови попадает в артерии кишечника в результате эмболии. Оторвавшийся фрагмент тромба, который изначально образовался или в сердце, или в самом сосуде, продвигаясь с током крови, застревает в узком месте и закупоривает просвет артерии.
Факторы риска
Состояния, при которых наблюдается повышенная тенденция к тромбоэмболии в артериальном русле, относят к факторам риска этой патологии:
- пожилой возраст;
- курение;
- тромбофилии: антифосфолипидных антител и т. д.;
- клапанные/нарушения сердечной деятельности: искусственные клапаны, мерцательная аритмия, аневризма желудочка сердца.
Симптомы
Внезапно возникшая окклюзия брыжеечных артерий, как правило, сопровождается появлением так называемой клиникой острого живота. Обычно встречаются следующие симптомы:
- сильная боль в животе;
- его вздутие и чувство переполнения;
- понос;
- тошнота;
- рвота;
- высокая температура.
Диагностика
Если врач заподозрил, что артерии кишечника блокированы тромбом, есть подозрение на тромбоз мезентериальных сосудов, он может назначить такие методы исследования:
- КТ органов брюшной полости;
- ультразвуковое исследование;
- магнитно-резонансную томографию;
- МРА (магнитно-резонансную ангиографию);
- артериографию сосудов брюшной полости.
Ангиография
Лечение
Тромбоз мезентериальных артерий — состояние, требующие экстренной медицинской помощи, его можно сравнить по ургентности с инфарктом миокарда или инсультом. Если лечение начато на начальных этапах патологического процесса в кишечнике, то смертность по статистике не превышает 30%. В случае начала терапии через 8 часов после появления симптомов заболевания, с каждым часом промедления смертность растет в геометрической прогрессии.
Каждый пациент с подозрением на острый тромбоз артерий кишечника, как правило, еще на этапе прохождения диагностических процедур получает лечение в соответствии с принципами интенсивной терапии.
Чтобы стабилизировать гемодинамику, внутривенно вводятся большие количества жидкости (больной находится постоянно под капельницей), назначаются антикоагулянты (обычно это гепарин), а также проводится антибактериальное лечение (антибиотики, например, цефалоспарины + метронидазол).
Дальнейшее лечение тромбоза мезентериальных сосудов во многом зависит от состояния больного и диагностических находок. После того, как определено место окклюзии (то есть, где расположен в артерии тромб), могут быть применимы следующие методики его удаления:
-
- Эндоваскулярные процедуры: трансфеморальная внутрипросветная тромбэктомия — крупный сгусток крови из брыжеечной артерии удаляется с помощью катетера, введенного в бедренную; -внутриартериальное введение лекарственных средств (папаверин, гепарин);
- Оперативное лечение: незамедлительно хирургическое вмешательство выполняется, когда диагностирована крупная окклюзия (от кровоснабжения «отключен большой участок кишки»), эндоскопическая процедура потерпела неудачу, появилась клиника перитонита (воспаление брюшины).
Как правило, такую операцию проводят две бригады хирургов — сосудистая (удаляет тромб) и абдоминальная (резецирует пораженную часть кишечника и накладывает анастомоз).
После выписки из больницы, чтобы предотвратить дальнейшее появление тромбов, обычно назначаются антикоагулянты.
Острый тромбоз мезентериальных сосудов как вен, так и артерий приводит к внезапно возникшей ишемии кишечника, что, если вовремя не начать лечение, заканчивается инфарктом этого органа. Смертность в этой ситуации может достигать 40 – 70%. Своевременное обращение за медицинской помощью (ближайшие часы после появления симптомов) существенно улучшает неблагоприятный прогноз этого заболевания.
Диагностика тромбоза мезентериальных сосудов кишечника
Больной должен быть обязательно осмотрен хирургом. Он расспрашивает о жалобах, выясняет, как протекала болезнь, когда она началась. Определяет характер болевого синдрома, характер стула. Это позволяет заподозрить развитие мезентериального тромбоза.
Диагноз подтверждается следующими методами исследования:
- Селективная ангиография, которая помогает выявить уровень закупорки сосуда тромбом и характер поражения. Это в дальнейшем определяет тактику оперативного вмешательства.
- Лапароскопия применяется для уточнения характера, объема поражения кишечника. При отсутствии технических возможностей для ее проведения, делается диагностическая лапаротомия.
- Общий анализ крови определяет признаки воспаления. Для этого заболевания характерен лейкоцитоз, повышенное СОЭ.
- Коагулограмма назначается для выяснения показателей свертываемости крови. Выявляется увеличение количества тромбоцитов и изменение показателей в свертывающей системе.
- КТ , МРТ кишечника проводится для выявления опухолевых процессов органов брюшной полости.
- При биохимическом анализе крови выявляется повышение реактивного белка.
Больному назначается анализ мочи для дифференциальной диагностики с болезнями почек.
Дифференциальная диагностика с острыми патологиями
Дифференцировать мезентеральный тромбоз необходимо в первую очередь с острыми патологиями живота:
- острый аппендицит;
- панкреатит;
- холецистит;
- кишечная непроходимость
От этих заболеваний мезентеральный тромбоз отличает наличие изменений в свертывающей системе крови и повышенное количество тромбоцитов в крови.
Во вторую очередь заболевание дифференцируется с другими острыми патологиями, не относящимися к желудочно-кишечному тракту:
- инфаркт миокарда (абдоминальная форма);
- нижнедолевая пневмония;
- мочекаменная болезнь;
- пиелонефрит;
- аднексит;
- киста яичника;
- внематочная беременность.
Правильно установить диагноз помогает наличие патологии свертывания крови, данные лапароскопии (наличие изменений стенки кишечника), нахождение тромбов в сосудах брыжейки при ангиографии.
Статистика смертности, прогноз после операции
Частота встречаемости тромбоза сосудов брыжейки кишечника в последнее время растет, сейчас она составляет 1:50000/год. Исход болезни после операции зависит от тяжести процесса. У пациентов с некротическими изменениями кишечника летальность доходит до 80%.
Статистические сведения:
- смертность среди неоперированных больных в случае острого мезентериального инфаркта достигает 100%;
- среди оперированных больных – 80-90% с летальным исходом;
- частота заболевания – 1 человек из 50000 в год;
- в 2 раза чаще это заболевание встречается у пожилых женщин;
- чаще всего диагностируется тромбоз верхней брыжеечной артерии – в 90% случаев, в десятки раз реже тромбируются нижняя артерия или брыжеечные вены.
Причины
Острая закупорка сосудов брыжейки кишечника может быть вызвана:
- тромбом – уплотненным сгустком крови;
- эмболом – любым биологическим субстратом, который находится в просвете сосуда, не связан с ним и может легко мигрировать с током крови.
В большинстве клинических случаев мезентериальные сосуды закупориваются тромбом.
Патология редко наступает из-за образования тромба непосредственно в сосудах брыжейки. В основной массе ей предшествуют заболевания сердечно-сосудистой системы, вследствие которых образуются тромбы, мигрирующие затем в брыжеечные сосуды, хотя могут быть и несосудистые причины окклюзии брыжеечных артерий и вен. Чаще всего это происходит при таких заболеваниях и состояниях, как:
- атеросклероз – образование жировых бляшек на внутренней поверхности сосуда;
- пороки сердца – изменение анатомии предсердий и желудочков сердца;
- системные аллергические васкулиты – поражение внутренней поверхности сосудистой стенки из-за повышенной сенсибилизации (чувствительности) организма;
- ревматизм – системное воспалительное заболевание с поражением соединительной ткани, которое, помимо суставов, поражает и сердце со всеми вытекающими;
- гипертоническая болезнь;
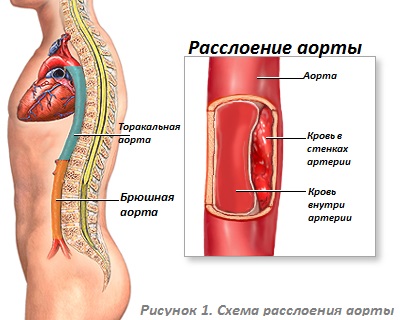
- аневризма аорты – выпячивание стенки этого сосуда в виде мешочка (чаще всего наблюдаются аневризмы брюшного отдела аорты);
- аритмии;
- заболевания, сопровождающиеся повышенной свертываемостью крови;
- операции на сердце;
- хирургическая коррекция патологии аорты;
- злокачественные новообразования;
- травмы, сопровождающиеся кровотечением и сопутствующим ему тромбообразованием.
В качестве эмбола могут выступать:
- пузырьки воздуха;
- жировая ткань организма (при переломах трубчатых костей);
- масляные растворы, случайно введенные в кровеносное русло;
- фрагменты опухолевой ткани;
- инородные тела (например, мелкие осколки, попавшие в кровоток при огнестрельном ранении);
- конгломераты микробов;
- паразиты;
- жидкости (околоплодные воды).
Причины и развитие тромбоза
Обычно кровь начинает сворачиваться при поражении сосудов, это помогает остановить кровотечение, но иногда этот процесс активизируется внутри сосуда без механического воздействия на него. Так в сосудах возникают тромбы – это сгустки крови, развивающиеся из-за ее способности к свертыванию.
Тромбы препятствуют нормальному кровообращению.
Существует несколько причин возникновения тромбов:
- гиперкоагуляция (чрезмерное свертывание крови), связанная с наследственностью или приобретенная вследствие различных заболеваний;
- патологии внутреннего слоя стенки сосуда (эндотелия), отвечающие за свертывание крови. В эндотелии содержатся вещества, которые активизируют коагуляцию, в норме они ограждены от крови и выделяются лишь в случае травмы. Негативные изменения эндотелия могут возникнуть из-за травм, химиотерапии, излучений, операций;
- застой крови, который приводит к расслоению крови на элементы, которые способны слипаться между собой, образуя тромбы (причины застоя крови – сидячий образ жизни, работа, не требующая двигательной активности).
Строение и отделы
По анатомическому строению аорта незначительно отличается от других артерий эластического типа. Ее форма практически на всем протяжении линейна с постепенным уменьшением диаметра от центра к периферии.
Стенки трубки состоят из трех слоев, отличающихся по гистологическому признаку:
- Интима, расположенная на внутренней поверхности — эндотелиальный слой, из которого образуется клапан аорты. В норме он трехстворчатый, но иногда наблюдается генетическая мутация, когда он двустворчатый.
- Медиа, расположенная под интимой часть — состоит из эластичных и гладкомышечных волокон, которые могут достаточно сильно растягиваться и сокращаться, поддерживая нормальную скорость кровотока.
- Адвентиция, расположенная на внешней поверхности, состоит из волокон соединительной ткани, коллагена и эластиновых клеток, которые в совокупности создают достаточно жесткий каркас.
Через сосуд ежеминутно транспортируется до 5 литров крови. Такой объем создает постоянное давление. Его нормальными показателями считается 120-140 мм. рт. ст. (систолический показатель, то есть в момент сердечного выброса) и 70-90 мм. рт. ст. (диастолический показатель, то есть в момент наполнения левого желудочка перед очередным выбросом).
В зависимости от удаленности от сердца диаметр аорты постепенно уменьшается от 40 у корня до 18 мм в месте, где располагается бифуркация аорты на подвздошные артерии. Исключение составляет перешеек аорты, который располагается вблизи сердца на дуговой части сосуда. Он имеет меньший диаметр, чем расположенные выше и ниже участки. Топографически кровеносная магистраль делится на три части: восходящего отдела, дуги и нисходящего отдела.
Восходящий отдел
Восходящая часть аорты сердца располагается в левой части грудины на уровне третьего ребра. В месте, где ткани сердца переходят в сосуд, располагается трехстворчатый полулунный клапан. Эта система призвана предотвращать обратный заброс артериальной крови из сосудов в левый желудочек. Дистальнее клапана вплотную к ним располагаются синусы — небольшие выбухания на стенке, в которых берут начало коронарные артерии, доставляющие насыщенную кислородом кровь в миокард.
На выходе из сердца аорта образует луковицу — небольшое расширение, стенки которой более толстые, чем на расположенных дальше разделах. Она более прочная и имеет повышенную эластичность, чтобы гасить резкие колебания крови при сердечном выбросе. На уровне слияния второго ребра с костью грудины луковица сужается и переходит в дугу.
Дуга аорты
Дуга аорты является продолжением восходящего раздела и, как следует из ее названия, представляет собой изогнутый участок, отклоняющийся влево. Его конец располагается на уровне четвертого грудного позвонка, где дуга переходит в нисходящий отдел.
Иногда, при наличии генетической аномалии сосудистой системы, вместо левой обнаруживают правую дугу аорты. Ее перешеек имеет форму кольца, внутри которого могут располагаться пищевод и трахея. При правосторонней дуге аорты нет угрозы жизни больного, однако пульсация сосуда провоцирует сложности с дыханием и глотанием.
От леволежащей и праволежащей дуги аорты в области перешейка отходит три ветви, питающих верхнюю часть тела: плечеголовая, левая общая сонная и левая подключичная.
Нисходящий отдел
Нисходящий отдел имеет наибольшую протяженность в большом круге кровообращения и располагается в двух отделах:
- в грудной полости проходит торакальная аорта;
- в абдоминальной полости проходит брюшная аорта.
И торакальная, и брюшная аорты имеют линейную форму, от которой периодически отходят артерии меньшего диаметра. Начало отдела располагается на уровне четвертого грудного позвонка, а конец — на уровне четвертого поясничного.
Торакальная часть сосуда тянется до 12 грудного позвонка, где он проходит через отверстие в диафрагме и продолжается брюшным отделом аорты. По всей длине от него отходят непарные и парные ответвления, снабжающие кровью средостений, легкие, ребра, мышцы грудной клетки, плевру и т. д.
От брюшной части аорты также ответвляются артерии, которые участвуют в кровоснабжении абдоминальных органов: мышц передней брюшной стенки, печени, желудка и кишечника и т. д. Она же отвечает за кровообращение органов малого таза. Концом брюшной части аорты является бифуркация сосуда на подвздошные артерии.