Фолликулярная лимфома
Содержание:
Клиническая картина
С¸Ã¼Ã¿ÃÂþüà÷ðñþûõòðýøà÷ðòøÃÂÃÂàþàÃÂøÿð, ÃÂÃÂðôøø ø ÃÂþÃÂüà÷ðñþûõòðýøÃÂ. ÃÂÃÂôõûÃÂÃÂàúðú ÃÂÿõÃÂøÃÂøÃÂýÃÂõ ÿÃÂø÷ýðúø, ÃÂðú ø ýõÃÂÿõÃÂøÃÂøÃÂõÃÂúøõ. ÃÂþ üõÃÂõ ÃÂð÷òøÃÂøàÿðÃÂþûþóøø þýø ÃÂÃÂðýþòÃÂÃÂÃÂàøýÃÂõýÃÂøòýõõ.
ÃÂõÃÂÿõÃÂøÃÂøÃÂõÃÂúøõ
àÿÃÂþÃÂòûõýøÃÂü ÿþôþñýþóþ ÃÂøÿð þÃÂýþÃÂÃÂÃÂÃÂàÃÂûðñþÃÂÃÂÃÂ, ðÿðÃÂøÃÂ, ÿþÃÂÃÂþÃÂýýðàÃÂÃÂÃÂðûþÃÂÃÂÃÂ, ÃÂýøöõýøõ ðÿÿõÃÂøÃÂð ñõ÷ òøôøüÃÂàÿÃÂøÃÂøý ýð ÃÂÃÂþ.
ÃÂðÃÂøõýÃÂàöðûÃÂÃÂÃÂÃÂàýð ÿþòÃÂÃÂõýýÃÂàÃÂõðúÃÂøàýð ýõ÷ýðÃÂøÃÂõûÃÂýÃÂõ ÃÂð÷ôÃÂðöðÃÂÃÂøõ ÃÂðúÃÂþÃÂÃÂ, ýðÃÂÃÂÃÂõýøõ ÿÃÂþÃÂõÃÂÃÂð ÿøÃÂõòðÃÂõýøÃÂ. ÃÂðñþûõòðýøõ ÃÂÿþÃÂþñýþ ÿÃÂþÃÂòûÃÂÃÂÃÂÃÂàò òøôõ ÃÂýøöõýøàòõÃÂð ÿÃÂø þÃÂÃÂÃÂÃÂÃÂÃÂòøø ø÷üõýõýøù ò úþûøÃÂõÃÂÃÂòõ ø úðûþÃÂøùýþÃÂÃÂø ÿøÃÂø.
àýþÃÂýþõ òÃÂõüàÃÂÃÂÃÂþú þÃÂüõÃÂðõÃÂÃÂàÿþòÃÂÃÂõýýþõ ÿþÃÂþþÃÂôõûõýøõ. ÃÂðÃÂøõýÃÂþò üÃÂÃÂðÃÂà÷ðÿþÃÂÃÂ, ýðñûÃÂôðõÃÂÃÂàÃÂòõûøÃÂõýøõ ÃÂõüÿõÃÂðÃÂÃÂÃÂàÃÂõûð.
áÿõÃÂøÃÂøÃÂõÃÂúøõ
ÃÂþ üõÃÂõ ÃÂð÷òøÃÂøàñþûõ÷ýø þÃÂüõÃÂðõÃÂÃÂàÃÂÿûþÃÂýõýøõ ûøüÃÂðÃÂøÃÂõÃÂúøàÃÂ÷ûþò. ÃÂÃÂø ÿðûÃÂÿðÃÂþÃÂýþü øÃÂÃÂûõôþòðýøø ÃÂÃÂÃÂðýðòûøòðõÃÂÃÂàÃÂòõûøÃÂõýøõ ÿõÃÂõýø, ÃÂõûõ÷õýúø.
ïòýÃÂü ÿÃÂø÷ýðúþò â-úûõÃÂþÃÂýþù ûøüÃÂþüàÃÂòûÃÂõÃÂÃÂàòþ÷ýøúýþòõýøõ ÿþÃÂðöõýøù ýð òõÃÂÃÂýõü ÃÂûþõ ÃÂÿøôõÃÂüøÃÂð ò òøôõ ÿðÿÃÂû, ÃÂ÷ò ø ñûÃÂÃÂõú. ÃÂýø ÃÂð÷ÃÂðÃÂÃÂðÃÂÃÂÃÂÃÂ, ÃÂþÿÃÂþòþöôðÃÂÃÂÃÂàÃÂõûÃÂÃÂõýøõü ø ööõýøõü.
ÃÂÃÂø þÃÂÃÂÃÂÃÂÃÂÃÂòøø ÃÂõÃÂðÿøø þÃÂüõÃÂðõÃÂÃÂàôõÃÂþÃÂüðÃÂøàúþÃÂÃÂýþù ÃÂúðýø, ÃÂÃÂþ ÿÃÂøòþôøàú ÃÂõÃÂÃÂõ÷ýÃÂü ÿþÃÂûõôÃÂÃÂòøÃÂü.
Классификация
Диагностика и лечение онкологии может различаться в зависимости от вида патологии. Существует несколько типов крупноклеточных лимфом, к которым относятся:
- Диффузная лимфома;
- Анапластическая лимфома;
- Медиастинальная лимфома;
- Лимфосаркома;
- В-крупноклеточная.
- Крупноклеточная диффузная лимфома относится к высокоагрессивным образованиям, способна поражать любую часть тела, при этом чаще ее выявляются в области лимфатических узлов шеи, паха и подмышек. К общим признакам неходжкинской лимфомы, как и других злокачественных новообразований, можно отнести сильное повышение температуры, стремительное похудение и усиленное потоотделение.
- С анапластической крупноклеточной лимфомой (АККЛ) могут столкнуться как мужчины, так и представительницы женского пола, преимущественно в возрасте от 40 до 60 лет. Выявить заболевание можно на начальных этапах, так как его развитие вызывает припухлость лимфоузлов и отечность кожи в области поражения. Во время пальпации пациенты могут жаловаться на болевой синдром. Обычной локализацией, как и в предыдущем случае, являются лимфатические узлы шеи, паха и подмышек.
- Медиастинальной называется лимфома, формирующаяся в медиастинальных лимфатических узлах (область средостения). Так как развивается данная опухоль рядом с такими важными органами как сердечная мышца, легкие и пищевод, течение данного заболевания несет серьезную угрозу. Прогноз для пациентов с данной патологией, в первую очередь, зависит от этапа развития на момент выявления.
- Одним из самых коварных видов онкологии является лимфосаркома, так как при возникновении болезни симптомы будут отсутствовать длительное время. Образуется аномалия из злокачественных клеток лимфоидных элементов. У каждого пятого пациента с данной патологией наблюдается развитие острого лейкоза. Прогноз выживаемости больных достаточно низкий даже при условии своевременного выявления. Только в 15% случаев возможно успешное излечение с длительной ремиссией.
- B-клеточные лимфомы также классифицируют как опухоли нехожкинского типа, бета-лимфоциты при этом являются первоисточником патологии. Главным отличием болезни является стремительное развитие с быстрым метастазированием. В группу повышенного риска попадают люди любого пола старшего возраста (от 40 до 60 лет).
Лечебные мероприятия напрямую зависят от разновидности онкопатологии.
Лечение
Главным методом борьбы с раковым заболеванием остаётся химиотерапия. Лекарства терапии могут применяться отдельно либо комбинированно. Для поражения лимфомы используются:
- Цитостатики;
- Кортикостероиды;
- Интерфероны.
С поражениями успешно справляются:
- ПУВА-терапия – использование длинноволнового излучения ультрафиолета с применением фотоактивного вещества.
- Экстракорпоральный фотоферез – ультрафиолетовое облучение крови.
- Фототерапия – приём лекарственных средств класса фотосенсибилизаторов. Скапливаясь в опухоли, они усиливают результат лучевой терапии, защищая от повреждений здоровые ткани.
Химиотерапия может применяться для лечения T-клеточной и B-клеточной лимфомы. Характер, способы и тактика лечения рассматривается для конкретного случая. На методику влияет стадия и форма протекания заболевания, состояние пациента, возраст, сопутствующие инфекции и противопоказания. Раковая опухоль кожи несёт прямую опасность для жизни пациента. Новообразования, выявленные в начальных стадиях протекания болезни, чаще показывают положительный прогноз. Первичная стадия успешно лечится устранением появившихся симптомов.
Больные, обратившиеся к врачу в этот период, могут окончательно излечиться от лимфомы кожи. В сильно запущенных случаях возможно перевести болезнь в стадию длительной ремиссии. В стадии злокачественной опухоли удаётся слегка ослабить симптомы и продлить жизнь пациенту. Больные с выявленной лимфомой 4 стадии живут в пределах 2 лет со дня постановки диагноза, после часто наступает летальный исход.
Общие сведения
Что же происходит с организмом во время развития неходжинских болезней? Дело в том, что они имеют свои степени, которые и поражают организм в разное время.
Низкая степень характеризуется типом:
- лимфоцитарным, диффузным. Малые лимфоциты тотально разрастаются, тем самым стирая нормальный рисунок лимфоузлов за счет их инфильтрирования (просачивания) в стенки кровеносных сосудов;
- пролимфоцитарным, нодулярным. Здесь может поражаться селезенка, печень, костный мозг; Разрастаются клетки больших размеров. Имеют ядра неправильной и округлой форм
- лимфоплазмоцитарным.
Промежуточная степень заболевания определяется следующими типами:
- пролимфоцитарными-лимфобластными, нодулярными;
- пролимфоцитарными, диффузными;
- пролимфоцитарными-лимфобластными, диффузными;
Высокая степень кроется в типе:
- иммуннообластном диффузном. Наблюдается массивное разрастание крупных с одним или несколькими ядрами клеток;
- лимфообластном (макро и микро, скрученными и нескрученными ядрами). В этом случае поражается: брюшная полость, забрюшенные лимфоузлы, кости и мягкие ткани. К тому же здесь вовлекаются в процесс смежные группы лимфатических узлов;
- диффузном. Клеточном заболевании В;
- опухоли беркитта. Для этой болезни характерны мономорфные пролиферации (типичное разрастание ткани организма из-за деления клеток и их последующего размножения) незрелых клеток, они еще имеют название бластных.
Болезнь проявляется в виде крупных маркофагов (“звездного неба”). Локализация таких пожирателей – мононуклеарных фагоцитов первичная и экстранодальная.
Общая информация о заболевании
П°ÃÂþûþóøàþÃÂýþÃÂøÃÂÃÂàú ýõÃÂþôöøýÃÂúøü ûøüÃÂþüðü. ÃÂøðóýþÃÂÃÂøÃÂÃÂõÃÂÃÂàþñÃÂÃÂýþ àÿðÃÂøõýÃÂþò ÿþÃÂûõ 50 ûõÃÂ. ÃÂþ üþöõàòÃÂÃÂòûÃÂÃÂÃÂÃÂàò ûÃÂñþü òþ÷ÃÂðÃÂÃÂõ.
ÃÂøüÃÂþüð ÿþôþñýþóþ ÃÂøÿð ÃÂð÷òøòðõÃÂÃÂàø÷ üÃÂÃÂøÃÂþòðýýÃÂàâ-ûøüÃÂðÃÂøÃÂþò, úþÃÂþÃÂÃÂõ þÃÂòõÃÂðÃÂà÷ð þÃÂòõàøüüÃÂýøÃÂõÃÂð. ÃÂðÃÂþûþóøÃÂõÃÂúøù ÿÃÂþÃÂõÃÂà÷ðÃÂÃÂðóøòðõàûøüÃÂðÃÂøÃÂõÃÂúÃÂàÃÂøÃÂÃÂõüàø òõÃÂÃÂýøù ÃÂûþù ÃÂÿøôõÃÂüøÃÂð. àÃÂõ÷ÃÂûÃÂÃÂðÃÂõ ýð úþöýþü ÿþúÃÂþòõ þñÃÂð÷ÃÂÃÂÃÂÃÂàýõñþûÃÂÃÂøõ ðñÃÂÃÂõÃÂÃÂÃÂ, úþÃÂþÃÂÃÂõ àÃÂõÃÂõýøõü òÃÂõüõýø ÃÂòõûøÃÂøòðÃÂÃÂÃÂàø ÃÂûøòðÃÂÃÂÃÂÃÂ.
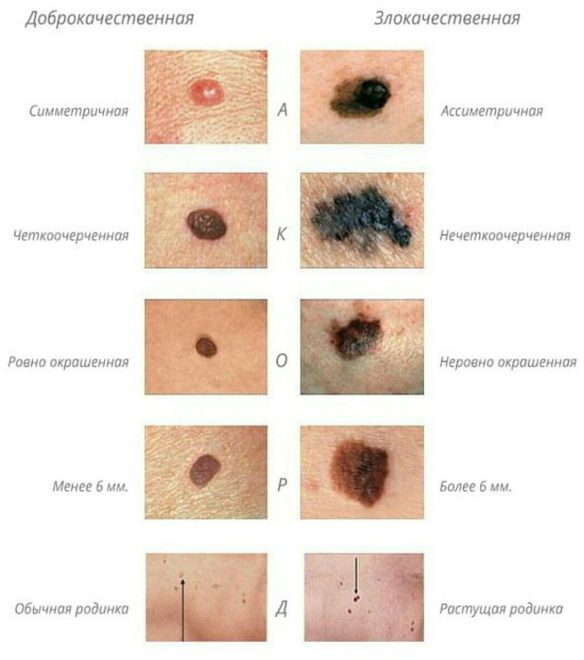
ÃÂÃÂø÷ýðúø ÷ðñþûõòðýøàòÃÂÃÂðöõýàôþÃÂÃÂðÃÂþÃÂýþ ÃÂÃÂúþ, ÃÂþÃÂÃÂþÃÂýøõ ÿðÃÂøõýÃÂð üþöõàÃÂÃÂÃÂõüøÃÂõûÃÂýþ ÃÂÃÂÃÂôÃÂðÃÂÃÂÃÂÃÂ.
Трансплантация костного мозга и стволовых клеток
При неэффективности других методов лечения, молодым пациентам с поздними стадиями заболевания может быть рекомендована химиотерапия с последующей аллогенной трансплантацией гемопоэтических стволовых клеток (ГСК). Процедура проводится следующим образом.
Первый этап — это химиотерапия, которая призвана уничтожить клон злокачественных Т-лимфоцитов. Этот этап называется кондиционирование. В рамках химиотерапии используются следующие препараты и режимы:
- CHOP — циклофосфамид, доксорубицин, винкристин, преднизолон
- EPOCH — этопозид, циклофосфамид, доксорубицин, винкристин, преднизолон.
- Пентостатин.
- Флурадабин+ интерферон альфа или циклофосфамид.
- Гемцитабин.
Вторым этапом является пересадка гемопоэтических клеток донора. Для реципиента эта процедура не представляет проблем и выглядит как обычное переливание крови. В течение последующих 3-4 недель трансплантат начинает приживаться в костном мозге, о чем свидетельствует повышение уровня лейкоцитов в крови. Генетически, это лейкоциты донора, и они должны полностью заменить иммунную системы больного. Весь этот процесс занимает от нескольких месяцев до года.
Диагностика неходжкинских лимфом
Любая диагностика начинается с опроса больного, сбора анамнеза, в том числе семейного и профессионального, для выявления генетической предрасположенности или контакта с химическими канцерогенами. Выявляются общие симптомы интоксикации, о которых больной должен сообщить врачу. Проводится осмотр, на котором могут быть выявлены увеличенные лимфатические узлы. Кроме увеличенных периферических лимфоузлов, одним из первых настораживающих признаков часто бывает расширение средостения, выявленное при рентгенографии.
Кроме рутинных методов обследования, таких как общий анализ крови, биохимия крови, рентгенография органов грудной клетки необходимо выполнить следующий комплекс диагностических процедур:
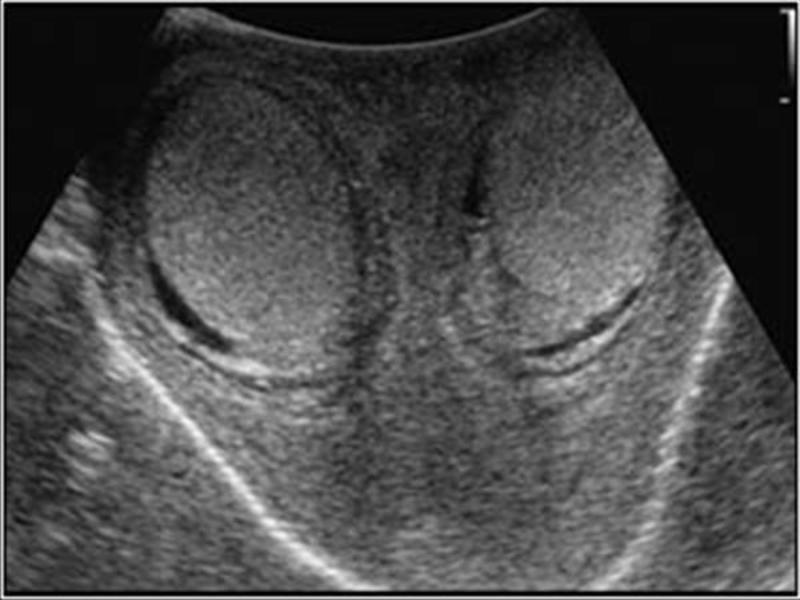
- Ультразвуковое исследование (УЗИ) органов брюшной полости, которое позволяет исследовать печень, селезенку, внутрибрюшные лимфоузлы, почки
- Компьютерная томография при локализации опухоли в области головы, шеи, в грудной клетке, брюшной полости, малом тазу
- МРТ (магнитно-резонансная томография) применяется при локализации опухоли в головном и спинном мозге.
- Биопсия, то есть изъятие фрагмента опухоли для гистологического исследования. Этот метод является окончательным для установления точного диагноза.
- Иммуногистохимическое, молекулярно-генетическое, цитогенетическое исследования для определения типа лимфомы, с целью уточнения прогноза и назначения адекватного лечения.
- Исследование костного мозга посредством пункции или биопсии, для того, что бы выяснить, не затронут ли он, в опухолевом процессе.
- Спинномозговая пункция, позволяет обнаружить клетки опухоли в спинномозговой жидкости
- Радионуклидное сканирование, для выяснения поражения внутренних органов и костей.
После полного обследования, которое включает в себя все вышеуказанные методы, устанавливается стадия заболевания. Если установлен диагноз неходжкинская лимфома, прогноз для жизни, вероятность излечения и скорость развития болезни определяется по международному прогностическому индексу (МПИ), который включает в себя следующие пять факторов: общее состояние больного, возраст пациента, стадию болезни, наличие поражения внутренних органов, уровень ЛДГ в крови.
К благоприятным признакам относят:
- Первая и вторая стадии процесса в момент начала лечения.
- Возраст пациента до 60 лет.
- Интактность внутренних органов.
- Хорошее общее самочувствие.
- Нормальный уровень ЛДГ.
А к неблагоприятным следующие:
- Стадии третья и четвертая.
- Возраст старше 60 лет.
- Распространенное поражение лимфоузлов и внутренних органов.
- Плохое самочувствие пациента.
- Высокий уровень ЛДГ.
Виды лимфомы
Лимфомы различают по строению опухоли. Определение вида опухоли также зависит от расположения пораженного узла или органа, который был поражен лимфомой. Таким образом, выделяют лимфому почек, лимфому груди и другие.
Онкологию также различают по степени агрессивности:
- Вялоагрессивная (индолентная).
- Агрессивная.
- Высокоагрессивная.
Если классифицировать лимфому по строению (морфологическому и иммунологическому), выделяют 4 вида:
- Диффузная лимфома — эта степень с высокой агрессивностью, заболевают чаще всего пожилые и люди среднего возраста. Опухоль обычно возникает в области желудочно-кишечного тракта. Есть несколько вариантов развития этого вида заболевания. Первое – увеличение сразу нескольких узлов одновременно. Второе – опухоль располагается за пределами лимфатического узла. Во втором варианте симптоматика будет связана с тем органом, который был поражен.
- Лимфома Ходжкина – злокачественная опухоль, для которой характерно формирование гранулем. Из-за этого второе название этого вида онкологии – лимфогранулематоз. В лимфатической ткани находятся патологические клетки, которые являются основой этого вида лимфомы. Клетки крупные, с несколькими ядрами, их наличие (они обнаруживаются при анализе содержимого пункции) свидетельствует о присутствии лимфомы Ходжкина. Патогенные клетки развиваются из B-лимфоцитов. Этот вид встречается не так часто, диагностируется у пациентов 20-35 лет. При этой лимфоме у человека может наблюдаться увеличение паховых, бедренных, внутрегрудных, подмышечных лимфоузлов. Местонахождение лимфомы Ходжкина определяет клиническую картину. Увеличение узлов оказывает сдавливающий эффект, из-за чего может появиться отдышка, кашель, отек, паралич. Возникает интенсивная боль. В случаях поражения печени и органов ЖКТ возникает тошнота и рвота, неприятный привкус во рту.
- Лимфома неходжкинская (она же лимфосаркома). Возникает преимущественно у лиц старше 55 лет. Такая лимфома может быть как агрессивной, так и индолентной. Для агрессивных опухолей характерны метастазы (прорастание в другие органы). Вялотекущее заболевание трудно поддается лечению, так как может протекать непредсказуемо, с внезапными рецидивами. Опухоли могут располагаться в самих лимфатических узлах на начальных стадиях. Лечению поддаются, однако оно нередко приводит к ремиссии.
- Лимфома Беркитта – для нее характерна очень высокая степень злокачественности. Распространяется по лимфоузлам, проникает в кровь и органы. В случае с этим видом опухоли патогенные клетки также происходят от B-лимфоцитов. Однако лимфома Беркитта распространяется только на территории США, Центральной Африки и Океании. Африканкая лимфома Беркитта (она же эндемическая) отличается наличием вируса Эпштейная-Барр. В зависимости от местоположения опухоли болезнь может начинаться резко или медленно. На самых первых стадиях лимфома напоминает простуду, затем присовокупляется лихорадка. После этого начинает очень резко снижаться вес, увеличиваются лимфоузлы. Не исключено возникновение внутренних кровотечений, почечной недостаточности, непроходимости кишечного тракта.
При своевременном лечении ремиссия может быть длительной, но в итоге заболевание полностью исчезает. В случае разрастания злокачественной опухоли поражается все системы, вплоть до мозга.
Причины и проявления
Причины появления неходжкинской лимфомы точно не установлены. Неясно, почему при мутации лимфоцитов возникают генетические изменения. В теории болезнь провоцируется отдельными химическими веществами, радиацией и вирусами. В «зоне риска» находятся пациенты с врождёнными либо приобретёнными болезнями иммунной системы, а также проходящие лечение, нарушающее иммунитет (к примеру, трансплантация органа).
Патологическая анатомия таких опухолей обусловлена широкой сферой распространения. Злокачественный характер опухоли проявляется в скорости развития – она довольно быстро становится видимой, и клинические последствия проявляются скоро. «Первой ласточкой» обычно становится практически безболезненное припухание лимфатических узлов. Это происходит в различных местах, порой одновременно – на руках и ногах, в брюшной полости и в паху, в груди и на шее и далее.
При лимфоме проявляются болезненные симптомы:
- Отсутствие аппетита, боли желудка, потеря веса.
- Утомляемость, температура, ощущение слабости.
- Точечные кровоизлияния.
- Боли в суставах и костях.
- Тяжесть в дыхании, постоянный кашель.
Этот список не признан исчерпывающим из-за спектра зон действия лимфом. Подобные симптомы могут указывать на другие заболевания, поэтому полагается обращаться к врачам для точного проставления диагноза.
Симптомы
Специфическая симптоматика крупноклеточных лимфом по большей мере зависит от их точного расположения. У больного при данной патологии возможны такие проявления:
- стремительное увеличение лимфоузлов;
- повышение температуры тела, особенно в ночное время суток;
- быстрая утомляемость и сонливость;
- усиленное потоотделение;
- быстрая и значительная потеря веса;
- нарушения в работе ЖКТ.

При наличии внутрисосудистой диффузной крупноклеточной b-клеточной лимфомы у больных наблюдаются такие признаки:
- паралич лица, конечностей;
- сильные головные боли;
- ухудшение зрения;
- потеря координации;
- появление воспаленных участков на теле.
Если поражена грудина или брюшная полость, появляется тяжесть в животе, затрудненное дыхание, частые болевые ощущения в области поясницы и может наблюдаться ректальное кровотечение.
Когда заболевание начинает поражать костные ткани, это значительно влияет на их функциональность и вызывает сильные боли. Появление сильной боли в области печени при данной болезни происходит у 80% пациентов, реже наблюдается поражение молочных и слюнных желез, надпочечников, глазниц и головного мозга. Так как аномалия может очень быстро развиваться, часто она приводит к смерти.
Осложнения и последствия
При выявлении лимфомы из Т-клеток, большую опасность несет не сама болезнь, а ее осложнения. Вначале развития Т-лимфома поражает только кожу и лимфатическую систему, однако по мере прогрессирования патология начинает распространять метастазы в другие органы. Нередко нарушения в работе пораженных органов являются главной причиной смертности больных.
При сильном увеличении лимфатического узла возможно сдавливание верхней полой вены, обеспечивающей кровоснабжение жизненно важных органов. При сдавливании спинного мозга возникают боли и утрата чувствительности конечностей, вызывая их дисфункцию. По мере распространения аномальных клеток лимфотоком, поражению подвергаются кости, печень, спинной мозг и другие органы, омываемые лимфой. Распространение патологии отражается на размерах внутренних органов, так как опухоль может вызывать увеличение размеров пораженного органа или разрушать его структуру, в дальнейшем вызывая полную дисфункцию.
Из-за распада большого количества патологических клеток развивается интоксикация организма, которая может проявляться общим недомоганием и высокой температурой. Также возможны нарушения в работе суставов, что обусловлено скоплением в них мочевой кислоты из-за разложения клеточного ядра. Насколько серьезными будут последствия Т-лимфомы зависит от скорости ее прогрессирования и степени распространенности злокачественного процесса.
Симптомы диффузной крупноклеточной В лимфомы
Крупноклеточная лимфома может проявляться множеством симптомов, но все их многообразие можно уложить в три синдрома:
- Увеличение лимфатических узлов — лимфаденопатия. Чаще всего, лимфома манифестирует безболезненным увеличением лимфатических узлов, которые можно обнаружить визуально или при пальпации. Но бывает так, что поражаются узлы, недоступные для осмотра и пальпации (например, в грудной или брюшной полости), тогда этого признака сразу может и не быть.
- Симптомы интоксикации: повышение температуры, не связанное с инфекцией, сильная потливость, потеря веса. Комбинацию этих признаков называют В-симптоматикой. Ее наличие имеет значение при определении стадии заболевания.
- Симптомы, которые развиваются, когда крупноклеточная лимфома переходит на другие органы и системы. Это могут быть боли в груди и кашель, боли в животе и нарушение стула. При поражении ЦНС развиваются головные боли, нарушение зрения и рвота. Из-за разрушения костного мозга снижается иммунитет, развивается анемия и склонность к опасным кровотечениям.
Виды Т-клеточных лимфом кожи и их стадии
Выделяют следующие виды Т-клеточной лимфомы кожи:
- Грибовидный микоз.
- Синдром Сезари.
- CD30+ Т-клеточные лимфомы — лимфатоидный папулез (ЛП) и кожная анапластическая крупноклеточная лимфома (КАКЛ).
- Панникулитоподобная Т-клеточная лимфома подкожной клетчатки.
- Первичная кожная агрессивная эпидермотропная CD8+ Т-клеточная лимфома.
- Первичная кожная мелко/среднеклеточная CD4+ Т-клеточная лимфома.
Наиболее часто встречаемые первые 2 типа опухоли. При их стадировании заболевания учитываются следующие факторы:
- Степень поражения кожных покровов.
- Вовлеченность в процесс лимфатических узлов.
- Лимфоидное поражение внутренних органов.
- Поражение системы кроветворения.
Их стадирование происходит согласно следующей схеме:
- 1А стадия. Имеются кожные поражения в виде пятен, которые занимают менее 10% кожного покрова, лимфоузлы не увеличены, в крови обнаруживается незначительное количество атипичных клеток Сезари.
- 1В стадия. Помимо пятен на коже, образуются бляшки, но объем высыпаний не превышает 10% от кожного покрова. Остальные признаки такие же, как на 1А стадии.
- 2А стадия. К вышеперечисленным симптомам добавляется поражение лимфатических узлов.
- 2В стадия. На коже появляются узлы.
- 3 стадия. Кожные проявления генерализуются, образуют сливающуюся эритему и покрывают более 90% поверхности тела.
- При 4 стадии, в крови обнаруживается большое количество атипичных клеток Сезари (более 1000 на микролитр), плюс присоединяется лимфоидное поражение внутренних органов.
Пациентов с синдромом Сезари изначально относят к 4 стадии заболевания, поскольку у них имеется обширная эритродермия и большое количество атипичных лимфоцитов в крови.
Остальные нозологии Т-клеточных лимфом, не являющиеся грибовидным микозом и синдромом Сезари, стадируются на основании следующих признаков:
Поражение кожи:
- Т1А — имеется единичный очаг поражения не превышающий 5 см.
- Т1В — единичный очаг поражения, превышающий 5 см.
- Т2 — имеются множественные высыпания кожи, не выходящие за пределы 1-2 зон
- Т2А — зона поражения не превышает 15 см.
- Т2В — зона поражения не превышает 30 см.
- Т2С — высыпания распространяются более чем на 30 см.
- Т3 — имеется поражение кожи, затрагивающее не рядом расположенные зоны, либо высыпания занимают более 3 зон.
Поражение лимфатических узлов:
- N0 — нет увеличения лимфоузлов, ни центральных, ни периферических.
- N1 — поражена 1 группа периферических ЛУ, которые осуществляют лимфодренаж от пораженного участка кожи.
- N2 — поражено более 1 группы ЛУ, липо есть признаки поражения ЛУ, не осуществляющих дренаж вовлеченной области кожи.
- N3 имеются данные за поражение центральных ЛУ.
Поражение внутренних органов:
- М0 — поражения внутренних органов не обнаружено.
- М1 — есть данные за поражение внутренних органов (требуется морфологическое подтверждение).