Лимфома ходжкина (нодулярный склероз)
Содержание:
- Этиология (причины возникновения) и механизмы развития рассеянного склероза у женщин и мужчин
- Что такое рассеянный склероз?
- Боковой амиотрофический склероз
- Последствия, осложнения и прогноз (чем опасен рассеянный склероз?)
- Основные формы РС
- Эпидемиология рассеянного склероза
- Причины развития
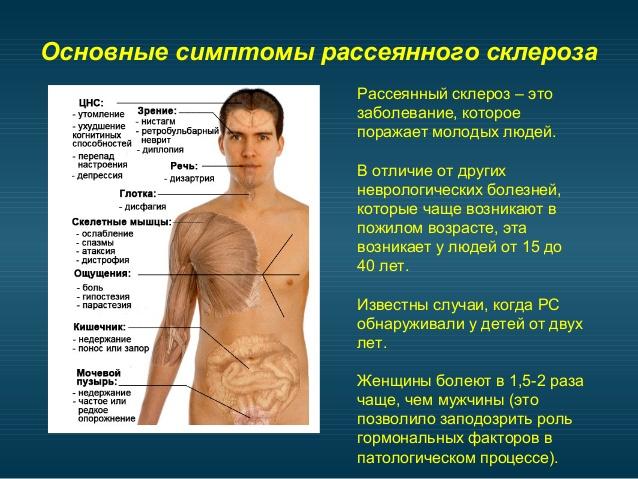
- Симптомы
- Питание (диета Эмбри) при рассеянном склерозе (что можно и что нельзя есть)
Этиология (причины возникновения) и механизмы развития рассеянного склероза у женщин и мужчин
Причинами развития рассеянного склероза могут быть:
Генетическая предрасположенность. Предрасположенность к развитию заболевания может быть обусловлена различными генами, расположенными на 6 хромосоме. Именно гены данной области относятся к так называемому главному комплексу гистосовместимости. Они кодируют (регулируют) образование особенных белков, которые располагаются на поверхностях практически всех клеток человеческого организма. Данные белки принимают непосредственное участие в работе иммунной системы. При попадании в организм чужеродных агентов данные белки связываются с ними и «представляют» их клеткам иммунной системы, которые, в свою очередь, обеспечивают уничтожение пораженных клеток и тканей. При нарушении функций генов главного комплекса гистосовместимости может отмечаться нарушение работы всей иммунной системы, в результате чего иммунокомпетентные клетки (то есть клетки иммунной системы) могут начать поражать ткани собственного организма, что и лежит в основе развития рассеянного склероза. Научно доказано, что у больных данным заболеванием отмечается поражение одного или сразу нескольких фрагментов генов главного комплекса гистосовместимости.
Вирусные инфекции. Повышенный риск развития рассеянного склероза связан с инфицированием вирусами кори, краснухи, вирусом Эпштейна-Барр (возбудителем инфекционного мононуклеоза), вирусом герпеса, ретровирусами, вирусами папилломы человека. Предполагается, что заражение данными вирусами приводит к стимуляции иммунной системы, что сопровождается поражением головного мозга и развитием рассеянного склероза
Важно отметить, что определенное значение играют и так называемые латентные, скрытые инфекции (когда вирус остается в тканях человека в неактивной форме и не вызывает клинических признаков инфекции, однако иммунная система постоянно контактирует с ним). Они способствуют усиленной активации иммунитета, что может провоцировать обострения или поддерживать хроническое течение рассеянного склероза.
Бактериальные инфекции
Не исключено, что хронически протекающие бактериальные инфекции (стафилококковые, стрептококковые и другие) также играют определенную роль в развитии и возникновении обострений рассеянного склероза (по механизму, описанному выше).
Факторы риска при развитии рассеянного склероза (курение, стресс)
Развитию рассеянного склероза может способствовать:
- Курение. Научно доказано, что частота развития заболевания среди курильщиков значительно выше, чем среди некурящих людей. В то же время, выявить механизм влияния курения на прогрессирование рассеянного склероза пока не удалось.
- Стресс. Хронические стрессовые ситуации и переутомления сопровождаются нарушением кровоснабжения головного мозга и снижением прочности его кровеносных сосудов, что при наличии других сопутствующих факторов повышает риск развития заболевания.
- Травмы или операции на головном и спинном мозге. При травматическом поражении головного и/или спинного мозга клетки иммунной системы могу проникнуть из кровеносного русла в нервную ткань (чего в норме не наблюдается), что может спровоцировать или ускорить прогрессирование рассеянного склероза.
- Особенности питания. Считается, что преобладание в рационе белков и жиров животного происхождения повышает риск развития заболевания, однако достоверных научных подтверждений этому пока не было получено. Кроме того, различные пищевые аллергии (аллергические реакции, развивающиеся при употреблении в пищу определенных продуктов) также могут спровоцировать развитие заболевания, так как повышают активность иммунной системы организма.
- Наличие заболевания у родителей или ближайших родственников. Если у родителей, бабушек или дедушек имеется рассеянный склероз, вероятность наличия заболевания у детей или внуков повышается. Связано это не только с возможной передачей дефектных генов 6 хромосомы, но и с вирусными инфекциями (которые могут передаваться членам одной семьи), а также с одинаковыми факторами окружающей среды, в которых проживают люди.
https://youtube.com/watch?v=Rwub4sawMyw
Влияет ли сахарный диабет на течение рассеянного склероза?
сахарным диабетомпоглощенияподжелудочной железыответственные за выработку инсулина – гормона, который в норме обеспечивает проникновение глюкозы в клеткумиелинцентральной нервной системы
Что такое рассеянный склероз?
Рассеянный склерозот генетической предрасположенности организма до его поражения различными вирусами или бактериямиголовного мозгапостоянно прогрессируя либо с чередованием фаз обострений и временного улучшенияинвалидизации
Эпидемиология и статистика заболеваемости рассеянным склерозом
Распространенность рассеянного склероза определяется:
- Возрастом человека. Более чем в 60% случаев заболевание начинает развиваться в возрасте от 20 до 40 лет. Стоит отметить, что болезнь прогрессирует очень медленно, в связи с чем первые клинические признаки возникают в большинстве случаев в 29 – 35 лет. Также в результате последних исследований было установлено, что рассеянный склероз «молодеет», то есть все чаше заболевание регистрируется у детей младшего возраста (10 – 12 лет).
- Географической зоной проживания. В результате множества исследований было установлено, что рассеянный склероз чаще встречается среди населения, проживающего вдали от экватора (чем дальше от него, тем выше встречаемость заболевания). Ученые связывают это с генетическими особенностями населения, проживающего в тех или иных географических зонах, а также с особенностями питания и качеством медицинского обслуживания.
- Местом жительства. Заболевание чаще встречается у людей, проживающих в крупных городах и мегаполисах, чем среди сельского населения. Связано это с качеством окружающей среды (в крупных городах она более загрязнена, в связи с чем повышается риск нарушения работы иммунной системы), питанием (питание натуральными продуктами снижает риск развития аллергий и других нарушений иммунитета) и другими факторами, которые могут определенным образом нарушать функции иммунной системы, вызывая развитие аллергий и аутоиммунных заболеваний (при которых иммунитет начинает поражать клетки собственного организма).
- Полом. Среди взрослых женщин данная патология встречается почти в 2 раза чаще, чем среди взрослых мужчин, что обусловлено особенностями женской иммунной системы (риск развития аутоиммунных заболеваний у них значительно выше). В то же время, тяжелые, быстро прогрессирующие формы заболевания встречаются чаще среди мужчин. Интересно отметить, что среди детей заболевание встречается в 3 раза чаще у девочек, чем у мальчиков, а после 50 – 55 лет частота развития рассеянного склероза среди обоих полов примерно одинакова.
- Расой. Рассеянным склерозом чаще болеют люди европеоидной расы, в то время как среди коренных индейцев, а также жителей Африки, Японии и Китая данное заболевание встречается наиболее редко.
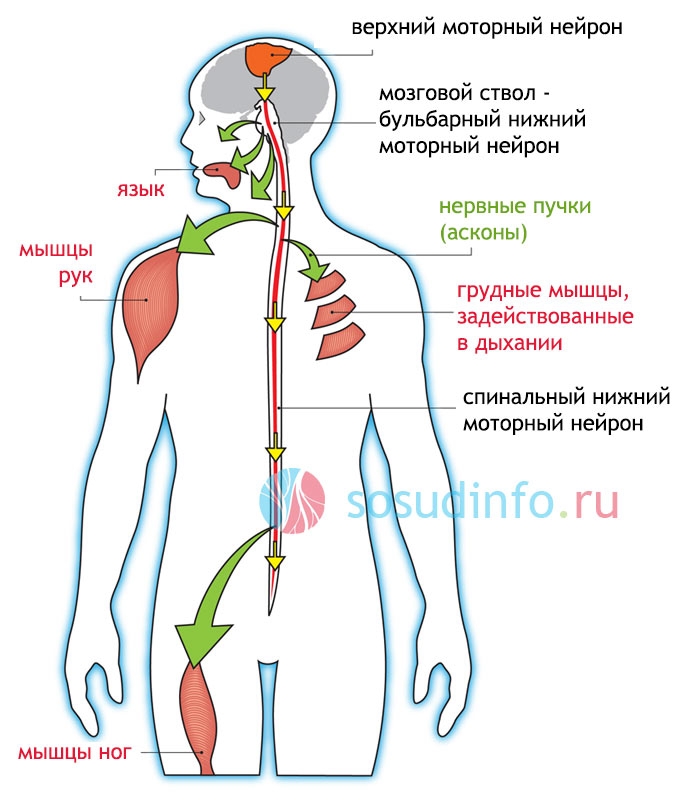
Боковой амиотрофический склероз
Боковой амиотрофический склероз также называют болезнью двигательных нейронов. Это болезнь нервной системы, имеющая прогрессирующий хронический характер, в процессе которой избирательно поражаются центральные и периферические двигательные нейроны. В таком состоянии у человека наблюдается нарастающая слабость плечевого и тазового пояса, бульбарных мышц, туловища и мышц живота, при этом глазодвигательные мышцы и сфинктеры тазовых органов поражаются в меньшей степени. Лечение болезни проводится постоянно, курсами.
Как правило, заболевание встречается спорадически, редко имеют место семейные случаи. Человек может заболеть в любом возрасте, но чаще болезнь развивается у людей после 50 лет.
Предполагается, что недуг вызывает вирус. Заболевание развивается медленно, иногда человек не замечает его начала. В первую очередь постепенно развивается слабость дистальных отделов рук, может отмечаться затруднение речи. Позже специалист обнаруживает наличие атрофии и парезов мелких мышц дистальных сегментов рук. Постепенно отмечается прогрессирование парезов и атрофий, которые могут распространяться и на мышцы других частей тела. Кроме указанных признаков у больного отмечаются симптомы, которые свидетельствуют о поражении пирамидной системы.
Со временем у больного появляются расстройства глотания, артикуляции, фонации. Они постепенно становятся более выраженными. Язык двигается ограниченно, имеет место его атрофия. У больного не наблюдается глоточного рефлекса, происходит постоянное слюноотделение ввиду невозможности глотать слюну.
Если присутствует слабость мышц шеи, то голова у больного может свисать, и движения ограничиваются. Со временем ослабевают мимические и жевательные мышцы. У человека нижняя челюсть, ему становится трудно жевать. Возможен также непроизвольный смех, плач.
Врачи выделяют три типа бокового амиотрофического склероза: бульбарный, шейно-грудной, пояснично-крестцовый. Заболевание всегда имеет прогрессирующий характер.
Диагностика заболевания включает в себя определение наличия характерных симптомов. Также пациенту проводится электромиография, данные которой могут подтвердить поражение клеток передних рогов спинного мозга. Для уточнения диагноза проводится МРТ шейного отдела позвоночника и миелография.
Существующие методы терапии до сегодняшнего дня не позволяют полностью излечить болезнь. Больных должны регулярно наблюдать несколько врачей разных специальностей. Больным назначается прием рилузона, витамина Е, витаминов группы В. Также практикуется лечение ноотропными препаратами, АТФ, анаболическими гормонами. Чтобы улучшить нервно-мышечную проводимость, практикуется лечение дибазолом, прозерином, оксазилом. Также практикуется применение других препаратов, сеансов легкого массажа конечностей.
Заболевание может продолжаться от двух до десяти лет, при этом прогноз неблагоприятный. Больной погибает от паралича дыхательного центра, истощения, интеркуррентных инфекций. Если у человека имеются также бульбарные нарушения, то он сможет прожить не больше двух лет.
Последствия, осложнения и прогноз (чем опасен рассеянный склероз?)
Рассеянный склероз может осложниться:
- Пневмонией. Когда пациент перестает самостоятельно передвигаться, у него повышается риск развития дыхательных инфекций, что может стать причиной развития пневмонии (воспаления легких).
- Мышечной атрофией. Полная атрофия скелетных мышц (уменьшение мышечной массы) развивается в далеко зашедших случаях заболевания и является одной из причин утраты пациентом способности к самообслуживанию.
- Полной потерей зрения. Связано с двусторонним поражением зрительного нерва.
- Психическими расстройствами. На конечных стадиях заболевания у пациента могут отмечаться выраженные нарушения мышления, памяти и психики.
- Сердечной недостаточностью. Это связано с атрофией мышц и малоподвижным образом жизни, в результате чего нарушается питание и функционирование сердца.
Может ли при рассеянном склерозе развиться рак?
применения препаратов, угнетающих активность иммунитетацитостатиковмедикаментов, угнетающих клеточное делениекортикостероидов
Шкала инвалидизации EDSS при рассеянном склерозе
При обследовании пациента оцениваются:
- нарушения зрения;
- нарушения речи и глотания;
- нарушения мышечной силы;
- нарушения координации движений;
- нарушения чувствительности;
- нарушения умственных способностей;
- нарушения мочеиспускания и/или дефекации, а также половых функций.
Дают ли группу инвалидности при диагнозе рассеянный склероз?
инвалидностиНа скорость развития инвалидизации влияет:
- Период начала заболевания. При начале в раннем детском возрасте инвалидность развивается быстрее.
- Пол пациента. У мужчин тяжелые, инвалидизирующие формы рассеянного склероза встречаются чаще, чем у женщин.
- Проводимое лечение. Пациенты, которые занимаются лечением заболевания, теряют способность к самообслуживанию гораздо позже, чем те, которые не принимают никакого лечения.
- Образ жизни пациента. Правильное питание, полноценный сон и активный образ жизни отдаляют период развития инвалидизации, в то время как курение, злоупотребление алкоголем и малоподвижный образ жизни способствуют скорейшему развитию осложнений.
Пациенту с рассеянным склерозом выставляется:
- 3 группа инвалидности (3 – 4,5 балла по шкале EDSS) – если трудоспособность пациента ограничена, однако он может сам себя обслуживать и выполнять работу, не требующую тяжелых физических усилий.
- 2 группа инвалидности (5 – 7 баллов по шкале EDSS) – если пациент не может выполнять никакую работу, а для самообслуживания ему требуется помощь посторонних людей или специальных приспособлений (например, инвалидной коляски для передвижения).
- 1 группа инвалидности (7,5 – 9,5 баллов по шкале EDSS) – если пациент не может сам себя обслуживать без посторонней помощи.
Сколько живут люди с рассеянным склерозом (продолжительность жизни)?
При рассеянном склерозе пациент может умереть:
- От инфекционных осложнений – при неправильном уходе.
- От нарушения функций сердечной мышцы.
- От недостатка питания – при неправильном уходе и неспособности к самообслуживанию.
- От судорог – во время судорожного припадка может нарушиться функция дыхания, что станет непосредственной причиной смерти.
- От отека мозга – поражения ткани головного мозга, возникающего на фоне обострения заболевания или судорог и сопровождающегося потерей сознания, остановкой дыхания и/или сердцебиения.
- От травмы – например, если упадет и ударится головной во время головокружения или потери сознания, а также на фоне психических расстройств.
Основные формы РС
Ремиттирующе-рецидивирующий (РРРС)
Наиболее распространённый тип. Течение болезни волнообразно: обострения сменяются разными по продолжительности ремиссиями.
Для РРРС характерно ухудшение прежней и появление новой симптоматики. А ряд симптомов порой остаётся неизменным даже при очередной ремиссии.
Распространённые признаки, на основании которых можно утвердиться в диагнозе:
- при повороте шеи — иррадирующая боль в позвоночник;
покалывания и онемения в пальцах конечностей;
периодические головокружения, тошнота;
половые дисфункции и утрата либидо;
явно выраженные нарушения в вестибулярном аппарате;
нелогичность мышления, затруднения в обучении и проблемы с памятью;
слабость в мышечных тканях;
ухудшение и временная потеря зрения, давящая боль в глазном яблоке;
частые позывы к мочеиспусканию;
подавленность и хроническая усталость;
повышенная тепловая чувствительность.
Диагноз подтверждается только в том случае, если после МРТ-диагностики были обнаружены минимум 2 поражённых участка ЦНС, которые произошли с разницей во времени. До перехода в прогрессирующую стадию может пройти от нескольких суток до нескольких лет.
Первично-прогрессирующий (ППРС)
Более тяжёлая форма РРРС. Состояние больного стабильно ухудшается из-за крайне слабого отклика на лечение.
Рецидивов и ремиссий нет, но неврологическая инвалидность способна наступить лишь спустя несколько лет.
Диагностика ППРС нередко бывает затруднена по причине необходимости систематических и длительных наблюдений за постепенно возникающими всё новыми поражениями
Немаловажно провести несколько дополнительных обследований, чтобы исключить совершенно иные неврологические заболевания
Основные симптомы для такого типа течения:
- нарушаются функции мочевого пузыря и кишечника;
- нарушение равновесия;
- слабость или скованность в ногах;
- очень быстрая утомляемость;
- затруднённая речь, офтальмологические проблемы и трудности с глотательным рефлексом.
Максимально приемлемый уровень жизни возможен при правильном образе жизни пациента, грамотной реабилитации и постоянных физических упражнениях.
Прогрессирующе-рецидивирующий (ПРРС)
Тип РС, который диагностируется не более, чем у 5% пациентов. Отличается систематическими обострениями с рецидивами и нарастающим ухудшением обычной для РС симптоматики.
Продолжительность рецидивов у всех разная: от суток до нескольких месяцев. И даже, если после каждого обострения происходит частичное восстановление, стойких ремиссий у пациента не наблюдается.
В качестве лечения используются базисные препараты, цель которых — угнетение реакций иммунной системы. Это Авонекс, Копаксон, Новантрон, Тисабри.
Перорально часто назначают Диметилфумарат, Финголимод или Терифлуномид. При серьёзных вспышках обострения дополнительно подключают стероиды.
Вторично-прогрессирующий (ВПРС)
Процессы демиелинизации в случае вторично-прогредиентного течения рассеянного склероза всё же происходят, однако отличительным признаком этого типа выступает дегенерация серого и белого вещества, а также атрофия нервных окончаний головного и спинного мозга.
После каждого рецидива часто остаются неврологические проблемы, но, если в скором времени не происходит повторное обострение на том же участке ЦНС, они остаются стабильными без ухудшений.
Среди главных симптомов — неврит зрительного нерва, дисфункции мочевого пузыря и кишечника, проблемы при ходьбе.
Первостепенная задача при диагностике — сначала подтвердить РРРС, после чего убедиться, что болезнь прогрессирует. Основная терапия для этой формы — препараты ПИТРС. Прогнозы в этом случае крайне осторожные, так как состояние пациента стабильно ухудшается.
Эпидемиология рассеянного склероза
Вероятно, при рассеянном склерозе (PC) вовлекается иммунологический механизм, не исключено, что существует инфекция (неидентифицированный латентный вирус), запускающая вторичный иммунный ответ. Повышенная распространенность в некоторых семьях и определенных аллотипов главного комплекса гистосовместимости (HLA-DR2) свидетельствует в пользу генетической предрасположенности. Рассеянный склероз чаще встречается у лиц, проведших первые 15 лет жизни в условиях умеренного климата (1/2000), нежели в тропиках (1/10 000). Увеличивает риск и курение. Дебют заболевания в возрасте 15-60 лет, типично 20-40 лет. Женщины болеют чаще.
Причины развития
Есть множество различных предпосылок, которые способствуют развитию склероза в организме. Одной из самых распространенных причин является снижение иммунитета, в результате чего могут разрушаться клетки тканей миелиновой оболочки. Причинами могут послужить и различные процессы в организме: воспаление, нарушения кровообращения или обмена веществ, возрастные изменения.
Способствовать развитию патологии могут такие факторы:
- Злоупотребление спиртными напитками и никотином. Вредные привычки могут стимулировать развитие цирроза печени, который по факту является склерозом печени.
- Не сбалансированная диета. Недоедание может приводить к разрушительным действиям во внутренних органах организма.
- Генетическая предрасположенность. Наследственный фактор может стать причиной возникновения болезни.
- Некоторые хронические заболевания могут способствовать его развитию.
- Естественное старение организма. Возрастные изменения оказывают влияние на все функции организма.
Диагностировать заболевание крайне сложно, т.к. его симптомы совпадают с признаками множества других заболеваний, поэтому для диагностики проводится комплексное обследование пациента.
Предпосылки для развития болезни и факторы риска:
- воздействие вирусов (вирусы герпеса, кори, краснухи и др.);
- хроническая интоксикация;
- регулярные или чрезмерные стрессы;
- физические перегрузки;
- травмы головы и спины;
- злоупотребление табаком;
- нарушение углеводного и жирового обмена в организме;
- увеличенное количество в организме мочевой кислоты.
Симптомы
Симптомы склероза головного мозга напрямую зависят от того какой именно участок мозга недополучает необходимого количества кислорода. Дело в том, каждая область мозга контролирует определенные функции человеческого организма, и симптоматика заболевания будет проявляться соответственно.
Одним из первых признаков недуга является головная боль – это сигнал организма, что происходит сбой в работе. Однако, такой, казалось бы, незначительный симптом часто игнорируется человеком или списывается на метеозависимость.
Многие люди годами живут с головными болями и привыкают к ним настолько, что даже не реагируют на них. Тем не менее, головная боль – это грозный симптом, который требует обязательной консультации врача и тщательного обследования.
Кроме головной боли, пациенты могут жаловаться на следующие признаки:
- наличие шума и звона в голове;
- вспышки света перед глазами, мушки, молнии;
- головокружение;
- нарушение координации движений;
- ухудшение памяти;
- проблемы со сном;
- ухудшение мелкой моторики;
- нервные срывы, плаксивость, мнительность.
Общие
Внимание! Признаки заболевания проявляют себя ярко, и поэтому для специалиста уже при первом же осмотре пациента становится ясно, что за болезнь у человека. Это позволяет в кратчайшие сроки направить пациента к узкому специалисту, пройти необходимую диагностику и начать лечение.. Основные признаки заболевания:
Основные признаки заболевания:
- постоянные головные боли;
- наличие головокружений;
- тошнота и рвотные позывы;
- повышение температуры тела;
- общая слабость;
- повышенное потоотделение;
- быстрая утомляемость;
- общая слабость;
- бессонница.
Постоянное кислородное голодание приводит к постепенному отмиранию клеток головного мозга, поэтому, болезнь проходит три основных стадий.
На первой стадии
В голове появляются пульсирующие или давящие боли, создается ощущение переполненности. По мере физических или умственных нагрузок боли усиливаются. То же самое происходит во время стресса или при нахождении в душном помещении. Боль может появляться только утром или вечером или не зависеть от времени суток.
В результате человек становится раздражительным, страдает ночной сон, снижается концентрация внимания. Снижается работоспособность. Человек жалуется на шум в ушах. Он развивается перед головными болями. Временами мучают головокружения и шаткость походки.
На второй
В это время у человека меняется психологический фон. Наблюдается вялость, пропадает эмоциональная активность, снижается умственная деятельность.
Недавние события человек вспоминает с трудом, а вот события прошлых лет помнятся очень хорошо. Из-за снижения концентрации внимания, снижается трудоспособность человека, теряются навыки профессионализма. С трудом запоминается прочитанное и услышанное, страдает речь.
На третьей
При глубокой стадии заболевания страдает именно память. Человек не может вспомнить события, которые происходили с ним совсем недавно.
Из-за этого он не может выполнять свои повседневные обязанности и становится проф-непригодным. Такому человеку очень сложно общаться в коллективе и иметь нормальный психологический фон. Постепенно такое состояние приводит к таким серьезным осложнениям как инфаркт, инсульт или слабоумие.
Питание (диета Эмбри) при рассеянном склерозе (что можно и что нельзя есть)
Принципами диетотерапии при рассеянном склерозе являются:
- Регулярное питание. Пациентам рекомендуется питаться по 4 – 5 раз в сутки малыми порциями, что позволит избежать осложнений со стороны желудочно-кишечного тракта и системы пищеварения (запоров, диареи и так далее).
- Правильный питьевой режим. При рассеянном склерозе рекомендуется ограничить употребление жидкости до 1,5 – 2 литров в суки. Во-первых, это предотвратит развитие отека головного мозга во время обострения воспалительного процесса. Во-вторых, при нарушении функций мочевого пузыря (то есть при недержании мочи) это позволит снизить частоту непроизвольных мочеиспусканий.
- Употребление продуктов, богатых линолевой кислотой (грецких орехов, растительного масла, цельнозерновых круп). Данная кислота входит в состав клеточных мембран большинства клеток человеческого организма, в том числе нервных волокон. При ее недостатке отмечается более быстрое разрушение миелиновых оболочек и поражение отростков нервных клеток, сопровождающееся необратимым нарушением их функций.
- Исключение продуктов, на которые у пациента аллергия. Употребление даже небольшого количества такого продукта может еще больше стимулировать иммунную систему, тем самым, спровоцировав более выраженное поражение нервной системы.
|
|
|
|
|
Согласно диете Эмбри, из рациона следует исключить:
- Молоко и кисломолочные продукты.
- Глютеносодержащие продукты – злаки, продукты из сои, конфеты и так далее.
- Продукты с повышенным содержанием белков – сливочные масла, маргарин, сыры, йогурты.
- Газированные напитки.
- Продукты, которые могут провоцировать аллергии – шоколад, цитрусовые и так далее.
диеты
Можно ли пить кофе при рассеянном склерозе?
кофеоднако не стоит злоупотреблять данным методом, так как уже через несколько дней может развиться истощение организмаКофе следует полностью исключить из рациона:
- При наличии судорог и/или тремора (дрожания конечностей). Ввиду стимулирующего влияния на ЦНС кофе может усиливать данные симптомы.
- При нарушениях мочеиспускания. Кофе стимулирует выделение жидкости из организма. При задержке мочи это может привести к переполнению мочевого пузыря и поражению его мышечного слоя, в то время как при недержании мочи у пациента будут отмечаться частые непроизвольные мочеиспускания.
- При головных болях. Прием кофе может привести к повышению артериального давления, что будет сопровождаться усилением головных болей.
- При психических расстройствах. Стимуляция центральной нервной системы у психически нестабильного пациента может привести к тяжелым обострениям, психозам и так далее.
сыроедения
Полезно ли голодание при рассеянном склерозе?
Голоданиеглюкозав том числе и нервных волоконособенно при обострении заболевания, когда выражен аутоиммунный воспалительный процесс