Спайки
Содержание:
- Последующее развитие спаек
- Терапия народными средствами
- Что такое спайки органов малого таза
- Спайки в малом тазу? Лечим эффективно и без операции!
- Что такое спайки в гинекологии
- Лечение спаек медикаментами
- Эхо признаки спаечного процесса в малом тазу на УЗИ
- Причины
- Лечение
- Причины развития спаечного процесса в малом тазу
- Классификация
- Причины появления: как образовываются спайки
- Как образуются спайки
Последующее развитие спаек
Процесс соединения тканей из-за развития фибринового налета – своего рода защитная реакция человеческого тела, попытки остановить дальнейшее развитие инфекции. Если в этот временной промежуток больной не позаботится о полноценном лечении исходного заболевания, то, когда воспаление пройдет, на местах склеивания начнут формироваться сращения.
Далеко не каждый воспалительный процесс приводит к формированию спаек в малом тазу. Во-первых, при условии подходящей терапии, организм приходит в норму ещё до того, как начнётся выработка вредоносной жидкости – экссудата. Также известны случаи, когда вещество самостоятельно рассасывалось, не приводя к появлению болезни у женщины.
Однако иногда воспаление, вкупе с гнойным или серозным выпотом, всё-таки распространяется по всему яйцеводу. В результате начинается выработка фибрина, закупориваются трубы, превращаясь в закрытую полость.
В зависимости от степени тяжести патологии и количества гноя, в дальнейшем экссудат может скопиться в матке и начать выливаться во влагалище. Сквозь кровь вещество способно проникать в яичник, приводя к гнойному расплавлению и развитию инфекции.

Спайки в маточных трубах
Терапия народными средствами
Для предотвращения распространения спаек и остановки процесса их развития применяют методы народной медицины. Их советуют использовать не в качестве основного лечения, а лишь в виде дополнительных профилактических мер. Терапию народными средствами можно проводить после операции, но только с разрешения лечащего врача.
Рекомендуется использовать такие народные способы:
- Орошать влагалище настоем из целебных трав. Для приготовления берут по 1 столовой ложке цветов бузины, аптечной ромашки, измельченных семян льна. Заливают их 4 стаканами кипящей воды. Укутывают смесь одеялом, оставляют настаиваться на 1 час. Полученное средство используют для спринцевания 2 раза в сутки: утром и вечером. Курс терапии составляет 1 месяц.
- Спринцеваться настоем ириса. Берут одну столовую ложку растолченных корневищ ириса, заливают кипящей водой. Настаивают раствор до полного остывания. Используют для подмывания полтора месяца.
- Пить отвар подорожника. Берут чайную ложку семян растения. Заливают стаканом холодной воды. Раствор ставят на огонь. После закипания варят 10 минут. Оставляют настояться до полного остывания. Готовое средство процеживают, пьют 3 раза в сутки. Курс лечения составляет 30 дней.
- Принимать средство из расторопши. Столовую ложку семян в измельченном виде заливают 250 мл кипящей воды. Раствор ставят на слабый огонь, держат в течение 15 минут. Отвар после остывания процеживают. Пьют по трети стакана 3 раза в день. После приема отвара соединительные нити начинают рассасываться.
Народные средства оказывают общеукрепляющий эффект, потому не должны восприниматься как панацея. Если отказаться от консервативного медикаментозного лечения в пользу отваров и настоев, то можно серьезно усугубить состояние.
Спайки можно успешно лечить, но желательнее предотвратить их образование. Для этого рекомендуют соблюдать профилактические меры. Женщинам советуют заниматься легкой физкультурой, периодически посещать гинеколога, а при болевых приступах принимать спазмолитические средства.
Что такое спайки органов малого таза
Травмы, проведенные операции, воспаления могут иметь неприятные последствия – развитие спаечной болезни (пластического пельвиоперитонита). Эта патология характеризуется образованием соединительнотканных тяжей (спаек). Заболевание в три раза реже встречается у мужчин, что связано с расположением в области малого таза женских репродуктивных органов, которые нередко подвержены воспалениям. Спайки –реакция организма на повреждения в брюшине. Они защищают от распространения воспалений, склеивают между собой:
- толстый кишечник;
- мочевой пузырь;
- связки;
- матку;
- придатки.
Причины
Органы малого таза покрыты висцеральной брюшиной. Из-за наличия в полости перитонеальной жидкости они имеют возможность свободного перемещения. Это помогает сохранить функции организма при изменениях, происходящих во время роста матки при беременности. В результате операций, травм, развития воспалительных процессов, на поверхности брюшины появляется клейкий налет, содержащий нерастворимый белок фибрин. Появившаяся пленка способствует образованию спаек, которые производят:
- склеивание соседних тканей, органов;
- остановку воспалительного процесса.
При дальнейшем развитии заболевания, сильных поражениях, нарушается резорбция (рассасывание) соединительных тканей. Фибриновые волокна уплотняются, образуя спайки. Это ограничивает подвижность органов, вызывает раздражение нервных окончаний, появление болевого синдрома. Причинами развития спаечной патологии могут быть половые инфекции, туберкулез, разрастание слизистой оболочки матки (эндометриоз), воспалительные процессы:
- в соединительных тканях матки – параметрит;
- во влагалище – кольпит;
- в маточных трубах – аднексит.
Воспаление спаек в малом тазу нередко возникает в результате проведения хирургических операций. Причиной разрастания соединительных тканей может стать:
- кесарево сечение;
- диагностическое выскабливание;
- установка внутриматочной спирали;
- удаление матки, яичников;
- травмы, полученные при падении с высоты, аварии;
- кровоизлияния при разрыве яичника, фаллопиевых труб;
- внематочная беременность;
- химическое повреждение – разрыв желчного пузыря, прободение желудка с выходом жидкостей в брюшную полость;
- аппендицит;
- аборт.
Специалисты выделяют провоцирующие факторы, способствующие появлению спаечной болезни. К ним относятся:
- частая смена партнеров, сексуальный контакт без использования презерватива, приводящий к развитию половых инфекций;
- нарушение питания;
- постоянные переохлаждения;
- невылеченные воспалительные процессы;
- несоблюдение личной гигиены;
- плохие социальные условия жизни.
Классификация
Специалисты выделяют несколько разновидностей развития спаечной болезни. Каждая характеризуется своими симптомами. Классификация включает такие формы:
- Острая. Выделяется выраженными болями, повышением температуры, резким ухудшением состояния.
- Интермиттирующая. Характеризуется периодическими болями, расстройством кишечника, отсутствием симптомов в период ремиссии.
- Хроническая. Отличается бессимптомным течением, кроме редких ноющих болей, запоров. Поводом для обращения к гинекологу становится бесплодие.
При проведении лапароскопической диагностики выявляется степень распространенности спаечных процессов. Для их описания принята классификация по стадиям:
- Первая – видны небольшие единичные тяжи вокруг органов, которые не препятствуют захвату яйцеклетки.
- Вторая – наблюдаются сращения маточных труб с яичником, но половина поверхности не охвачена патологическим процессом. Захват яйцеклетки после овуляции нарушен.
- Третья – обнаруживаются перекручивание, непроходимость маточных труб, плотное покрытие волокнами яичника. Диагностируется бесплодие.
Спайки в малом тазу? Лечим эффективно и без операции!

В нашей гинекологии лечение спаек органов малого таза и воспаления придатков в хронической форме проводится только после всестороннего обследования и исключения других возможных причин боли внизу живота! От правильно проведенной диагностики напрямую зависит эффективность курса лечения спаечного процесса «по гинекологии».
ПРЕДВАРИТЕЛЬНОЕ ОБСЛЕДОВАНИЕ
- Осмотр на кресле,
- УЗИ органов малого таза,
- Мазки на флору, ПЦР,
- Клинический анализ крови.
МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ
- Антибиотики (в период обострения воспаления, по показаниям),
- Противовоспалительные средства,
- Общеукрепляющая терапия,
- Процедуры и препараты для рассасывания спаек (ферменты + лечение, описанное ниже),
- Уколы плацентарного препарата для эндометрия,
- Плазмотерапия.
Что делать, если гинеколог обнаружил спайки? Перенесли аборт или выкидыш, воспаление яичника или приступ острого цистита? Не отчаиваться — вам помогут специальные процедуры в клинике, некоторые из который относятся к категории т.н. «народных» методов, эффективность которых в плане лечения и профилактики подтверждена нашим многолетним опытом их применения. Это позволяет размягчить спайки на яичниках, сделать их более тонкими и растяжимыми, уменьшить и даже полностью прекратить боли в области придатков. Поскольку проявления заболевания вызваны анатомическими нарушениями, то применение только обезболивающих средств не даст эффекта. Описание базовых методик см. ниже, остальные процедуры, подробности и детали обсуждаются в клинике на приеме у врача.
Что такое спайки в гинекологии
Возникают спайки в малом тазу как защитная реакция организма на воспаление. На начальной стадии пораженный орган отекает, а на его поверхности могут образоваться протеиновые пленки из фибрина.
Это происходит уже на третий день активного течения патологии. Сначала фибриновые отложения имеют мягкую консистенцию, но со временем в них откладывается внеклеточный (экстрацеллюлярный) матрикс:
- коллаген;
- гликопротеины;
- гиалуроновая кислота;
- протеогликаны.
Эти включения делают образовавшиеся тяжи прочными и грубыми. Пленки могут скреплять как органы между собой, так и полые органы внутри.
Часто возникают спайки яичников, затрагивает патология и шейку матки, и саму ее полость. Например, при воспалении эндометрия именно такие тяжи вызывают «склеивание» и приводят к существенным проблемам.
При окклюзии органов они становятся менее мобильными, подвижность ограничивается. Если вовремя обратиться за медицинской помощью, спаечный процесс можно предотвратить.
Особенно внимательно стоит относиться к проблеме при угрозе синдрома Ашермана – в данном случае перитонеальные сращения будут образовываться в районе цервикального канала и нижней части матки.
Наличие синехий у женщин грозит аномальными менструациями, остатками не выведенной слизистой и тяжелым воспалительным процессом.
При синдроме Ашермана врачи иногда диагностировали до двух третей площади заращения матки с вовлечением в патологический процесс фаллопиевых труб.
Беременность с такой патологией невозможна, а лечение обширного спаечного процесса в малом тазу не гарантирует положительного результата.
Гинекология имеет неутешительную статистику относительно наличия спаек у женщин.
Доказано, что любое оперативное вмешательство или воспалительный процесс органов женской половой системы может спровоцировать тазовые сращения, но цифры действительно шокируют – после гинекологических операций синехии бывают у каждой второй пациентки, а инфекции в среднем дают 75-80 процентов осложнений в виде спаек.
Появляющиеся тяжи не всегда дают яркую симптоматику, поэтому многие обращения в клинику приходятся на тяжелые случаи, когда соединительную ткань возможно удалить только хирургическим путем.
При беременности
Вопрос о беременности при синехиях всегда волнует пациенток, которым поставили такой диагноз.
Действительно, проблемы могут начаться уже на раннем этапе. Если есть спайки в трубах и планируется беременность, то именно они могут стать причиной бесплодия.
В то же время практика показывает, что забеременеть с синехиями вполне возможно, ведь очень многое зависит от количества спаек и их качества.
При незначительном количестве эластичных, недавних образований зачатие ребенка не исключено, причем женщины вынашивают и рожают здоровых детей. Поэтому синехии – это не приговор, с ними можно забеременеть, но лучше своевременно пролечить.
При незначительных сращениях, которые не дают симптоматики, женщина о них может не знать вплоть до наступления зачатия. И лишь первые осмотры врача позволяют поставить диагноз – синехии.
Их наличие отнюдь не делает вынашивание плода невозможным, однако лечить патологию все это время можно лишь ограниченными методами, а большинство врачей просто наблюдают за пациенткой, решая вопрос лечения уже после родов.
В течение беременности специалисты советуют женщине отрегулировать питание, перейти на дробные приемы пищи пять раз в день и отказаться от тех продуктов, которые провоцируют метеоризм.
Наличие сращений может осложнить беременность болезненностью в животе, что связано с ростом матки. Кроме этого, есть риск возобновления воспалительного процесса.
Во время вынашивания малыша женщинам можно снимать болезненные ощущения разрешенными для беременных анальгетиками, а с целью предотвращения нагноительных процессов применяются нестероидные противовоспалительные препараты.
Для улучшения мышечной эластичности рекомендованы специальные гимнастические упражнения, с которыми будущую маму познакомит врач ЛФК.
Если устранить тяжи не удается, проводится лапароскопическое щадящее вмешательство. Выбор метода лечения врач сделает после тщательного обследования пациентки.
Лечение спаек медикаментами
Медикаментозное лечение спаек должен назначать врач-гинеколог после обследования. Лекарственная терапия считается эффективной при воспалении органов малого таза. Пациентке назначают антибиотики и противовоспалительные препараты:
- Преднизолон – гормональное средство, регулирующее процесс выработки гормонов (назначается при первичном бесплодии и при нарушении менструации);
- Неотризол – вагинальные таблетки с антибактериальным эффектом;
- Диклоберл – обезболивающее и антибактериальное средство, которое способствует рассасыванию фибриновых волокон;
- Диклофенак – противовоспалительный препарат;
- Лонгидаза, Террилитин – средства, расщепляющие спайки;
- Корректоры иммунитета и витамины, которые необходимы для нормализации самочувствия пациентки.
Если медикаментозное лечение оказывается неэффективным, то женщину направляют на хирургическое вмешательство. С целью разрушения спаек и множественных фибриновых волокон в матке и яичниках используют методы лапароскопии. Своевременная операция помогает в 50% случаев восстановить женскую репродуктивную функцию. После лечения пациенткам рекомендуется раз в несколько месяцев проходить гинекологическое обследование, так как образование спаек носит повторный характер.
Симптомы спаечной болезни у женщин характеризуются тянущей острой болью в лобковой области, нижней части живота, поясницы. У пациенток нарушается менструация, может развиться первичное бесплодие. Чем сильнее процесс заращения половых органов фибриновыми волокнами, тем ярче симптомы болезни. Причем боль такого рода не купируется обезболивающими препаратами и спазмолитиками. Это первое, что должно насторожить женщину в случае, если она решила прибегнуть к самопомощи. Лечение спаек возможно, но только после тщательного гинекологического обследования. В 80% клинических случаев функциональность яичников и матки восстанавливается.
Друзья! Если статья была для Вас полезной, поделитесь пожалуйста ей с друзьями или оставьте комментарий.
Ваш комментарий:
Лечение остеопорозаОстеопороз – это болезнь, которая характеризуется повышением ломкости костей. Это прогрессирующее заболевание, в результате которого снижается масса костей, из-за чего они теряют свою прочность,…
Остаточная моча в мочевом пузыре у ребенкаДостаточно частым явлением на практике урологов считается наличие остаточной мочи. Это та часть мочи, которая задерживается в мочевом пузыре, несмотря на произведенное мочеиспускание. При этом человек…
Профилактика диабетаПрофилактика диабета
Если рассматривать такое заболевание как сахарный диабет в общем, то можно сказать, что на сегодняшний день, оно неизлечимо. Предотвращая темпы его развития, можно радоваться жизн…
Признаки сахарного диабета у женщин после 40Если говорить о том, какие признаки сахарного диабета у женщин после 40, то здесь следует сказать, что их практически нет, а обнаружить это заболевание можно на осмотре, где в обязательном порядке при…
Эхо признаки спаечного процесса в малом тазу на УЗИ
УЗИ малого таза помогает найти эхо-признаки спаечного процесса:
- наружные контуры органов не четкие, ткани имеют неоднородную структуру;
- тяжи с плотными волокнами разной степени интенсивности;
- скопления жидкости (серома);
- снижение подвижности при выполнении проб (усиленное дыхание, сдавление, смещение).
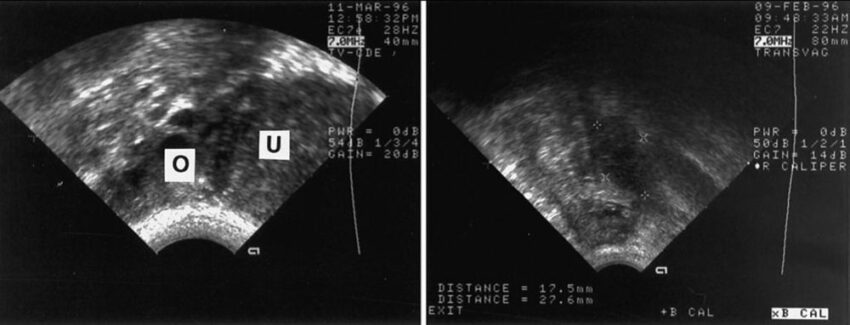 Ультрасонограмма спаек: фиксация яичника (O) к матке (U) (слева), размытость краев яичника, сочетающаяся с увеличением обычного расстояния от яичника (обозначен метками) до сонографического датчика (справа).
Ультрасонограмма спаек: фиксация яичника (O) к матке (U) (слева), размытость краев яичника, сочетающаяся с увеличением обычного расстояния от яичника (обозначен метками) до сонографического датчика (справа).
Зачастую на этом этапе обследования можно найти только косвенные признаки.
Диагностика
При обследовании пациенток врач учитывает:
- перенесенные ранее воспаления, операции, эндометриоз;
- данные гинекологического осмотра – болезненность, ограниченная смещаемость, иногда тяжистость, своды влагалища уменьшены;
- результаты лапароскопии (самый надежный метод) – через брюшную стенку вводят эндоскоп с оптическим наконечником;
- итог гистеросальпингографии – заполняют контрастом матку и оценивают проходимость труб с помощью рентгенографии;
- обзорное рентгенологическое исследование брюшной полости, где находят вздутие и расширение петель кишечника, при заполнении контрастом отмечается замедление его продвижения.
 Гистеросальпингография
Гистеросальпингография
Для уточнения диагноза может понадобиться томография, она в трехмерном изображении позволяет увидеть тяжи с плотной структурой. Чтобы выявить причину воспаления, делают мазок на флору, посев и определение чувствительности к антибиотикам.
Причины
Все причины развития такого заболевания можно разделить на экзогенные и эндогенные. Последние связаны с особенностями организма и его реакции, а также развитием воспалительных и онкологических заболеваний в малом тазу. К таким факторам относят:
- аднексит, сальпингоофорит, эндометрит;
- эндометриоз;
- аденомиоз;
- генетическую предрасположенность к повышенному образованию коллаген и эластина;
- системные соединительнотканные заболевания и аутоиммунные патологии, предрасполагающие к избытку синтеза данных соединений (склеродермия, дерматомиозит, ревматическая болезнь, системная красная волчанка, васкулиты);
- внематочную беременность, апоплексия яичника, перекрут ножки кисты или некроз и разрыв кисты- приводят к развитию перитонита или абсцесса;
- эндометриоз, особенно экстрагенитальный в области малого таза;
- нагноительные процессы в этой анатомической области (распад опухоли, абсцедирование, некроз, инфаркт органов);
- кровотечения в малый таз (маточные, кишечные, из сосудистых органных сплетений, геморроидально расширенных вен).
Среди экзогенных выделяют травматические и операционные. Травматические связаны с повреждением брюшной стенки вследствие тупых травм, проникающих ранений, а также травм во время операций. Инструментальные диагностические манипуляции также могут вызвать травму внутренних органов вследствие прокола, разрыва или кровотечения. Излитие крови в полость является фактором высокого риска образования спаечных соединений, поскольку кровь является хорошей питательной средой для данного процесса и содержит много белка.
Хирургические обусловлены оперативными вмешательствами на органах малого таза: открытыми операциями, а также лапаротомическими способами. Часто спайками осложняются абортивные вмешательства, удаление кист, диагностическое и лечебное выскабливание, миомэктомия, операции на трубах, после кесарева сечения, после удаления матки.
Отдельной группой предрасполагающих заболеваний выделяют инфекционные процессы: уреаплазмоз, хламидиоз, гонорея и другие. Инфекции длительное время протекают без выраженных симптомов и диагностируются поздно, что приводит к запущенным изменениям внутренних органов, в том числе спаечной болезни.
В большинстве случаев на развитие спаечной болезни влияют несколько факторов в анамнезе: воспалительные патологии, травмы, инфекции. Повышают риск беспорядочные незащищенные половые связи, несвоевременное обращение к врачу (отсутствие профилактических осмотров), несоблюдение личной и интимной гигиены, вредные привычки, постоянные стрессы и переохлаждение, использование гормональных препаратов без показаний, гиподинамия и нарушения послеоперационного режима и приема лекарств.
Лечение
Консервативное включает подавление воспаления и инфекции и симптоматическую терапию. Для уменьшения воспаления прибегают к нестероидным противовоспалительным средствам курсом на 7-14 дней: Нимесулид, Ибупрофен, Кетопрофен, Эторикоксиб. Препараты вводят парентерально первые три дня, а затем переходят на прием внутрь. Для защиты слизистой желудка показан прием Омепразола или другого ингибитора протонной помпы в течение 2 -3 недель. При обострении язвенной болезни, высоком давлении, кровотечениях, а также декомпенсации печени и почек НПВС принимать нельзя.
Для устранения инфекции используют антибиотики. До результатов посева назначают антибиотики широкого спектра: защищенные пенициллины, цефалоспорины, макролиды. В гинекологии наиболее часто применяются цефалоспорины и фторхинолоны: Цефтриаксон, Моксифлоксацин, Ципрофлоксацин. При подозрении на анаэробов используют Метронидазол, которые также действует и на простейших. При уреаплазмозе и хламидиозе используют Доксициклин. Курс антибиотиков составляет 10-14 дней. Во время лечения следует принимать пробиотики для поддержания кишечника: через 2 часа после приема антибиотика Бифиформ, Линекс, Бион-3 и другие.
Уменьшению болей способствуют такие группы медикаментов:
- спазмолитики (Но-шпа, Дротаверин, Бускопан, Папаверин, Платифиллин);
- анальгетики (Анальгин, Парацетамол, Кетанов, Кеторол);
- прокинетики (Итоприд);
- клизмы;
- средства против метеоризма (активированный уголь, Смекта, Полисорб, ферментные препараты).
Для нормализации выделительной функции иногда назначают растительные препараты: Канефрон, Уролесан и другие.
В терапии гинекологических патологий ключевое место занимает гормональная терапия. Используют комбинированные препараты эстрогена (эстрадиол, этинилэстрадиол) и гестагенов (норгестрел, дезогестрел и другие). Лекарства назначают в непрерывном или циклическом режиме, начиная с небольших доз.

Для устранения спаек предусмотрены специфические ферменты, которые расщепляют белки. Используют препараты Лонгидазу, Лидазу, Трипсин, Террилитин ректально в виде свечей и внутримышечно курсами 1-2 недели. Также можно использовать ферменты для физиотерапии.
Физиотерапия
Хорошим эффектом обладает грязелечение и аппликации с парафином. Для уменьшения спаек показан фонофорез и электрофорез с противовоспалительными и ферментными средствами. Спайки хорошо рассасываются при таком лечении на первой и даже второй стадии процесса. Общеукрепляющим эффектом обладает УВЧ-терапия, диатермия, ионофорез.
Хирургическое лечение
В случае неэффективности указанных методик и распространенности процесса прибегают к операции: разрушению спаек различными физическими методами. У больных спаечной болезнью операцию проводят по следующим принципам:
- разрезы делают широкими;
- проводят профилактику высыхания брюшины (обработка растворами);
- полноценно останавливают кровотечение;
- полностью удаляют кровь и все сгустки;
- для наложения швов используют полимеры;
- не используют сухие составы антибиотиков и антисептиков.
Большую популярность получило разделение спаек такими методами как:
- лазерным лучом;
- электроножом;
- аквадиссекцией — напором воды под давлением.
Эти способы являются менее травматичными, за исключением давления воды, и позволяют избежать рецидива заболевания.
В хирургическом подходе к лечению спаек большую роль играет послеоперационный период. Пациентки должны строго соблюдать ограничения по двигательному режиму, принимать все назначенные препараты, избегать намокания швов и перегрузки послеоперационной раны.
Для улучшения заживления показан прием поливитаминных комплексов с содержанием витаминов А, Д, Е и никотиновой кислоты. Также проводят противовоспалительную и антибактериальную терапию. В условиях стационара показано дезинтоксикационное лечение растворами Реамберина, Реополиглюкина, Полиглюкина.
Можно ли забеременеть
При наличии спаек в малом тазу первой степени беременность и вынашивание возможны даже без лечения. Вторая стадия требует лечения до планирования беременности. А при третьей успех деторождения маловероятен из-за необратимых изменений во внутренних органах.
Причины развития спаечного процесса в малом тазу
Основные группы причин спаечного процесса в органах малого таза – это воспаление, операция и травма.
Воспаление
Матка и ее придатки могут быть затронуты спайками, переходящими из воспаленных соседних тканей (например, аппендикс, кишечник). Как правило, в этих случаях процесс носит поверхностный характер, у женщины возможны боли, но функции органов малого таза сохраняются.
Если воспаление развивается в яичниках, трубах или внутри матки, то из-за сращений возникает их повреждение, а фиксация стенок часто вызывает необратимое ухудшение их работы. Частые причины – хронический кольпит, аднексит, эндометрит.
 Сальпингоофорит
Сальпингоофорит
Почему образуются спайки после операции
Причинами образование спаек после оперативного лечения бывают:
- разрез ткани и сосудов с недостатком притока крови (ишемия и отек);
- пересыхание и дополнительное высушивание;
- травмирование;
- попадание инородных тел – тальк перчатки, мелкие волокна салфеток и тампонов, нитки;
- сгустки крови.
Спайки могут появиться после любой операции в полости малого таза: оперативного аборта (выскабливания), родов при помощи кесарева сечения, удаления миомы. Наиболее обширный процесс возникает после гистерэктомии (выделения и отсечения тела матки).
Травма
Одним из факторов формирования спаек и сращений бывают тупые травмы живота, так как они сопровождаются:
- внутренними кровотечениями;
- формированием гематом (скоплений крови);
- нарушением оттока венозной крови и лимфы.
Это приводит к развитию воспалительного процесса с разрастанием соединительной ткани.
Другие провоцирующие факторы
Возможной причиной могут стать:
- разрыв трубы;
- нарушение кровообращения в яичнике;
- внематочная беременность с внутренним кровотечением;
- эндометриоз – попадание менструальной крови и частиц внутренней оболочки матки (эндометрия) на органы и брюшину.
 Разрыв трубы при внематочной беременности
Разрыв трубы при внематочной беременности
Классификация
В зависимости от особенностей течения заболевания выделяют следующие клинические формы пластического пельвиоперитонита:
- Острая. Болезнь характеризуется выраженной клинической картиной. Больного беспокоит интенсивная боль, повышение температуры, снижение кровяного давления, тошнота, потеря аппетита, рвота. Нарастающая интоксикация свидетельствует о развитии кишечной непроходимости и требует немедленного оперативного вмешательства.
- Интермиттирующая. Характеризуется фазностью течения. Приступы острой боли сменяются периодами полного покоя. На фоне возникновения болевого синдрома присоединяются кишечные расстройства. В фазу ремиссии симптомов нет или они выражены незначительно.
- Хроническая. Эта форма болезни протекает со слабовыраженными признаками либо бессимптомно. Наиболее частые жалобы больной: периодические запоры, тупые или ноющие боли внизу живота. Основной причиной обращения женщины к гинекологу служит жалоба на отсутствие беременности.
Так как спайки малого таза нередко являются причиной женского бесплодия, гинекологи в классификации патологии выделяют стадии заболевания, которые определяют с помощью лапароскопии:
- Первая. Имеются одиночные тонкие тяжи, расположенные вокруг яичника, фаллопиевой трубы или матки. Наличие спаек не нарушает процесс движения яйцеклетки из половой железы в трубу, а затем в маточную полость.
- Вторая. Между яичником и яйцеводом либо другими органами имеется плотные тяжи, но больше половины площади половой железы свободна. Сращения нарушают процесс захвата яйцеклетки фимбриями трубы.
- Третья. Большая часть площади яичника охвачена плотными сращениями, что нарушает процесс освобождения яйцеклетки из фолликула и выход ее на поверхность железы. Также имеется деформация и частичная либо полная окклюзия маточных труб, что делает оплодотворение невозможным.
Причины появления: как образовываются спайки
Современные светила медицины называют несколько причин, которые провоцируют возникновение данного заболевания. В группе риска находятся люди, родственники которых уже столкнулись с этой проблемой. Либо те, органы малого таза которых подвергались механическим или физиологическим повреждениям.
Также болезнь может стать последствием слабой иммунной системы человека. Рассмотрим самые распространённые причины возникновения спаек в маточных трубах.
Важно! Согласно множественным врачебным исследованиям, данная болезнь чаще всего проявляется у людей, которые генетически к ней предрасположены.
Воспалительные болезни
Одной из самых частых причин возникновения пластического пельвиоперитонита являются воспалительные заболевания. В большинстве случаев спайки — это последствие эндометрита, параметрита, сальпингоофорита, пельвиоперитонита, кольпита, бактериального вагиноза.
Такие болезни могут быть спровоцированы различными факторами:
- скрытые инфекции половых органов и путей, среди которых первенство имеют хламидии, уреаплазмы, гонококки и др.;
- половой туберкулёз;
- некачественное лечение болезней малого таза, в том числе и самолечение;
- использование женщиной внутриматочной спирали, как средства защиты от нежеланной беременности.

Знаете ли вы? Спаечный процесс в органах малого таза поражает женщин в 2,6 раза чаще, чем мужчин. При этом летальный исход данного заболевания на 10–15 % чаще встречается среди мужчин.
питаниягигиены
Послеоперационные последствия
Нередко причиной образования спаек являются хирургические вмешательства. Операции на брюшной полости и размещенных вблизи органах приводят к травмам и образованиям очагов воспаления на оперированных органах, кроме того, происходят кровоизлияния в брюшную полость. Вследствие этого возникают асептические воспаления, которые влекут за собой появление послеоперационных спаек.
Эндометриоз
Эндометриоз — это разрастание внутренней оболочки маточных клеток (эндометриоидной ткани) за пределы эндометрия. Во время менструации разросшиеся клеточные образования тоже выделяют кровь, которая попадает в брюшную полость и провоцирует асептическое воспаление. Организм тут же включает «систему защиты» и обволакивает очаги воспаления соединительнотканными тяжами.

Попадание крови в брюшную полость и малый таз
Кровь может оказаться в брюшной полости и малом тазу в результате внематочной беременности, апоплексии одного из яичников либо ретроградного заброса во время менструации через маточную трубу. Сопровождается такой процесс воспалением и может закончиться образованием тяжей из соединительных тканей.
Аппендицит
Поскольку аппендикс находится в брюшной полости, а его ликвидация требует хирургического вмешательства, это, конечно же, сопровождается травмами и кровоизлияниями в брюшную полость, что может повлечь за собой образование соединительнотканных тяжей.
Важно! Не стоит паниковать, если вы подвергались одному из перечисленных заболеваний, поскольку их наличие — не показатель того, что у вас обязательно должны образоваться спайки.
Как образуются спайки

Брюшина с внутренней стороны покрыта париетальной тканью, а органы – висцеральной. Обе ткани гладкие и не мешают органам двигаться относительно друг друга. Но при неблагоприятных условиях эти процессы нарушаются.
При любом повреждении тканей брюшины включается процесс регенерации. Выделяются вещества — медиаторы, которые в свою очередь стимулируют клетки фибробласты. Они выделяют специфический белок фибрин, функции которого – затормозить развитие и распространение воспалительного процесса. Если его пролечить вовремя, фибриновый слой не образуется и воспаление проходит. В больших количествах белок способен склеивать органы между собой, но это возможно в случае длительного вялотекущего заболевания.
Особенно опасно возникновение фибриновой пробки в фаллопиевых трубах. Так как экссудат продолжает образовываться, а труба со всех сторон перекрыта фибринозными пробками, деваться ему некуда. Если вовремя не обратиться к врачу и не провести операцию, возможен разрыв трубы и развитие гнойного перитонита, что чревато летальным исходом. Сальпингоофорит – одна из причин бесплодия и внематочной беременности.










