Синдром патау
Содержание:
Профилактика
Провести профилактику данного синдрома не представляется возможным – нельзя предугадать, что ребенок родиться с трисомией 18. Но, несмотря на наследственный характер заболевания, родители все же могут сделать кое-что для снижения риска возникновения заболевания у будущего ребенка.
В первую очередь, партнеры должны пройти полное обследование для выявления патологий в собственном организме.
Также следует обратить внимание на возраст, в котором предпринимаются попытки зачать ребенка – желательно, чтобы он не достигал 40 лет; в таком случае снизится риск возникновения прочих заболеваний у ребенка и осложнений у матери. И, пожалуй, один из главных аспектов, который еще не был затронут ранее, – правильное питание и исключение пагубного влияния вредных привычек на организм будущей матери
Синдром Патау – что это за болезнь?
Синдром Патау характеризуется присутствием в клетках добавочной хромосомы номер тринадцать, т.е. вместо пары гомологичных хромосом данного типа присутствует три таких структуры. Аномалия также определяется термином «трисомия 13». В норме набор хромосом в клетках человеческого организма (нормальный кариотип) представлен 46 элементами (23 пары), из которых две пары отвечают за половые признаки. При исследовании кариотипа в клетках крови у любого человека могут быть выявлены изменения строения хромосом, не влияющих на его здоровье, но способных дать о себе знать у потомков.
Синдром Патау – тип наследования
При диагнозе «синдром Патау» кариотип записывается формулой такого вида: 47 XX (XY) 13+. При этом три копии тринадцатой хромосомы могут присутствовать во всех клетках тела, в других случаях дополнительная синтезированная хромосома встречается только в некоторых клетках. Это случается вследствие ошибки при делении клеток в начале развития зародыша после соединения яйцеклетки и сперматозоида, возникающей под действием каких-либо внутренних или внешних воздействий. Причем лишняя хромосома может исходить как от матери, так и от отца, не имеющих генетических отклонений.
Кроме этого, существуют случаи, когда дополнительная хромосома номер 13 может быть прикреплена к другой хромосоме в яйцеклетке или в сперматозоиде, что именуется транслокацией. Это является единственной формой синдрома Патау, которая способна передаваться от кого-то из родителей. Люди, являющиеся носителями измененного генетического материала и не имеющие признаков заболевания, могут передать его детям, которые родятся больными.
Риск трисомии 13
Синдром Патау у плода зачастую является горькой случайностью, от которой никто не застрахован. В последнее время многим парам рекомендуют провести кариотипирование перед планированием зачатия, даже если не установлен высокий риск синдрома Патау или прочих хромосомных аномалий. Эта методика изучает набор хромосом женщины и мужчины, выявляет различные отклонения. Как минимум, благодаря изучению генома родителей возможно спрогнозировать, есть ли вероятность наследственной формы патологии.
Как и многие другие хромосомные нарушения, рассматриваемая болезнь в большинстве случаев встречается у деток, зачатых женщинами старше 35-45 лет. Поэтому на ранних сроках беременности назначается, если есть высокий риск синдрома Патау, амниоцентез – исследование клеток плода на наличие генетических дефектов. Такой анализ осуществляется посредством пункционного прокола полости матки и забора околоплодных вод с наличием слущенных клеток плода.
Синдром Патау – частота встречаемости
Кариотип, свойственный синдрому Патау, регистрируется примерно один раз на каждые 7-14 тысяч новорожденных, появившихся на свет живыми. Встречаемость у мальчиков и у девочек одинаковая. Кроме того, беременности с таким отклонением у плода относятся к группе высокого риска выкидыша или мертворождения. В 75 % случаев родители малышей с данным диагнозом не имеют хромосомных отклонений, остальные эпизоды сопряжены с наследственным фактором – из-за передачи транслокализованой хромосомы номер 13 от одного из родителей.
Диагностика синдрома Патау
Пренатальная диагностика хромосомных болезней плода (синдрома Патау, синдрома Дауна, синдрома Эдвардса) одинакова. На первом этапе скрининга производится определение биохимических маркеров (бета-ХГЧ, РАРР-А и др.) и УЗИ-исследование, на основании которых рассчитывается риск рождения больного ребенка для данной женщины.
Женщинам, попавшим в группы риска, предлагается проведение инвазивной пренатальной диагностики: биопсии ворсин хориона (8-12 недели), амниоцентеза (14-18 недели) или кордоцентеза (после 20-й недели гестации). В полученных образцах материала плода проводится поиск трисомии по 13-ой хромосоме методом кариотипирования с дифференциальной окраской хромосом или КФ-ПЦР.
Если дородовая диагностика синдрома Патау по каким-либо причинам не проводилась, хромосомная аномалия может быть заподозрена у новорожденного неонатологом на основании ярких клинических признаков и дерматографических изменений. Однако цитогенетический диагноз трисомии 13 может быть получен только после определения хромосомного набора ребенка.
Новорожденные с предполагаемым или установленным диагнозом синдрома Патау нуждаются в углубленном комплексном обследовании для выявления тяжелых пороков развития (эхокардиографии, УЗИ органов брюшной полости и почек, нейросонографии, КТ головного мозга и др.). Для определения показаний к оперативному лечению, в первую очередь, необходимы консультации детского кардиохирурга и детского хирурга общего профиля.
Диагностика
Диагностика генетических патологий проводится при риске угрозы для плода. Такие исследования назначаются будущей матери заранее, то есть во время беременности. Диагностировать генетические отклонения необходимо, чтобы предупредить о последствиях и угрозах рождения ребенка с генным отклонением.
Методы и средства диагностирование генетических заболеваний разделяют на инвазивные и неинвазивные.
Инвазивный метод диагностики проводится с 8 по 12 неделю беременности. Эффективность этого метода заключается в анализе слоя плодной оболочки. Процедура осуществляется с помощью аппарата с игловидным наконечником, который проникает в брюшную область.
Ткани плодной оболочки для анализа берется незначительное количество, поэтому на развитие ребенка данный метод диагностики не оказывает негативного влияния. К инвазивным методам относят следующие процедуры:
Амниоцентез
Данная процедура заключается в прокалывании брюшной области и взятии на анализ амниотической жидкости. Амниоцентез назначается на 14-18 неделе беременности. Диагностика проходит под наблюдением специалиста ультразвукового исследования.
Кордоцентез
Метод инвазивной пренатальной диагностики, при котором происходит анализ крови плода из пуповины для последующего исследования. Данная процедура является сложной для проведения, потому что несёт угрозу и для ребенка, и для матери.
Хорионбиопсия
Трисомия 13 хромосомы у ребенка также выявляется с помощью анализа ворсин хориона (плацентарной ткани). Данная процедура проводится на 10-12 неделе беременности. Как и многие инвазивные способы диагностики, биопсия ворсин хориона предполагает проникновение специальной иглой в брюшную полость и несёт некоторую опасность.
Чаще всего, данная процедура угрожает здоровью малыша в случае её неправильного проведения, в остальном же, статистика негативных исходов крайне мала.
Неинвазивный метод диагностики генетических заболеваний, представляет собой исследование материала анализа матери, а именно крови, в лаборатории. Кровь, как правило, содержит фрагменты генетического строения будущего ребенка.
Стоит заметить, что неинвазивный метод диагностики абсолютно безопасен для будущей матери и ребенка, так как не требует генетического материала плода для исследования.
Используются следующие неинвазивные методы:
УЗИ
Такое исследование помогает выявить нарушения и отклонения у ребенка еще в утробе матери. Обычно, синдром Патау можно выявить этим способом уже с 12 недели.
Скрининг
Данный метод отличается от ультразвукового исследования тем, что является комплексным и имеет четкие цели. За всю беременность скрининг проводится три раза на следующих сроках:
- 11-14 неделя
- 18-21 неделя
- 30-34 неделя
Генетическое исследование
Чтобы полностью исключить трисомию 13 хромосомы у новорожденных и после рождения ребенка на свет, его не одолевали все признаки и симптомы этого страшного недуга, можно прибегнуть к генетическому тестированию.
Данное исследование проводят еще на стадии планирования желаемой беременности или же в первом триместре.
Генетический тест показывает 100% результат наличия или склонности к тому или иному хромосомному заболеванию.
Диагностика
В некоторых случаях диагноз Трисомии 13 ставится до рождения (пренатально). Пренатальное тестирование или скрининг (например, анализ крови матери, ультрасонография плода, амниоцентез, хорионная выборка ворсинок (CVS) доступен для определения того, подвергается ли текущая беременность риску трисомии 13 или другого генетического расстройства.
Во время ультрасонографии отраженные звуковые волны создают изображение развивающегося плода, открывая результаты, которые указывают на хромосомное расстройство или другие аномалии.
Например, результаты ультразвука, свидетельствующие о синдроме Патау, включают голопроэнцефалию, полидактилию, замедление роста.
При амниоцентезе берется образец жидкости, окружающий развивающийся плод, и анализируется. CVS включает сбор образцов ткани из части плаценты. Хромосомные исследования, проведенные на таких образцах, выявляют наличие дополнительной хромосомы.
Диагноз может быть подтвержден после рождения (постнатально) путем тщательной клинической оценки, выявления характерных физических результатов, хромосомного анализа. Тестирование выявляет необычную стойкость эмбрионального гемоглобина в крови новорожденных.
Для новорожденных с диагнозом проводится тщательный мониторинг, различные специализированные тесты для обеспечения раннего выявления и надлежащего управления состояниями, потенциально связанными с синдромом Патау.
Клиническая картина синдрома
Обычно дети с синдромом Шерешевского-Тернера, рождаются раньше срока. Но даже в случае беременности, доношенной до 40 недель, вес новорожденного редко достигает 3 кг, а рост более 50 см. Сразу же после родов, можно заметить у ребенка признаки, которые характерны для заболевания:
- Укороченная шея;
- Птеригиум-синдром – кожные складки в виде крыльев на боках шеи;
- Нарушение оттока лимфы;
- Отеки на стопах и кистях;
- Наличие врожденных пороков сердечно-сосудистой системы.
Далее на первый план выступают проблемы с кормлением – у детей нарушено сосание, они часто срыгивают «фонтаном», находится в моторном возбуждении. На первых годах жизни можно заметить отставание в развитие – ребенок поздно начинает сидеть, ходить, говорить. Также для синдрома Шерешевского-Тернера характерно частое, повторное возникновение среднего отита, которое впоследствии приводит к кондуктивной тугоухости.
На момент полового созревания люди с синдромом Шерешевского-Тернера выглядят следующим образом: рост людей редко когда превышает 150 см. Кроме этого, они имеют характерный внешний вид:
- Лицо обретает определенное выражение – «лицо Сфинкса»;
- Шея укорочена, присутствует птеригиум-синдром;
- Граница роста волос занижена;
- Челюсть недоразвита – микрогнатия;
- Уши увеличены, часто бывает лопоухость;
- Грудная клетка слишком широкая.
Жизнь с синдромом Шерешевского-Тернера непроста, при данной патологии значительно поражается костная система организма. Часто возникает сколиоз, дисплазия суставов, особенно тазобедренных, девиация локтей. На черепе наблюдается микрогнатия, неправильный прикус и готическое небо. В связи с недостаточным количеством эстрогена, люди с таким синдромом подвержены раннему возникновению остеопороза. У них часто случаются переломы позвоночника, костей кисти и шейки бедра.
Сколько живут люди с синдром Шерешевского-Тернера зависит от степени тяжести заболевания и от осложнений систем органов, которые возникают вследствие данной патологии . Со стороны сердечно-сосудистой системы встречаются такие пороки, как коарктация и аневризма аорты, дефекты межжелудочковой и межпредсердной перегородки. В почках часто бывает раздвоение лоханок, стеноз артерий, подковообразная форма самой почки. Подобные патологии приводят к артериальной гипертензии. У больных синдромом Шерешевского-Тернера нередко развивается косоглазие, близорукость и опущение века. К тому же они могут также страдать и дальтонизмом.
Умственные способности, как правило, сохраняются на должном уровне, но в некоторых случаях может наблюдаться олигофрения. Людей, страдающих синдромом Шерешевского-Тернера, часто сопровождают соматические заболевания – алопеция, микседема, витилиго, дефицит ферментов в тонком кишечнике, ожирение. Практически во всех случаях диагностируется диабет первого или второго типа и ишемическое поражение сердца. Доказано, что у таких пациентов рак толстого кишечника возникает в несколько раз чаще, чем у здоровых людей.
Практически у 100% больных девушек диагностируется первичный гипогонадизм. Внутренние половые органы недоразвиты – матка гипоплазирована, а вместо яичников с двух сторон находятся фиброзные тяжи. Женщины с синдромом Шерешевского-Тернера обычно полностью стерильны – в яичниках отсутствуют фолликулы с яйцеклетками. Вульва видоизменена: большие губы похожи на мошонку, а малые и клитор недоразвиты. Девственная плева может отсутствовать. Некоторые задаются вопросом как приходят месячные с синдромом Шерешевского-Тернера – в период полового созревания обнаруживается первичная аменорея. Грудные железы развиты недостаточно, наблюдается незначительное оволосение в участке лобка и подмышек. Беременность, которая возникла природным путем, возможно только в случае мозаичной формы поражения X-хромосомы.
Половые органы мужчины также недоразвиты. Яички гипоплазированы, часто не опускаются в мошонку, иногда диагностируется анорхия – полное отсутствие ткани яичек в организме. Наблюдается сильно заниженный уровень мужского гормона – тестостерона.
Лечение
Терапевтические мероприятия при синдроме Патау:
- Оперативное вмешательство по устранению расщелин на лице и удалению лишних пальцев, хирургическая коррекция работы внутренних органов,
- Консервативные меры, направленные на поддержание адекватного функционирования пораженных органов,
- Защита от инфекционных патологий,
- Общеоздоравливающие средства — прием витаминов и минералов, БАДов, иммуномодуляторов,
- Психиатрическая помощь.
Для поддержания жизнеспособности всего организма проводится коррекция работы дыхательной и пищеварительной систем, а также нормализация сердечной деятельности. Больным необходимо создать стерильные условия, чтобы избежать развития различных инфекционных заболеваний. Дети с данным синдромом требуют тщательного ухода и регулярного прохождения медицинского обследования.
Пупочные и паховые грыжи, пороки сердца и прочие аномалии лечат хирургическим путем, если состояние больного ребенка остается удовлетворительным. Оперативное вмешательство несет неоправданный риск. Хирурги, исправив внешние дефекты, могут потерять пациента из-за сбоя в работе сердечно-сосудистой системы и развития прочих серьезных осложнений.
Профилактические мероприятия при синдроме Патау абсолютно бессмысленны, поскольку в основе патологии лежит спонтанная мутация генов. Если в роду были замечены какие-либо генетические отклонения, то перед зачатием семейной паре необходимо пройти тщательное обследование и получить консультацию у генетика.
sindrom.info
Проявления синдрома Патау: симптомы
Определенные проявления синдром может давать еще при беременности, но назвать их специфичными нельзя, они могут быть характерны и для многих других проблем. К ним относят рождение плода ранее срока 38-ми недель, многоводие, зачастую с наличием примесей, часто формируются ранние и поздние выкидыши, мертворождение.
Для новорожденного также типичен ряд специфических признаков и черт, отражающих влияние лишней хромосомы. Ребенок рождается с признаками гипотрофии и ЗВУР, у него имеются физические отклонения и проблемы с нервно-психическим развитием. Типично наличие множественных пороков развития и аномалий, особенно касающихся нервной системы – как головного, так и спинного мозга, деформаций конечностей, костей черепа и челюстей, проблем с органами чувств – аномалиями глазных яблок, ушных раковин, среднего и внутреннего уха. Возможно удвоение селезенки, нарушение строения гениталий, расщелины неба.
Важно
Зачастую количество пороков насчитывает более 10-20 в разных локациях, что делает существование ребенка вне утробы матери проблематичным. Чем больше тяжелых отклонений, тем меньше прогноз выживаемости.
Наиболее наглядные и типичные проявления, отличающие синдром Патау от многих других аномалий, это наличие заячьей губы с волчьей пастью, а также микроцефалия (уменьшение размеров головы и мозга), микрофтальмия (уменьшение размеров глазных яблок), недоразвитие кожи в области затылка, дефекты носа и ушей. Также возможны дефекты спинного мозга и периферических нервов, пупочные грыжи, полидактилия (увеличение количества пальцев рук или ног).
Примерно 80% детей имеет пороки сердца в разных их вариантах – это могут быть незакрытый артериальный проток, дефекты перегородок между предсердиями или желудочками, состояние декстракардии. У детей, имеющих синдром Патау, возможны серьезные дефекты в области мозга – особенно типично нарушение его разделения на полушария, а также формирование параллельно с этим дефектов лицевого черепа – проблемы с глазами, недоразвитие носа, расщелины в области неба и губ, циклопия. Возможно образование поликистозного поражения обеих почек и развитие множественных капиллярных гемангиом. Нередко врачи, незнакомые с проявлениями синдрома Патау, могут его ошибочно принимать за другие хромосомные и генные синдромы. Диагноз нужно всегда подтверждать цитогенетическими исследованиями и выявлением трисомии.
Прогноз
Если женщина всё же выберет продолжение беременности, или в том случае, если аборт будет уже противопоказан по срокам, то за исключением редких случаев придётся отказаться от прерывания
К тому же, должно быть сосредоточено серьёзное внимание на том, как именно стоит рожать
Плод с синдромом Патау в большинстве случаев погибает антенатально (во время беременности) или рождается уже мёртвым. Это объясняется значительной тяжестью врождённых аномалий внутренних органов. Малыши с данной патологией, которые после рождения остаются в живых, всю свою жизнь являются полными инвалидами и страдают идиотией.
Если причиной заболевания стал случайный фактор, то последующие беременности у этой женщины могут быть успешными.
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Тем не менее, в странах с высоким уровнем медицины есть дети с трисомией 13 хромосомы, которые прожили до 10 лет. Однако, сильная умственная отсталость, операции и сложнейшее лечение не дадут эффективного результата, а лишь продлят срок жизни.
Ребенок с этим заболеванием никогда не будет полностью самостоятельным и независимым. Из-за сильной умственной отсталости детям с синдромом Патау сложно адаптироваться в обществе, строить взаимоотношения.
Согласно статистике, приблизительно один ребёнок из 150 рождается с какой-либо хромосомной аномалией. Такие нарушения возникают в результате ошибок в структуре или количестве хромосом. Многие дети с подобными проблемами имеют физические и/или психические врождённые аномалии. Некоторые из них в конечном итоге провоцируют выкидыш или даже мертворождение. Одним из наиболее часто стречаемых является синдром Патау.
Предлагаем ознакомиться Признаки рака яичников у женщин и первые симптомы заболевания
Хромосомами называются нитевидные структуры, которые находятся во всех клетках человеческого организма и содержат в себе определённый набор генов. В среднем у людей насчитывается порядка 20 — 25 тысяч генов, определяющих, например, цвет глаз или волос, а также отвечающих за развитие и рост всех частей тела.
Синдром Патау — это генетическое заболевание, представляющее собой утроение хромосом по XIII паре (так называемая Трисомия 13). Он приводит к многочисленным врождённым заболеваниям нервной системы, мышечной ткани и других систем и органов человека, которые зачастую провоцируют гибель ребёнка ещё во внутриутробном периоде и значительно ограничивают продолжительность его жизни, если он всё-таки рождается.
К сожалению, каких-то мер профилактики, направленных на предотвращение синдрома Патау, на сегодняшний день не разработано. Однако можно применять некоторые полезные рекомендации, с помощью которых удастся уменьшить риск появления недуга:
- переехать в другую местность, если она отличается плохой экологией;
- не взаимодействовать с химичесскими вредными компонентами;
- не устанавливать близкие интимные связи с кровными родственниками;
- планировать пополнение в семействе до 45 лет.
На фоне тяжелых врожденных аномалий развития исход данного заболевания крайне не благоприятен. Оно способно привести к таким последствиям:
- самопроизвольные аборты;
- большие риски появления на свет мертвого ребенка;
- около 95 % детей погибают сразу после рождения.
Если так случилось, что вы стали родителем особенного ребенка, не стоит огорчаться и падать духом. Вам следует искать единомышленников, общаться с родителями, которые также воспитывают особенных деток.
Учитывая все сказанное в этой статье, можно сделать вывод, что данная мутация всерьез способна усложнить жизнь малыша. Если взрослые не решились на аборт либо по какой-то из причин не удалось установить правильный диагноз при беременности, тогда нужно приложить колоссальное количество сил, чтобы продлить жизнь ребенка.
В большинстве случаев плод синдромом Патау погибает антенатально или рождается мертвыми. Живорожденные дети также имеют неблагоприятный прогноз для жизни. В большинстве случаев продолжительность их жизни не превышает одного года.
Эпидемиология трисомии 13-й хромосомы
Синдром Патау не очень распространён: только у 1 из 16 000 детей есть это расстройство. 95 % детей с трисомией 13 умирают до рождения.
Средний возраст выживаемости таких детей составляет 2,5 дня, только 1 из 20 малышей выживает дольше полугода. Некоторые дети дорастают до подросткового возраста и, похоже, живут лучше, чем можно было ожидать, исходя из сообщений от тех, кто умирает в перинатальном периоде. Многоуровневое исследование показало, что частота выживаемости до 5 лет для трисомии 13 составляет 9,7 %, причём самые низкие показатели смертности среди девочек. Отчёты о взрослых с синдромом Патау встречаются редко.
Что такое «синдром Патау»?
Синдром Патау — генетическая патология, приводящая к многочисленным порокам строения и функционирования внутренних органов и систем. Заболевание приводит к возникновению нарушений в работе головного мозга и опорно-двигательного аппарата. Такое расстройство происходит из-за наличия запасной 13 хромосомы. Для заболевания характерны патологии ЦНС и сердечно-сосудистых систем. Также страдают органы зрения и слуха. Присутствуют нарушения мышечной системы. У людей с таким заболеванием наблюдается расщелина губы. Дополнительно присутствует патология строения органов главой системы.
Заболевание развивается в результате нарушения деления клеток. Болезни в одинаковой степени подвержены дети женского и мужского пола. Патологию ставят в один ряд с синдромом Дауна и Эдвардса. Однако болезнь Патау характеризуется более тяжелыми симптомами, внешними уродствами и нарушениями работы внутренних органов.
Большое количество нарушений, к которым приводит синдром Патау, становятся причиной короткой продолжительности жизни таких детей. Порядка 80% рождаются мертвые или умирают во время беременности. Ещё 15% погибают в первые несколько месяцев после родов или в период до одного года. Только 3% детей с таким диагнозом доживают до 5 лет. Всего 1% детей достигают десятилетнего возраста.
Заболевание можно выявить еще во время внутриутробного развития. Если у ребенка наблюдаются хромосомные отклонения, врачи рекомендуют прервать беременность. Такие рекомендации обусловлены высокой смертностью детей, тяжёлыми врожденными аномалиями и патологиями развития. Ребёнок не сможет вести полноценный образ жизни. По решению родителей беременность может быть сохранена. В этом случае на протяжении всей жизни ребенка необходимо обеспечивать ему должный уход, проводить поддерживающую терапию и компенсационное лечение.
Выделяют несколько разновидностей патологии. В список входят:
- Полная трисомия. В этой ситуации лишняя хромосома присутствует в каждой клетке.
- Транслокация. К клеткам присоединена только половина 3 хромосомы.
- Мозаичная. Лишняя хромосома присутствует только в некоторых клетках.
Частота рождения детей с патологией составляет один ребёнок на 7000-10000. Клинический симптомокомплекс описали еще в 17 веке. Однако связь заболевания с увеличением количества хромосом 13 пары было установлено только в 1960 году. Закономерность выявил немецкий генетик Клаус Патау, именем которого в последующем и назвали синдром.
Причины
Синдром Патау развивается в случае появления в генотипе плода дополнительной 13 хромосомы. Современные ученые до сих пор не могут объяснить, из-за чего же так происходит. Возможно всему виной гормональный сбой, сопровождающий процесс образования половых клеток или формирования зиготы. Больной ребенок может появиться на свет в семье, где родители и ближайшие родственники являются абсолютно здоровыми.
Факторы, способствующие развитию патологии:
- Беременность после 40 лет,
- Острые инфекционные патологии матери,
- Употребление алкоголя или курение во время беременности,
- Неблагоприятная экология,
- Интимная связь с близкими родственниками,
- Отягощенный наследственный анамнез,
- Облучение,
- Воздействие химикатов, лекарств и прочих токсинов,
- Заболевания органов репродуктивной системы,
- Эндокринопатии.
Вышеперечисленные факторы лишь повышают риск развития данной мутации, а не являются ее непосредственными причинами.
Чтобы жить, расти и развиваться, человеку необходимы две копии каждой хромосомы. Появление третьей, добавочной, хромосомы смертельно опасно для плода. Синдром Патау – одна из тех трисомий, при которых возможно живорождение.
Основные формы синдрома Патау:
- Цитогенетическая – появление дополнительной хромосомы связано с тем, что они не расходятся в процессе мейотического деления клеток. Эта форма встречается чаще всего и отличается очень тяжелым течением.
- Простая – на ранних этапах развития плода каждая клетка уже имеет лишнюю хромосому по причине обширной мутации или имеющихся отклонений в яйцеклетке до оплодотворения.
- Мозаичная – на поздних этапах развития плода одни области имеют здоровые клетки, а другие патологичные, что приводит к аномалии отдельных органов ребенка.
Подобные патологические изменения происходят в организме плода во время эмбриогенеза.
Существуют ли факторы риска? Что может спровоцировать появление мутации?
Синдром Патау развивается спонтанно и предупредить его, увы, невозможно. Тем не менее учеными выделено несколько неблагоприятных факторов.
- Считается, что риск появления подобной патологии повышается в том случае, если мать проживает в районе с плохой экологической ситуацией.
- Как уже упоминалось, определенную роль в появлении спонтанных хромосомных мутаций играет радиационное облучение.
- Замечено также, что вероятность появления различных хромосомных и генетических мутаций увеличивается в случае поздней беременности (мать старше 45 лет).
- К факторам риска относят наличие наследственных заболеваний в предыдущих поколениях родителей.
- Доказано, что случаи генетических и хромосомных мутаций учащаются если речь идет о браках между близкими родственниками.
Внешние признаки синдрома Патау
Вес больных синдромом намного меньше нормы. Максимальный вес такого ребёнка составляет 2,5 кг.
Маленькие глаза, недоразвитая глазная щель
Часто больные имеют проблемы со зрением, в особо тяжелых случаях глаза могут быть не развиты вообще.
- Роды, сопровождающиеся асфиксией
- Неправильное течение беременности
У половины женщин, чьи дети страдают хромосомным нарушением, наблюдалось многоводие. Многоводие хорошо заметно на УЗИ и точно не скроется от глаз специалиста. Кроме того, роды у таких женщин наступали преждевременно.
Аномальная форма черепа
При первом взгляде на младенца становится очевидным факт неправильного развития черепа. У больных он уменьшен, что в официальной медицине называется микроцефалией. Нарушение костей черепа, к сожалению, необратимо, потому что патология закладывается на ранних этапах формирования. Форма носа и ушных раковин искажена. Расстояние между глазами большое, переносица вогнутая. Уши больных посажены низко.
Волчья пасть, заячья губа
Эти косметические дефекты – неизбежное следствие деформации костей черепа. Из-за расщелин процесс кормления заметно отягощается.
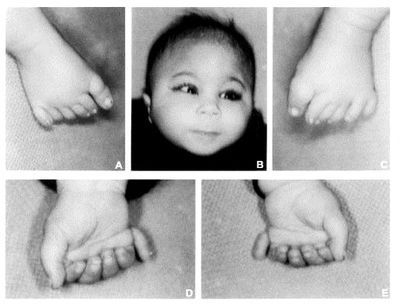
Неправильное строение рук
Пальцы больных постоянно находятся в напряжении и сжаты. Большой палец больные накладывают поверх остальных. На дефекты рук влияет также и деформация шейного отдела позвоночника, зачастую он аномально укорочен. В медицине встречались случаи, когда детей с хромосомным нарушением присутствовали лишние пальцы.
Причины синдрома Патау
Установлено, что причиной синдрома Патау, в большинстве случаев, является утроение 13 хромосомы, то есть в каждой клетке имеется не две (норма), а три копии тринадцатой хромосомы. В очень редких случаях только часть клеток организма имеет дополнительную копию. Это так называемый мозаичный синдром Патау.
Еще одна причина заболевания – транслокация (перестройка) хромосом, когда часть 13 хромосомы до или непосредственно в момент зачатия привязывается к другой негомологичной хромосоме. В результате такой перестройки у больных наряду с двумя копиями 13 хромосомы появляется дополнительный материал из нее, который подключен к другой хромосоме. Возникает частичная трисомия 13 хромосомы, при которой физические признаки синдрома несколько отличаются от типичной клинической картины.
Как правило, синдром Патау не наследуется, а возникает случайно в процессе формирования сперматозоидов и яйцеклеток. Если при делении клеток возникает ошибка, которая называется нерасхождением, это приводит к появлению половых клеток с неправильным числом хромосом. Когда подобные атипичные сперматозоиды и яйцеклетки вовлекаются в генетическую структуру ребенка, он получает дополнительную 13 хромосому во всех клетках организма. Мозаицизм данного синдрома также не наследуется и возникает как случайный сбой при делении клеток на первоначальном этапе развития зародыша.
Заболевание может быть унаследовано в случае сбалансированной транслокации, когда здоровый человек несет измененный генетический материал между тринадцатой и другими хромосомами. Лица, являющиеся носителями, входят в группу риска по рождению детей с этим генетическим заболеванием, хотя сами и не имеют признаков трисомии хромосомы 13.