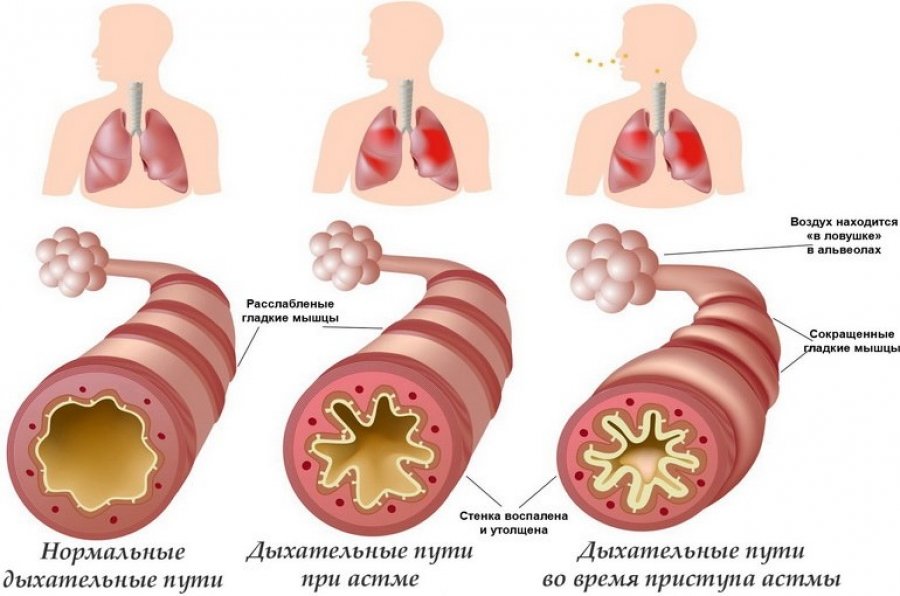
Респираторный дистресс-синдром новорождённых
Содержание:
Симптомы респираторного дистресс-синдрома взрослых
В клинической картине респираторного дистресс-синдрома взрослых принято выделять 4 периода. период — скрытый или период воздействия этиологического фактора. Он продолжается около 24 ч после воздействия этиологического фактора. В этом периоде происходят патогенетические и патофизиологические изменения, но они не имеют никаких клинических и рентгенологических проявлений. Однако часто наблюдается тахипноэ (число дыханий более 20 в минуту).
II период — начальных изменений, развивается в 1-2 сутки от начала действия этиологического фактора. Основными клиническими симптомами этого периода являются умеренно выраженная одышка, тахикардия. При аускультации легких могут определяться жесткое везикулярное дыхание и рассеянные сухие хрипы.
На рентгенограммах легких отмечается усиление сосудистого рисунка, преимущественно в периферических отделах. Эти изменения свидетельствуют о начинающемся интерстициальном отеке легких.
Исследование газового состава крови или не дает отклонений от нормы или выявляет умеренное снижение РаО2.
III период — развернутый или период выраженных клинических проявлений, характеризуется выраженной симптоматикой острой дыхательной недостаточности. Появляется выраженная одышка, в дыхании участвует вспомогательная мускулатура, хорошо видно раздувание крыльев носа и втягивание межреберных промежутков, наблюдается выраженный диффузный цианоз
При аускультации сердца обращают на себя внимание тахикардия и глухость сердечных тонов, значительно снижается артериальное давление
При перкуссии легких определяется притупление перкуторного звука, больше в задненижних отделах, аускультативно — жесткое дыхание, могут прослушиваться сухие хрипы. Появление влажных хрипов и крепитации указывает на появление жидкости в альвеолах (альвеолярный отек легких различной степени выраженности).
На рентгенограмме легких определяется выраженный интерстициальный отек легких, а также двусторонние инфилыративные тени неправильной облаковидной формы, сливающиеся с корнями легких и друг с другом. Очень часто в краевых отделах средней и нижней долей на фоне усиленного сосудистого рисунка появляются очаговоподобные тени.
Характерным для этого периода является значительное падение РаО2 (менее 50 мм рт.ст., несмотря на ингаляцию кислорода).
IV период — терминальный, он характеризуется выраженным прогрессированием дыхательной недостаточности, развитием выраженной артериальной гипоксемии и гиперкапнии, метаболического ацидоза, формированием острого легочного сердца вследствие нарастающей легочной гипертензии.
Основными клиническими симптомами этого периода являются:
- выраженная одышка и цианоз;
- профузная потливость;
- тахикардия, глухость сердечных тонов, нередко разнообразные аритмии;
- резкое падение артериального давления вплоть до коллапса;
- кашель с отделением пенистой мокроты розового цвета;
- большое количество влажных хрипов разного калибра в легких, обильная крепитация (признаки альвеолярного отека легких);
- развитие признаков нарастающей легочной гипертензии и синдрома острого легочного сердца (расщепление и акцент II тона на легочной артерии; ЭКГ-признаки — высокие остроконечные зубцы Р в отведениях II, III, avF, V1-2, выраженное отклонение электрической оси сердца вправо; рентгенологические признаки повышения давления в легочной артерии, выбухание ее конуса);
- развитие полиорганной недостаточности (нарушение функции почек, что проявляется олигоанурией, протеинурией, цилиндрурией, микрогематурией, повышением содержания в крови мочевины, креатинина; нарушение функции печени в виде легкой желтушности, значительного повышения содержания в крови аланиновой аминотрансферазы, фруктозо-1-фосфаталь-долазы, лактатдегидрогеназы; нарушение функции головного мозга в виде заторможенности, головных болей, головокружения, возможны клинические признаки нарушения мозгового кровообращения).
Исследование газового состава крови выявляет глубокую артериальную гипоксемию, гиперкапнию, исследование кислотно-щелочного равновесия — метаболический ацидоз.
Этиопатогенез
Заболевание в основном наблюдается у новорождённых детей от матерей с сахарным диабетом, сердечно-сосудистыми заболеваниями, маточными кровотечениями. Способствовать возникновению РДСН может также внутриутробная гипоксия, асфиксия и гиперкапния. Из-за гипоксии и гиперкапнии возможно нарушение лёгочного кровообращения, происходит пропитывание межальвеолярных перегородок серозной жидкостью с просветлением альвеол плазмы. Определённое значение в возникновении РДСН имеет нехватка плазминогена, α2-микроглобулина и развитие локального или диссеминированного свертывания крови.
Все беременные в срок между 22-й и 34-й неделями гестации при наличии угрожающих и начинающихся преждевременных родов рассматриваются как пациентки, которым показана антенатальная профилактика РДСН глюкокортикоидами, способствующая созреванию сурфактанта лёгких плода.
Схемы приема: 2 дозы по 12 мг бетаметазона в/м через 24 ч или 4 дозы по 6 мг дексаметазона в/м через 12 ч;
Симптомы синдрома дыхательных расстройств у новорожденных
Симптомы синдрома дыхательных расстройств у новорожденных недоношенных детей выявляют с первых суток жизни, реже — со вторых. Оценка по шкале Апгар при рождении может быть любой. Отмечают интенсивную одышку (до 80-120 дыханий в минуту) с участием вспомогательной мускулатуры, втяжением грудины, выбуханием живота на вдохе (симптом «качелей»), а также шумный, стонущий, «хрюкающий» выдох и общий цианоз. Для рассеянных ателектазов характерны поверхностное ослабленное дыхание и крепитирующие хрипы. При отёчно-геморрагическом синдроме отмечают пенистые выделения изо рта, иногда розового цвета, над всей поверхностью лёгких выслушивают множественные крепитирующие мелкопузырчатые хрипы. При болезни гиалиновых мембран дыхание в лёгких жёсткое, хрипов, как правило, нет.
При СДР наблюдают также склонность к гипотермии и угнетение функций центральной нервной системы (ЦНС) за счёт гипоксии. Быстро прогрессирует отёк мозга, развивается коматозное состояние. Нередко выявляют внутрижелудочковые кровоизлияния (ВЖК), а в последующем — ультразвуковые признаки перивентрикулярной лейкомаляции (ПВЛ). Кроме того, у больных стремительно формируется острая сердечная недостаточность по право- и левожелудочковому типу с увеличением печени, отёчным синдромом. Сохранение фетальных шунтов и сброс крови справа налево через артериальный проток и овальное окно обусловлены лёгочной гипертензией. При прогрессировании синдрома дыхательных расстройств у новорожденных тяжесть состояния определяется временем развития шока и ДВС-синдрома (кровоточивость из мест инъекций, лёгочные кровотечения и т.д.).
Для оценки степени тяжести дыхательных расстройств у новорождённых используют шкалу Сильвермана. Каждый симптом в графе «Стадия I» оценивают в 1 балл, в графе «Стадия II» — в 2 балла. При суммарной оценке 10 баллов у новорождённого — крайне тяжёлый СДР, 6-9 баллов — тяжёлый, 5 баллов — среднетяжёлый, ниже 5 — начинающийся синдром дыхательных расстройств у новорожденных.
Шкала Сильвермана Андерсена
|
Стадия I |
Стадия II |
Стадия III |
|
Верхняя часть грудной клетки (в положении на спине) и передняя брюшная стенка синхронно участвуют в акте дыхания. Отсутствие втяжения межреберий на вдохе. Отсутствие втяжения мечевидного отростка грудины на вдохе. Отсутствие движения подбородка при дыхании. Отсутствие шумов на выдохе |
Отсутствие синхронности или минимальное опущение верхней части грудной клетки при подъёме передней брюшной стенки на вдохе. Лёгкое втяжение межрёберных промежутков на вдохе. Небольшое втяжение мечевидного отростка грудины на вдохе. Опускание подбородка на вдохе, рот закрыт. Экспираторные шумы («экспираторное хрюканье») слышны при аускультации грудной клетки |
Заметное западение верхней части грудной клетки во время подъёма передней брюшной стенки на вдохе. Заметное втяжение межрёберных промежутков на вдохе. Заметное западение мечевидного отростка грудины на вдохе. Опускание подбородка на вдохе, рот открыт. Экспираторные шумы («экспираторное хрюканье») слышны при поднесении фонендоскопа ко рту или даже без фонендоскопа |
При неосложнённом течении среднетяжёлой формы СДР клинические проявления максимально выражены на 1-3-й день жизни, затем состояние постепенно улучшается. У детей с массой тела при рождении менее 1500 г синдром дыхательных расстройств у новорожденных, как правило, протекает с осложнениями, в этих случаях ИВЛ продолжается несколько недель.
Патогенез рдсн
При
преждевременных родах (до 36 недели
беременности) легкие незрелые, количество
сурфактанта недостаточно для полноценного
расправления альвеол. Это приводит к
образованию участков гиповентиляции
легких. Развивающаяся вследствие этого
гипоксемия и гипоксия приводят к
повреждению эндотелия легочных
капилляров, дальнейшему прогрессированию
дыхательной гипоксии и ацидоза. Как
следствие, увеличивается проницаемости
АКМ и жидкая часть крови пропотевает в
просвет альвеол. Также происходит
формирование гиалиновых
мембран
из белков крови и некротизированного
альвеолярного эпителия. Ателектазы и
гиалиновые мембраны приводят к образованию
альвеолярно-капиллярного блока —
значительному снижению или прекращению
диффузии О2
и СО2
через АКМ.
Статистика
Примерно шесть процентов детей рождаются с этим синдромом. 30-33% заболевания приходится на недоношенных малышей, 20-23% – на переношенных и только 4% – на детей, родившихся в срок.
Что важно знать докторам для диагностики РСД
- История беременности и состояние здоровья матери, ее возраст и наличие/отсутствие хронических заболеваний, препараты, применяемые матерью на протяжении беременности, а также были ли роды раньше и как они прошли.
- Самостоятельно ли роженица произвела на свет ребенка или его доставали путем кесарева сечения. Правильно ли был расположен плод, как бьется его сердце, кололи ли матери обезболивающие препараты.
- Срок, на котором родился ребенок. Его сердцебиение, состояние родничка, состояние легких.
Прогнозы при РДС обычно благоприятны, если происходит своевременное медицинское вмешательство и вы придерживаетесь клинических рекомендаций. Недоношенных детей выхаживают и возвращают к жизни, так что у них есть все шансы стать здоровыми, полноценными людьми в будущем. Летальность составляет лишь 1%. Ваша любовь к малышу и вера в него творят чудеса.
Причины
Название болезни указывает на патологию у взрослых потому, что что она отличается от дистресс-синдрома новорожденных одним принципиальным моментом. Заболевание у появившихся на свет детей обусловлено врожденной нехваткой сурфактанта – вещества, которое, покрывая изнутри альвеолы, держит их в тонусе, не давая спадаться, тем самым поддерживает воздушность легких. У взрослых же нехватка сурфактанта развивается вторично. Таким образом причинно-следственные связи этого заболевания у детей и взрослых – противоположные.
Чаще всего дистресс-синдром взрослых наступает при таких заболеваниях и состояниях дыхательной системы, как:
- воспаление легких самого разного происхождения – чаще всего это бактериальные, вирусные и грибковые пневмонии;
- состояние длительного сдавливания грудной клетки (например, случившегося из-за обвалов домов при землетрясении);
- выраженные травмы грудной клетки, при которых костные отломки ранят легочную ткань;
- попадание (аспирация) в легкие рвотных масс или воды (в случае утопления);
- эмболия (закупорка) ветвей легочной артерии тромбом, пузырьками воздуха, жировыми частицами, конгломератами паразитов и их яиц, скоплениями опухолевых клеток, а у новорожденных – амниотической жидкостью (жидкой средой, окружающей плод в время внутриутробного развития);
- вдыхание ядовитых веществ – в первую очередь, деструктивным действием на легочную ткань обладают закись азота, хлор, аммиак, фосген. Длительное вдыхание чистого кислорода может иметь такой же эффект;
- длительное пребывание в условиях высокогорья с разжиженным воздухом.
Дистресс-синдром также могут вызвать заболевания и состояния, которые напрямую не затрагивают легкие – это:
- анафилактический (аллергический) шок;
- септический шок, возникающий по причине тотального отравления организма, при котором яды могут попасть в него разными путями – через органы дыхания, пищеварительный тракт и так далее;
- ДВС-синдром, или синдром диссеминированного (распространенного) внутрисосудистого свертывания крови – состояние, при котором во многих участках кровеносного русла образуются мелкие тромбы;
- чрезмерная нагрузка венозной системы жидкостью (отмечается при интенсивном внутривенном капельном введении инфузионных растворов);
- интенсивное переливание крови, при котором в сосудах легких развивается множественное тромбообразование;
- тяжелые нарушения химически процессов в организме (например, уремия, при которой нарушается выведение с мочой токсических веществ, и они попадают в ток крови);
- острый панкреонекроз (омертвение поджелудочной железы) с выделением большого количества ферментов, из-за чего возникает разрушение тканей – в частности, легочной ткани;
- аутоиммунные заболевания – патологии, при которых организм начинает вырабатывать антитела против собственных же тканей. В первую очередь это синдром Гудпасчера (образование антител к клеткам почек и легких) и системная красная волчанка (поражение соединительной ткани и сосудов во многих органах – в данном случае в легких);
- длительное подключение к аппарату искусственного кровообращения.
Клиническая картина
К ранним признакам РДСН относят:
- одышка с частотой дыхания более 60 в минуту, возникающая в первые минуты или часы жизни;
- экспираторный стон («хрюкающий выдох») в результате развития компенсаторного спазма голосовой щели на выдохе, препятствующего спадению альвеол;
- западение грудной клетки на вдохе (втяжение мечевидного отростка грудины, подложечной области, межреберий, надключичных ямок) с одновременным раздуванием крыльев носа и щёк.
- цианоз;
- бледность кожных покровов;
- крепитирующие хрипы при аускультации
При прогрессировании болезни нарастают и симптомы: усиливается цианоз, может возникнуть рассеянная крепитация, наблюдается апноэ, пенистые и кровянистые выделения изо рта. Для оценки тяжести дыхательных расстройств используется шкала Даунса.
| Баллы | |||
|---|---|---|---|
| Признаки | 1 | 2 | |
| Частота дыхания в 1 мин. | <60 | 60-80 | >80 |
| Цианоз | Нет | При FiO2=0,21 | При FiO2=>0.4 |
| Раздувание крыльев носа | Нет | Еле заметное | Умеренное или выраженное |
| Затруднённый выдох (экспираторный стон) | Нет | Слышен при аускультации | Слышен на расстоянии |
| Аускультация | Дыхание прослушивается хорошо | Дыхание ослабленное | Дыхание едва слышно |
Результат оценивают по сумме баллов:
2-3 балла- лёгкое расстройство дыхания;
4-6 баллов- расстройство дыхания средней тяжести;
более 6 баллов — тяжёлое расстройство дыхания.
Возможные осложнения
Респираторный дистресс-синдром может быстро ухудшить состояние новорожденного в течение первых дней его жизни и даже стать причиной летального исхода. Вероятные последствия патологии связаны с недостатком кислорода или с неправильной тактикой лечения, к ним относятся:
- скопление воздуха в средостении;
- умственная отсталость;
- слепота;
- тромбоз сосудов;
- кровоизлияния в мозг или легкие;
- бронхолегочная дисплазия (неправильное развитие легких);
- пневмоторакс (попадание воздуха в полость плевры со сдавлением легкого);
- заражение крови;
- почечная недостаточность.
Осложнения зависят от тяжести заболевания. Они могут быть выражены значительно или вообще не проявиться. Каждый случай индивидуален. Необходимо получить подробную информацию у лечащего врача по дальнейшей тактике обследования и лечения малыша. Матери ребенка понадобится поддержка близких. Будет полезна и консультация психолога.
Принципы диагностики
Женщинам, которые находятся в группе риска, проводят амниоцентез и исследуют в полученной пробе околоплодных вод содержание липидов.
Ранняя диагностика РДС крайне важна. У женщин из группы риска рекомендуется проведение пренатальной диагностики. Для этого исследуют липидный спектр околоплодных вод. По его составу судят о степени зрелости легких плода. Учитывая результаты такого исследования, можно своевременно произвести профилактику РДС у будущего ребенка.
В родильном зале, особенно в случае преждевременных родов, оценивается соответствие зрелости основных систем организма ребенка его гестационному возрасту, выявляются факторы риска. При этом достаточно информативным считается «пенный тест» (к околоплодным водам или аспирату желудочного содержимого добавляют этиловый спирт и наблюдают за реакцией).
В дальнейшем диагностика респираторного дистресс-синдрома базируется на оценке клинических данных и результатов рентгенологического исследования. К рентгенологическим признакам синдрома относят следующие:
- пониженная пневматизация легких;
- воздушная бронхограмма;
- размытые границы сердца.
Для полноценной оценки степени тяжести дыхательных расстройств у таких детей применяются специальные шкалы (Сильвермана, Даунс).
Патогенез
У ребенка, родившимся недоношенным,
имеющиеся запасы сурфактанта обеспечивают
начало дыхания и формирование остаточной
емкости легких, но из-за отставания
синтеза сурфактанта от темпов распада
возникает его недостаток, приводящий
к спадению альвеол на выдохе, резкому
возрастанию работы дыхательных мышц.
Непрерывного газообмена не происходит,
что провоцирует развитие гипоксемии,
гиперкапнии.
Провоцирующими факторами для проявления
дефицита сурфактанта в виде болезни
гиалиновых мембран являются дефицит
плазминогена, недостаточная активность
фибринолиза и антипротеаз, аспирация
околоплодных вод, а при развитии
отечно-геморрагического синдрома –
дефицит прокоагулянтов, количественный
и качественный дефект тромбоцитарного
звена гемостаза, сердечная недостаточность,
ДВС-синдром.
В конечном итоге у новорожденных с СДР
развиваются: тяжелые гипоксемия и
гипоксия, гиперкапния, ацидоз и другие
обменные нарушения, легочная гипертензия,
гиповолемия, нарушения микроциркуляции,
мышечная гипотония, расстройства
функционального состояния головного
мозга, сердечная недостаточность,
функциональная кишечная непроходимость.
Клиническая картина
К ранним признакам РДСН относят:
- одышка с частотой дыхания более 60 в минуту, возникающая в первые минуты или часы жизни;
- экспираторный стон («хрюкающий выдох») в результате развития компенсаторного спазма голосовой щели на выдохе, препятствующего спадению альвеол;
- западение грудной клетки на вдохе (втяжение мечевидного отростка грудины, подложечной области, межреберий, надключичных ямок) с одновременным раздуванием крыльев носа и щёк.
- цианоз;
- бледность кожных покровов;
- крепитирующие хрипы при аускультации
При прогрессировании болезни нарастают и симптомы: усиливается цианоз, может возникнуть рассеянная крепитация, наблюдается апноэ, пенистые и кровянистые выделения изо рта. Для оценки тяжести дыхательных расстройств используется шкала Даунса.
| Баллы | |||
|---|---|---|---|
| Признаки | 1 | 2 | |
| Частота дыхания в 1 мин. | <60 | 60-80 | >80 |
| Цианоз | Нет | При FiO2=0,21 | При FiO2=>0.4 |
| Раздувание крыльев носа | Нет | Еле заметное | Умеренное или выраженное |
| Затруднённый выдох (экспираторный стон) | Нет | Слышен при аускультации | Слышен на расстоянии |
| Аускультация | Дыхание прослушивается хорошо | Дыхание ослабленное | Дыхание едва слышно |
Результат оценивают по сумме баллов:
2-3 балла- лёгкое расстройство дыхания;
4-6 баллов- расстройство дыхания средней тяжести;
более 6 баллов — тяжёлое расстройство дыхания.
Сурфактант
Наши легкие состоят из огромного количества маленьких мешочков — альвеол. Общая поверхность их сравнима с площадью футбольного поля. Можно представить, как плотно все это уложено в грудной клетке. Но для того, чтобы альвеолы выполняли свою основную функцию — газообмен — они должны находиться в расправленном состоянии. Предотвращает спадение альвеол специальная «смазка» — сурфактант. Название уникального вещества происходит от ангийских слов surface — поверхность и active — активный, то есть поверхностно-активный. Он уменьшает поверхностное натяжение внутренней, обращенной к воздуху, поверхности альвеол, не давай им спадаться во время выдоха.
Сурфактант — уникальный комплекс, состоящий из белков, углеводов и фосфолипидов. Синтез этого вещества осуществляется клетками эпителия, выстилающего альвеолы — альвеолоцитами. Помимо всего, эта «смазка» обладает целым рядом замечательных свойств — он участвует в обмене газов и жидкости через легочный барьер, в удалении инородных частиц с поверхности альвеол, защите стенки альвеол от окислителей и перекисей, в некоторой степени — и от механических повреждений.
Пока плод находится в матке, легкие его не функционируют, но, тем не менее, они потихоньку готовятся к будущему самостоятельному дыханию — на 23-й неделе развития альвеолоциты начинают синтезировать сурфактант. Оптимальное его количество — около 50 кубических миллиметров на квадратный метр поверхности легких — накапливается только к 36-й неделе. Однако далеко не все младенцы «досиживают» до этого срока и по разным причинам появляются на белый свет раньше положенных 38-42 недель. И вот тут начинаются проблемы.
C.Диагностика.
1.Осмотр в зеркалах шейки матки и влагалища (перед осмотром желательно чтобы беременная 20 — 30 мин полежала на спине). Обследование с помощью зеркал выполняется в условиях асептики. Вначале осматривают задний свод влагалища. Если околоплодных вод нет, беременную просят потужиться или покашлять. При ПРПО в момент кашля из наружного зева вытекает АЖ.
2.Влагалищное исследование противопоказано из-за риска развития хориоамнионита. Степень раскрытия маточного зева или степень сглаживания шейки матки может быть установлена при осмотре с помощью зеркал.
3.Бактериологическое исследование: 2 мазка из шейки матки
•на предметное стекло для окрашивания по Граму,
Диагностика
Пренатальная диагностика (прогнозирование риска развития РДСН) основана на исследовании липидного спектра околоплодных вод (в крупных специализированных стационарах и региональных перинатальных центрах). Наиболее информативны следующие методы.
1) Коэффициент соотношения лецитина к сфингомиелину (в норме >2). Если коэффициент менее 1, то вероятность развития РДСН около 75%. Коэффициент от 1 до 2 — вероятность развития РДСН 50%. У новорожденных от матерей с сахарным диабетом РДС может развиться при соотношении лецитина к сфингомиелину более 2,0.
2) Уровень насыщенного фосфатидилхолина (в норме более 5 мкмоль/л) или фосфатидилглицерина (в норме более 3 мкмоль/л). Отсутствие или резкое снижение концентрации насыщенного фосфатидилхолина и фосфатидилглицерина в амниотической жидкости свидетельствует о высокой вероятности развития РДСН.
Диагноз основывается на данных анамнеза (факторах риска), клинической картине, результатах рентгенологического исследования.
Дифференциальную диагностику проводят с сепсисом, пневмонией, транзиторным тахипноэ новорождённых, синдромом аспирации мекония.
Общие сведения
Острый респираторный дистресс-синдром у взрослых (син. некардиогенный отек легких) представляет собой остро возникающее проявление дыхательной недостаточности, обусловленное диффузным воспалением паренхимы легких, которое развивается в виде неспецифической реакции на повреждающие агрессивные факторы различного генеза, приводящие к развитию некардиогенного отека легких с проявлением острой дыхательной недостаточности. Встречается острый респираторный дистресс-синдром (ОРДС) как у взрослых, так и у детей. Распространенность ОРДС колеблется в пределах 57-62 случая/100 тыс. населения/год, а показатели летальности зависят от этиологического фактора, тяжести течения/полиорганной недостаточности и могут варьировать от 16 до 82%.
В основе ОРДС взрослых, несмотря на его полиэтиологичность лежат патологические процессы, приводящие к повреждениям/изменению структур легочной ткани (альверно-капилярной мембраны), вызывающие нарушение проходимости мелких дыхательных путей и соответственно, несостоятельность транспортировки кислорода в легкие. Является частым осложнением различных заболеваний, отравлений, травм; наиболее часто ОРДС развивается при синдроме полиорганной недостаточности/системного воспалительного ответа. Быстро нарастающее снижение оксигенации/вентиляции организма вызывает развитие критических для жизни состояний, обусловленных кислородной недостаточностью головного мозга/сердца. Несмотря на существующую тенденцию к снижению показателей летальности, ОРДС остается важнейшей проблемой интенсивной терапии и современной пульмонологии. Респираторный дистресс синдром взрослых относится к критическим состояниям, требующим экстренной оценки состояния пациента и оказания неотложной помощи.
Респираторный дистресс синдром у детей (син. болезнь гиалиновых мембран, синдром дыхательных расстройств). Развивается у детей в первые дни жизни, то есть это патология новорожденных детей, обусловленная первичным нарушением образования (дефицитом) сурфактанта и функциональной/структурной незрелостью легких. Это способствует снижению эластичности ткани легкого, спаданию альвеол и развитию диффузных ателектазов, что проявляется резко выраженной дыхательной недостаточностью у ребенка уже в первые часы после рождения. Без немедленного лечения неизбежно развивается полиорганная недостаточность, приводящая к смерти ребенка.
Сурфактант представляет собой смесь поверхностно-активных веществ, покрывающих изнутри лёгочные альвеолы, основной функцией которых является недопущение спадения стенок альвеол за счет снижения поверхностного натяжения. В период внутриутробного развития плода синтез альвеолоцитами II типа сурфактанта начинается с 25-26 недели, но наиболее интенсивный процесс происходит начиная с 33-34 недели и на 35-36-й неделе гестации к моменту родов полностью завершается, что и способствует первичному расправлению легких. То есть, количество сурфактанта в легких обратно коррелирует с гестационным возрастом новорожденного. Созревание системы сурфактанта происходит под влиянием различных гормонов (кортизол, адреналин/норадреналин, гормоны щитовидной железы, эстрогены, катехоламины).
Синдром дыхательных расстройств у новорожденных — это самостоятельная нозологическая форма (МКБ-10: Р22.0). Иногда встречается термин этого заболевания «болезнь гиалиновых мембран» возникший по причине отложения гиалиноподобного вещества на внутренней поверхности альвеол/респираторных бронхиол. Частота возникновения возрастает по мере уменьшения гестационного возраста/массы тела ребенка при рождении.
Респираторный дистресс синдром новорожденных (РДС) относится к наиболее часто встречаемым/тяжелым заболеваниям недоношенных детей. На него приходится порядка 27% среди всех умерших детей, а у новорожденных детей, которые родились на 26-28 неделях гестации, этот показатель достигает 75%. Его встречаемость варьирует от 80 % у детей, рожденных на сроке гестации до 27 недель и 5-10% у рожденных на сроке гестации 35-36 недель. У доношенных детей синдром дыхательных расстройств возникает в 2-2,6% случаев и обусловлен преимущественно асфиксией в родах и морфофункциональной незрелостью ткани легких.
Профилактика
5.1 Профилактика РДС плода
Профилактики РДС плода кортикостериодами при угрожающих ПР с 24 до 34 недель 0 дней, курсовая доза АКТ 24 мг.
Схемы (на выбор):
- бетаметазон 12 мг 2 дозы с интервалом 24 часа;
- дексаметазон 6 мг 4 дозы с интервалом 12 часов;
- дексаметазон 8 мг 3 дозы с интервалом 8 часов.
Показания для профилактики РДС:
- преждевременный разрыв плодных оболочек;
- клинические признаки ПР в 24-34 полные (34 недель 0 дней) недели;
- необходимость досрочного родоразрешения из-за осложнений беременности или декомпенсации ЭГЗ.
Не рекомендуется РДС-профилактика после 34 недель.
5.2 Профилактика ПР преждевременных родов до беременности
Рекомендуется:
- ограничение повторных внутриматочных манипуляций (выскабливание);
- информирование общественности о повышенном риске преждевременного рождения детей, зачатых с помощью вспомогательных репродуктивных технологий;
- ограничение количества переносимых эмбрионов в зависимости от возраста пациентки и прогноза.
Не рекомендуется:
- рутинное применение поливитаминов до зачатия;
- дополнительный прием антиоксидантов — витаминов С и Е.
5.3 Профилактика ПР в период беременности
Рекомендуется:
- внедрение антиникотиновых программ;
- капсулы препаратов прогестерона при короткой шейке матки (10-25 мм) или с анамнезом ПР.
Не рекомендуется:
- рутинное применение поливитаминов в первые 2 месяца;
- дополнительный прием кальция;
- белково-энергетические пищевые добавки;
- дополнительный прием антиоксидантов — витаминов С и Е;
- постельный режим (bed-rest);
- гидратация для нормализации фетоплацентарного кровотока.
Наложение швов на шейку матки:
- при симптомах угрожающих ПР и УЗ-признаках ИЦН (длина шейки матки менее 2,5 см, расширение внутреннего зева);
- не показано при короткой шейке матки, кроме группы высокого риска ПР;
- нет ясности при короткой шейки и беременности двойней.
Препараты прогестерона:
- показаны группе высокого риска — «асимптомные» женщины с анамнезом ПР;
- 17 α-гидроксипрогестерона капронат, синтетический прогестерон не рекомендуются из-за риска гестационного СД или антенатальной гибели плода;
- микронизированный прогестерон может назначаться группе риска.
5.3.1 Антибактериальная профилактика ПР:
Лечение бессимптомной бактериурии — более 105 бактерий в посеве.
Скрининг и лечение хламидийной инфекции per os (на выбор):
- азитромицин 1 г однократно;
- эритромицин (кроме эритромицина эстолата) 500 мг 4 раза/день 7 дней;
- амоксицилин 500 мг 4 раза/день 7 дней;
- джозамицин 500 мг 3 раза/день 7 дней.
Лечение сифилиса, гонококковой инфекции в группе высокого риска по гонорее.
Антибактериальная терапия при выявлении β-гемолитического стрептококка в микробиологических посевах.
Не рекомендуются антибиотики при целом плодном пузыре.
При анамнезе ПР скрининг и лечение бактериального вагиноза per os 7 дней (на выбор):
- метронидазол 500 мг 2 раза/день;
- метронидазол 250 мг 3 раза/день;
- клиндамицин 300 мг 2 раза/день.
Не рекомендуется:
- рутинный скрининг на патогенную и условно-патогенную флору нижних отделов половых путей группы низкого риска ПР;
- антибактериальная терапия при колонизации;
- в 1 триместре метронидазол и клиндамицин.
5.3.2 ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ
Профилактическое назначение антибиотиков во время ПР.
Первую дозу вводят за 4 часа до рождения ребенка.
Схемы (на выбор):
- ампициллин 2 г в/в сразу после диагностики ПР, далее по 1 г каждые 4 часа до родоразрешения;
- цефалоспорины 1 поколения — 1 г в/в, затем каждые 6 часов до родоразрешения;
- пенициллин 3 г в/в, затем по 1,5 г каждые 4 часа до родоразрешения (при высеве стрептококка группы В (БГС)
E.Хориоамнионит
Клинические симптомы:
При повышении температуры тела у беременной с ПРПО более 37,5 С˚ диагноз хориоамнионита ставится при наличии двух и более признаков:
•Тахикардия у матери более 100 уд/мин.
•Болезненность матки при пальпации.
•Гноевидные выделения из матки.
•Гнилостный запах амниотической жидкости.
•Тахикардия у плода более 160 уд/мин (риск инфицирования 50%).
•Лейкоцитоз со сдвигом формулы влево.
Развитие инфекции в первые 12 час после ПРПО свидетельствует о её существовании до разрыва оболочек. При развитии инфекции после 72 час безводного промежутка, ее причиной можно считать ПРПО.
Субклинический хориоамнионит.
В каждом случае повышения температуры тела у беременной, без видимых на то причин, следует заподозрить хориоамнионит и исключить флебит, инфекцию верхних дыхательных и мочевыводящих путей. Развитие родовой деятельности на фоне гипертермии повышает вероятность хориоамнионита. Отсутствие эффекта от токолиза является косвенным признаком инфицирования АЖ.