Эпилепсия и судорожный синдром
Содержание:
Признаки снижения порога судорожной готовности мозга (эпилепсия)
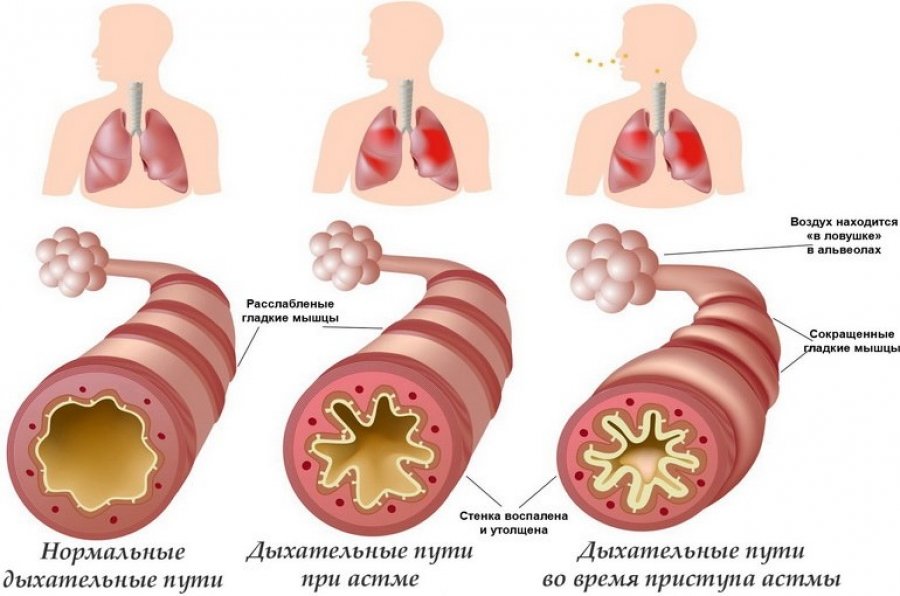
Судорожная мозговая готовность ― состояние, при котором увеличивается вероятность возбуждения коры головного мозга с последующим патологическим раздражением нервных окончаний, а также перестает срабатывать противосудорожная система в организме человека.
Виды порогов судорожной готовности:
- пониженный
(низкий); - повышенный
(высокий).
Примечание: этот порог является величиной индивидуальной для отдельных пациентов.
Возможные признаки
снижения ПСГ:
- Шаткость походки.
- Головные боли.
- Депрессивные состояния.
- Неврозы.
- Ухудшение мозговой деятельности.
- Снижение работоспособности.
Как проявляется эпилепсия: первые признаки
Как уже было сказано, симптомы при эпилепсии могут быть самыми разными. К ним относятся обмороки, судороги, спазм мышц, нарушение мировосприятия, слуховые и зрительные галлюцинации. Кроме того, у психически больных людей эпилептические признаки включают в себя резкие перепады настроения, вспышки агрессии и гнева.
️Считается, что первые признаки эпилепсии – это судороги. Но на самом деле перед судорогами все больные испытывают ощущения, которые учёные назвали аурой. Аура – это сочетание различных необычных ощущений: галлюцинаций, головокружения, тошноты, резкого подъёма или спада настроения. Иногда эпилептики чувствуют только ауру. Но чаще всего она является первым сигналом того, что вот-вот начнётся приступ.
После ауры может произойти обморок, оцепенение, спазм мышц или их непроизвольное расслабление
Поэтому так важно прислушиваться к своим ощущениям, чтобы своевременно занять безопасную для себя и окружающих позицию
Признаки эпилепсии у взрослых
️Существуют определённые специфические симптомы эпилепсии, которые позволяют отличить её от других болезней.
️Во-первых, у больных во время приступа зрачки не реагируют на свет. Они максимально расширены.
️Во-вторых, эпиприступ длится от нескольких секунд до нескольких минут. После него человек сильно устаёт, чувствует сонливость и слабость.
️Нельзя однозначно сказать, как проявляется эпилепсия у взрослых. Всё зависит от тяжести заболевания, состояния здоровья больного, причин возникновения болезни. Чаще всего больные заранее чувствуют признаки начала эпилепсии – неприятные ощущения, панические атаки, тошноту и головокружение. Такие симптомы эпилепсии у взрослых позволяют своевременно выпить лекарства и предупредить приступ.
Признаки эпилепсии у ребёнка
️Предвестники эпилепсии у детей – это различные неврологические заболевания, при которых часто происходят судороги. Так, родителям преждевременно рождённых детей врачи часто задают вопросы о наличии судорог, нервного тика или резких непроизвольных движений.
️То, как проявляется эпилепсия у детей, зависит от их возраста и развития. Груднички во время приступа резко подымают согнутые руки и ноги вверх вместе с головой. После года эпиприступ уже больше похож на обычные судороги.
️Первые признаки эпилепсии у ребёнка с задержкой психомоторного развития – резкие и частые падения, замирания, тонико-клонические приступы. Иногда они сочетаются и с другими болезнями – энурезом, расстройствами поведенческих реакций и т. д.
️Симптомы эпилепсии у ребёнка можно не заметить, особенно если болезнь протекает в лёгкой форме. Поэтому точно выявить заболевание может только высококвалифицированный врач после комплексного обследования пациента.
Симптомы и синдромы эпилептической энцефалопатии
Синдром Айкарди (Ранняя миоклоническая энцефалопатия, неонатальная миоклоническая энцефалопатия). Дебютирует всегда в раннем неонатальном периоде. Судорожные манифестации могут проявляться: парциальным или фрагментарным мигрирующим миоклонусом; массивными миоклониями; парциальными двигательными приступами; тоническими инфантильными спазмами. В неврологическом статусе – пирамидные симптомы; дистонические позы и движения. Развитие детей имеет тенденцию к замедлению или к остановке развития. Умственное развитие нулевое или крайне низкое, отсутствует фиксация взгляда за перемещающимся объектом. Большинство пациентов из тех, кто выживает, находятся в вегетативном состоянии. При нейровизуализации выявляются очаговые изменения. На ЭЭГ – характерные изменения по типу «гипсаритмии».
Читать также Острое нарушение мозгового кровообращения (ОНМК) — причины, классификация
Синдром Отахара, или ранняя инфантильная ЭЭ с угнетением-вспышкой (Ohtahara et al, 1976). Дебютирует на первых месяцах жизни. Для данной формы заболевания характерны: задержка психомоторного развития, ранняя смертность, тонические спазмы – положения тела с согнутым вперед туловищем за счет сокращения мышц (до 100-300 в сутки, длительностью приступа до 10 секунд, с интервалом между спазмами до 9-15 секунд, кластер 10-40 приступов). Могут наблюдаться парциальные моторные припадки, гемиконвульсии, альтернирующие тонико-клонические судороги у 30%. Угнетение-вспышка на ЭЭГ.
Синдром Веста. Самая частая форма среди ранних эпилептических энцефалопатий – до 40% (частота встречаемости 2,9-4,5 на 100 тыс. детей. Диагностические критерии: инфантильные спазмы, отставание в интеллектуальном развитии, гипсаритмия на ЭЭГ. У 75 % детей – двигательные расстройства: геми- и тетрапарезы, нарушение мышечного тонуса, вплоть до атонии. На КТ, МРТ – агенезия мозолистого тела, пахигирия, микроцефалия, атрофия долей головного мозга. Контроль над приступами при инфантильных спазмах может быть достигнут на низких дозах топирамата (3-9 мг/кг/сутки). Применяются препараты вальпроевой кислоты (депакин, конвулекс по 60 мг/кг/сутки), синактен-депо (0,04 мг/кг/сутки). После 1 года и до 7 лет синдром Веста преобразуется в синдром Леннокса-Гасто с характерными изменениями на ЭЭГ в виде диффузной медленной пик-волновой активности билатерально и синхронно частотой 1,5-2,5 Гц.
Эпилептические энцефалопатии также могут наблюдаться при ряде заболеваний:
- эпилептический статус в фазу медленного сна и синдром продолжительных комплексов спайк-медленная волна в фазу медленного сна;
- с-м Ретта;
- с-м Ландау-Клеффнера;
- миоклонический статус при непрогрессирующих ЭП;
- гемимегалэнцефалия;
- туберозный склероз;
- с-м Штурге-Вебера;
- отдельные с-мы, вызванные хромосомными изменениями;
- пиридоксиновая зависимость.
Читать также Эпилептический статус — виды, стадии, лечение
Синдром Ретта. Генетически обусловленная наследственная ЭП. Частота синдрома – 1:10000-15000. Заболевание носит спорадический характер. Ген, ответственный за синдром Ретта, локализован на хромосоме X в участке Xq28. Для заболевания характерны стереотипные движения («мытьё рук»), формирование микроцефалии, дыхательные расстройства, судороги (тонико-клонические, миоклонические и другие), сколиоз и другие костные деформации, психические и двигательные нарушения.
Лечение с-ма Ретта: диета с большим содержанием жиров (кетогенная), частые кормления через 3-4 часа небольшими порциями, антиконвульсантная терапия (карбамазепин, вальпроат натрия, ламотрижин, кеппра), лечебная физкультура, психологическая помощь.
В ряде случаев можно наблюдать определенную эволюцию различных эпилептических синдромов и форм эпилепсии. Так зачастую с-м Отохара эволюционирует в с-м Веста, с-м Веста – в с-м Леннокса-Гасто, детская абсансная эпилепсия (ДАЭ) – в юношескую абсансную эпилепсию (ЮАЭ), доброкачественная миоклоническая эпилепсия раннего возраста (ДМЭРВ) – в ювенильную миоклоническую эпилепсию Янца, роландическая – в детскую затылочную эпилепсию.
Виды парциальных приступов
Сенсорный парциальный приступ сопровождают галлюцинации:
- Вкусовые.
- Зрительные.
- Слуховые.
Вид галлюцинаций зависит от локальности очага поражения в определенном месте. У человека может присутствовать чувство онемения некоторых частей тела.
Вегетативный парциальный приступ является итогом повреждения височной доли. Он характерен следующей симптоматикой:
- Обильное потоотделение.
- Сонливость.
- Депрессивное состояние.
- Частое сердцебиение.
При переходе парциальной эпилепсии в генерализованную происходит поражение одновременно обоих полушарий. Подобные приступы характерны для 40% пациентов. В данном случае видом эпилепсии специалисты называют абсанс. Такой недуг встречается у детей и подростков.
Заболевание в большей степени характерно для девочек
. С виду приступ выглядит как обморок, переходящий в состояние ступора. Количество абсансов может достигать до 100 случаев за день. Подобное состояние могут активизировать такие факторы как:
- Плохой сон.
- Вспышки яркого света.
- Фаза менструального цикла.
- Пассивное состояние.
Первая помощь
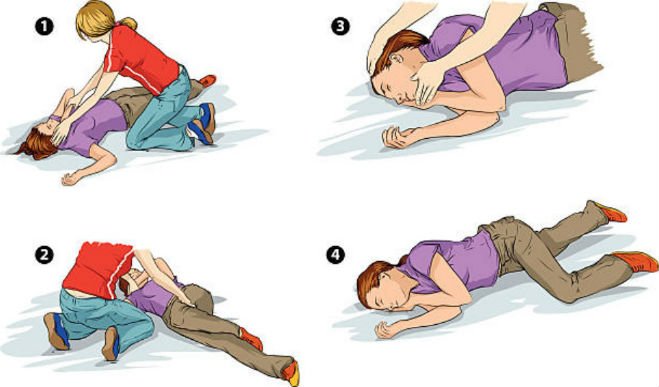
Первая помощь эпилептику осуществляется следующим образом:
- Определить, что у больного действительно наступил приступ.
- Голову больного во избежание западания языка и удушья нужно повернуть набок.
- Если у эпилептика наблюдается рвотный конфликт, его следует перевернуть набок, чтобы он не захлебнулся.
- Больного нужно положить на абсолютно ровную поверхность и поддержать его голову.
- Человека ни в коем случае нельзя подвергать транспортировке, сдерживать судороги, делать искусственное дыхание, а также разжимать зубы.
- С момента окончания приступа больному нужно дать возможность прийти в себя.
Лечение
Ещё 20 лет назад эпилепсия считалась пожизненным диагнозом, однако и сейчас вопрос, излечима ли она, стоит на первом месте. Медицинская статистика показывает, что регулярный приём ПЭП (противоэпилептических препаратов) с соблюдением чёткой дозировки способен навсегда избавить от приступов или значительно облегчить состояние больного. Какой именно препарат подобрать, решает невролог после получения результатов анализов. Из наиболее популярных средств выделяют:
- Карбамазепин (Финлепсин) – противосудорожный препарат, нормотимик, относящийся к группе производных карбоксамида. Оказывает анальгезирующее, антипсихотическое, противоэпилептическое действие.
- Окскарбазепин (Трилептал) – назначается при простых и сложных парциальных эпиприступах с потерей или без потери сознания.
- Вальпроевая кислота (Вальпарин) – противосудорожное средство, нормотимик. Используется при биполярном аффективном расстройстве, тиках, эпилепсии, судорогах, спазмах.
- Ламотриджин – используется при парциальных и генерализированных приступах, тонико-клонических судорогах, синдроме Леннокса-Гасто.
- Феназепам – применяется при фобиях, тревожности, неврастении, тиках, бессоннице, эпилепсии, расстройствах вегетативной нервной системы.
Если выбранное лекарство не оказывает положительного действия, то специалист либо увеличивает дозу, либо назначает другое средство. Отмена терапии ПЭП происходит постепенно, в течение полугода и более.
Кроме приёма медпрепаратов пациенту необходимо соблюдать некоторые условия лечения:
- придерживаться правильного, сбалансированного питания;
- не пить алкоголь, не принимать наркотических веществ, не курить;
- не злоупотреблять крепким чаем и кофе;
- не допускать перегрева, переохлаждения, переедания;
- избегать стрессовых ситуаций и других раздражающих факторов, провоцирующих очередной судорожный эпизод.
Судороги как проявление заболевания
— Елена Николаевна, могут ли судороги быть проявлением какого-то заболевания?
— Если не останавливать внимание на редких генетических и аутоиммунных заболеваниях, то причинами возникновения судорожного спазма могут стать:
-
проблемы с опорно-двигательным аппаратом (остеохондроз, артрит, поясничный радикулит) – патологические процессы в позвоночнике нарушают кровоснабжение мышц;
-
варикозное расширение вен – застой крови в венах затрудняет питание мышц, заболевание часто осложняется при беременности, а также у лиц пожилого возраста;
-
неврологические заболевания – поврежденные нервные волокна не в состоянии проводить нервные импульсы от ЦНС к мышечным тканям;
-
болезни печени — токсические вещества скапливаются в крови и вызывают спазмы;
-
эндокринологические заболевания – гипогликемия (низкий сахар крови) приводит к возникновению судорог;
-
кардиологические заболевании — при нарушениях сердечного ритма возникают судорожные приступы.
-
обезвоживание, дефицит электролитов (например, если активно пить исключительно дистиллированную воду) так же создают дисбаланс в механизме сокращения и расслабления мышц;
Кроме того, беременные женщины, женщины в постменопаузе часто подвержены гипокальциемии ( низкое содержание кальция в крови), которое приводит к остеопорозу и судорогам.
Лечение
Терапия эпилепсии должна быть комплексной, регулярной и продолжительной. Смысл лечения состоит в том, что больной принимает ряд препаратов: противосудорожные, дегидратационные и общеукрепляющие. Но долгосрочное лечение обычно состоит из одного препарата (принцип монотерапии), который оптимально подбирается под каждого больного. Доза подбирается эмпирически: количество действующего вещества повышают до тех пор, пока приступы не пропадут полностью.
Когда эффективность монотерапии низка – назначается два препарата или больше. Следует помнить, что внезапное прекращение приема препарата может привести к развитию эпилептического статуса и привести к смерти больного.
Как помочь при приступе, если вы не медик: если оказались свидетелем припадка – вызовите скорую помощь и засеките время начала приступа. Затем контролируйте ход: вокруг эпилептика уберите камни, острые предметы и все то, что может травмировать больного. Дождитесь, когда закончится приступ, и помогите бригаде скорой помощи транспортировать пациента.
Что нельзя при эпилепсии:
- трогать и пытаться держать больного;
- совать пальцы в рот;
- держать язык;
- класть что-то в рот;
- пытаться разжать челюсть.
Не нашли подходящий ответ?Найдите врача и задайте ему вопрос!
Основное лечение
До того, как лечить алкогольную эпилепсию, необходимо вывести алкоголика из запоя. Это должны делать специалисты, чтобы предупредить белую горячку и приступ. Такую процедуру можно проводить на дому или в стационаре. Затем приступают к медицинскому обследованию и комплексной терапии: медикаментозной, психотерапевтической, народными средствами.
Медицинское обследование
Обследование дает возможность уточнить масштабы и особенности болезни, определить тип эпилепсии. По результатам исследования назначают лечение алкогольной эпилепсии по схемам, которые изменяют после каждых эпилептических припадков.
Проводят МРТ, КТ и электроэнцефалографию. Дополнительно исследуют кровь, мочу, проходят ЭКГ и другие тесты, выявляющие сопутствующие болезни.
Типы алкогольной эпилепсии
Лечебные процедуры назначают в зависимости от типа припадка. Они бывают:
- идиопатическими: очевидная причина отсутствует;
- криптогенными: нет возможности определить причину;
- симптоматическими: выявлена вторичная причина;
- генерализованными: приступ проявляется с участием структур головного мозга;
- фокальными: приступ предопределяет часть головного мозга.
Вывод из запоя
Чтобы не допустить наступления делирии, соматических нарушений: резкого скачка АД, инфаркта, инсульта, истощения организма и эпилептического припадка, – проводится детоксикация – вывод яда из организма покапельным введением лекарственных средств. А именно:
- Устраняют кислородное голодание и улучшают клеточное питание антигипоксантами.
- Защищают головной мозг и восстанавливают обменные процессы в нервных тканях, улучшают память и проясняют мышление ноотропами и нейропротекторами.
- Предохраняют клетки от окислителей (свободных радикалов) антиоксидантами.
- Предотвращают чрезмерное сгущение (свертывание) крови антикоагулянтами.
- Защищают и улучшают функцию печени гепатопротекторами.
- Выводят этиловый спирт из крови растворами для внутривенных инфузий.
- Устраняют судороги магнезией, активизируют кровообращение в мозг «Пирацетамом», стабилизируют работу сердца «Панангином» с глюкозой 40%, витаминами, препаратами калия и магния, снотворными.
- Снимают аллергию антигистаминными средствами, нервно-психическое возбуждение – седативными.
Применение новых методов лечения
Противосудорожное лечение проводится медикаментами:
- «Фенобарбиталом»;
- «Гексамидином»;
- «Клоназепамом»;
- «Бензобамилом»;
- «Ацедипролом»;
Другими средствами с вальпроатом натрия.
Быстро и надежно устраняют алкогольную зависимость натуральным препаратом «Алкобарьер». Он вызывает отвращение к спиртосодержащим продуктам, помогает запустить процессы восстановления органов, которые начали разрушаться под воздействием спирта.
Индивидуально проводят лечение противоэпилептическими средствами: «Фенитоином», «Габапентином», «Топираматом», «Фелбаматом», – а также разнообразными транквилизаторами, антидепрессантами, седативными средствами. Индивидуально назначают физиотерапию и психотерапевтическую коррекцию, включая реабилитационную терапию.
Лечение при алкогольной эпилепсии поводят биоксеновой терапией и плазмаферезом.
С помощью биоксеновой терапии устраняются депрессия, озлобленность и агрессия после резкого отказа от алкоголя. Во время процедуры на больного надевают маску для вдыхания поступающей смеси: кислорода и ксенона. Она расширяет сосуды, улучшает состояние нервов, активизирует обменные процессы, повышает самочувствие и стабилизирует эмоции.
Плазмаферез проводят в стационаре:
посредством катетера кровь отводят из организма в аппарат;
в аппарате кровь очищают путем разделения на плазму и форменные элементы;
очищенную кровь вводят обратно в вену в течение 1,5 – 3 часов.
Народные методы
Предупреждают припадки ванны с добавлением отвара корня валерианы: 6 – 10 л. на 100 л. воды с температурой 38 – 40°С. Поможет при эпилептических приступах отвар из травы и порошок корней боярышника. Траву (2 ст. л.) запаривают кипятком (0,5 л.), дают настояться 2 часа и фильтруют. Принимают в течение дня. Порошок из высушенных корней употребляют по 1 г. за полчаса до каждого приема пищи.
Полезно вместо чая пить настой душицы: на 1,5 стакана кипятка – 3 ст. л. травы, настаивать 2 часа. Напиток можно совмещать с настоями корня валерианы (1 ст. л.), череды (1 стакан/сутки), а также семенами тмина (1 ч. л. порошка из семян запарить 1 стаканом кипятка, настоять ночь в термосе и пить по 1 ст. л. до еды) и корнем борщевика (порошок – 0,2 г.).
Что такое алкогольная эпилепсия, причины и симптомы
Алкогольная эпилепсия — это не отдельное заболевание, а группа патологических состояний, каждое из которых характеризуется повреждением структур головного мозга (теменной, височной и других). Большие дозы спиртного провоцируют судорожные и бессудорожные припадки. Причем проявления алкогольной эпилепсии в первый раз носит вариативный и не всегда предсказуемый характер.
Данное психическое расстройство обычно развивается в запущенных случаях (на второй или третьей стадии алкоголизма). Однако эпилептические приступы иногда наблюдаются у людей даже при разовом приеме спиртных напитков. Чаще подобные расстройства диагностируются у алкоголиков мужского пола в возрасте 30-40 лет.
Алкоголь при эпилепсии играет первостепенную роль при постановке диагноза. Расстройство выявляется в случаях, когда определена прямая взаимосвязь между употреблением спиртных напитков и очередным припадком.
Причины
Основной причиной развития этой формы эпилептического припадка является алкоголь, который вызывает токсическое поражение организма. Однако не всегда между этими обстоятельствами прослеживается прямая связь. Чтобы возникли симптомы алкогольной эпилепсии, нередко требуется воздействие следующих факторов:
- Продолжительность приема алкогольной продукции.
- Качество алкоголя. Чем больше примесей в спиртных напитках (суррогаты, денатураты), тем вероятнее наступление эпилептического припадка.
- Черепно-мозговые травмы в прошлом. Наличие повреждений увеличивает риск развития эпилепсии.
- Генетическая предрасположенность. Ряд форм психических расстройств передается по наследству. И алкоголь в данном случае выступает в качестве катализатора, запускающего процессы, которые ответственны за наступление эпилептического припадка.
- Сопутствующие патологии, которые привели к нарушению мозгового кровообращения. Частным случаем таких болезней является атеросклероз.
- Инфекционные заболевания, поразившие структуры головного мозга (менингит и другие).
https://youtube.com/watch?v=W2np-LeK8I0
Наличие указанных выше факторов может привести к эпилептическому припадку даже после однократного приема спиртного.
Симптомы
Большинство форм эпилепсии, включая алкогольную, развивается по единому сценарию. При этом специалисты выделяют симптомы перед приступом, которые помогают выявить скорое наступление припадка:
- интенсивные боли (особенно в руках, ногах и голове), приступы головокружения и тошноты;
- общая слабость;
- изменение личности (капризность, рассеянность и другое);
- спутанное сознание, нарушение речевого аппарата;
- слуховые и зрительные галлюцинации, расстройство вкуса;
- активное слюноотделение;
- спазмы в грудной клетке, хрипы при дыхании;
- посинение кожи в области носогубного треугольника.
О скором наступлении припадка свидетельствует так называемые ауры:
- снижение аппетита;
- высокая раздражительность;
- проблемы со сном (ранние пробуждения, слишком реалистичные сновидения).
При обследовании пациента на электроэнцефалограмме не выявляются очаги глиоза. О скором наступлении эпилептического припадка свидетельствует посинение или побледнение кожи. После этого возникают следующие явления:
- судороги (спазм) конечностей или всего тела;
- потеря сознания;
- рвотные приступы;
- закатывание глаз;
- запрокидывание головы назад;
- непроизвольный крик, возникающий из-за сужения просвета гортани;
- галлюцинации.
Важной особенностью алкогольной эпилепсии заключается в том, что характер приступов (интенсивность, продолжительность) обычно не меняется со временем. Однако у пациентов из-за продолжительного приема спиртосодержащих напитков развивается деградация личности
Причины возникновения эпилепсии
Эпилепсия — это собирательный термин для обозначения группы состояний, которые связаны с нарушением электрической активности мозга.
Распространенной причиной возникновения припадков является хронический алкоголизм. Чем чаще пациент употребляет спиртные напитки и чем выше их дозировка, тем больший риск того, что алкогольная зависимость проявится в виде эпилептического психоза. Также на динамике развития заболевания сказывается и качество алкогольных напитков. Чем ниже сорт спирта, тем больше в нем вредных токсичных примесей, и тем хуже его воздействие на здоровье человека. О влияние алкоголя на мозг пациента, которое проявляется в виде синдрома Вернике-Корсакова, мы уже рассказывали.
У многих людей с эпилепсией помимо алкоголизма нет объяснения этому заболеванию. Это называется идиопатическая эпилепсия.
Идиопатическая эпилепсия не проявляет никаких видимых повреждений головного мозга, которые могли бы объяснить, почему возникают симптомы. Наследственность играет важную роль в этом типе эпилепсии. Перспективы идиопатической эпилепсии относительно хорошие и после успешного лечения алкоголизма пациент может избавиться от приступов.
Характеристика
Парциальный – это означает частичный, очаговый, отдельный. Парциальные судороги – это такое состояние, которое характеризуется внезапным неконтролируемым сокращением мышц, что обусловлено повреждением отдельного участка (очага) головного мозга. Для фокальных (парциальных) форм типичны постиктальные (возникающие после приступа) нарушения, которые проявляются в виде преходящей (транзиторной) слабости в конечностях, слепоте, речевой дисфункции.
Генерализованный судорожный эпизод отличается от фокального приступа участием в патологическом процессе всех отделов коры. Классификация предполагает выделение сложных и простых приступов. Парциальные приступы сложной формы сопровождаются нарушением, потерей сознания, простые – протекают на фоне сохранения сознания. Моторные формы (с участием двигательного компонента):
- Автоматизмы (координированная, повторяющаяся двигательная активность).
- Атонические (ослабление или утрата мышечного тонуса) судороги.
- Клонические (ритмичные подергивания) судороги.
- Спазмы (неконтролируемое сгибание и разгибание верхних конечностей, туловища).
- Гиперкинетические (провоцирующие насильственные движения) судороги.
- Миоклонические (кратковременные подергивания нерегулярного характера) судороги.
- Тонические (длительное напряжение) судороги.
Различия между проявлениями разных форм приступов можно увидеть на видео презентации, где показаны судороги или судорожный синдром. Парциальность – это обособленность, что означает локальное расположение патологического очага, провоцирующего судорожные состояния. Патологический разряд на локальном участке мозга вызывает волну возбуждения, которая запускает механизмы развития приступа. Парциальные немоторные формы эпилептических пароксизмов:
- Дисфункция вегетативного отдела нервной системы (ощущение жара или озноба, учащенное сердцебиение, гиперемия – прилив крови, усиленное потоотделение, одышка, головокружение).
- Заторможенность (прекращение двигательной активности).
- Когнитивные нарушения (кратковременная утрата речи, появление галлюцинаций, перцептивных искажений, обусловленных расстройством восприятия).
- Сенсорные нарушения (появление зрительных, обонятельных, слуховых, вестибулярных, вкусовых ощущений).
- Эмоциональные нарушения (появление немотивированных эмоций – радости, беспокойства, тревоги, страха).

В большинстве случаев парциальные эпилептические припадки самостоятельно регрессируют в течение 1-2 минут. Корректное лечение в 30% случаев приводит к полному регрессу патологии, у 30% пациентов количество припадков сокращается наполовину. Адекватная фармацевтическая коррекция в течение длительного времени в 60% случаев приводит к сокращению количества эпизодов, что позволяет впоследствии отказаться от постоянного приема лекарств.
Хирургическое лечение эпилепсии
В 20% случаев практикуется хирургическое лечение эпилепсии. Основные показания к нему:
- доказанная неэффективность медикаментозной терапии или непереносимость антиконвульсантов;
- возможность определить точную локализацию эпилептогенного очага;
- уверенность в том, что та часть головного мозга, где происходит избыточная активизация нейронов, не отвечает за жизненно важные функции.
Суть операции заключается в резекции опухоли или того участка головного мозга, который провоцирует эпилептические приступы. Чаще всего удаляется фрагмент лобной доли. Данная зона отвечает за эмоции и память, но эти функции не страдают, так как их выполнение берут на себя другие участки.
У детей во многих случаях поражается сразу несколько долей мозга.
Если все они находятся в рамках одного полушария, то проводится его резекция (гемисферэктомия). Чем раньше проведена операция, тем больше шансов на успех.
Если невозможно определить локализацию эпилептогенного очага или удалить эту зону мозга, но пациент страдает от частых генерализованных приступов, показана каллозотомия – рассечение мозолистого тела.
Эта структура соединяет правое и левое полушария. При нарушении ее целостности останавливается распространение судорожной активности. В результате предупреждаются атонические судороги и связанные с ними травмы. Побочным эффектом каллозотомии может быть снижение интеллектуальных способностей.
Эффективность хирургического лечения – 80-90%. При сохранении приступов практикуется электростимуляция блуждающего нерва с помощью генератора, вживляемого под кожу. Кроме того, снизить частоту припадков помогает кетогенная диета, при которой в рационе преобладают жиры.
Для постановки диагноза «эпилепсия» необходимо провести дифференциальную диагностику. Диагностика эпилепсии и виды обследований — тема нашей статьи.
Эпилепсия бывает не только врожденной, но и приобретенной. В каких случаях у человека возникает риск возникновения приобретенной эпилепсии, вы узнаете из этой информации.
Эпилепсия – тяжелое заболевание, которое в современных условиях можно контролировать с помощью правильно подобранных медикаментов. Это позволяет пациентам жить полноценной жизнью: заниматься спортом, путешествовать, водить авто.
Однако следует помнить, что приступ может быть спровоцирован приемом алкоголя, недосыпанием, зрительными раздражителями (при некоторых формах болезни), сильным стрессом. Даже в случае стойкой ремиссии людям с эпилепсией противопоказаны экстремальные занятия – альпинизм, дайвинг, высотные работы, так как риск возникновения припадка все равно остается.
Первая помощь при эпилепсии
В большинстве случаев припадок начинается внезапно, поэтому людям, окружающим больного, нужно знать, как правильно оказать помощь пострадавшему. Необходимо принять меры, чтобы обезопасить больного от травмирования. Могут потребоваться мероприятия, направленные на нормализацию работы сердца при его остановке. Кроме того, нужно проследить, чтобы не произошло блокирование дыхательных путей запавшим языком или рвотными массами.
Кроме того, обязательно нужно обращаться к врачу, если припадки следуют один за другим и состояние больного не улучшается. Направленное лечение требуется человеку даже после приступа.
Общие рекомендации
Можно выделить ряд рекомендаций, которых следует придерживаться при оказании первой помощи во время припадка.
- По возможности нужно придержать больного, чтобы он не упал и не травмировался.
- При необходимости следует блокировать движения пострадавшего, но делать это нужно крайне аккуратно.
- Под конечности и голову больного следует подложить мягкие предметы.
- Ремень и пуговицы нужно расстегнуть.
- Кроме того, чтобы во время судорожного припадка больной не захлебнулся рвотными массами и пеной, следует повернуть его голову набок.
- Если наблюдается сильное сжатие челюстей, не нужно пытаться разомкнуть их руками. Лучше для этой цели подойдет твердый предмет, обернутый мягкой тканью.
- После припадка следует успокоить больного.
При легких проявлениях — абсансах
Абсансные припадки на фоне повышения эпилептиформной активности мозга нередко протекают незаметно для окружающих. Если подобный припадок был выявлен, не следует тормошить больного и пытаться привести его в норму. Лучше дождаться окончания припадка, а затем доставить человека в медицинское учреждение.
При психомоторных всплесках
При психомоторных всплесках больной начинает выполнять автоматические действия. При этом он не осознает свои действия, воспринимая окружающую действительность в искаженном виде. Такой припадок может сопровождаться повышением тревожности и ощущением страха.
По возможности стоит оградить человека от совершения безрассудных действий. После завершения припадка у пострадавшего нередко наблюдается амнезия. Больному следует дать хорошо выспаться. После этого нужно убедить его в необходимости посещения врача.
Причины возникновения у взрослого человека
Первые приступы эпилепсии у взрослых могут появиться по целому ряду причин, причем никогда нельзя предугадать, что послужит катализатором манифестации болезни.
Чаще всего называют наследственный фактор, но совсем не обязательно, что он сыграет свою роль. Склонность к болезни закодирована в генах и передается следующему поколению. При создании неблагоприятных условий она преобразуется в болезнь.
После запоя
Этиловый спирт – сильный яд.
При хроническом алкоголизме, доставляемый кровью к клетками мозга, он вызывает их кислородное голодание и смерть.
Начинаются необратимые патологические процессы в коре мозга, приводя к припадкам.
Первый приступ случается как раз в алкогольном опьянении и длится несколько секунд, но при систематических запоях краткие эпизоды случаются все чаще и длятся дольше.
Чаще всего среди предков такого больного можно найти людей, страдавших хроническим алкоголизмом либо эпилепсией.
После травм
Это редкое, но излечимое заболевание. Лечение осложняют тяжелые осложнения, присоединяющиеся к основной патологии, которая чаще всего появляется после травмы коры головного мозга, или нарушения кровоснабжения.
После инсульта
Эпилепсия нередка после инсульта, когда мозг пожилого человека весьма изношен и не справляется с последствиями инфаркта ткани.
Вероятность ее возникновения при геморрагическом ударе в два раза выше, чем при ишемическом.
Почти всегда эпилепсия возникает, если пострадала кора мозга и почти никогда – при поражении мозжечка, гипоталамуса и глубоких слоев мозга.
Другие факторы
Принято различать два ряда причин: первичные и вторичные.
Первичными могут стать:
- наследственность;
- внутриутробная инфекция;
- родовая травма.
Вторичная развивается после негативного внешнего воздействия на головной мозг. К таким причинам можно отнести:
- инфекции (менингит, энцефалит);
- опухоли;
- аномалии сосудов мозга;
- переутомление и стрессы.