Кесарево сечение
Содержание:
- Альтернативные варианты разрезов
- Проведение операции «кесарево сечение»
- Основные показания к рефлексотерапии
- Болезни (синдромы) нервной системы и органов чувств:
- Психические расстройства:
- Болезни глаза и его придатков:
- Болезни системы кровообращения:
- Болезни органов дыхания:
- Болезни (синдромы) органов пищеварения:
- Болезни (синдромы) кожи и подкожной клетчатки:
- Болезни (синдромы) костно-мышечной системы и соединительной ткани:
- Сроки госпитализации и подготовка
- Показания к экстренной операции кесарева сечения
- Что такое кесарево сечение
- Восстановление после чревосечения и возможные последствия операции
- Где законодательно закреплены показания к кесареву сечению
- Кесарево сечение: за и против
- Преимущества естественных родов
- Как осуществляется гастроскопия. Гастроскопия во сне
Альтернативные варианты разрезов
Помимо поперечного разреза матки по Гусакову, может быть проведены такие альтернативные варианты:
- низкий вертикальный (в нижнем сегменте вблизи перехода в шейку);
- классический дугообразный по Дерфлеру (поперечный над лобком);
- Т-образный или в виде буквы J (вертикальный продлевают в сторону или добавляют поперечный);
- классический вертикальный (по средней линии);
- поперечный от одной трубы к другой.
Выбор зависит от вида операции (плановая или по экстренным показаниям), расположения плода, наличии рубца на матке.
Кесарево сечение по Гусакову проводят в нижнем сегменте матки поперечным разрезом, его продлевают в стороны, раздвигая пальцами. Этот метод позволяет снизить интенсивность послеоперационного кровотечения, но возникают сложности при ушивании раны на стенке матки.
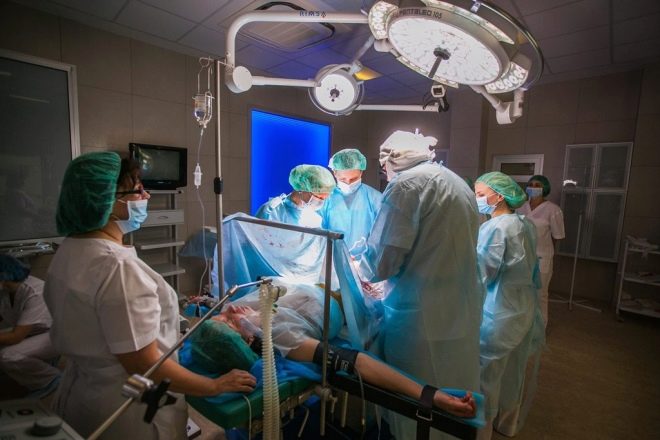
Проведение операции «кесарево сечение»
Операция проводится в стационарных условиях при наличии специального оборудования и квалифицированных специалистов. Проводится с согласия роженицы или ее близких.Перед плановой операцией необходимо отказаться от приема пищи с вечера, показана клизма, выведение мочи из мочевого пузыря катетером.
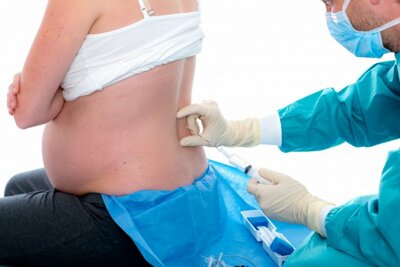 При КС применяют 2 вида анестезии: общую и регионарную (спинномозговую, или эпидуральную).Общая анестезия применяется при срочной операции, в том случае, когда существует угроза здоровью матери или ребенка. Она проще в техническом отношении, действует быстрее и эффективнее, но имеет недостатки, т.к. анестезирующие медикаменты оказывают отрицательно действие, как на мать, так и на ребенка. К кормлению малыша можно приступить только на 2-3 сутки.Эпидуральная анестезия, по сравнению с общей, является более сложной. Преимущество эпидуральной анестезии в том, что она не влияет негативно на ребенка и минимально воздействует на мать. В процессе операции будущая мама находится в сознании. Прикладывать ребенка к груди можно сразу после операции.
При КС применяют 2 вида анестезии: общую и регионарную (спинномозговую, или эпидуральную).Общая анестезия применяется при срочной операции, в том случае, когда существует угроза здоровью матери или ребенка. Она проще в техническом отношении, действует быстрее и эффективнее, но имеет недостатки, т.к. анестезирующие медикаменты оказывают отрицательно действие, как на мать, так и на ребенка. К кормлению малыша можно приступить только на 2-3 сутки.Эпидуральная анестезия, по сравнению с общей, является более сложной. Преимущество эпидуральной анестезии в том, что она не влияет негативно на ребенка и минимально воздействует на мать. В процессе операции будущая мама находится в сознании. Прикладывать ребенка к груди можно сразу после операции.
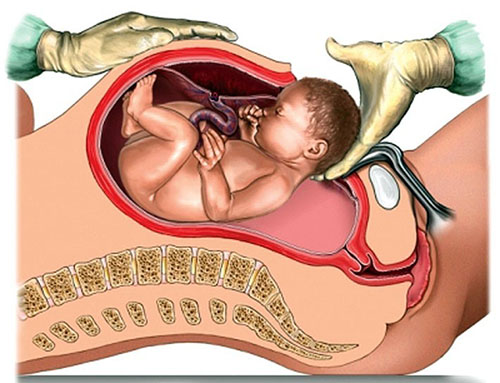
При КС используют 2 вида сечения: продольный (классический) и поперечный (в нижней части матки). К классическому разрезу прибегают в экстренном случае, когда существует угроза для матери или ребенка. Верхняя часть матки особенно богата кровеносными сосудами, поэтому при ее разрезе кровопотеря больше, чем при поперечном, а рубец менее прочен и может разойтись при последующей беременности.Кесарево сечение с поперечным разрезом делается по истонченной, удлиненной нижней части матки, позади мочевого пузыря. При этом способе потеря крови значительно меньше, вероятность спаек снижается, т.к. разрез закрыт брюшиной и мочевым пузырем.
Операция длится обычно от 35 мин до 1,5 часов в зависимости от сложности, патологии и выбранного вида сечения.
Основные показания к рефлексотерапии
Болезни (синдромы) нервной системы и органов чувств:
- Болезни вегетативной нервной системы, идиопатическая периферическая вегетативная невропатия (симпатоганглиониты и т.п.).
- Атипичная лицевая боль.
- Болезни лицевого и тройничного нервов, болезни других черепных нервов.
- Болезни нервных корешков и сплетений, синдром фантома конечности.
- Мононевриты конечностей и множественные невриты, невропатии.
- Мигрень.
Психические расстройства:
- Невротические расстройства: невроз беспокойства (тревоги), фобии невротические, истерический невроз, невроз навязчивости, невротическая депрессия, неврастения, ипохондрический невроз, невротические головные боли.
- Фригидность и импотенция.
- Хронический алкоголизм, токсикомании, табакокурение.
- Нарушение физиологических функций психогенной этиологии (психогенная кривошея и др.).
- Тики, энурез.
Болезни глаза и его придатков:
- Хронический конъюнктивит, блефароконъюнктивит и блефарит (аллергические).
- Нарушения рефракции и аккомодации (умеренно выраженные).
- Неврит зрительного нерва (с умеренно выраженным снижением зрения).
Болезни системы кровообращения:
- Эссенциальная гипертензия, гипертоническая болезнь (I и II стадии).
- Хроническая ишемическая болезнь сердца (без выраженных изменений на ЭКГ).
- Атеросклероз (ранние стадии).
- Синдром (болезнь) Рейно.
- Варикозная болезнь, трофические язвы.
- Геморрой (наружный и внутренний).
- Гипотензия.
Болезни органов дыхания:
- Хронический ринит, фарингит, тонзиллит, аллергический ринит, хронический ларинготрахеит.
- Хронический бронхит, бронхиальная астма.
Болезни (синдромы) органов пищеварения:
- Хронический гингивит, пародонтоз, стоматит, глоссодиния, глоссалгия.
- Язвенная болезнь желудка и двенадцатиперстной кишки.
- Гастрит и дуоденит, гастроэнтерит и колит неинфекционной этиологии.
- Диспепсия и другие функциональные расстройства желудка.
- Запор.
- Холецистит хронический некалькулезный, дискинезии желчных путей.
- Хронические циститы, цисталгия.
- Вагинит и вульвит, цервицит и эндоцервицит.
- Нарушение менструального цикла, маточные кровотечения, климактерический синдром.
Болезни (синдромы) кожи и подкожной клетчатки:
- Себорейный дерматит, экзема, нейродермит.
- Псориаз.
- Зуд и родственные состояния.
- Крапивница, ангионевротический отек.
Болезни (синдромы) костно-мышечной системы и соединительной ткани:
- Ревматоидный артрит (с нарушением функции суставов I-II стадии).
- Травматическая артропатия, хроническая посттравматическая артропатия.
- Деформирующий остеоартроз и связанные с ним нарушения.
- Аллергический артрит.
- Болезни межпозвонковых дисков (с различными неврологическими нарушениями – корешковыми синдромами) – шейные, грудные, пояснично-крестцовые радикулиты, ишиас, люмбаго.
Сроки госпитализации и подготовка
В современной акушерской практике кесарево сечение как способ родоразрешения встречается примерно в 15% всех родов, а в некоторых регионах число оперативных родов достигает 20%. Для сравнения – в 1984 году доля хирургических родов составляла не более 3,3%. Такой рост популярности операции специалисты склонны связывать с общим снижением рождаемости, с ростом числа женщин, которые задумываются о первенце лишь после 35 лет, а также распространенностью ЭКО.
На долю плановых операций отводится примерно 85-90% всех чревосечений. Экстренные операции проводят достаточно редко, только по жизненным показаниям.
Если женщине предстоит кесарево сечение, то решение о сроках операции может приниматься как на ранних сроках, так и в конце срока вынашивания. Это связано с теми причинами, по которым самостоятельные роды невозможны. Если показания абсолютные, то есть неустранимые (узкий таз, более двух рубцов на матке и т. д.), то вопрос об альтернативах с самого начала не ставится. Понятно, что другого способа родоразрешения быть не может.
Рассчитать срок беременности
В иных случаях, когда основания для операции обнаруживаются позднее (крупный плод, патологическое предлежание плода и т. д.) решение о проведении оперативных родов принимают лишь после 35 недели беременности. К этому сроку становятся понятными размеры плода и его предположительный вес, некоторые детали его расположения внутри матки.
Многие слышали, что дети, которые появляются на свет на 36-37 неделе, уже вполне жизнеспособны. Это так, но риск медленного созревания легочной ткани у конкретного ребенка существует, а это может стать причиной развития дыхательной недостаточности после родов. Поэтому Минздрав во избежание ненужных рисков рекомендует проводить плановую операцию на сроке после 39 недели беременности. К этому сроку легочная ткань полностью созревает почти у всех детей.
Если нет показаний к более ранней операции, то направление в роддом в женской консультации выдается в 38 недель. За несколько дней женщина должна лечь в стационар и начать подготовку к предстоящим хирургическим родам. Подготовка – важный этап, от которого во многом зависит то, насколько успешно и без осложнений пройдет операция и послеоперационный период.
В день госпитализации у женщины берут необходимые анализы. К ним относятся общий анализ крови, анализ на определение и подтверждение группы крови и резус-фактора, биохимический анализ крови, а в некоторых случаях и коагулограмма для определения скорости свертываемости крови и других факторов гемостаза. Делают общий анализ мочи, проводят лабораторное исследование мазка из влагалища.
Пока лаборанты делают эти анализы, лечащий врач собирает полный и подробный акушерский анамнез своей пациентки – количество родов, абортов, выкидышей, наличие в анамнезе замершей беременности, другие операции на репродуктивных органах.
Также исследуют состояние малыша. Делают УЗИ для определения его расположения в матке, размеров, главным из которых является диаметр головки, рассчитывают предполагаемый вес малыша, определяют расположение плаценты относительно передней стенки матки, на которой и планируется проводить разрез. Проводят КТГ для определения частоты сердечных сокращений малыша, его двигательной активности и общего состояния.
Примерно за сутки женщина встречается с анестезиологом. Доктор выявляет наличие показаний и противопоказаний к определенным видам наркоза, вместе с женщиной планирует ее анестезию, не забыв рассказать, как она будет действовать, сколько по времени и каковы ее побочные эффекты. После того как пациентка подписывает информированное согласие на проведение эпидуральной, спинальной или общей анестезии, ей назначают средства премедикации.
С вечера предыдущего дня запрещено есть. Утром в день операции запрещено и есть, и пить. Женщине делают клизму для очищения кишечника, бреют лобок, переодевают в стерильную рубашку.
После подготовительных мероприятий женщину отводят в операционную. Там к назначенной операции все готово. Ее уже дожидаются хирургическая бригада и врач-анестезиолог, который, собственно, и начинает первый этап операции – обезболивание.
Показания к экстренной операции кесарева сечения
Решение об оперировании принимается в активной стадии родов при:
- Отсутствии родовой деятельности (если после 16 – 18 часов шейка медленно раскрывается).
- Выпадении пуповины. Она может сжаться, что затруднит приток кислорода к крохе.
- При выявлении гипоксии. В таких условиях во время схваток ребенок может задохнуться.
Экстренное кесарево сечение могут проводить и в других случаях, которые создают угрозу жизни и здоровью роженицы и ее малыша.
Обратите внимание! Обвитие пуповиной не является четким показанием к КС, хотя врачи могут предлагать такой способ роженице. Там все зависит от длины самой пуповины, и типа обвития (тугое, нетугое, однократное, двукратное)
У кесарева сечения есть не только минусы, но и плюсы для матери и ребенка.
Что такое кесарево сечение
Современные врачи уже не могут обходиться только естественными родами, кесаренных женщин в России и во всем мире становится все больше, а перечь показаний к операции постепенно расширяется.
Происхождение кесарева сечения
Что общего у слов «цезарь» и «кесарь»? Оказывается, они оба обозначают «властелин». Легенда гласит, что во время болезненных схваток мать Юлия Цезаря скончалась, и акушеры, теряющие нерожденного малыша, вынуждены были разрезать живот, вынуть кроху искусственно. Эксперимент удался, и ребенок остался жив, а хирургическое вмешательство получило название «кесарева сечения».
Сегодня детей-кесарят становится все больше, их количество составляет 25% от всех малышей. Более половины родоразрешений происходит благодаря кесареву сечению в Бразилии, Египте. В Китае прибегнуть к операции может любая женщина по собственному желанию.
Страны, где кесарево сечение проводят крайне редко нуждаются в обновлении системы здравоохранения. Это Нигер, Эфиопия. Там количество кесарят от общего числа рожденных малышей не более 2%.
Показания к проведению кесарева сечения
В России операция кесарево сечение проводится только по медицинским показаниям. Их перечень исчерпывающий, и наличие одного лишь желания беременной женщины таковым являться не может. Именно поэтому некоторые пары, которые боятся рожать естественным путем, прибегают к помощи акушеров-гинекогологов за границей.
Абсолютные показания для операции:
- Проблемы с тазом: слишком узкий от природы (со 2 по 4 степень), сильно деформированный.
- Осложнение беременности: предлежание плаценты (полное либо частичное (в случае сохранения до конца беременности)).
- Отслойка плаценты, влекущая острую гипоксию плода, что неизбежно влечет кислородное голодание, а в случае неоказания срочной медицинской помощи – смерть младенца.
- Острая гипоксия по иным причинам.
- Высокая вероятность разрыва матки.
- Несостоятельный рубец на матке (чаще всего становится известно заранее, во время беременности на УЗИ).
- Появление многочисленных рубцов на стенках влагалища, на шейке матки (мешают органам растягиваться и раскрываться).
- Эклампсия (гестоз, сопровождающийся судорогами, потерей сознания).
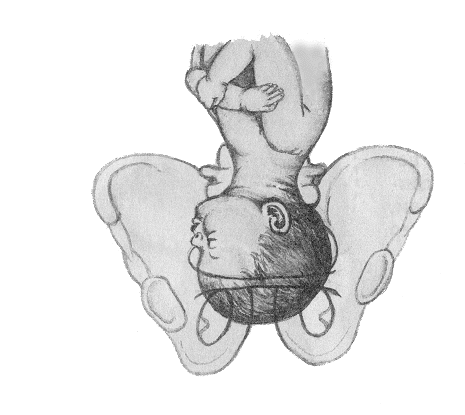
- Ребенок находится в матке поперек.
При наличии хоть одного указанного фактора роды естественным путем считаются невозможными. Врачи вынуждены кесарить женщину, поскольку имеется реальная угроза жизни будущего ребенка и его мамы.
Относительные показания кесарева сечения:
- Переношенная беременность (прохождение по родовому каналу затруднительно, кости головки не готовы сжаться в нужной степени, они стали плотнее).
- Вес плода более 4 кг (головное положение) и 3,600 кг (тазовом).
- Узкий таз 1 степени.
- Хроническое кислородное голодание плода (длительная гипоксия).
- Порок развития матки.
- Тазовое положение плода в совокупности с другими факторами.
- Рубец на матке после предыдущего кесарева.
- Слабость родовой деятельности на третьем этапе родов.
- Сильный варикоз влагалища и вульвы.
- ВИЧ мамы, инфекционные заболевания половых путей, не вылеченные во время беременности.
- Предшествующее беременности бесплодие, предшествующие выкидыши, мертворождения, эко в анамнезе роженицы.
- Гестоз.
- Симфизит более 12 мм, выявленный посредством УЗИ.
- Некоторые заболевания роженицы: сахарный диабет, проблемы с сердцем, почками, миопия в высшей степени.
- Возрастной рубеж в 35 лет.
Относительные показания для кесарева анализирует врач, решение о способе родоразрешения в каждом случае будет индивидуальным. Операцию в таких случаях медики предпочитают самостоятельным родам в связи с тем, что она дает больше шансов на благоприятный исход для обоих участников родов. Многое в этом вопросе зависит от врача, готов ли он пойти на риск.
Противопоказания к операции:
- Инфекционные заболевания кожи беременной в области предполагаемого разреза.
- Гибель плода до рождения.
- Врожденные пороки плода, несовместимые с жизнью.
Многие беременные, страшась боли схваток и раскрытия шейки матки, пытаются найти врача, готового провести кесарево без показаний. В России проведение операции без достаточных оснований запрещено. Если у роженицы не было проблем с беременностью, состояние здоровья позволяет проходить родам естественно, а малыш здоров, рожать ей придется самостоятельно. Это к лучшему, так как по статистике риск летального исхода для мамы или малыша при плановом кесаревом выше в 4 раза, а при экстренном – в 8-10 раз, чем при самостоятельных родах.
Восстановление после чревосечения и возможные последствия операции
Если родоразрешение происходило в условиях спинальной анестезии, мать в сознании и хорошо себя чувствует, новорожденного прикладывают к ее груди на 7-10 минут. Этот момент чрезвычайно важен для формирования последующей тесной эмоциональной связи между мамой и малышом. Исключение составляют сильно недоношенные младенцы и рожденные в асфиксии.
После ушивания всех ран и обработки половых путей на нижнюю часть живота помещается пузырь со льдом на два часа, чтобы снизить риск кровотечения. Показано введение окситоцина или динопроста, особенно тем мамам, у которых риск кровотечения очень высок. Во многих роддомах после операции женщина проводит до суток в отделении реанимации под тщательным наблюдением.
На протяжении первых суток после вмешательства показано введение растворов, улучшающих свойства крови и восполняющих потерянный ее объем. По показаниям назначаются анальгетики и средства для повышения сократимости матки, антибиотики, антикоагулянты.
Для предупреждения пареза кишечника на 2-3 сутки после вмешательства назначают церукал, неостигмина сульфат, клизмы. Кормить малыша грудью можно уже в первые сутки, если к этому нет препятствий со стороны мамы или новорожденного.
Швы со стенки живота удаляются в конце первой недели, после чего молодую маму можно выписать домой. Ежедневно до выписки рана обрабатывается антисептиками и осматривается на предмет воспаления или нарушения заживления.
Шов после кесарева сечения может быть довольно заметным, идущим продольно по животу от пупка до лобковой области, если операция проводилась путем срединной лапаротомии. Гораздо менее виден рубец после надлобкового поперечного доступа, что считается одним из преимуществ разреза по Пфанненштилю.
шов после кесарева сечения
Методика кесарева сечения даже при условии абсолютных к нему показаний не лишена недостатков. Прежде всего, к минусам этого способа родоразрешения относят риск осложнений, таких как кровотечение, травма соседних органов, гнойные процессы с возможным сепсисом, перитонитом, флебитами. Риск последствий в несколько раз больше при экстренных операциях.
Кроме осложнений, в числе минусов кесарева сечения — рубец, который может наносить женщине психологический дискомфорт, если он проходит вдоль живота, способствует грыжевым выпячиваниям, деформациям брюшной стенки и заметен окружающим.
В ряде случаев после оперативного родоразрешения мамы испытывают трудности с грудным кормлением, а также считается, что операция повышает вероятность глубокого стресса вплоть до послеродового психоза из-за отсутствия чувства завершенности родов естественным путем.
По отзывам женщин, перенесших оперативное родоразрешение, наибольший дискомфорт связан с сильной болезненностью в области раны в первую неделю, что требует назначения анальгетиков, а также с формированием заметного кожного рубца впоследствии. Операция, не повлекшая осложнений и проведенная правильно, не наносит вреда ребенку, но у женщины возможны сложности с последующими беременностями и родами.
Кесарево сечение проводится повсеместно, в любом акушерском стационаре при наличии операционной. Эта процедура бесплатна и доступна любой нуждающейся в ней женщине. Однако в ряде случаев беременные желают провести роды и операцию платно, что дает возможность выбора конкретного лечащего врача, клиники и условий пребывания до и после вмешательства.
Операцию кесарева сечения делают в каждом роддоме, причем, по показаниям — бесплатно, а качество лечения и наблюдения далеко не всегда зависят от финансовых затрат. Так, бесплатная операция может пройти вполне благополучно, а заранее запланированная и оплаченная — с осложнениями. Не зря ведь говорят, что роды — это лотерея, поэтому заранее угадать их ход невозможно, а будущим мамам остается лишь надеяться на лучшее и готовиться к благополучной встрече с маленьким человеком.
Где законодательно закреплены показания к кесареву сечению
На территории стран СНГ, сюда входят и Россия, и Украина, и Беларусь, действуют унифицированные медицинские протоколы, в которых четко прописаны абсолютные и относительные показания для назначения кесарева сечения. В большинстве случаев они относятся к ситуациям, когда естественные роды несут в себе угрозу для здоровья и жизни матери и плода.
Если врач КС рекомендует, нельзя от него отказываться, ведь, как говорится, все правила написаны кровью. Есть государства, в которых сама мама решает, как ей рожать. Так происходит, например, в Англии. У нас такая практика отсутствует, впрочем, как и законы, запрещающие женщине отправляться под нож, без явных на то показаний.
Причем все эти показания условно делятся на 2 группы:
- Абсолютные – они не обсуждаются, так как в случае их выявления врач просто назначает день и время операции. Игнорирование его рекомендаций может принести серьезный вред организму мамы и малыша вплоть до летального исхода.
- Относительные. Объединяют случаи, при которых естественные роды все же возможны, хоть и также могут навредить. Как поступить с относительными показаниями решает не женщина, а консилиум медиков. Они взвешивают все «за» и «против», обязательно объясняя возможные последствия будущей роженице, а затем приходят к общему решению.
И это еще не все. Есть незапланированные ситуации, при которых при беременности или во время родов выявляются другие факторы, на основании которых могут назначить операцию.
Кесарево сечение: за и против
Многие роженицы видят очевидные положительные стороны операции, но не взвешивают все за и против кесарева сечения. Из плюсов:
- извлечение малыша без боли и в короткий период;
- уверенность за здоровье плода;
- отсутствие повреждений половых органов;
- можно выбрать дату рождения малыша.
Мамочки даже не подозревают о минусах такой процедуры:
- боли после проведения операции очень интенсивные;
- существует возможность осложнений после операции;
- возможны проблемы с грудным вскармливанием;
- трудно ухаживать за малышом, риск расхождения швов;
- долгий период восстановления;
- возможны трудности при последующих беременностях.
Преимущества естественных родов
Роды, через естественные родовые пути более физиологичны как для матери, так и для ребенка, поскольку они наступают в тот момент, когда они оба к этому готовы.
Кесарево сечение ославляет след на всю жизнь в виде рубца на матке. 95% женщин с рубцом на матке идут на повторное кесарево сечение и не имеют возможности родить самостоятельно. Возможно возникновение спаечной болезни («спайки» представляют собой соединительную ткань, которая может разрастаться в брюшной полости и «запаивать» петли кишечника, яичники, маточные трубы, из-за чего в дальнейшем могут возникать боли, запоры, бесплодие).
После естественных родов организм женщины быстрее восстанавливается, послеродовый период протекает легче, поэтому гораздо реже требуется назначение лекарственных препаратов, быстрее происходит выписка. Мама практически сразу после родов пребывает совместно с малышом, может кормить его по требованию.
Хотя кесарево сечение и освобождает от родовой боли, зато после кесарева сечения женщина испытывает интенсивную боль в области послеоперационного шва, невозможно обходиться без обезболивающих препаратов. После естественных родов, даже если были наложены швы на промежность, обезболивание в большинстве случаев не требуется.
То, что кесарево сечение способствует сохранению фигуры это тоже миф. Брюшная стенка подвергается растяжению при беременности, а не при родах, и при наличии шва тонус ее восстанавливается хуже. Обратное развитие матки после кесарева сечения также происходит медленнее, поэтому дольше продолжаются послеродовые выделения.
Многие считают, что после кесарева сечения реже возникают проблемы с мочеиспусканием, опущение матки, геморрой, однако это не так, поскольку нагрузка на половые органы происходит не только во время родов, но в течение всей беременности. Однако следует признать, что при кесаревом сечение отсутствует растяжение влагалища, поэтому оно остается более узким, чем после естественных родов.
Некоторые женщины считают преимуществом кесарева сечения то, что можно выбирать дату родов. Но это также не совсем верно, потому что никто не застрахован от преждевременного начала родовой деятельности, до назначенной даты операции. Кроме того, выбирать дату можно только в тех пределах, в которых позволяет состояние матери и ребенка.
Как осуществляется гастроскопия. Гастроскопия во сне
Гастроскопия может проводиться под местной анестезией, а также в состоянии медикаментозного сна. Медикаментозный сон следует отличать от общего наркоза.
В случае осуществления процедуры под местной анестезией, гастроскопия длится 5-10 минут. Пациента просят зажать нагубник, через который вводится гастроскоп.
Тем, кто данной процедуре относится настороженно, врачи «Семейного доктора» рекомендуют воспользоваться услугой «гастроскопия во сне». Данная услуга оказывается в условиях хирургического стационара. За рубежом (в Европе, Израиле, США, Японии) проведение гастроскопия во время медикаментозного сна является базовым вариантом процедуры, от которого отходят только в случае наличия противопоказаний.
Для проведения гастроскопии во сне желательно подойти за 30 минут до времени, на которое назначена процедура. При этом на руках надо иметь свежую и расшифрованную электрокардиограмму. Вас осмотрит врач-анестезиолог, который определит, есть ли противопоказания к исследованию. Для погружения в сон используется препарат «Провайв», который вводится под контролем анестезиолога. С началом введения препарата пациент засыпает, и просыпается практически сразу же после окончания введения. Через 15-20 минут происходит полное восстановление, однако врачи «Семейного доктора» рекомендуют всё же ещё час-два побыть под контролем врача, что можно сделать в нашем комфортабельном стационаре. Считается допустимым управлять автомобилем через два часа после выхода из сна, но лучше садиться за руль не ранее, чем через 6 часов.
Во время исследования может возникнуть необходимость проведения лечебно-диагностических манипуляций (биопсия – взятие элемента ткани для лабораторного анализа, удаление полипов и т.п.). Подобные манипуляции осуществляются по ходу исследования при помощи гастроскопа. Биопсийный материал направляется в собственную лабораторию «Семейного доктора», что значительно ускоряет процесс получения результатов.