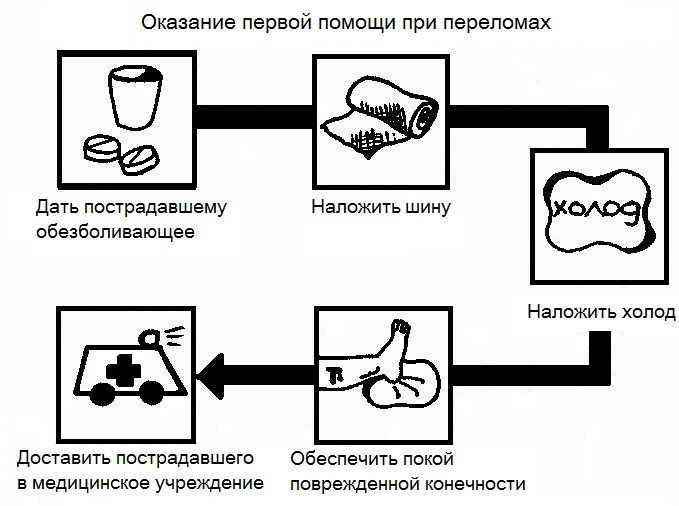
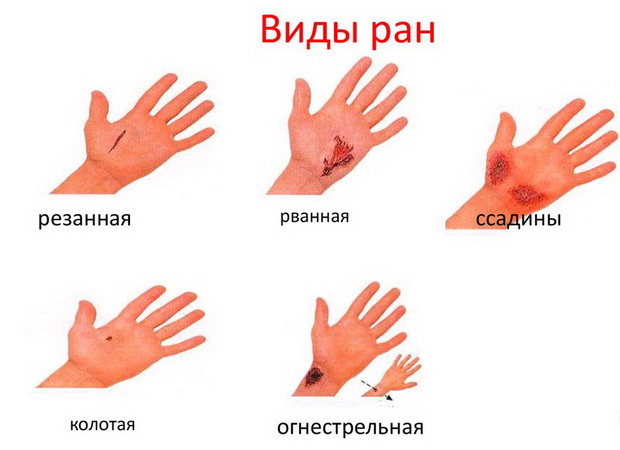
Первая помощь при переломе верхней челюсти
Содержание:
- Введение
- Какие физиопроцедуры показаны после перелома?
- Реабилитация после перелома челюсти
- Лечение переломов верхней челюсти
- Восстановление после лечения
- Первая доврачебная помощь: перелом челюсти
- Виды, формы и признаки перелома верхней челюсти
- Как определить тип перелома
- Негативные факторы в лечении
- Диагностика перелома нижней челюсти
- Классификация преломов
- Диагностика
- Классификация переломов верхней челюсти Ле-Фор
Введение
Механические повреждения челюсти могут быть достаточно тяжелыми, и влекут за собой негативные последствия и осложнения. Они возникают вследствие ДТП, падения человека с высоты лицом вниз, повреждения лица тяжеловесным и массивным предметом (арматурой, строительными инструментами и т.д.), ударом ногой или другими частями тела по лицу во время конфликта с оппонентами. Такие повреждения часто сопровождаются сотрясением мозга (черепно-мозговой травмой) и другими негативными последствиями для пострадавшего.
ЧИТАЕМ ТАКЖЕ: почему человек ночью скрипит зубами и что это значит?
При травмировании верхняя челюсть иногда смещается по направлению силы воздействия или книзу. Смещение вниз часто неравномерное — задние сегменты деформируются значительно сильнее, чем передние.
Переломы диагностируются при помощи клинических исследований, простой рентгенографии, ортопантомографии и компьютерной томографии. Верхнечелюстную патологию врач-травматолог без затруднений обнаруживает и при опросе и визуальном осмотре пациента.
Крайне важны мероприятия при оказании первой помощи. После помещения больного в стационар в зависимости от клинической картины и результатов обследования, врачи принимают решение об использовании консервативного либо оперативного способа лечения. Время реабилитации напрямую зависит от своевременности проведения оперативного вмешательства, выбранного типа хирургической манипуляции.
Немаловажное значение имеет возраст пациента. Ведущую роль играет поддержание общего состояния пострадавшего на оптимальном уровне, компенсация его острых и хронических патологий
Своевременное назначение антибактериальных и противовоспалительных препаратов способствует быстрому восстановлению.
Травмирование верхней челюсти может повлечь за собой серьезные осложнения в случаях несвоевременного оказания первой помощи и неправильно подобранного или некачественно проведенного терапевтического метода:
- нагноение раны после операции;
- кровотечения из травмированной области;
- образование гематом и отеков;
- патологическое искривление носовой перегородки;
- воспалительные процессы в тканях, выражающиеся в образовании уплотнений;
- воспалительный процесс во внутренней венозной стенке с формированием тромба;
- повреждения нервных волокон, вследствие чего полностью или частично исчезает чувствительность;
- неспецифическое или специфическое воспаление лимфоузлов;
- стоматит (развивается в случаях недостаточной гигиены ротовой полости в первое время после операции или в период восстановления).
Какие физиопроцедуры показаны после перелома?
тепло, холод, электромагнитные волны, вибрация и пр. При переломе челюсти показаны следующие физиопроцедуры
| Вид процедуры | Механизм лечебного действия | Длительность лечения |
| Воздействие электромагнитного поля ультравысокой частоты. | Электромагнитное поле с высокой частотой колебаний вызывает вибрацию заряженных молекул и клеточных структур в организме человека, что в результате приводит к усиленной выработке тепла и, как следствие, оказывает локальное согревающее действие. За счет этого улучшается местное кровообращение, стимулируется продукция и образование новых кровеносных сосудов. Также снижается интенсивность воспалительной реакции, снижается отек, уменьшается болевое ощущение. | Процедуру назначают через 3 – 4 дня после перелома или хирургического вмешательства. Лечение рассчитано на 9 – 10 сеансов. |
| Низкочастотная импульсная магнитная терапия. | Магнитные импульсы низкой частоты производят эффект индукции в тканях, другими словами, продуцируют электрический ток. Данный ток оказывает воздействие на клетки, молекулы и ионы, изменяя их свойства и устраняя ряд неблагоприятных факторов. Как следствие возникает обезболивающий эффект, который развивается за счет снижения активности воспалительного очага. | Курс лечения состоит из 9 – 10 сеансов продолжительностью в 20 – 30 минут. |
| Ультрафиолетовое облучение места перелома. | Под действием ультрафиолета в кожных покровах происходит выработка витамина D, который необходим для нормального всасывания кальция из желудочно-кишечного тракта. Стимуляция синтеза витамина D приводит к усиленному поступлению кальция, который необходим для нормального метаболизма, роста и развития костной ткани. | Облучение осуществляется короткими сеансами по 20 – 30 минут каждые 3 – 4 дня. |
| Электрофорез кальция в месте перелома. | Электрофорез представляет собой явление медленного перемещения заряженных частиц в постоянном электрическом поле. Благодаря этому явлению лекарственные средства могут быть доставлены вглубь тканей без инъекций. Доставка кальция к месту травмы способствует не только более быстрому восстановлению кости, но также улучает локальный иммунитет и способствует скорейшему заживлению мягких тканей. | Лечение длится 10 – 15 дней, каждый сеанс предполагает двадцати – тридцати минутную процедуру. |
Реабилитация после перелома челюсти
После наложения шины больному первые 3 дня в зону поражения вводят антибиотик, имеющий способность к накоплению в тканях, например Вибрамицин, Линкомицин. Пристального внимания после перелома челюсти требует общеукрепляющая терапия, включающая прием витаминов группы В, дыхательную гимнастику, гигиенические мероприятия, правильное питание.
С пятого дня после шинирования больному назначают сеансы магнитотерапии. Каждая процедура, за исключением двух первых, длится 15 минут. Курс зависит от тяжести состояния пациента и составляет 5-10 сеансов. Магнитотерапия способствует снятию болевого синдрома и отека.
Сколько заживает перелом челюсти?
При качественной первичной реабилитации с применением усиленных мер гигиены, массажа, электрофореза заживление кости происходит в течение 21-28 дней. Допускаются незначительные отклонения от этого срока с учетом тяжести перелома, наличия осложнений. Индивидуальные анатомические особенности пациента также могут влиять на скорость заживления костей.
Шину снимают через 28-30 дней, но этим срок лечения не ограничивается. Полное заживление происходит только после курса активной реабилитации, позволяющей восстановить двигательную, жевательную активность.
Как разработать челюсть после перелома?
На стадии формирования костной мозоли применяется физиотерапия. Процедуры позволяют заняться лечебной физкультурой сразу после снятия шины
Все упражнения выполняются осторожно.
Длительное бездействие челюсти не позволяет сразу широко раскрыть рот. Специалисты предупреждают, что в первые дни даже самые незначительные нагрузки могут вызывать сильную боль
Начинать следует с восстановления способности свободно открывать и закрывать рот. Подобные действия не требуют большой двигательной активности, в период реабилитации пациенту может потребоваться для этого использование шпателя. До тех пор, пока больной не сможет самостоятельно открывать и закрывать рот, ему не рекомендуется выполнение других упражнений, повышающих нагрузку на скулы.
Постепенно в процесс включаются упражнения на растягивание мышц
Их аккуратно разогревают путем трения руками, особое внимание уделяется области в зоне сустава, после чего начинают двигать челюстью, широко открывая ее (с учетом возможностей), сдвигая в сторону. Продолжительность занятий пациент регулирует самостоятельно, ориентируясь на появление усталости или боли в мышцах
При этом ежедневно нагрузку следует увеличивать.
Лечение переломов верхней челюсти
Первыми действия при верхнечелюстном переломе являются меры первой помощи, оказываемой непосредственно там, где произошел несчастный случай. Телу пострадавшего необходимо придать такое положение, в котором болезненные ощущения минимальны. Для предотвращения болевого шока пострадавшему следует сделать укол обезболивающего средства. Чтобы предотвратить удушье, пострадавшего следует положить лицом вниз либо на бок, а голову повернуть в направлении зоны повреждения.
Компьютерная томография: множественные травмы, диагностика переломов верхней челюсти
Доврачебная помощь пострадавшему состоит также в устранении кровотечений, антисептической обработке открытых ран и подготовке его к транспортированию в больницу, включающей в себя фиксирование костных отломков посредством бинтовых повязок.
Следующим шагом лечебных мероприятий является установление диагноза. При переломах 1 типа в диагностировании участвуют хирург и невропатолог, который выявляет неврологические реакции, присущие данному виду переломов.
Окончательный диагноз ставится на основании рентгенограммы, позволяющей точно определить линию раскола и величину отломков кости.
Как лечат перелом челюсти
Лечение переломов верхней челюсти: остеосинтез металлическими пластинами
Лечение верхнечелюстных переломов производится хирургическим путем. В максимально тяжелых случаях требуется сложная операция по соединению и фиксации костных отломков посредством швов из проволоки, а также специальных крепежей из титана
При лечении верхнечелюстного перелома важно предотвратить такие нежелательные последствия, как:
- неврологические и психические патологии;
- нарушения кровообращения и дыхания;
- плохое срастание массивов костной ткани;
- инфицирование кости и прилегающих тканей, приводящее к воспалениям;
- развитие гайморита и иных заболеваний, ведущих к формированию хронического очага инфекции в организме.
При правильно поставленном диагнозе и вовремя начатом лечении верхнечелюстные переломы имеют благоприятный прогноз. Запоздание в принятии лечебных мер может стать причиной различных осложнений, в частности, неправильного сращения отломков, требующего их разлома и последующего повторного соединения.
Источник статьи: http://zubodont.ru/perelom-verhnej-cheljusti/
Восстановление после лечения
Реабилитационные мероприятия и неукоснительное соблюдение врачебных рекомендаций ускоряют восстановление после переломов ВЧ. Назначаются физиотерапия, медикаментозное лечение и физические упражнения, как показано в таблице.
| Вид терапии | Цель | Особенности |
| Медикаментозная | Снимает болевой синдром, отек, способствует восполнению нужных минералов, формированию костной мозоли | Препараты могут быть в форме таблеток и растворов для инъекций |
| Физиопроцедуры | Ускоряют заживление тканей, нормализуют кровоток и обменные процессы | Магнитотерапия, УВЧ, электрофорез |
| Гимнастика | Укрепляет мышечный аппарат, восстанавливает функции глотания, жевания, речь | Нагрузки необходимы через 4 недели после травмы верхней челюсти. Их объем и интенсивность постепенно нарастают |
| Правильное питание | Обеспечить организм необходимыми витаминами, энергией, не нагружая мышцы лица | Используются протертые, жидкие блюда с температурой 36-50 градусов. Приходится есть через трубочку |
Как быть в каждой конкретной ситуации при переломе ВЧ, знает только специалист. От его опыта и квалификации зависит успех лечения
Важно помнить, что сложные и открытые переломы могут приводить к деформации лица. Черты меняются не в лучшую сторону, и нередко пациентам приходится обращаться к пластическим хирургам
Источник статьи: http://mikdent.ru/stomatolog/okklyuziya/perelom-verhney-chelyusti.html
Первая доврачебная помощь: перелом челюсти
В зависимости от этапа оказания медицинской помощи и интенсивности болевого синдрома различают:
- первую помощь непосредственно на месте происшествия;
- первую врачебную помощь;
- специализированную помощь.
Оказание первой неотложной доврачебной помощи при переломе нижней челюсти по пунктам
Первая помощь непосредственно на месте происшествия направлена на стабилизацию костных обломков, уменьшение болевого синдрома, антисептическую обработку поврежденных участков.
- Применение обезболивающих средств. При выраженном болевом синдроме показаны внутримышечные инъекции Кетанова — 1мл (30 мг Кеторолака) 3-4 раза в сутки или Анальгина 1-2мл 2-3 раза в сутки (Реналган, Спазмалгон или Баралгетас по 3 мл). В зависимости от состояния больного, допустимо применение таблетированных форм, если пострадавший может самостоятельно проглотить таблетку (в т.ч. измельченном виде): таблетки Кетанов (100мг), Анальгин (500мг), Темпалгин, Седалгин, Солпадеин, Пенталгин.
- Антисептическую обработку раневой поверхности следует проводить р-ром Хлоргексидина биглюконата 0,05% или раствором Перекиси водорода 3%.
- При переломе нижнюю челюсть следует зафиксировать, методом подвязывания, Для этого можно использовать любые подручные средства: небольшой кусок ткани, шарф, бинт, широкий ремень и т.д. При фиксации, поврежденная нижняя челюсть должна плотно примыкать к верхней челюсти.
- При потере сознания, пострадавшего следует уложить набок для беспрепятственного отхождения мокроты или рвотных масс. Подвязывать челюсть в данном случае не обязательно.
Следующий этап — врачебная помощь
На данном этапе, мероприятия медицинских работников направлены на остановку массивного кровотечения из челюсти и окружающих ее тканей, восстановление и обеспечение адекватного дыхания, грамотную иммобилизацию обломков для дальнейшего передвижения в пункты специализированной помощи, а также проведение противошоковой терапии.
Если есть подозрение на черепно-мозговую травму, то необходимо оказывать первую помощь таким образом, чтобы лишний раз не загружать больного (лежа, в полном покое). Соответственно, после применения основных мер врачебной помощи, необходимо обеспечить адекватную транспортировку в ближайшее стоматологическое отделение.
Перед госпитализацией обязательно необходимо будет провести профилактику против столбняка для предотвращения возможных осложнений в ходе полученной травмы.
Специализированная медицинская помощь
Специализированная помощь направлена на удаление некротизированных тканей, уменьшение риска возможного заражения, фиксацию и сопоставление костных обломков, проведение симптоматической терапии, диетотерапии и послеоперационного ухода. Фиксация может производиться шинами, а также непосредственно хирургическая операция в условиях развернутой операционной.
Методы, которые используются в ортопедии:
- Иммобилизацию с помощью специального комплекта;Комплект включает в себя стальную внутриротовую шину с наружными стержнями, опорную головную повязку с металлическими планками, соединительные стержни и зажимы, специальные шины вместе с теменно-подбородочной повязкой;
- Фиксацию с помощью специальных пластмассовых шин с фиксированными стержнями, укрепляющихся к шапочке.
Цель хирургической операции – это фиксация поврежденной челюсти к неповрежденным близлежащим тканям и костям. Проводится, если ортопедические методы не дали положительный результат, и если имеется обширный перелом верхней челюсти, не поддающийся консервативному лечению.
Профилактика
- своевременная иммобилизация костных обломков;
- удаление поврежденных зубов и тканей;
- своевременное и тщательное промывание места повреждения антисептическим раствором, сшивание наглухо для предотвращения попадания инфекции;
- проведение терапии, которая направлена на улучшение реологических свойств крови, применение реополиглюкина и антикоагулянтов;
- грамотная и рациональная антибиотикотерапия широкого спектра действия, обязательно назначаются антибиотики, чувствительные к костной ткани;
- остеосинтез;
- проведение общеукрепляющей терапии, диетотерапия, применение витаминов различных групп для ускорения выздоровления, в особенности витаминов группы B и C;
- по мере необходимости – корректировка психического статуса, применение транквилизаторов, седативных средств, травяные настойки, антидепрессантов и ноотропов;
- физиолечение ;
- уход за полостью рта и соблюдение гигиенических мероприятий, направленных на предовтращение возможных нежелательных последствий и занесения повторной инфекции.
Виды, формы и признаки перелома верхней челюсти
По аналогии с любыми другими переломами выделяются следующие разновидности перелома верхней челюсти:
- Полный перелом верхней челюсти – со смещением отломков челюсти (вниз, внутрь или в стороны), которые по своему характеру могут быть поперечными, косыми и зигзагообразными
- Неполный перелом верхней челюсти – без смещения отломков челюсти
- Открытый перелом верхней челюсти – с повреждением и нарушением целостности мягких тканей лица в области перелома, сопровождающимся травмами кожного покрова лица и кровотечением
- Закрытый перелом верхней челюсти – без нарушения целостности мягких тканей лица
Специфическая классификация с учетом строения верхней челюсти и характера травмы делит переломы верхней челюсти на три типа.
Перелом верхней челюсти первого типа
Для этой разновидности перелома характерен перелом тела верхней челюсти под сводом твердого неба по линии вдоль основания альвеолярного отростка челюсти. Перелом такого типа, как правило, сопровождается отломом дна гайморовой пазухи и нередко вызывает перелом перегородки носа.
Основные симптомы подобного перелома:
- Деформация очертаний лица: отеки и припухлости мягких тканей губ, щек, носогубных складок и т.д.
- Возможно кровотечение в области преддверия полости рта (между губами и зубами)
Перелом верхней челюсти второго типа
При данной разновидности перелома наблюдается отрыв части верхней челюсти вместе с носовыми костями от основания черепа. Линия перелома в данном случае проходит через переносицу, внутреннюю стенку глазницы и перегородку носа, осложняясь в ряде случаев также и переломом основания черепа.
Основные симптомы перелома подобного типа:
- Онемение кожи средней части лица (под глазами, на крыльях носа, на верхней губе)
- Обильное слюноотделение
- Снижение или полная потеря обоняния
- Отечности и гематомы в мягких тканях под глазами (в области нижнего века или внутренних уголков глаз)
- Кровотечение из носа
- На рентгеновском снимке наблюдаются нарушения в структуре кости в области переносицы
Перелом верхней челюсти третьего типа
Для данного типа перелома характерен полный отрыв верхней челюсти вместе с костями носа и скулы по линии внутренней стенки глазницы и скуловой дуги. Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Основные признаки данного типа перелома:
- Существенные затруднения при открывании рта
- Нарушение функций зрения
- Заметные искажения формы лица
- Появление очкообразных гематом вокруг глазниц
- Аномальное расширение глазной щели и смещение глазных яблок вниз
Актуальные акции стоматологий
30%
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
25%
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
10%
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Предложение ограничено
Подробнее
Как определить тип перелома
Челюстные переломы классифицируют по локализации на верхнечелюстные и нижнечелюстные, по форме – на открытые и закрытые.
По характеру расположения осколков костей различают:
- Перелом со смещением. Отломки под действием внутренних или внешних факторов смещаются, отклоняясь от правильного положения.
- Перелом без смещения. Характеризуется появлением линии перелома, щели, но соотношение фрагментов остается правильным.
- Оскольчатый возникает при сильном ударе, возникает много мелких осколков.
Перелом нижней челюсти – наиболее распространенный тип, определить можно по следующим клиническим признакам:
- Болевой синдром, локализующийся в верхней части челюсти;
- Кровотечение при открытой форме;
- Невозможность открыть рот на всю ширину;
- Выраженная асимметричность лица;
- Нарушение прикуса;
- Отек и гематома;
- Покраснение кожи и локальное повышение температуры;
- Сенсибилизация зубов на поврежденном участке;
- Расфокусировка зрения;
- Местное онемение лица.
Повреждения верхней челюсти часто сопровождается симптоматикой сотрясения мозга, сопутствующего травме. Клиническая картина, позволяющая выявить этот тип, следующая: наблюдается тошнота, рвота, болевой синдром высокой интенсивности, нарушение дыхания, прикуса, жевание сопровождается резкой болью.
Диагностировать перелом челюсти возможно в медицинском учреждении при рентгенологическом исследовании, МРТ, КТ или ортопантомографии.
Негативные факторы в лечении
Прогнозы зависят от состояния костной ткани пациента, которое зависит:
- от наследственных особенностей;
- наличия хронических и острых воспалительных процессов.
При наличии в организме нарушений метаболизма, туберкулезной инфекции, онкологических новообразований прогнозы могут быть неутешительными.
Недостаток витаминов и микроэлементов сказывается на продолжительности лечения. Организм нуждается в коррекции общего состояния для успешного выздоровления, в том числе перелома челюсти.
Большое значение для определения срока заживления имеет характер повреждения:
- Простые переломы фиксируются шинами, гипсовыми повязками для последующего консервативного лечения.
- Сложные разрушения кости требуют операции по механической фиксации частей с помощью специальных пластин и винтов. Иногда вспомогательные элементы встраиваются временно, иногда — для постоянного ношения.
Диагностика перелома нижней челюсти
Диагностика основывается на определении места перелома и характера смещения отломков; смещение зависит от степени нарушения равновесия тяги жевательных мышц, направления щели перелома, количества зубов, оставшихся на отломках челюсти, и других факторов.
Для уточнения диагноза перелома нижней челюсти необходимо произвести рентгенографию в двух проекциях (передне-задней и боковой) или ортопантомографию. Особенно большое значение такое обследование имеет при переломах мыщелковых отростков, ветвей и углов нижней челюсти, так как переломы указанной локализации встречаются у каждого второго-третьего пострадавшего и зачастую плохо контури-руются на рентгенограммах, наслаиваясь на шейные позвонки, ветвь нижней челюсти и кости основания черепа.
Во многих случаях переломов мыщелкового отростка правильный диагноз устанавливают только после рентгенографического исследования больного; при этом чем выше линия перелома на отростке, тем более показательна послойная рентгенография.
Для уточнения характера перелома и заболевания мыщелкового отростка нижней челюсти очень полезно применить (Е. Н. Рябоконь, 1997) компьютерную томографию на аппарате СРТ-100, осуществлять визуализацию височно-ниж-нечелюстного сустава на магниторезонансном томографе «Образ-1» (изготовитель — НПО «Агрегат»).
При изолированных повреждениях альвеолярного отростка смещаются только ограниченные участки зубной дуги, что хорошо выявляется с помощью внутриротовой рентгенографии.
При установлении диагноза «перелом челюсти» необходимо точно определить его локализацию, характер (линейный, оскольчатый), наличие или отсутствие смещения отломков кости. Недопустимо, например, формулировать диагноз так: «перелом тела нижней челюсти справа», «центральный перелом нижней челюсти», «перелом верхней челюсти» и т. п. Диагноз всегда определяет и методику лечения. Одни под термином «центральный перелом» понимают перелом между центральными резцами, а другие — перелом в пределах четырех резцов. Где начинается тело челюсти и где оно заканчивается? Согласно данным анатомии, тело челюсти — вся ее горизонтальная часть от левого до правого угла. А некоторые авторы считают, что тело челюсти начинается от клыка и заканчивается у зуба мудрости. Что же касается переломов в подбородочном отделе тела челюсти, то их нередко называют центральными переломами.
В зависимости от локализации следует выделять такие виды переломов.
- срединный — проходящий между центральными резцами;
- резцовый — между первым и боковым резцом;
- клыковый — проходящий по линии клыка;
- ментальный — проходящий на уровне подбородочного отверстия;
- тела челюсти — чаще всего в пределах лунок 5-го, 6-го, 7-го зубов и медиального края лунки 8-го зуба;
- угловой, или ангулярный, то есть проходящий позади или вблизи лунки нижнего 8-го зуба, т. е. в пределах нижней трети ветви челюсти;
- ветви челюсти — в пределах ее средней и верхней третей;
- основания мыщелкового отростка;
- цервикальный, или шеечный, проходящий в области шейки мыщелкового отростка нижней челюсти;
- переломо-вывих — сочетание перелома мыщелкового отростка с вывихом головки нижней челюсти;
- коронарный — в области венечного отростка нижней челюсти.
Назвав перелом нижней челюсти, в скобках необходимо уточнить его локализацию условным обозначением зуба, по лунке которого он проходит, или зубов, между которыми локализуется щель излома.
Классификация преломов
К переломам относят повреждения костей с нарушением их целостности. При травмах, полученных в бытовых условиях, обычно разрушается нижняя челюсть, для разлома верхней требуется значительное механическое воздействие.
Это может произойти в результате:
- драки с применением предметов, используемых в качестве оружия (кастета, молотка и прочих);
- огнестрельного ранения;
- ДТП;
- падения с высоты на твердую поверхность;
- занятий экстремальными видами спорта.
Некоторые категории людей в большей степени подвержены переломам верхней челюсти. Дополнительными факторами риска являются:
- онкопатологии;
- воспаления костной ткани;
- прием некоторых лекарств;
- сильный авитаминоз;
- метаболические нарушения;
- деминерализации костей;
- инфекционные заболевания (например, туберкулез).
Особенность верхнечелюстных переломов в том, что они всегда сопровождаются выламыванием части кости, поскольку верхняя челюсть очень прочно соединена с остальными отделами черепа, повредить ее иным способом невозможно. Разлом проходит по линиям стыка либо по участкам с отверстиями для сосудов, нервных волокон. В таких местах костная ткань наименее прочная. Траектория смещения отломанных фрагментов зависит от силы травмирующего воздействия, расположения креплений жевательных мышц, размера осколка.
В соответствии с общим подходом к идентификации видов разрушения костей, верхнечелюстные повреждения подразделяются на: открытые (с разрывом мягких тканей) и закрытые; со смещением отломков и без такового.
Непосредственно переломы верхней челюсти врачи делят на две основные группы: огнестрельные и неогнестрельные.
Для травм первой категории используют систему Я.М. Збаржема, предложенную в 1965 году. Так, по направлению и глубине раневого канала огнестрельные верхнечелюстные разломы подразделяются на:
сквозные (поперечные, косые или продольные);
- касательные;
- слепые.
В зависимости от характера повреждения ранения бывают:
- без выраженного дефекта костей и мягких тканей;
- со значительным дефектом;
- непроникающие;
- проникающие (в полость рта, черепную коробку).
По признаку влияния на функциональность челюсти либо окружающих органов травмы могут быть без нарушения функций либо с нарушением:
- речи;
- жевания;
- слуха;
- глотания;
- зрения;
- дыхания.
Применяемую современными травматологами классификацию переломов челюсти неогнестрельного характера предложил в 1901 году французский хирург Ле Фор. Он выделил три типа линии слабости костной ткани, по которым обычно проходят разломы: верхний, средний и нижний.
Что представляет собой перелом ле фор 1
Перелом I типа (перелом Герена или плавающее небо) – самая тяжелая из всех верхнечелюстных травм. Линия разлома в этом случае проходит по естественным зазорам глазниц сверху, по височным костям – по бокам.
В результате твердое небо полностью отрывается от основания черепа и прочих частей лица. Рассекаются все стенки верхнечелюстной пазухи, носовая перегородка, крыловидные отростки. Перелом I типа всегда сочетается с отломом основания черепа. Чаще травма происходит при ударе в область глаз.
Что собой представляет перелом ле фор 2
При переломе II типа (или «пирамидальном») образуется фрагмент в форме пирамидки, который перемещается обособленно от основания черепа и остальных лицевых костей. Верхушка отломка располагается в области носолобного шва (иногда немного ниже).
Травма относится к суборбитальным, поражает обе глазницы, разрушает проходящие под ними нервы. Иногда Ле Фор II бывает основания черепа, ушибом либо сотрясением головного мозга.
Что такое перелом типа Ле Фор 3
Перелом III типа характеризуется полным отделением костей лица от основания черепа. Разлом проходит по дну носа и верхнечелюстным пазухам, распространяется на тыльную стенку глазницы, скулу, носолобный шов.
По время такой травмы повреждается нервный узел верхней челюсти, что провоцирует потерю чувствительности и функциональности в отдельных участках лица.
Диагностика
Определить перелом челюсти можно после того, как был произведен осмотр больного, клинические обследования и визуального осмотра. Но для того, чтобы установить диагноз необходимо пройти дополнительное обследование. Оно помогает определить не только состояние челюсти, но дополнительно врач может определить ряд осложнений.
Диагностика помогает не только определить наличие перелома, но ряд лабораторных исследований помогает установить возможные последствия данной патологии.
Для того чтобы определить место перелома стоматологи назначают специальный диагностический тест. Пациент сжимает в зубах шпатели при легких ударах по нему, человек испытывает болезненные ощущения именно в месте перелома.
Определить целостность головки челюсти можно, когда врач ставит в слуховые проходы указательные пальцы.
Рентгенография помогает определить местонахождение перелома, есть ли смещение, в скольких местах есть перелом. Среди недостатков после проведения данной процедуры можно назвать в первую очередь облучение. Поэтому проводить данное обследование без необходимости не следует.
Ортопантомография. Это разновидность рентгенологического обследования, его приводят при помощи специального препарата. На пленке появляется панорамное изображение.
Компьютерная томография. Именно этот метод дает возможность установить точно диагноз. Именно эта методика дает возможность определить количество переломов, а также определить наличие даже очень маленьких трещин. Ее назначают при наличии нескольких переломов, подозрении на наличие переломов соседних костных образований, а также перед проведением хирургического вмешательства. Данная методика очень эффективна при наличии черепно-мозговой травмы.
«Минусом» от проведения процедуры является наличие большого количества облучения.
МРТ. Высокоэффективный метод диагностики. Он помогает определить степень поражения мышечной ткани, который помогает определить кровоизлияние в полость суставной сумки, а также наличие пораженных мышц, связок. МРТ считается абсолютно безопасным методом восстановительной терапии.
Классификация переломов верхней челюсти Ле-Фор
Переломы Ле-Фора — это сложные (комплексные) переломы лицевых костей, возникающие в результате удара высокой силы по структурам средней части лица и характеризуются различной степенью черепно-лицевых диссоциаций (разъединений), охватывающие несколько лицевых контрфорсов. Эти переломы были впервые описаны в начале 20 века французским хирургом Рене Ле Фором, который проводил эксперименты, в которых тупая сила был применена к средней зоне лица трупов.
Перелом I тип по Ле Фор, также известный как перелом Герена (Guérin) или “плавающей неба”, проявляющийся в отделении твердого неба (нижний поперечный верхнечелюстной контрфорс) от остальной части лица и основания черепа. Этот вид перелома ориентирован горизонтально и поражает переднюю, латеральную (заднюю), и медиальную стенки верхнечелюстной пазухи, рассекая нижний край грушевидной апертуры и носовой перегородки и распространяющиеся кзади через крыловидные отростка. Так как перелом распространяется в переднезаднем направлении в осевой плоскости, он обычно лучше виден изображенные на корональных и трехмерных изображениях.
Перелом II типа по Ле Фор, также известен как “пирамидальный” перелом, формирует верхнечелюстной фрагмент пирамидальной формы, который может двигаться независимо от остальной верхней части средней части лица и основания черепа. Вершина пирамиды находится на уровне или чуть ниже носолобного шва. Косо ориентированные линии перелома проходит через медиальные стенки глазниц, «пол» (нижние стенки) орбит и скуловерхнечелюстный швы, но щадит скуловые кости. Этот перелом охватывает верхне-медиальный верхнечелюстной, нижний латеральный верхнечелюстной, верхний поперечный верхнечелюстной и задний верхнечелюстные контрфорсы. Аксиальные изображения и корональные реконструкции полезны для визуализации распространения II типа перелома Ле Фор в косой плоскости, проходящей через медиальную и нижние стенки глазницы.
Перелом III типа по Ле Фор, также известный как черепно-лицевая диссоциация (разъединение), приводит к полной диссоциации лицевых костей от основания черепа, как видно из названия. Этот перелом начинается в носолобном шве и проходит в боковом направлении по медиальной и латеральной стенкам орбит и скуловой дуги; таким образом, перелом III типа Ле Фор, в отличие от I и II типов, включает скуловой кости. Лицевые контрфорсы, повреждаемые при Тип III перелома Ле Фор – это верхняя часть медиального верхнечелюстного и латерального верхнечелюстного, верхний поперечный верхнечелюстной и задний верхнечелюстной контрфорсы. Определение распространения перелома на латеральную стенку глазницы и скуловую дугу на аксиальных или корональных изображениях лица помогает различать Перелом III типа от перелома II типа Ле Фор, вовлечение носолобного шва и медиальных стенок глазниц является общим для обоих.
Источник статьи: http://radiographia.info/article/klassifikatsiya-perelomov-verkhney-chelyusti-le-for