Лимфогранулематоз (болезнь ходжкина)
Содержание:
Лечение лимфогранулематоза
Лечение лимфогрануломатоза назначается после получения необходимых результатов лабораторных и клинических исследований, подразумевая использование современных высокоэффективных методик. Лимфома Ходжкина стала одним из первых онкологических заболеваний, при котором была показана возможность излечения большой группы больных. При лечении лимфогранулематоза сочетают химио- и лучевую терапию.
Инновационные решения в TomoClinic
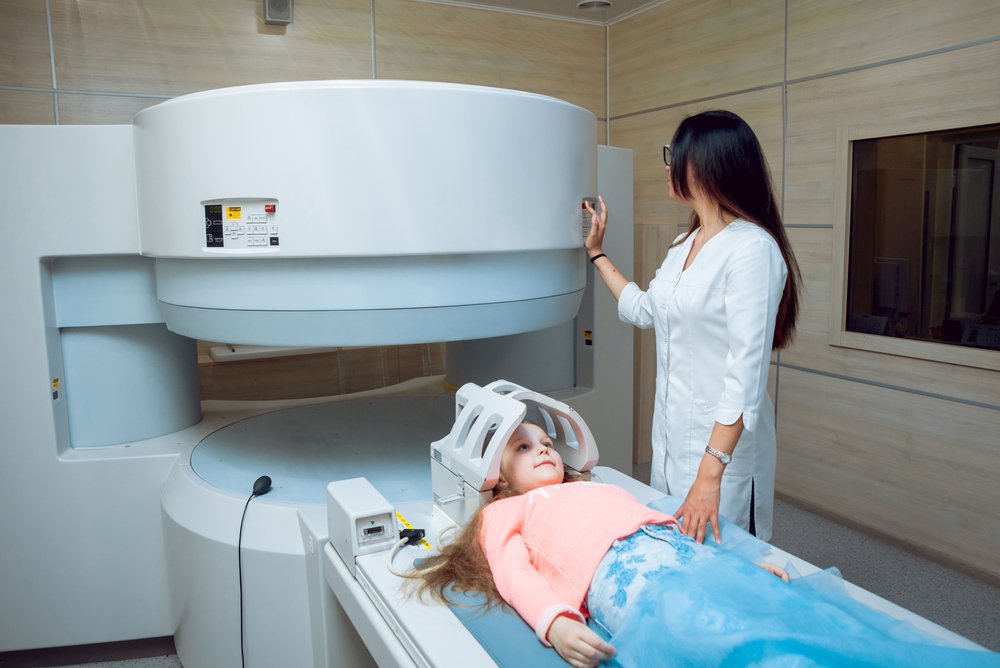
Качественную диагностику, определение стадии и лечение данного вида онкологии проводят в TomoClinic. В процессе лечения пациент остается в медицинском центре под постоянным присмотром специалистов. TomoClinic — первый и единственный в Украине медицинский центр, в котором применяется новейший эффективный вид лучевой терапии (томотерапия). Система TomoTherapy позволяет успешно проводить лечение раковых опухолей даже самых тяжелых форм и локализаций. Облучение может выполняться одновременно на нескольких зонах, выдерживая индивидуальную дозу для каждой из них.
Лечение лучевой терапией
Во время курса лучевой терапии доза излучения подводится только к патологическому образованию. Все прилегающие ткани и близлежащие органы во время лечения остаются в безопасности. Процедура не приносит болезненных ощущений и психологического дискомфорта. Наша клиника оснащена современным оборудованием для комплексного лечения практически всех видов злокачественных опухолей. У нас работают лучшие специалисты Украины, для которых важен не только положительный результат лечения лимфогранулематоза, но и качество жизни пациента после терапии. В TomoClinic не признают компромиссов в борьбе с раком, а аппарат Tomo HD по праву считается революционным в мире лучевой терапии. Лучшие клиники мира оснащены этой системой, а теперь она есть и в Украине.
Медицинские статьи

Офтальмология является одной из наиболее динамично развивающихся областей медицины. Ежегодно появляются технологии и процедуры, позволяющие получать результат, который еще 5–10 лет назад казался недостижимым. К примеру, в начале XXI века лечение возрастной дальнозоркости было невозможно. Максимум, на что мог рассчитывать пожилой пациент, — это на…
Почти 5% всех злокачественных опухолей составляют саркомы. Они отличаются высокой агрессивностью, быстрым распространением гематогенным путем и склонностью к рецидивам после лечения. Некоторые саркомы развиваются годами, ничем себя не проявляя…
Вирусы не только витают в воздухе, но и могут попадать на поручни, сидения и другие поверхности, при этом сохраняя свою активность. Поэтому в поездках или общественных местах желательно не только исключить общение с окружающими людьми, но и избегать…
Вернуть хорошее зрение и навсегда распрощаться с очками и контактными линзами – мечта многих людей. Сейчас её можно сделать реальностью быстро и безопасно. Новые возможности лазерной коррекции зрения открывает полностью бесконтактная методика Фемто-ЛАСИК.
Симптомы
Все стадии могут протекать бессимптомно. Но для того, чтобы разобраться, что такое лимфома, рассмотрим основные симптомы. В большинстве случаев характерными являются такие общие признаки лимфомы как:
- увеличение периферических лимфоузлов (фото выше);
- повышение температуры тела, чаще всего по вечерам, до 38;
- ночная обильная потливость;
- общая усталость, головокружения, слабость;
- потеря аппетита;
- резкая потеря до 10% веса (обострение или терминальные этапы);
- легкий зуд в области лимфатических сосудов;
- в некоторых случаев зуд сопровождается расчесами по всему телу, лишает сна, вплоть до психических расстройств.
Предположив, что имеет дело с инфекционным заболеванием он натолкнулся на такие факторы, поставившие под сомнение его выводы: неэффективность антибиотиков, отсутствие случаев прямого заражения людей, которые пребывали в очень тесном контакте с больными. Что позволило в последние десятилетия сделать однозначный вывод о том, что таким образом проявляются признаки лимфомы.
Клиническая картина лимфомы
Заболевание угнетает клеточный иммунитет, действуя на Т-лимфоциты. Лимфогранулематоз, в зависимости от расположения очагов, может проявляться довольно разнообразно. Но в случае избегания лечения шанс того, что симптомы лимфомы будут усугубляться – неизбежен. Ниже будут рассмотрены случаи локализации первичного и вторичного поражения и сопровождающих его симптомов.
Лимфоузлы (70-75% случаев).
Самая распространённая форма лимфоза начинается с увеличения лимфоузлов, сопровождаясь симптомами интоксикации различной выраженности.
Обычно человек не замечает незначительных проявлений слабости, незначительного увеличения лимфоузлов и болезнь оказывается неопознанной. Однако симптомы у взрослых, как правило, изначально заметны.
Лимфатические узлы подвижны, прощупываются отдельно от окружающих тканей, не болезненны. С прогрессированием заболевания они увеличиваются и спаиваются с окружающими тканями.
Выявляется, как правило, после прохождения плановой флюорографии, то есть симптомы лимфомы на первых стадиях не заметны и очаги выявляются в случайном порядке. На снимках визуализируется затемнение. Подключаются симптомы:
- кашель;
- одышка;
- боли за грудиной.
В связи с сложностью обнаружения часто диагноз устанавливается на поздних сроках. Дальше развивается синдром компрессии органов средостения (сдавливания), поражение нервов, расположенных в средостении, плевриты. Со средостения метастазы прорастают в легкие, лимфоузлы брюшины, сердце, пищевод, трахею.
Легкие (10-15% случаев).
Легкие поражаются при прорастании опухоли из средостения, так же возможны и отдельные очаги, с распадом и образованием полостей. На плановом исследовании легких можно обнаружить специфический плеврит. В легких накапливается жидкость, сдавливающая грудную клетку, откуда – тяжесть за грудиной и одышка, со временем может наблюдаться кашель с кровью. В плевральной жидкости находят характерные клетки Березовского-Штернберга.
Селезенка.
Диагностируется у 25-30% случаях на 1-2 стадиях. Характерная спленомегалия (увеличение селезенки) и боли в левом подреберье.
Костная система (25-45% случаев на 4 стадии).
Поражаются позвонки и грудина, кости таза, ребра, сопровождаясь болями в костях. Отмечается хрупкость костей, частые переломы. Вовлечение в процесс костного мозга может вызывать анемию и тромбоцитопению. При вовлечении спинного мозга, сдавливания его оболочек – серьезные неврологические расстройства, такие как параличи, парезы ног с непроизвольным мочеиспусканием и дефекацией.
Печень (5% в начальной стадии, 65% в последней).
Печень увеличивается в размерах, характерных для лимфома симптомов нет, поэтому обнаруживается поздно и диагноз ставится только на основании результатов биопсии. У 10-15% больных обнаруживается желтуха.
Желудочно-кишечный тракт.
Встречается лимфогранулематоз желудка и тонкой кишки, который протекает под слизистой, язва желудка не образуется. При поражении тонкой кишки наблюдается вздутие живота, боли и понос у взрослых. При сдавливании кишечника увеличенными лимфоузлами брюшной полости, возможна кишечная непроходимость.
Глазное дно.
Специфическое прорастание клетками Рида-Штернберга.
Течение болезни Ходжкина (лимфогранулематоз, злокачественная гранулема)
Обнаружение гигантских клеток Рид — Березовского — Штернберга и их одноядерных предшественников, клеток Ходжкина, в биоптате есть обязательный критерий диагноза лимфогранулематоза. По мнению многих авторов, только эти клетки являются опухолевыми. Все остальные клетки и фиброз есть отражение иммунной реакции организма на опухолевый рост. Главными клетками лимфогранулематозной ткани, как правило, будут мелкие, зрелые Т-лимфоциты фенотипа CD2, CD3, CD4 > CD8, CD5 с различным количеством В-лимфоцитов. В той или иной степени присутствуют гистиоциты, эозинофилы, нейтрофилы, плазматические клетки и фиброз. Соответственно различают 4 основных гистологических типа:
- Лимфогистиоцитарный вариант — примерно 15 % случаев болезни Ходжкина. Чаще болеют мужчины моложе 35 лет, обнаруживается в ранних стадиях и имеет хороший прогноз. Преобладают зрелые лимфоциты, клетки Рид — Березовского — Штернберга редкие. Вариант низкой злокачественности.
- Вариант с нодулярным склерозом — наиболее частая форма, 40-50 % всех случаев. Встречается обычно у молодых женщин, располагается часто в лимфатических узлах средостения и имеет хороший прогноз. Характеризуется фиброзными тяжами, которые делят лимфоидную ткань на «узлы». Имеет две главные черты: клетки Рид — Березовского — Штернберга и лакунарные клетки. Лакунарные клетки большие по размеру, имеют множество ядер или одно многолопастное ядро, цитоплазма их широкая, светлая, пенистая.
- Смешанноклеточный вариант — примерно 30 % случаев болезни Ходжкина. Наиболее частый вариант в развивающихся странах, у детей, пожилых лиц и у больных СПИДом. Чаще болеют мужчины, клинически соответствует II-III стадии болезни с типичной общей симптоматикой и склонностью к генерализации процесса. Микроскопическая картина отличается большим полиморфизмом со множеством клеток Рид — Березовского — Штернберга, лимфоцитов, плазмоцитов, эозинофилов, фибробластов.
- Вариант с подавлением лимфоидной ткани — самый редкий, меньше 5 % случаев. Клинически соответствует IV стадии болезни. Чаще встречается у пожилых больных. Полное отсутствие лимфоцитов в биоптате, преобладают клетки Рид — Березовского — Штернберга в виде пластов или фиброзные тяжи или их сочетание.
Диагностика
Даже при достаточно убедительной клинической картине только гистологическое исследование обнаруживающее лимфогранулему позволяет окончательно подтвердить диагноз. Морфологический диагноз может считаться достоверным лишь при наличии в гистологическом варианте клеток Березовского-Штернберга.
Гистологический анализ не только подтверждает и устанавливает заболевание, но и определяет его морфологический вариант. Морфологический диагноз лимфогранулематоза считается несомненным, если он подтвержден тремя морфологами. Иногда получение материала для гистологического исследования затруднено расположением очагов поражения в лимфатических узлах средостения или забрюшинного пространства.
Для диагностики заболевания, вызвавшего увеличение только лимфатических узлов средостения, применяют диагностическое вскрытие грудной полости.
Локализация лимфогранулематоза только в забрюшинных узлах бывает чрезвычайно редко, но и в подобных случаях требуется гистологическое подтверждение диагноза, то есть, показана диагностическое вскрытие брюшной полости.
Вовлечение в процесс лимфатических узлов средостения, корней легких, легочной ткани, плевры, костей, обнаруживается с помощью рентгенологических исследований, в том числе компьютерной томографии. Для исследования парааортальных лимфатических узлов применяют лимфографию.
Метод сканирования забрюшинных лимфатических узлов недостаточно точен (процент ложноположительных и ложноотрицательных ответов достигает 30-35%). Лучшим методом является прямая контрастная лимфография (ошибка метода 17-30%). Уточнение стадии заболевания производится дополнительными методами исследования, которые включают:
- врачебный осмотр
- рентгенографию грудной клетки
- чрезкожную биопсию костного мозга
- сканирование печени, селезенки и радионуклидное сканирование
- контрастную ангиографию
Прогноз лимфогранулематоза
Чем раньше диагностировано заболевание и начато лечение, тем более благоприятен прогноз лимфогранулематоза. Согласно статистике, пятилетняя выживаемость составляет:
- 95% при первой стадии;
- Не менее 80% – при второй;
- Около 60% – при третьей;
- Не менее 45% – при четвертой стадии.
Ранними признаками неблагоприятного течения заболевания являются так называемые «биологические» показатели активности.
Таковыми считаются, при увеличении:
- СОЭ в общем анализе крови более 30 мм/ч;
- Гаптоглобина более 1,5 мг%;
- Концентрации фибриногена более 5 г/л;
- Альфа-2-глобулина более 10 г/л;
- Церулоплазмина более 0,4 ед. экстинкции.
Если хотя бы два показателя одновременно превышают указанные уровни, констатируют биологическую активность процесса.
Другие заболевания из группы Онкологические заболевания:
| Аденома гипофиза |
| Аденома паращитовидных (околощитовидных) желез |
| Аденома щитовидной железы |
| Альдостерома |
| Ангиома глотки |
| Ангиосаркома печени |
| Астроцитома головного мозга |
| Базально-клеточный рак (базалиома) |
| Бовеноидный папулез полового члена |
| Болезнь Боуэна |
| Болезнь Педжета (рак соска молочной железы) |
| Внутримозговые опухоли полушарий мозга |
| Волосатый полип глотки |
| Ганглиома (ганглионеврома) |
| Ганглионеврома |
| Гемангиобластома |
| Гепатобластома |
| Герминома |
| Гигантская кондилома Бушке-Левенштейна |
| Глиобластома |
| Глиома головного мозга |
| Глиома зрительного нерва |
| Глиома хиазмы |
| Гломусные опухоли (параганглиомы) |
| Гормонально-неактивные опухоли надпочечников (инциденталомы) |
| Грибовидный микоз |
| Доброкачественные опухоли глотки |
| Доброкачественные опухоли зрительного нерва |
| Доброкачественные опухоли плевры |
| Доброкачественные опухоли полости рта |
| Доброкачественные опухоли языка |
| Злокачественные новообразования переднего средостения |
| Злокачественные новообразования слизистой оболочки полости носа и придаточных пазух |
| Злокачественные опухоли плевры (рак плевры) |
| Карциноидный синдром |
| Кисты средостения |
| Кожный рог полового члена |
| Кортикостерома |
| Костеобразующие злокачественные опухоли |
| Костномозговые злокачественные опухоли |
| Краниофарингиома |
| Лейкоплакия полового члена |
| Лимфома |
| Лимфома Беркитта |
| Лимфома щитовидной железы |
| Лимфосаркома |
| Макроглобулинемия Вальденстрема |
| Медуллобластома головного мозга |
| Мезотелиома брюшины |
| Мезотелиома злокачественная |
| Мезотелиома перикарда |
| Мезотелиома плевры |
| Меланома |
| Меланома конъюнктивы |
| Менингиома |
| Менингиома зрительного нерва |
| Множественная миелома (плазмоцитома, миеломная болезнь) |
| Невринома глотки |
| Невринома слухового нерва |
| Нейробластома |
| Неходжкинская лимфома |
| Облитерирующий ксеротический баланит (склерозирующий лихен) |
| Опухолеподобные поражения |
| Опухоли |
| Опухоли вегетативной нервной системы |
| Опухоли гипофиза |
| Опухоли костей |
| Опухоли лобной доли |
| Опухоли мозжечка |
| Опухоли мозжечка и IV желудочка |
| Опухоли надпочечников |
| Опухоли паращитовидных желез |
| Опухоли плевры |
| Опухоли спинного мозга |
| Опухоли ствола мозга |
| Опухоли центральной нервной системы |
| Опухоли шишковидного тела |
| Остеогенная саркома |
| Остеоидная остеома (остеоид-остеома) |
| Остеома |
| Остеохондрома |
| Остроконечные кондиломы полового члена |
| Папиллома глотки |
| Папиллома полости рта |
| Параганглиома среднего уха |
| Пинеалома |
| Пинеобластома |
| Плоскоклеточный рак кожи |
| Пролактинома |
| Рак анального канала |
| Рак ануса (анальный рак) |
| Рак бронхов |
| Рак вилочковой железы (рак тимуса) |
| Рак влагалища |
| Рак внепеченочных желчных путей |
| Рак вульвы (наружных половых органов) |
| Рак гайморовой пазухи |
| Рак глотки |
| Рак головного мозга |
| Рак гортани |
| Рак губы |
| Рак губы |
| Рак двенадцатиперстной кишки |
| Рак желудка |
| Рак желчного пузыря |
| Рак конъюнктивы |
| Рак лёгкого |
| Рак матки |
| Рак маточной (фаллопиевой) трубы |
| Рак молочной железы (рак груди) |
| Рак мочевого пузыря |
| Рак мошонки |
| Рак паращитовидных (околощитовидных) желез |
| Рак печени |
| Рак пищевода |
| Рак поджелудочной железы |
| Рак полового члена |
| Рак почечной лоханки и мочеточника |
| Рак почки |
| Рак предстательной железы (простаты) |
| Рак придатка яичка |
| Рак прямой кишки (колоректальный рак) |
| Рак среднего уха |
| Рак толстого кишечника |
| Рак тонкого кишечника |
| Рак трахеи |
| Рак уретры (мочеиспускательного канала) |
| Рак шейки матки |
| Рак щитовидной железы |
| Рак эндометрия (рак тела матки) |
| Рак языка |
| Рак яичка |
| Рак яичников |
| Ретикулосаркома |
| Ретинобластома (рак сетчатки) |
| Саркома Юинга |
| Синдром Сезари |
| Соеденительнотканные злокачественные опухоли |
| Соединительнотканные опухоли |
| Сосудстые опухоли |
| Тимома |
| Феохромоцитома |
| Фиброма носоглотки |
| Фиброма полости рта |
| Хемодектома каротидная |
| Хондробластома |
| Хондрома |
| Хондромиксоидная фиброма |
| Хондросаркома |
| Хордома |
| Хориоангиома плаценты |
| Хрящеобразующие злокачественные опухоли |
| Эпендимома головного мозга |
| Эритроплазия Кейра |
| Эстезионейробластома (нейроэпителиома обонятельного нерва) |
Диагностика
Далее приведены традиционные методы диагностики данного типа рака.
Визуальная диагностика. Проводят ощупывание лимфоузлов
Особенное внимание уделяется их расположению, включая горло, шею, надключичные, паховые, подколенные участки, а также внимательный осмотр живота.
Сбор анамнеза (наличие в семье случаев заболевания, сопутствующих заболеваний, в случае рецидива – протекание болезни и выявление причин ее возобновления)
Рентгенологические исследования, в том числе компьютерная томография, позитронно-эмиссионная томография, УЗД, сканирование методом ядерно-магнитного резонанса.
УЗД органов брюшины, КТ грудной клетки и сканирование костей с радионуклидами – относятся к более агрессивным методам, продиктованным необходимостью дообследования. Сканирования УЗД с контрастом имеют особенную эффективность в случае расположения лимфомы в грудной клетке и брюшной полости, костях, печени, селезенке, почках.лимфатические узлы;
селезенка;
вальдейерово кольцо (лимфаденоидное глоточное кольцо)
экстралимфатические структуры: печень, легкие, кости.Морфологическая диагностика (использование методов изучения структуры органов, тканей, и клеток больного, то есть биопсия)
Обследованию подлежат:
Морфологическая диагностика считается достоверной только при обнаружении в тканях специфических для злокачественной гранулёмы клеток Березовского-Штернберга. Такая диагностика не только подтверждает диагноз – Ходжкина лимфома, отсеивая вариант «», но и определяет морфологический тип болезни.
При исследовании лимфоузлов средостения проводят торакотомию (вскрытие грудной клетки).
Забрюшинные лимфатические узлы – диагностическую лапаротомию с биопсией. Лапаротомия показана больным с 1,2 и 3А стадией, которых планируется лечить лучевой терапией.
Также проводится трепанобиопсия костного мозга (при подозрении на включение в процесс костной системы).
-
Лабораторные исследования:
- полный анализ крови при лимфоме (наблюдают небольшой лейкоцитоз с нейтрофилёзом);
- СОЭ;
- биохимический анализ крови, включающий анализ на C-реактивный белок;
- щелочную фосфатазу (увеличивается при поражении опухолью лимфоидной ткани печени);
- анализ альбумина;
- ЛДГ (повышение концентрации в крови);
- анализ β-микроглобулинов, кальция сыворотки и электрофорез белков.
Последние годы в США так же существует практика исследования реаранжировки генов иммуноглобулинов и Т-лимфоцитов
Дифференциальную диагностику следует проводить с лимфаденитами при заболеваниях:
- сифилис;
- туберкулёз легких;
- инфекционный мононуклеоз;
- токсоплазмоз;
- бруцеллёз;
- болезнь Бенье-Бёка-Шаумана;
- реактивная гиперплазия лимфоидной ткани;
- лимфобластная лимфома.
Описание
Лимфогранулематоз — это онкогематологическое заболевание лимфатической системы, которое сопровождается увеличением лимфатических узлов на всех стадиях течения. Лимфогранулематоз, или болезнь Ходжкина, является одним из видов злокачественных лимфом, распространённость которых в последние годы стремительно растёт. Наиболее часто заболевание диагностируется в США, Дании. Лимфогранулематоз у мужчин встречается в 1,5 раза чаще, чем у женщин.
Ходжкинская лимфома развивается из лимфоретикулярных клеток, так как эти клетки распространены по всему организму, патологический процесс может поражать практически все внутренние органы, такие как: желудок, тонкий и толстый кишечник, органы дыхательной системы и другие.
Виды лимфогранулематоза
Согласно международной классификации болезней (МКБ-10), лимфогранулематоз относится к злокачественным опухолям лимфоидной ткани и разделяется на несколько видов:
- Лимфогранулематоз с лимфоидным преобладанием — один из самых редких видов болезни Ходжкина. Его отличие от классического течения заключается в гистологических и клинических проявлениях. Также, по данным журнала «Journal of Clinical Oncology» прогноз лимфогранулематоза такого вида наиболее благоприятный, что позволяет онкологам подобрать правильную стратегию терапии.
- Нодулярный склероз — чаще встречается такой лимфогранулематоз у женщин молодого возраста и проявляет себя поражением средостенных, нижних шейных и супраклявикулярных лимфоузлов. В данном случае на I и II стадиях заболевания прогноз благоприятный.
- Смешанно-клеточный вид лимфогранулематоза встречается чаще у мужчин в возрасте старше 55 лет. Со стороны гистологической картины идёт преобладание ретикулярных клеток, клеток Ходжкина, а количество лимфоцитов заметно меньше. Это необходимо знать для правильной дифференциальной диагностики, так как часто данную форму лимфогранулематоза путают с хроническим лимфаденитами, что приводит к неправильному лечению и запущенности процесса.
- Лимфоидное истощение — встречается наиболее редко и диагностируется с частотой 3 человека на 100 больных лимфогранулематозом. В свою очередь лимфоидное истощение классифицируется следующим образом:
- Ретикулярная форма — самая злокачественная. Наблюдается полиморфизм Ходжкинских клеток.
- Диффузный фиброз — при этом капсульная оболочка поражённого органа в патологический процесс не вовлекается.
Лимфогранулематоз у детей
Лимфогранулематоз у новорожденных и у детей до трёх лет в практике детских онкологов практически не встречается. Чаще болеют мальчики, причём риск заболеть возрастает пропорционально взрослению. Однако взрослые заболевают в 11-12 раз чаще, нежели дети.
Из всех злокачественных заболеваний, которые встречаются в детском и подростковых возрастах, лимфогранулематозу отдают более 6%.
Около 95% всех больных той или иной формой лимфогранулематоза с IA стадией поддаются лечению лучевыми методами. Со II и III стадиями эффективность радиотерапии составляет 75% и 85% соответственно. С IV стадией — лишь 50%. К тому же современные методы лечения позволяют предотвратить риск рецидива лимфогранулематоза в 90% случаев.
Осложнения лимфогранулематоза
Среди осложнений болезни Ходжкина наиболее часто встречаются:
- Нарушение кроветворного ростка.
- Лейкемизация красного костного мозга, что приводит к цитопении.
- Различный дерматологические заболевания (в том числе аллергические высыпания, дерматиты).
- Грибковые поражения (микозы).
- Поражение печени, селезёнки и других внутренних органов с соответствующей клинической картиной.
Причины лимфогранулематоза
фото лимфогранулематоз
Впервые лимфогранулематоз был описан в 1832 г. английским врачом Т. Ходжкиным, который объяснил некоторые моменты протекания этого заболевания. В его честь оно получило еще одно название — лимфома Ходжкина. Затем, уже русскими учеными Кутаревым и Березовским были сделаны гистологические исследования клеток пораженных лимфоузлов, в ходе которых были выявлены гигантские опухолевые клетки, которые отвечают за развитие болезни.
В самом начале своего открытия лимфогранулематоз считали инфекционным заболеванием, среди возбудителей которого рассматривали туберкулезную и кишечную палочку, стрептококки, бледную трепонему и дифтерийную бациллу. Но позже эти предположения не подтвердились.
Точные причины развития лимфогранулематоза до конца не выяснены и до сих пор. Но считается, что факторами, которые запускают болезнь, являются:
- Вирусы. Примерно в 1/4 — 1/2 опухолевых клеток найдены генетические участки вируса Эпштейна-Барра (герпеса 4 типа), который обладает способностью тормозить размножение лимфоцитов — основных клеток иммунной системы человека.
- Генетическая предрасположенность. Лимфогранулематозом чаще всего болеют в тех семьях, где уже были зарегистрированы случаи этого заболевания или аутоиммунных либо врожденных/приобретенных иммунодефицитных болезней.
Также на развитие лимфогранулематоза в определенной степени влияют:
- вредные привычки;
- неправильное питание;
- антибиотики;
- ионизирующее и рентгеновское облучение;
- вредные химические вещества;
- инфекционные болезни;
- острые и хронические стрессы;
- операции.
Так или иначе, можно сделать вывод, что лимфогранулематоз развивается в основном в ослабленном человеческом организме.
Online-консультации врачей
| Консультация трихолога (лечение волос и кожи головы) |
| Консультация инфекциониста |
| Консультация педиатра |
| Консультация кардиолога |
| Консультация андролога-уролога |
| Консультация маммолога |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация нефролога |
| Консультация дерматолога |
| Консультация нейрохирурга |
| Консультация оториноларинголога |
| Консультация сосудистого хирурга |
| Консультация косметолога |
| Консультация иммунолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Прогноз развития лимфогранулематоза
При диагностировании лимфогранулематоза в первую очередь пациентов интересует действительно ли это рак или нет? Не маловажное значение имеет и прогноз, при каких условиях могут возникнуть метастазы и сколько живут после лечения люди, у которых данная патология была обнаружена? Данный недуг относится к онкологии. Прогноз его развития во многом зависит от индивидуальных факторов, таких, как возраст, пол, сопутствующие заболевания, предыдущее лечение
Выживаемость при лимфогранулематозе также зависит от стадии болезни. Она оценивается по пятилетним периодам:
- Для 1 и 2 стадий характерна выживаемость после прохождения терапии 90%;
- При 3А стадии выживаемость составляет 80%;
- При 3В стадии – 60%;
- При 4 стадии чаще всего по истечении 5 лет в живых остается менее 45% людей.
Симптомы лимфогранулематоза
Общими клиническими симптомами, присущими большинству форм лимфогранулематоза, являются: лихорадка, изменения в крови, зуд кожи, потливость, общая слабость и похудание. При хроническом лимфогранулематозе лихорадка чаще всего носит неправильный ремиттирующий характер с вечерними подъемами температуры до 37-39°С и периодами нормальной температуры во время ремиссии. Гораздо реже наблюдается волнообразная «ундулирующая» форма температурной кривой и еще реже ее разновидность, сходная с кривой Чейн-Стоксова дыхания (лихорадка типа Пеля-Эпштейна). Волнообразная форма обычно наблюдается при поражении внутренних органов и является неблагоприятным прогностическим признаком. При острых формах может наблюдаться высокая лихорадка постоянного типа.
Менее постоянным симптомом лимфогранулематоза является зуд. Наблюдается он примерно у половины больных в более далеко зашедших (генерализованных) стадиях болезни. Впрочем, зуд в отдельных областях тела может временами появляться и в более ранних стадиях. У некоторых больных зуд достигает очень высоких степеней, приводит к расчесам и иногда сопровождается различными высыпаниями.
Потливость, обычно ночная, слабость и падении веса тела свойственны также далеко зашедшим стадиям болезни, но усиленное потоотделение в определенных зонах наблюдается и в начальных периодах.
Для большинства больных лимфогранулематозом характерна бледность кожи, которая наблюдается даже в начальных стадиях болезни.
Изменения морфологического состава крови при лимфогранулематозе довольно типичны и могут служить для дифференциальной диагностики. У многих больных, особенно в начальной и средней стадиях заболевания, наблюдается лейкоцитоз, большей частью умеренный, реже более выраженный. Однако у значительной части больных количество лейкоцитов находится в пределах нормы. У другой части больных имеет место лейкопения, обычно в более далеко зашедших стадиях, при абдоминальных формах и после многократно проводившегося лечения.
Для большинства больных, независимо от общего числа лейкоцитов, характерно изменение формулы, состоящее в увеличении процента нейтрофилов. Нейтрофилез часто сопровождается умеренным, реже значительным, палочкоядерным сдвигом, нарастающим по мере прогрессирования болезни. Появление в крови миелоцитов наблюдается редко.
Характерным и самым частым изменением в крови является лимфопения, если не абсолютная, то относительная (от 2 до 20%). Лимфопения может появиться с самого начала заболевания, но, по мере прогрессирования болезни, частота выраженной лимфопении нарастает. Причиной лимфопении, по-видимому, является нарушение функции лимфоузлов вследствие поражения их ткани специфическим процессом, а также интоксикации. Определенную роль в нарастании лимфопении играют и лечебные мероприятия (рентгенотерапия, химиотерапия).
Эозинофилия является менее постоянным изменением крови при лимфогранулематозе и наблюдается в 15-25% случаев этого заболевания.
Моноцитоз (10-15%) наблюдается несколько чаще, чем эозинофилия (от трети до половины больных) и особенно в более поздних стадиях заболевания, в которых он достигает и больших степеней (до 30%). У части больных количество моноцитов оказывается пониженным против нормы.
Красная кровь в первой и средней стадиях заболевания страдает мало. Анемия нормохромного или гипохромного типа обычно наступает в далеко зашедшей стадии, особенно при абдоминальных формах, и варьирует от умеренной до выраженной степени. У отдельных больных в терминальном периоде гемоглобин может снижаться до 30-15%. Впрочем, у других больных даже в поздних стадиях анемии может не наблюдаться.
Количество тромбоцитов до проведения интенсивного курса лечения обычно нормально или повышено.
Весьма постоянным является ускорение оседания эритроцитов (15-80 мм в час). Только у отдельных больных в начальных стадиях заболевания РОЭ может оказаться нормальной.