Зондирование легочной артерии
Содержание:
Цель
- Оценка функции правого и левого желудочков сердца.
- Контроль эффективности лечения инфаркта миокарда, кардиогенного и септического шока, отека легких, гиповоле-мии и гипотензии, синусовой тахикардии неясного происхождения и различных нарушений ритма сердца.
- Контроль водного баланса при тяжелых ожогах, поражении почек, некардиогенном отеке легких и респираторном дистресс-синдроме взрослых.
- Контроль эффективности сердечных препаратов, таких как нитроглицерин и нитропруссид натрия.
- Определить базальное давление у пациентов с заболеваниями сердца и сделать его оптимальным с помощью внутривенной медикаментозной коррекции для обеспечения успеха хирургического вмешательства.
- Дифференциальная диагностика кардиогенного и некардиогенного отека легких.
Методы лечения
Тромбоэмболия – это состояние, требующее срочного вмешательства. Больного с таким диагнозом помещают в реанимацию и назначают ему строгий постельный режим. Используют кислородную маска или иной способ поступления кислорода, чтобы избежать кислородного голодания. Устанавливают венозный катетер. Чем быстрее будут проведены эти мероприятия, тем меньше вероятность развития негативных последствий (нарушения кровоснабжения лёгких, развития хронической гипертонии легких и сепсиса).
Стеноз сосуда, если он ярко выражен, устраняют хирургическим путём. Для поддержания общего состояния больного и предотвращения развития осложнений, врач назначает лекарства.
Недостаточность клапана в случаях тяжелой степени, устраняют хирургическим путём. В иных состояниях применяется медикаментозное лечение.
Лекарственные препараты
В случае ТЭЛА назначают лекарства: гепарин внутривенно, антибиотики при необходимости, дофамин и другое. Делают подачу кислорода.
При стенозе дополнительно могут быть назначены:
- мочегонные;
- препараты против острой и хронической сердечной недостаточности (гликозиды);
- блокаторы кальциевых каналов и другие.
Недостаточность клапана требует назначения:
- антибиотиков;
- солей азотной кислоты с целью расширения сосудов;
- мочегонных препаратов;
- ингибиторов АПФ (блокируют процесс сужения сосудов).
Народные методы

Народные методы используют только после консультации с лечащим врачом и постановки диагноза. Самостоятельное назначение себе лечения, может привести к ухудшению состояния.
Один из рецептов, который помогает снижать уровень холестерина в крови и укреплять стенки сосудов включает в себя:
- семена укропа;
- мед;
- воду.
На 2 литра воды используют укроп и мёд в соотношении 1 стакан к двум. Смесь из семян и мёда заливают кипятком и настаивают сутки в термосе. Далее настой процеживают, хранят в холодильнике. Принимают внутрь за двадцать минут до еды, четыре раза в день по столовой ложке. После того, как настой закончится, нужно сделать недельный перерыв. При возникновении аллергической реакции, приём прекратить.
Прочие методы
Это методы, заключающиеся в операционном вмешательстве. Тяжелые степени стеноза можно устранить только таким методом. Применяют: иссечение поражённой стенки сосуда, разъединение стенок сосуда, иссечение поражённого участка миокарда.
Недостаточность клапана в тяжёлых случаях исправляют хирургически:
- протезированием клапана (бывают механические клапаны и биологические);
- пластикой собственного клапана;
- пересадкой сердца и лёгкого (выполняется в редких случаях, когда сердце значительно поражено).
https://youtube.com/watch?v=0CYuFR5G7pg
Возможно одновременное исправление нескольких патологий.
Факторы, влияющие на результат исследования
- Неисправности в регистрирующей системе, негерметичные соединения, образование тромбов на конце катетера, наличие воздуха в катетере, разрыв баллона.
- ИВЛ с положительным давлением на выдохе, которая вызывает повышение внутри-грудного давления (повышение давления в катетере).
- Неправильное положение катетера, которое становится причиной чрезмерной его подвижности (низкоамплитудная кривая давления).
- Упор катетера в стенку сосуда, что может стать причиной стойкой его окклюзии или за-кли-нивания ветви легочной артерии.
- Психомоторное возбуждение пациента.
B.H. Tитoвa
«Зондирование легочной артерии» и другие статьи из раздела Электрофизические методы исследования
- Зондирование сердца
- Электрофизиологическое исследование
- Вся информация по этому вопросу
Лечение
Медикаментозное лечение тромбоэмболии легочной артерии
| Препарат | Описание | Применение и дозировки |
| Препараты, уменьшающие свертываемость крови | ||
| Гепарин натрия (натриевый гепарин) | Гепарин – вещество, которое образуется в организме человека и других млекопитающих. Он подавляет фермент тромбин, который играет важную роль в процессе свертывания крови. | Одномоментно вводят внутривенно 5000 – 10000 ЕД гепарина. Затем – капельно по 1000-1500 ЕД в час. Курс лечения – 5-10 дней. |
| Надропарин кальция (фраксипарин) | Низкомолекулярный гепарин, который получают из слизистой оболочки кишечника свиней. Подавляет процесс свертывания крови, а также обладает противовоспалительным действием и подавляет иммунитет. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Эноксапарин натрия | Низкомолекулярный гепарин. | Вводят 0,5-0,8 мл подкожно 2 раза в сутки. Курс лечения – 5-10 дней. |
| Варфарин | Препарат, который подавляет синтез в печени белков, необходимых для свертывания крови. Назначается параллельно с препаратами гепарина на 2-й день лечения. | Форма выпуска: Таблетки по 2,5 мг (0,0025 г).Дозировки: В первые 1-2 дня варфарин назначают в дозировке 10 мг 1 раз в день. Затем дозу снижают до 5-7,5 мг 1 раз в день. Курс лечения – 3-6 месяцев. |
| Фондапаринукс | Синтетический препарат. Подавляет функцию веществ, которые принимают участие в процессе свертывания крови. Иногда применяется для лечения тромбоэмболии легочной артерии. | |
| Тромболитики (препараты, которые растворяют тромбы) | ||
| Стрептокиназа | Стрептокиназу получают из β-гемолитического стрептококка группы C. Она активирует фермент плазмин, который расщепляет тромб. Стрептокиназа действует не только на поверхности тромба, но и проникает внутрь него. Наиболее активна в отношении недавно образовавшихся тромбов. | Схема 1. Вводят внутривенно в виде раствора в дозировке 1,5 миллиона МЕ (международных единиц) в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Урокиназа | Препарат, который получают из культуры клеток почек человека. Активирует фермент плазмин, который разрушает тромбы. В отличие от стрептокиназы, реже вызывает аллергические реакции. | Схема 1. Вводят внутривенно в виде раствора в дозировке 3 миллиона МЕ в течение 2 часов. В это время введение гепарина прекращают.Схема 2.
|
| Альтеплаза | Препарат, который получают из человеческих тканей. Активирует фермент плазмин, который осуществляет разрушение тромба. Не обладает антигенными свойствами, поэтому не вызывает аллергических реакций и может использоваться повторно. Действует на поверхности и внутри тромба. | Схема 1. Вводят 100 мг препарата в течение 2 часов.Схема 2. Вводят препарат в течение 15 минут из расчета 0,6 мг на каждый килограмм массы тела больного. |
Мероприятия, которые проводят при массивной тромбоэмболии легочной артерии
- Остановка сердца. Проводят сердечно-легочную реанимацию (непрямой массаж сердца, искусственную вентиляцию легких, дефибрилляцию).
- Гипоксия (пониженное содержание в организме кислорода) в результате нарушения дыхания. Проводят оксигенотерапию – больной вдыхает газовую смесь, обогащенную кислородом (40%-70%). Ее подают через маску или через введенный в нос катетер.
- Выраженное нарушение дыхания и тяжелая гипоксия. Проводят искусственную вентиляцию легких.
- Гипотензия (снижение артериального давления). Больному вводят внутривенно через капельницу различные солевые растворы. Применяют препараты, которые вызывают сужение просвета сосудов и повышение артериального давления: допамин, добутамин, адреналин.
Хирургическое лечение тромбоэмболии легочной артерии
Показания к хирургическому лечению при ТЭЛА
- массивная тромбоэмболия;
- ухудшение состояния пациента, несмотря на проводимое консервативное лечение;
- тромбоэмболия самой легочной артерии или ее крупных ветвей;
- резкое ограничение притока крови к легким, сопровождающееся нарушением общего кровообращения;
- хроническая рецидивирующая тромбоэмболия легочной артерии;
- резкое снижение артериального давления;
Виды операций при тромбоэмболии легочной артерии
- Эмболэктомия – удаление эмбола. Это хирургическое вмешательство проводится в большинстве случаев, при острой ТЭЛА.
- Тромбэндартерэктомия – удаление внутренней стенки артерии с прикрепленной к ней бляшкой. Применяется при хронической ТЭЛА.
Методология терапии стеноза лёгочной артерии
Стеноз лёгочной артерии – это заболевание, которое относится к опасным для жизни порокам и предусматривает исключительно оперативное лечение. Медикаментозная терапия предусмотрена только в случаях, когда необходимо подготовить пациента к операции, или если недуг находится на последней, неоперабельной стадии. В таких ситуациях больным необходим жесточайший контроль врачей, заключающийся в следующих мероприятиях:
- Систематическое прохождение эхокардиографии с целью контролирования состояния артерии и правого предсердия.
- Антибиотикотерапия, направленная на превенцию инфекционных заболеваний.
- Предупреждение инфекционного миокардита.
- Проведение процедур с целью улучшения состояния здоровья пациента.
Операции по устранению стеноза показаны пациентам, у которых диагностирована болезнь второй и третьей категории. При лёгком стенозе пациент не подготавливается к операции, однако, находится под регулярным контролем специалистов кардиологии. На четвёртой фазе недуга целесообразность проведения операции решается докторами. Зачастую осуществляется только поддерживающая терапия, так как хирургическое вмешательство может усугубить ситуацию и ускорить остановку сердца.
В любом случае, если специалисты предлагают операцию, есть смысл соглашаться на проведение процедуры, так как это единственный шанс сохранить жизнь и дееспособность.
Существует несколько видов операций, применяющихся для устранения порока современной медициной:
- Вальвулопластика лёгочной артерии. Специфика операции заключается во введении через левый межрёберный подход к сердцу специального приспособления, с помощью которого рассекается новообразовавшаяся мембрана, а в проём устанавливается зонд для его расширения.
- Вальвулотомия катетерного типа. Через вену вводится специальный зонд, оборудованный ножами, для осуществления надрезов в месте стеноза, а также медицинским баллоном, который устанавливается с целью восстановления магистрали для тока крови.
- Наиболее сложной и в то же время эффективной считается вальвулотомия клапана открытого типа. Операция проводится со вскрытием грудной клетки пациента, при предварительном подключении больного к аппаратуре, обеспечивающей кровообращение в организме искусственным путём. В этом случае клапанный стеноз лёгочной артерии можно изучить изнутри, а также осуществить разрезы точно по расположению мышечных тканей. Открытая операция позволяет визуально исследовать патологическое образование и эффективно устранить дефект.
Вальвулопластика легочной артерии
Гистология
Л. с. и его главные ветви относятся к артериям эластического типа. При толщине стенки Л. с. в среднем 1,3 мм наружная оболочка составляет 0,3 мм, средняя — 0,8 мм и внутренняя — 0,1—0,2 мм. Основой средней оболочки является густая сеть эластических волокон, связанных с наружной и внутренней эластическими мембранами, расположенными на границе с внутренней и наружной оболочками. Между слоями мышечных клеток находятся эластические окончатые мембраны, проходящие в разных направлениях. Внутренняя оболочка представлена эндотелием и субэндотелиальным слоем, наружная — содержит значительное количество эластических и коллагеновых волокон и богата сосудами и нервами. Начало Л. с. охватывается своеобразным мышечным сфинктером. Этот кольцевой слой мышечных клеток является, по-видимому, остатком мышечных элементов артериальной луковицы амфибий и бульбарного сфинктера рептилий, который предшествовал образованию клапана Л. с. Средняя оболочка сегментарных ветвей легочных артерий содержит преимущественно мышечные клетки, в связи с чем они могут быть отнесены к артериям мышечного типа.
Некоторые особенности кровоснабжения легких
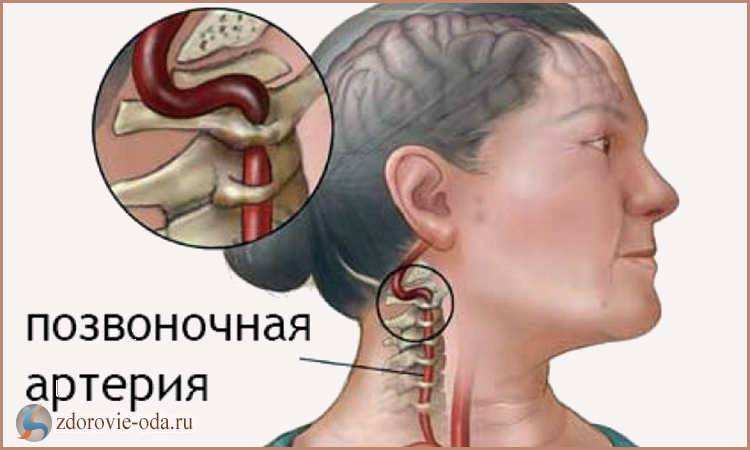
Легкие обладают удвоенным кровоснабжением: в газообмен включена система артериол, капилляров и венул. А сама ткань получает питание из бронхиальных артерий.
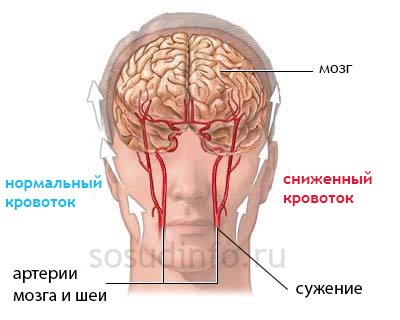
Легочная артерия делится на правый и левый ствол, затем на ветки и долевые сосуды крупного, среднего и мелкого калибра. Самые мелкие артериолы (часть капиллярной сети) имеют диаметр в 6–7 раз больший, чем в большом круге кровообращения. Их мощная мускулатура способна суживать, полностью закрывать или расширять артериальное русло.
При сужении растет сопротивление кровотоку и повышается внутреннее давление в сосудах, расширение снижает давление, уменьшает силу сопротивления. От этого механизма зависит возникновение легочной гипертензии. Общая сеть легочных капилляров захватывает площадь в 140 м2.
Вены легочного круга шире и короче, чем в периферическом кровообращении. Но они тоже обладают сильным мышечным слоем, способны влиять на перекачивание крови по направлению к левому предсердию.
Классификация
Клинически ТЭЛА классифицируют на следующие типы:
- массивная — поражено более 50 % объёма сосудистого русла лёгких (эмболия лёгочного ствола и/или главных лёгочных артерий) и заболевание проявляется шоком и/или системной гипотензией;
- субмассивная — поражено 30 — 50 % объёма сосудистого русла лёгких (эмболия нескольких долевых или многих сегментарных лёгочных артерий) и проявляется симптомами правожелудочковой недостаточности;
- немассивная — поражено менее 30 % объёма сосудистого русла лёгких (эмболия мелких дистальных лёгочных артерий), проявления отсутствуют либо минимальны (инфаркт лёгкого).
Эмбриология
У наземных позвоночных в связи с выключением жаберного кровообращения устанавливается непосредственное сообщение вентральной и дорсальной аорты одной парой артериальных дуг. С приобретением легочного дыхания выделяется новый добавочный круг кровообращения, развивающийся частично за счет задней пары жаберных сосудов, дающий начало легочным артериям, несущим венозную кровь в легкие. Окисленная кровь возвращается в сердце по легочным венам. В процессе эмбриогенеза сердца и крупных сосудов луковица сердца и артериальный ствол (truncus arteriosus) делится перегородкой (septum aorticopulmonale) на два сосуда: интраперикардиально располагающуюся часть восходящей аорты и легочный ствол. Правая и левая легочные артерии развиваются из шестой пары артериальных жаберных дуг. Левая шестая артериальная жаберная дуга, проксимальная часть к-рой является непосредственным продолжением Лёгочного ствола, образует левую легочную артерию, а ее дистальная часть — артериальный проток. Проксимальная часть правой шестой артериальной жаберной дуги дает начало правой легочной артерии, а ее дистальная часть вскоре облитерируется. Внутриорганные ветви легочных артерий формируются в связи с развивающимися легкими.
У новорожденных окружность Лёгочного ствола больше, чем окружность аорты. Лёгочный ствол в постнатальном периоде развития увеличивается пропорционально росту тела ребенка, а его ветви — легочные артерии — быстро развиваются благодаря увеличению функциональной нагрузки. Быстрое развитие легочных артерий особенно отмечается в течение первого года жизни.
Аневризма легочной артерии
Чаще всего аневризма легочной артерии диагностируется в сочетании с врожденными и приобретенными пороками сердца, а также с другими заболеваниями сердечно-сосудистой системы. Во избежание риска развития опасных осложнений при подозрении на аневризму человеку в ближайшее время требуется помощь врача-кардиолога.
Для диагностики и лечения аневризмы легочной артерии в Международном медицинском центре ОН КЛИНИК применяются самые современные методы и технологии, проверенные временем и спасшие жизнь тысячам пациентов.
Если Вам или Вашим близким поставили диагноз «аневризма легочной артерии» или есть подозрения на это заболевание – обращайтесь в ОН КЛИНИК, где опытные врачи-кардиологи приложат все усилия, чтобы победить болезнь и вернуть пациенту здоровье.
Стоимость услуг
| Прием врача кардиолога первичный, амбулаторный | 2100 |
| Прием врача кардиолога повторный, амбулаторный | 2100 |
| Консультация врача кардиолога, кандидата медицинских наук | 2400 |
| Консультация кардиолога, доктора медицинских наук, профессора | 5000 |
Что такое аневризма легочной артерии?
Аневризма легочной артерии является локальным расширением легочной артерии или чаще ее ветви, которая истончилась и потеряла эластичность. Это заболевание может быть как врожденным, так и приобретенным.
По форме аневризма может быть как мешковидной и выпячиваться с одной стороны, так и диффузионной, когда стенки артерии равномерно расширяются по всему диаметру. По мере прогрессирования заболевания в стенке аневризмы происходят дегенеративные изменения, которые могут привести к разрыву, внутреннему кровотечению и опасным для жизни состояниям.
Диагностика и лечение аневризмы легочной артерии в ОН КЛИНИК
Для постановки правильного диагноза и выявления аневризмы проводятся ЭКГ, компьютерная томография, рентгенография, МРТ. Среди основных методов лечения этого заболевания – хирургическое вмешательство, благодаря которому врачам удается восстановить нормальную работу легочной артерии. На ранних стадиях развития заболевания применяется консервативная симптоматическая терапия.
При ощущении дискомфорта в области сердца, проблемах с дыханием, функционированием легких и общем плохом самочувствии не медлите, обращайтесь к кардиологам ОН КЛИНИК! В стенах нашего медцентра вы получите быструю и максимально качественную врачебную помощь в любой день недели, без длительных ожиданий и очередей.
Наши преимущества:
- Профессионализм: у нас работают лучшие врачи – кандидаты и доктора медицинских наук, профессора, которые ежедневно подтверждают свою высокую квалификацию.
- Современное оборудование: наша мощная диагностическая база позволяет выявлять заболевания на самых ранних этапах развития, что значительно упрощает лечение.
- Высокий уровень обслуживания: мы делаем все, для того чтобы наши пациенты остались довольны уровнем оказанных услуг и могли обратиться к нам в любой день, включая выходные дни и праздники. Наш персонал всегда улыбчивый и приветливый.
- Удобное расположение: филиалы нашей клиники, в том числе стационар, находятся в центре города, недалеко от метро, поэтому к нам очень просто добраться.
Мы гордимся тем, что большинство наших пациентов обращаются к нам по рекомендации своих родных и друзей!
Симптомы аневризмы легочной артерии
Проявления аневризмы легочной артерии могут быть весьма разнообразными, но чаще всего при этой патологии встречаются следующие симптомы:
- затрудненное дыхание;
- боли в грудной клетке;
- беспричинный на первый взгляд кашель;
- внезапная охриплость голоса;
- слабость, вялость, повышенная утомляемость при физической нагрузке.
На ранних стадиях развития симптомы аневризмы могут никак не проявляться. Обнаружить риск развития опасных патологий можно только при помощи регулярных осмотров у специалиста. Посещайте врача-кардиолога не реже, чем раз в год даже в том случае, если Вас ничего не беспокоит.
Причины развития аневризмы легочной артерии
Приобретенная аневризма легочной артерии может образоваться из-за вторичной легочной гипертензии при таких состояниях, как открытый артериальный проток и дефект перегородки, расположенной между желудочков.
Кроме того, причиной развития аневризмы может стать клапанный стеноз легочной артерии. Легочные васкулиты, травмы и различные инфекционные заболевания тоже могут привести к локальному расширению легочной артерии.
Если Вы нуждаетесь в помощи специалиста и хотите получить действительно качественные услуги врача-кардиолога без переплат и с достижением желаемого результата – обращайтесь в наш медцентр, к врачам с многолетним практическим опытом работы!
Эмбриология
У наземных позвоночных в связи с выключением жаберного кровообращения устанавливается непосредственное сообщение вентральной и дорсальной аорты одной парой артериальных дуг. С приобретением легочного дыхания выделяется новый добавочный круг кровообращения, развивающийся частично за счет задней пары жаберных сосудов, дающий начало легочным артериям, несущим венозную кровь в легкие. Окисленная кровь возвращается в сердце по легочным венам. В процессе эмбриогенеза сердца и крупных сосудов луковица сердца и артериальный ствол (truncus arteriosus) делится перегородкой (septum aorticopulmonale) на два сосуда: интраперикардиально располагающуюся часть восходящей аорты и легочный ствол. Правая и левая легочные артерии развиваются из шестой пары артериальных жаберных дуг. Левая шестая артериальная жаберная дуга, проксимальная часть к-рой является непосредственным продолжением Л. с., образует левую легочную артерию, а ее дистальная часть — артериальный проток. Проксимальная часть правой шестой артериальной жаберной дуги дает начало правой легочной артерии, а ее дистальная часть вскоре облитерируется. Внутриорганные ветви легочных артерий формируются в связи с развивающимися легкими.
У новорожденных окружность Л. с. больше, чем окружность аорты. Л. с. в постнатальном периоде развития увеличивается пропорционально росту тела ребенка, а его ветви — легочные артерии — быстро развиваются благодаря увеличению функц, нагрузки. Быстрое развитие легочных артерий особенно отмечается в течение первого года жизни.
Клиническая картина
Эмболия мелких ветвей лёгочных артерий может протекать бессимптомно или иметь неспецифичные симптомы (незначительное повышение температуры тела, кашель).
Массивная ТЭЛА проявляется острой правожелудочковой недостаточностью с развитием шока и системной гипотензии (снижение артериального давления <90 мм рт.ст. или его падение на ≥40 мм рт.ст., что не связано с аритмией, гиповолемией или сепсисом). Могут возникать одышка, тахикардия, обморок. При субмассивной ТЭЛА артериальная гипотензия отсутствует, а давление в малом круге кровообращения повышается умеренно. При этом обнаруживают признаки дисфункции правого желудочка сердца и/или повреждения миокарда, что свидетельствует о повышенном давлении в лёгочной артерии. При немассивной ТЭЛА симптомы отсутствуют и через несколько дней возникает инфаркт лёгкого, который проявляется болью в грудной клетке при дыхании (за счёт раздражения плевры), лихорадкой, кашлем и, иногда, кровохарканьем и выявляется рентгенологически (типичные треугольные тени).
При аускультации сердца обнаруживают усиление и акцент II тона над трёхстворчатым клапаном и лёгочной артерией, систолический шум в этих точках. Возможны расщепление II тона, ритм галопа, что считают плохим прогностическим признаком. В области инфаркта лёгкого выслушивают ослабление дыхания, влажные хрипы и шум трения плевры.
Функции легочной артерии

Функция лёгочной артерии состоит в перемещении венозной крови из сердца в легкие. Из школьного курса биологии известно, что в венах находится венозная кровь, а в артериях – артериальная. Особенность лёгочной артерии в том, что она содержит венозную кровь. Это даёт ей возможность, обогатить кислородом кровь, отошедшую из правых отделов сердца.
Помимо этой функции, есть ещё и другие. Оболочки стенок артерий выполняют функции:
- Наружная оболочка не даёт разорваться стенкам сосуда, при постоянном давлении на неё изнутри.
- Мышечная (средняя) оболочка контролирует расширение сосуда при выталкивании крови и контролирует процесс возвращения в исходную форму.
Внутренняя оболочка (эндотелий) содержит рецепторы, которые способны улавливать все изменения: изменение артериального давления, изменение свойств крови, сужение просветов сосудов. Эндотелий помогает контролировать эти изменения.
Причины появления легочного сердца
Хроническое легочное сердце формируется при длительно существующей бронхоэктатической болезни, а также некоторых других заболеваниях дыхательной системы.
В зависимости от причин, вызывающих развитие легочного сердца, выделяется три формы данного патологического состояния:
- бронхолегочная;
- торакодиафрагмальная;
- васкулярная.
Кардиологи и пульмонологи выделяют три группы патологических состояний и заболеваний, которые способны приводить к развитию хронического легочного сердца:
- I группа: поражения бронхолегочного аппарата (хронический бронхит, пневмокониоз, бронхоэктатическая болезнь, легочный фиброз при туберкулезе легких, высотная гипоксемия, саркоидоз, бронхиальная астма, дерматомиозит, системная красная волчанка, муковисцидоз, альвеолярный микролитиаз, бериллиоз и др.);
- II группа: заболевания, сопровождающиеся патологическим нарушением подвижности грудной клетки (кифосколиоз, истощение, торакопластика, синдром Пиквика, ожирение, плевральный фиброз, болезнь Бехтерева, нервно-мышечные заболевания и др.);
- III группа: заболевания, приводящие к вторичным поражением сосудов легких (эмболии на фоне внелегочных тромбозов, легочная гипертензия, васкулиты, аневризмы со сдавливанием легочных сосудов, шистосомоз, легочный тромбоз, опухоли средостения, узелковый периартериит).
В течении этого патологического состояния выделяют три стадии. Перечислим их:
- доклиническая: может выявляться только после проведения инструментального диагностического исследования, проявляется признаками транзиторной артериальной гипертензии и симптомами перегрузки правого желудочка;
- компенсированная: сопровождается гипертрофией правого желудочка и постоянной легочной гипертензией, больного обычно беспокоят симптомы основного заболевания, признаков сердечной недостаточности не наблюдается;
- декомпенсированная: у больного появляются признаки правожелудочковой недостаточности.
По данным статистики ВОЗ, наиболее часто хроническое легочное сердце провоцируется такими заболеваниями:
- хронические инфекционные заболевания бронхиального дерева;
- бронхиальной астма (II-III стадии);
- пневмокониоз;
- эмфизема легких;
- поражение легочной ткани паразитами;
- тромбоэмболическая болезнь;
- деформации грудной клетки.
В 80% случаев к формированию легочного сердца приводит легочная гипертензия, вызываемая заболеваниями дыхательной системы. При торакодиафрагмальной и бронхолегочной форме данной патологии происходит заращение просвета сосудов соединительной тканью и микротромбами, сдавление легочных артерий и вен в зонах опухолевых или воспалительных процессов.
Такие структурные изменения артерий и вен малого круга кровообращения приводят к существенной перегрузке правого отдела сердца и сопровождаются увеличением размеров мышечной оболочки сосудов и миокарда правого желудочка. В стадии декомпенсации у больного начинают появляться дистрофические и некротические процессы в миокарде.
Этиология этого состояния изучена достаточно хорошо. Некоторые болезни сердечно-сосудистой и дыхательной системы могут спровоцировать легочное сердце. Кроме того, аутоиммунные отклонения приводят к появлению патологии. Причины острой, подострой и хронической формы легочного сердца несколько различны.
- пневмоторакс;
- тромбоэмболия;
- приступы астмы;
- обширные пневмонии.
К главным предрасполагающим факторам развития этой формы относятся:
- легочные васкулиты;
- рецидивирующая эмболия;
- гипертензия;
- фиброзирующий альвеолит;
- лимфогенный канцероматоз;
- онкологические процессы с метастазами;
- тяжелая бронхиальная астма;
- гипервентиляция.
Хронический вариант синдрома встречается очень часто. Это состояние может сопровождать самые разнообразные тяжелые заболевания. К главным причинам формирования хронического легочного сердца относятся:
- гипертензия;
- рецидивирующая тромбоэмболия;
- артериит;
- астма;
- эмфизема;
- хирургическое удаление части легкого;
- хронический бронхит;
- саркоидоз;
- туберкулезное поражение;
- пневмосклероз;
- гранулематоз;
- фиброзы;
- рестриктивные процессы;
- множественные кисты;
- травмы;
- заболевания позвоночника, сопровождающиеся деформацией;
- патологическое ожирение;
- спайки плевры.
Существует ряд факторов, которые способствуют развитию легочного сердца, при тех или иных серьезных аутоиммунных, сердечно-сосудистых и бронхиальных заболеваниях. Ухудшить положение и спровоцировать развитие такого осложнения могут вредные привычки, в том числе курение, пристрастие к алкоголю и наркотикам.