Кардиопатия сердца: симптомы, диагностика и лечение
Содержание:
Симптомы дилатационной кардиомиопатии
Иногда признаки заболевания могут не появляться в течение нескольких месяцев и даже лет, пока функции сердца компенсированы. По мере декомпенсации или сразу появляются следующие симптомы:
1. Симптомы застойной сердечной недостаточности:- одышка вначале при ходьбе, затем и в покое,- ночные приступы сердечной астмы, эпизоды отека легких – выраженное удушье в положении лежа, навязчивый кашель сухой или с пенистой мокротой розового цвета, иногда с прожилками крови, голубое окрашивание ногтей, кончика носа и ушей, при отеке — резко выраженный цианоз кожи лица, губ, конечностей,- отеки нижних конечностей, усиливающиеся к вечеру и исчезающие после ночного сна,- чувство тяжести, умеренные тупые боли в правой подреберной области. Обусловлены повышенным кровенаполнением печени и растяжением ее капсулы ,- увеличение объема живота вследствие скопления жидкости (асцита) из – за кардиального цирроза печени на поздних стадиях сердечной недостаточности,- нарушения функции почек – изменения ритма и объема мочеиспускания – редкое или частое, большими или малыми порциями,- признаки нарушения кровоснабжения головного мозга – нарушения памяти, внимания, рассеянность, резкая смена настроения, бессонница и другие симптомы дисциркуляторной (в данном случае венозной) энцефалопатии.
Сердечная недостаточность имеет четыре стадии в зависимости от симптомов и степени непереносимости физической нагрузки (I, II А, II Б, III и IV стадии).
2. Симптомы, характерные для нарушения систолической функции левого желудочка.При начальном снижении фракции выброса пациента беспокоят слабость, быстрая утомляемость, бледность, похолодание кистей и стоп, головокружения.
При значительном снижении сердечного выброса развиваются выраженные слабость, невозможность выполнять минимальные бытовые виды активности, резкое головокружение и потеря сознания при незначительной физической нагрузке.
3. Симптомы нарушения ритма. Более, чем в 90% встречаются различные аритмии, проявляющиеся ощущением перебоев в сердце, чувством замирания и остановки сердца. Чаще всего развивается мерцательная аритмия, иногда трудно поддающаяся восстановлению ритма, поэтому у таких пациентов формируется постоянная форма мерцательной аритмии. Возможно развитие атриовентрикулярной блокады, блокад ножек пучка Гиса, желудочковой экстрасистолии и других аритмий.
Пациент на поздних стадиях сердечной недостаточности, обусловленной дилатационной кардиомиопатией, выглядит следующим образом – принимает положение полусидя даже во время сна, потому что так легче дышать. Дыхание его шумное, с затрудненным вдохом, можно на расстоянии услышать булькающие хрипы в легких из-за выраженного застоя крови. Лицо одутловатое, кисти и стопы отечны, живот увеличен в объеме, иногда развивается отек подкожно – жировой клетчатки по всему телу – развивается анасарка. Малейшее движение даже в пределах постели усугубляет одышку и причиняет дискомфорт.
Причины
Основными причинами того, почему развивается кардиопатия у детей и взрослых, являются:
- генетическая предрасположенность. Кардиомиоциты содержат в себе белки, которые принимают активное участие в полноценном функционировании сердца. Различные дефекты в них приводят к проблемам в работе мышечных структур. Для развития симптомов болезни необязательно болеть другим недугом, то есть, болезнь первична;
- вирус или токсин. Инфекционно-токсическая кардиопатия у детей и взрослых развивается ввиду наличия в организме вирусов, болезнетворных бактерий или грибков. При этом вирусные болезни могут не проявляться типичными для них симптомами. Патологий клапана или коронарных артерий при этом не наблюдается;
- аутоиммунные патологии. Вызвать инфекционно-токсическую разновидность болезни могут процессы уничтожения собственных клеток организма своими же антителами, а остановить процесс бывает довольно сложно;
- идиопатический фиброз. Фиброзом (кардиосклерозом) является замещение клеток мышц соединительным типом ткани. Таким образом, стенки сердца со временем не могут нормально сокращаться, так как неэластичны. Частое развитие фиброза после инфаркта позволяет отнести фиброз к вторичным причинам.
Часто при вышеперечисленных случаях лечатся только симптомы кардиопатии. Врачи могут компенсировать недостаточность сердца, однако не могут повлиять на устранение причин из-за их плохой изученности. Что касается болезней сердца, которые могут спровоцировать дисгормональную или другую формы недуга, то среди них есть гипертония, ишемическая болезнь, амилоидоз, заболевания эндокринной системы, отравления токсическими веществами, патологии соединительных тканей и ряд других болезней.
Лечебные мероприятия
Проведение терапии у взрослых базируется на определении формы недуга. На ранних стадиях можно не допустить дальнейшего развития болезни и стабилизировать состояние человека. Целью проведения лечебных мероприятий становится недопущение появления осложнений, несовместимых с жизнью.
Терапия стабильной формы недуга проводится в амбулаторной форме, во время обострения необходима госпитализация. Пациентам назначаются диуретики – мочегонные препараты, ликвидирующие легочный и венозный застой (Метолазон, Фуросемид).
Целесообразно применение гликозидов (Дигоксин, Целанид) и противоаритмических средств (Метопролол, Корданум)
Народные методы следует применять с осторожностью и только после консультации специалиста
Если патология является врожденной, то необходима пересадка донорского сердца. Хирургические методы используются при гипертрофии КМП.
Опасности кардиомиопатии
Основных, жизнеопасных осложнений 6. Это:
- сердечная недостаточность
- инфаркт миокарда
- тромбоэмболические осложнения
- аритмии
- отек легких
- внезапная сердечная смерть
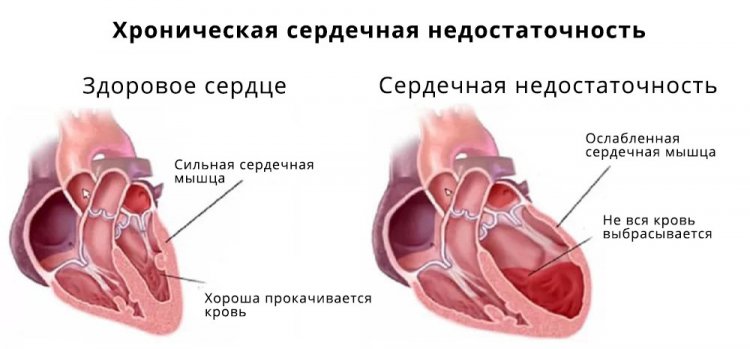
Сердечная недостаточность
Как мы видим, все виды этой патологии приводят к развитию сердечной недостаточности. Чаще всего она имеет хронический застойный характер, связанный с уменьшением объема выбрасываемой в сосуды крови, а также кислородным голоданием внутренних органов.
В некоторых случаях может развиваться и острая сердечная недостаточность:
- систолическая – когда сердце не может нормально сократиться и вытолкнуть достаточный объем крови. Это характерно для дилатационной форме патологии;
- диастолическая: желудочек не наполняется достаточным объемом крови. Это характерно для рестриктивного вида кардиомиопатии.
Инфаркт миокарда
Так называется состояние, когда больший или меньший участок миокарда отмирает из-за недостаточного его кровоснабжения.
Это осложнение в «чистом виде» характерно для гипертрофической кардиомиопатии, ведь такой утолщенный миокард трудно обеспечить достаточным количеством кислорода. Но может развиться подобная патология и при любой другой форме заболевания, если она сочетается с аномальным строением питающих сердце коронарных артерий, их атеросклерозом или развитием гипертонической болезни.
Инфаркт нужно заподозрить, если:
- появилась резкая и сильная боль за грудиной;
- она отдает в левую руку (мизинец этой руки), левое плечо, лопатку или левую половину челюсти;
- боль не реагирует на нитроглицерин;
- может быть однократная рвота, не облегчающая состояния;
- человек бледнеет;
- покрывается холодным потом;
- дыхание учащается.
В этом случае нужно дать разжевать 1-2 таблетки «Аспекарда» («Аспирина», «Кардио-магнила»), уложить, открыть окно и вызвать «Скорую помощь».
Тромбоэмболия
Застой крови, характерный для сердца с пораженным миокардом, вызывает активацию свертывающей системы крови. Так появляются тромбы. Аритмии же, то есть неравномерности мышечных сокращений, в свою очередь, усиливают вероятность «путешествия» такого тромба из полости сердца (в этом случае тромб называется тромбоэмболом) с последующей их фиксацией в «подходящем» по диаметру сосуде. Орган или его часть, питаемая этим сосудом, отмирает.
Самые опасные тромбоэмболии – это:
- ишемический инсульт – вследствие закупорки тромбом одной из артерий мозга;
- тромбоэмболия одной или нескольких ветвей легочной артерии, приводящая к ухудшению кровоснабжения различных отделов легкого;
- мезентериальный тромбоз – когда тромбоэмбол закупоривает более или менее крупную артериальную ветвь, питающие кишечник, что приводит к гибели различной его площади;
- тромбоз артерий конечностей, в результате чего развивается гангрена.
Аритмии
Нарушение нормального последовательного сокращения клеток миокарда приводит к кислородному голоданию тканей. Если же «вразброс» начинают сокращаться клетки желудочка, и это состояние экстренно не исправить, человек может погибнуть.
Отек легких
Когда в левой половине сердца развиваются застойные явления, лишний объем крови остается и в сосудах, идущих к легким. Со временем эти сосуды расширяются и начинают пропускать жидкую часть крови через свою стенку – в легочную ткань.
Состояние требует экстренной медицинской помощи, и проявляется одышкой, выделением розовой пены изо рта, посинением губ и кончиков пальцев, чувством нехватки воздуха и паники.
Диагностика
Инструментальные методы изучения всех видов кардиопатии:
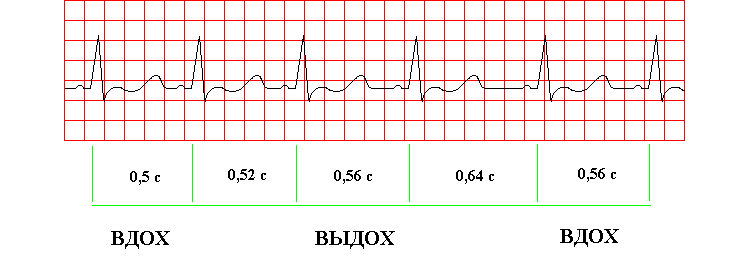
- ЭКГ (электрокардиография) — выявляет нарушения водителя ритма, признаки патологии гипертрофии стенок камер органа, понижение амплитуды комплекса желудочков;
- ЭХО (эхокардиография) — обнаруживает гипертрофию стенок сердечной мышцы, дилатацию сердечных камер, дисфункцию диастолы, пониженную работоспособность систолы, тромбы в межкамерных перегородках;
- Рентгенография — показывает размеры сердечного органа, выраженную гипертензию в малом (сердечном) круге кровотока, состояние левостороннего контура сердечного органа;
- УЗИ сердца — способ выявления патологии на ранней стадии и способен изучить внутреннюю сторону камеры левостороннего желудочка;
- Катетеризация сердечного органа проводится для диагностики перед хирургической операцией на органе;
- Вентрикулография проводится по назначению кардиолога;
- МРТ (магнитно-резонансная томография) — по назначению доктора;
- Эндомиокардиальная биопсия — для выявления интерстициального фиброза, кардиосклероза, а также для обнаружения дистрофии или гипертрофии молекул кардиомиоцитов.
У взрослых
Симптомы кардиопатии у взрослых проявляются также по-разному, в зависимости от вида болезни:
- Дисгормональная. Проблемы с эндокринной системой предполагают некую патологию в деятельности сердечных мышц. Чаще всего этот вид кардиопатии проявляется в подростковом или же в пожилом возрасте (в особенности у женского пола). Еще причиной возникновения дисгоромональной кардиопатии может стать длительный приём гормональных препаратов. У пациентов наблюдается недостаток в половых гормонах. Воспалительные процессы при такой форме отсутствуют.
- Алкоголическая. Этанол, что содержится в большинстве спиртных напитков – является токсичным ядом. Он разрушает сердечные клетки, что в процессе провоцирует их интоксикацию. Проявляется эта форма в постоянной одышке, тахикардии. Также могут отекать ноги.
- Метаболическая. Такая форма кардиопатии развивается в результате наличия врождённых патологий и из-за нарушения обмена веществ. Это происходит из-за недостатка в организме карнитина.
- Инфекционная или токсическая. Проявляется в виде воспалительных процессов. Начинает развиваться из-за инфекции. Злокачественные бактерии попадают в сердце и вызывают в миокарде воспаление и отёк. Этот процесс может привести к клеточной смерти.
- Климаксическая. Недуг развивается из-за климакса, что происходит в организме женщины.
- Диспластическая. Целостность мышц, что находятся в сердце при этой форме начинает разрушаться. Кардиопатия этого типа очень часто вызывает сердечную недостаточность.
Нарушение деятельности сердечных мышц, вызывает сильную боль в сердце при кардиопатии
Кардиомиопатия причины
При поражении сердечной мышцы во время кардиомиопатии могут быть как первичным, так и вторичным процессом из-за системных заболеваний и может сопровождаться развитием хронической сердечной недостаточности и в редких случаях быть причиной внезапной смерти.
Основные группы причин развития первичной кардиомиопатии являются врожденная, приобретанная и смешанная. Вторичная кардиомиопатия появляется из-за каких-либо заболеваний. Патология (врожденная) сердца появляется из-за нарушения в закладке клеток миокарда во время развития эмбриона. Причин для ее развития большое множество: это могут вредные привычки матери, стрессы, генные нарушения, неправильное питание и т.п. Бывает также кардиомиопатия беременных, а также кардиомиопатия воспалительного генеза. Их называют миокардитами.
К вторичным формам кардиомиопатии могут относится: инфильтративная кардимиопатия, для которой характерно скопление между клетками патологических включений. Такие накопления бывают и в самих клетках; кардимиопатия токсическая, тяжесть которой определяется поражением сердечной мышцы вследствие принятия противоопухолевых лекарственных препаратов. К ее развития можно отнести тот феномен от незначительных изменений на электрокардиограмме до быстрого развития сердечной недостаточности, а потом и смерти. А также длительное употребление алкоголя, особенно в больших количествах может приводить к возникновению воспаления в сердечной мышце. Нужно отметить, что данный вид вторичной кардиомиопатии стоит на первом месте в России.
Метаболическая кардиомиопатия развивается из-за нарушения обмена веществ в миокарде и приводит к дистрофии стенок, а также к нарушениям сократительной деятельности сердечной мышцы. Ее причины – климакс, избыточный вес, плохое и неправильное питание, заболевания ЖКТ, заболевания в эндокринной системе.
Алиментарная кардиомиопатия развивается из-за нарушения питания, особенно при длительных диетах.
Кардиомиопатия у детей является частым явлением, у которого могут быть как врожденные причины, так и приобретенные, образующиеся в ходе взросления ребенка. В своем большинстве кардимиопатия у детей вызывается из-за нарушения физиологического развития клеток сердечной мышцы.
Диета при кардиопатии
Эффективность: лечебный эффект через 20 дней
Сроки: постоянно
Стоимость продуктов: 1700-1800 руб. в неделю
Людям, имеющим проблемы с сердцем, в первую очередь рекомендовано здоровое питание. Для начала в рационе питания должны преобладать продукты, щадящие сердечную систему:
- злаковые и цельнозерновая выпечка, с большим содержанием пищевых волокон, способствующих понижению уровня холестерина;
- овощные и бобовые блюда – основа рациона, обеспечивающая организм в полной мере витаминами и микроэлементами;
- сладкие ягодные и фруктовые перекусы – отличная замена синтетическому сахару, провоцирующему ожирение и сахарный диабет – главные болезни группы риска нарушений работы сердечно-сосудистой системы;
- молочные продукты, дары моря и другие полноценные животные белки с ограничением потребления жирных сортов мяса;
- обогащение меню полезными жирами — орехами, семенами;
- снижение потребления соли до 5 мг в сутки.
Затем нужно установить строгий режим и размеры порций, отказаться от жаренного, копченого и солений.Диагностика и лечение кардиомиопатий
Патологии у ребенка
Существует несколько видов заболевания. Они проявляются в разном возрасте. Наиболее распространенными считаются:
Вторичная кардиопатия. Эта форма выступает в качестве следствия простудных заболеваний. Вторичная форма кардиопатии диагностируется в случае наличия в организме воспалительного очага. Любая патология внутренних органов также может спровоцировать этот тип заболевания. Однако чаще всего данная форма появляется вследствие проявления таких болезней, как:
— пороки развития клапанов и мышц сердца;
Постановка диагноза в данном случае облегчается тем, что ребенок находится под постоянным врачебным контролем по первичному синдрому.
- Врожденная кардиопатия. Она проявляется в виде пороков внутриутробного созревания сердечной мышцы.
- Диспластическая кардиопатия. Развивается под влиянием ревматизма. Патология не связана с функциональными особенностями организма ребенка. Под диспластической кардиопатией следует понимать нарушение целостности тканей с последующим замещением пораженных волокон соединительными неэластичными структурами. Поврежденные участки не в состоянии в достаточной мере справляться со своими функциональными обязанностями. Это является причиной развития сердечной недостаточности.
Причины кардиомиопатии
Поражение миокарда при кардиомиопатии может быть первичным или вторичным процессом вследствие системных заболеваний и сопровождается развитием сердечной недостаточности и в редких случаях внезапной смертью.
Существует три группы основных причин развития первичной кардиомиопатии: врожденная, смешанная, и приобретенная. К вторичным относятся кардиомиопатии вследствие какого-либо заболевания. Как уже было сказано выше, причин данной патологии очень много, но при развитии кардиомиопатии симптомы будут схожи вне зависимости от причины, вызвавшей данное состояние.
Врождённая патология сердца развивается вследствие нарушения закладки тканей миокарда во время эмбриогенеза. Причин очень много, начиная от вредных привычек будущей матери и заканчивая стрессами и неправильным питанием. Так же известны кардиомиопатии беременных и воспалительные кардиомиопатии, которые по существу можно назвать миокардитом.
К вторичным формам относятся следующие виды.
Кардиомиопатия накопления или инфильтративная. Для нее характерно накопление между клетками или в клетках патологических включений.
Токсическая кардиомиопатия. Тяжесть поражения сердечной мышцы при взаимодействии с лекарственными препаратами, особенно противоопухолевыми, бывает различной: от бессимптомных изменений на ЭКГ до молниеносной сердечной недостаточности и смерти. Длительное употребление алкоголя в больших количествах, может привести к развитию воспаления в сердечной мышце (алкогольная кардиомиопатия), данная причина стоит на первом месте в нашей стране, как наиболее часто выявляемая.
Эндокринная кардиомиопатия (метаболическая кардиомиопатия, дисметаболическая кардиомиопатия) возникает вследствие нарушения обмена веществ в сердечной мышце, часто приводит к дистрофии стенок и нарушениям сократительной способности сердечной мышцы. Причины — заболевания эндокринной системы, климакс, ожирение, несбаллансированное питание, заболевания желудка и кишечника. Если кардиомиопатия развивается вследствие заболеваний щитовидной железы и сахарного диабета, имеет место гипертрофическая кардиомиопатия.
Алиментарная кардиомиопатия образуется в результате нарушения питания, а в частности при длительных диетах с ограничением мясных продуктов или голодании, сказывается на сердце недостаток потребления витамина В1 селена, карнитина.
Прогноз и осложнения
Смерть от кардиомиопатии – не редкость. Болезнь постоянно прогрессирует. Остановить патогенный процесс невозможно. При соблюдении рекомендаций врача поддерживать удовлетворительное состояние возможно. Спустя 5-ть лет после постановки диагноза в живых остается только третья часть пациентов. Именно поэтому требуется строго выполнять все предписания доктора.

Кардиомиопатия часто провоцирует инфаркт миокарда
Кардиомиопатия часто провоцирует формирование осложнений:
- сердечной недостаточности;
- инфаркта миокарда;
- аритмии;
- отечности в легких.
Часто патология приводит к формированию затяжной сердечной недостаточности. Возникает кислородное голодание во внутренних органах. При неоказании срочной помощи возможен летальный исход. Инфаркт миокарда – острый некроз, возникающий на фоне недостатка кислорода. Чаще осложнение проявляется при гипертрофической кардиомиопатии. В организме присутствует нехватка витаминов и микроэлементов.
При инфаркте кожный покров становится бледным. Дыхание затрудняется. Присутствует чрезмерное потоотделение. Аритмии наблюдаются почти у всех заболевших с кардиомиопатиями. Осложнение обусловлено структурным изменением ткани. Процесс проводимости нарушается.

Также эта патология часто вызывает застой жидкости в легких
Отечность в легких формируется из-за застоя биологической жидкости – крови. Кровоток нарушается. Количество перекачиваемого вещества уменьшается. Излишек накапливается в сосудах органов дыхания. Постепенно они увеличиваются.
Осложнение проявляется в виде покашливания, хрипов и отделения мокроты. Без незамедлительной помощи летальный исход наступает почти моментально. При возникновении симптомов кардиомиопатии следует незамедлительно обратиться к врачу.
Это видео расскажет подробнее о симптомах и причинах миопатии:
Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия — заболевание, характеризующееся значительным увеличением толщины стенки левого желудочка без расширения его полости. Гипертрофическая кардиомиопатия может быть как врожденной, так и приобретенной. Вероятной причиной болезни являются генетические дефекты.
Симптомы гипертрофической кардиомиопатии
Чаще всего болезнь протекает бессимптомно или с незначительными симптомами. Многие больные порой даже не подозревают, что у них серьезное сердечное заболевание.
Проявления гипертрофической кардиомиопатии определяется жалобами на одышку, боли в грудной клетке, склонностью к обморокам, сердцебиению.
Вследствие нарушений ритма больные часто умирают внезапно. Гипертрофическая кардиомиопатия нередко обнаруживается у молодых мужчин, умерших во время занятий спортом.
У части больных постепенно развивается сердечная недостаточность. Иногда, особенно у пожилых, недостаточность кровообращения развивается внезапно после длительного благоприятного течения болезни на протяжении многих лет.
В результате нарушения расслабления левого желудочка наблюдается картина сердечной недостаточности, хотя сократимость левого желудочка остается на нормальных показателях вплоть до начала терминальной стадии болезни.
Причиной нарушения кровообращения при гипертрофической кардиомиопатии является снижение растяжимости камер сердца (прежде всего левого желудочка). Левый желудочек изменяет свою форму, что определяется преимущественной локализацией участка утолщения миокарда.
Диагностика
Для обследования пациента с подозрением на гипертрофическую кардиомиопатию используют лабораторные и инструментальные методы.
Лабораторные
1. Рутинная лабораторная диагностика:
- общий анализ крови,
- общий анализ мочи,
- глюкоза,
- кардиальные ферменты — КФК, АСТ, АЛТ, ЛДГ),
- липиды крови,
- гормоны щитовидной железы,
- почечные и печеночные тесты,
- электролиты,
- мочевая кислота.
Все это позволяет выявить внесердечные состояния, которые могут ухудшить течение сердечной недостаточности.
2. Анализ крови на уровень мозгового натрийуретического пептида для оценки тяжести сердечной недостаточности. Его высокий показатель четко коррелирует с выраженностью диастолической (расслабляющей) функции сердца.
Инструментальные
Электрокардиограмма характеризуется прежде всего признаками утолщения левого желудочка, а также различными нарушениями ритма сердца.
Рентгенологически заболевание может не обнаруживаться долгое время, так как внешний контур сердца не меняется. Позднее появляются признаки легочной гипертензии.
УЗИ сердца (эхокардиография) — надежный способ ранней диагностики данного заболевания, поскольку способен обнаружить изменение внутреннего очертания полости левого желудочка.
Магнитно-резонансная томография МРТ сердца — более затратный метод, нежели УЗИ, но обладает большей разрешающей способностью. Благодаря ему специалисты получают более четкую картинку и информацию о структуре органа.
Прогноз при гипертрофической кардиомиопатии
Прогноз заболевания наиболее благоприятен в сравнении с другими формами кардиомиопатий.
Больные остаются длительное время работоспособны (с учетом их профессии). Однако у таких больных с повышенной частотой регистрируются случаи внезапной смерти.
Клиника сердечной недостаточности формируется достаточно поздно. Присоединение мерцательной аритмии ухудшает прогноз. Беременность и роды при гипертрофической кардиомиопатии возможны.
Лечение
Лечение направлено на снижение выраженности симптомов заболевания, улучшение качества жизни больного и предупреждение приступов внезапной сердечной смерти и прогрессирования заболевания.
Чаще всего используется верапамил или дилтиазем. Широко используются бета-блокаторы, которые способствуют уменьшению сердцебиения, препятствуют возникновению нарушений ритма и снижают потребность миокарда в кислороде.
Рекомендуется применение дизопирамида (ритмодан).
При выявленных нарушениях ритма (мерцательная аритмия) применяют амиодарон или соталол. В этом же случае необходима профилактика тромбообразования в левом предсердии, для чего вводят антикоагулянты (варфарин).
Также существует и хирургическое лечение гипертрофической кардиомиопатии:
- иссечение части межжелудочковой перегородки в ее основании;
- прижигание гипертрофированного основания перегородки 96% спиртом при помощи катетера;
- в последние годы рекомендовано применение пейсмекера для двухкамерной постоянной электрокардиостимуляции.
Особенности терапии
Лечение будет выбираться в соответствии с формой заболевания. К примеру, при функциональной кардиопатии применяется метод интерференцтерапии. При этом используется соответствующий аппарат. Им лечат пациентов в возрасте 10-14-ти лет. В связи с тем что в последнее время существенно повысилась чувствительность людей к лекарственным средствам, специалисты разрабатывают и внедряют новые немедикаментозные методы. Тем не менее при климактерической кардиопатии, например, врач назначает преимущественно фармацевтические препараты. Суть терапии в данном случае сводится к применению средств на основе валерианы. При наличии отрицательных зубцов Т врачи рекомендуют препараты “Анаприлин” и “Верапамил”. Данные медикаменты, однако, не следует принимать при слишком выраженной брадикардии. При особо тяжелых случаях специалист может назначить гормонотерапию. Основным показателем эффективности терапевтического курса в данном случае считается значительное снижение боли, что не зависит от показателя ЭКГ. Пациентам также рекомендуют ингибиторы АПФ («Беназеприл», «Квинаприл» и др.). Дозировка для каждого случая устанавливается индивидуально, в соответствии с особенностями организма и переносимостью. Тот или иной препарат имеет побочные эффекты (повышение давления и прочие). В связи с этим, при выборе медикамента следует учитывать вероятные осложнения. Достаточно распространены народные методы лечения кардиопатии. Однако перед применением того или иного рецепта следует проконсультироваться с доктором. Особое значение в лечении патологии, в особенности у детей, имеет правильная физкультура и регулярные занятия спортом на свежем воздухе.
{SOURCE}
Классификация
Кардиопатия представлена следующими видами и формами:
- дисгормональная. Предполагает патологию деятельности сердца, связанную с проблемами в эндокринной системе. Часто дисгормональная форма болезни проявляется у подростков, пожилых людей (чаще – женщин) или после проведения лечения гормонами. При этом у пациента обычно недостаточно половых гормонов. Заболевание носит не воспалительный характер;
- алкогольная. Алкогольная форма болезни проявляется вследствие употребления токсического вещества этанола. Он приводит к разрушению сердечных клеток, вызывая в них интоксикацию. Миокард при алкогольной форме заболевания становится рыхлым. Среди признаков алкогольной формы болезни выделяют одышку, тахикардию и отёки ног;
- метаболическая. Эта разновидность заболевания связывается как с врождёнными патологиями, так и с нарушением обмена определённых веществ (в частности, жирных кислот). Это, в свою очередь, вызывается недостатком разных ферментов (например, карнитина);
- инфекционно-токсическая. Носит название миокардит и является воспалительной формой. Развивается вследствие системных инфекций. После попадания микроорганизмов (грибка, паразитов, бактерий) в миокард, они вызывают там отёк с воспалением, который может привести к смерти клеток. На их месте образовывается соединительная ткань;
- климактерическая. Климакс вызывает такую разновидность недуга, как климактерическая кардиопатия;
- диспластическая. Кардиопатия этого типа предполагает нарушение целостности мышц сердца. Диспластическая кардиопатия нередко становится причиной прогрессирования сердечной недостаточности.
По анатомическим и функциональным изменениям миокарда различают несколько типов кардиомиопатий:
- дилатационную (или застойную);
- гипертрофическую: асимметричную и симметричную; обструктивную и необструктивную;
- рестриктивную: облитерирующую и диффузную;
- аритмогенную правожелудочковую.
Лечение
Имеет двойственный характер. Требуется этиотропное воздействие, то есть устранение основного заболевания, влекущего анатомические дефекты.
Симптоматическая терапия направлена на редукцию проявлений и приостановку патологического процесса. Такая схема может проводиться на протяжении многих лет и даже всей жизни. Основу мероприятий составляет консервативная методика.
Применяются препараты нескольких фармацевтических типов:
- Антиаритмические на фоне нарушения сократительной способности миокарда. Хиндин или Амиодарон. Возможно использование аналогов.
- Противогипертонические. Существует несколько групп медикаментов. Ингибиторы АПФ, бета-локаторы, антагонисты кальция как основных. Классическая схема: Верапамил или Дилтиазем + Периндоприл в разных торговых формах + Моксонидин или Физиотенз.
- Противотромбические. Одна из основных причин смерти пациентов с дилатационной кардиомиопатией — эмболия сгустками крови. Легочная артерия закупоривается, летальный исход вероятен в течение 2-3 минут или считанных секунд. Применяется Аспирин Кардио для восстановления реологических свойств крови.
- Статины. Для лечения атеросклероза на ранних стадиях.
- Витаминно-минеральные комплексы и средства на основе калия, магния (Аспаркам и прочие).
- Кардиопротекторы.
Гликозиды используются редко ввиду возможности спровоцировать остановку сердца или инфаркт.
Хирургическое лечение проводится по показаниям. Для восстановления анатомической целостности сердечных структур (воспаления, ревматизм, пороки) — протезирования, установки кардиостимулятора.

Крайняя мера — трансплантация органа. Проводится редко ввиду сложности найти донора, опасности методики. Назначается, если другого выхода нет и это реальный шанс на выживание (не всегда даже столь радикальным методом можно решить вопрос).
На протяжении периода терапии, а значит, скорее всего, жизни, показано изменение бытовых и прочих привычек.
- Нужно отказаться от курения, алкоголя, психоактивных веществ.
- Сон 8 часов минимум, больше 10 также не рекомендуется, возможны застойные процессы.
- Минимальная полезная физическая активность. Прогулки или ЛФК. Не более. Изнурение для здоровых людей опасно, стоит ли говорить, какие последствия ждут сердечника?
- Питьевой режим — 1.5-2 литра в сутки.
- Соль — 7 граммов, не свыше того.
- Коррекция рациона. Больше витаминов, минералов, белка, меньше углеводов, никакого фаст-фуда, консервов и полуфабрикатов. Также жирного, жареного, копченостей.
При успешном лечении есть шансы на долгую жизнь. Но ограничения станут непременным условием, хотя изменив к ним отношение, возможно переносить новую парадигму с радостью, а не как тяжелую повинность.