Цирроз печени
Содержание:
Симптомы цирроза печени
Основным признаком цирроза печения является боль в животе, преимущественно в правом подреберье, однако начало болезни может сопровождаться и другими симптомами. Кроме того, бывают случаи (примерно 20%), когда поражение печени протекает бессимптомно, и обнаружить патологию удается лишь после смерти человека. Теме не менее, рассмотрим, как болезнь проявляет себя на начальных стадиях, в средине и конце своего развития.
Первые признаки цирроза печени
- Периодические боли в животе, преимущественно в правом подреберье, усиливающиеся после употребления жирной, жаренной и маринованной пищи, алкогольной продукции, а также при чрезмерных физических нагрузках;
- Чувство горечи и сухость в ротовой полости, особенно в утреннее время;
- Повышенная утомляемость, раздражительность;
- Периодические расстройства со стороны ЖКТ – отсутствие аппетита, вздутие живота, тошнота, рвота, диарея;
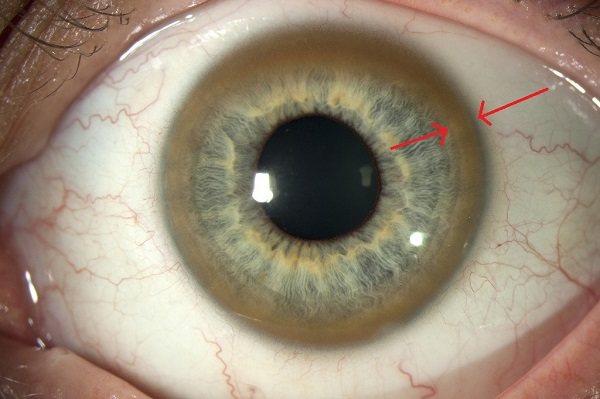
- Возможно пожелтение кожных покровов, слизистых оболочек и белков глаз.
Основные симптомы цирроза печени
Помимо начальной симптоматики, у больного также проявляются следующие признаки цирроза печени:
- Боли в животе со временем усиливаются, на конечных стадиях до невыносимости, носят в себе ноющий или колющий характер, с ощущением тяжести;
- Стремительная потеря веса, истощение организма, особенно худеют ноги, в то время как живот может выпирать вперед, как при кифозе;
- Тошнота сопровождает больного все чаще, как и приступы рвоты, причем рвотные массы могут содержать кровь, что обычно свидетельствует о кровотечениях вен органов пищеварения;
- Мышцы ослабевают, атрофируются, человек часто находиться в обессиленном состоянии;
- Наблюдается боль и опухлости в суставах, кончики пальцев утолщаются, а кожа у ногтей приобретает красноватый оттенок;
- В красные тона также окрашиваются ладони, ступни, капилляры на лице;
- Верхняя часть туловища больного покрывается сосудистыми звездочками, количество и видимость которых по мере прогрессирования разложения печени усиливаются;
- Молочные железы у мужчин увеличиваются, волосы в подмышках и на лобке выпадают, половые органы атрофируются;
- Кожа, слизистые оболочки и глазные белки (склеры) приобретают желтоватый оттенок, что говорит о том, что печень уже не может переработать билирубин;
- Появляются отеки ног и языка, зуд кожи, кровотечения из носа, который вместе с веками также покрывается опухолями (ангиомами), причем в области век начинают появляться ксантелазм;
- Больного преследуют апатия ко всему, бессонница, спутанность и нарушения сознания, ухудшается память;
- Температура тела обычно повышена, и нормализуется в основном только при улучшении состояния и нормализации работы печени;
- Также наблюдаются увеличение в размере селезенки, количества жидкости в брюшной полости, портальная гипертензия.

Осложнения цирроза печени
Среди осложнений цирроза печени можно выделить следующие признаки и последствия болезни:
- Асцит (переизбыток жидкости в брюшной полости);
- Печеночная энцефалопатия;
- Перитонит;
- Варикозное расширение вен по всему организму, тромбозы, а также внутренние кровотечения;
- Пониженное артериальное давление, после чего следует развитие артериальной гипотонии;
- Почечная недостаточность;
- Печеночная гастропатия, колопатия или кома;
- Присоединение вторичных инфекционных заболеваний – пневмония, сепсис и другие;
- Злокачественная опухоль печени (гепатоцеллюлярная карцинома);
- Летальный исход.
Синдром портальной гипертензии
Синдром портальной гипертензии является важным симптомом цирроза и заключается в повышении давления в бассейне воротной вены.
Портальная гипертензия при циррозе печени возникает вследствие редукции кровотока по синусоидам. Это обусловлено следующими факторами:
- сдавление мелких печеночных вен узлами регенерирующих гепатоцитов;
- редукция конечных и более крупных ветвей портальной вены и печеночной артерии в результате воспалительного процесса в печени;
- сужение просвета синусоидов пролиферирующими эндотелиальными клетками и воспалительными инфильтратами. В связи с редукцией кровотока начинает повышаться портальное давление и развиваются анастомозы между портальной веной и полыми венами.
Наиболее важными являются следующие порто-кавальные анастомозы:
- в кардиальной части желудка и брюшной части пищевода, соединяющие сосуды воротной и верхней полой вены через систему непарной вены;
- верхних геморроидальных вен со средними и нижними геморроидальными венами, соединяющие бассейны воротной и нижней полой вен;
- между ветвями воротной вены и венами передней брюшной стенки и диафрагмы;
- между венами органов желудочнокишечного тракта, забрюшинными и медиастинальными венами, эти анастомозы соединяют воротную и нижнюю полую вены.
Наибольшее клиническое значение имеют анастомозы в области кардиального отдела желудка и пищевода, так как при очень высоком давлении в них могут возникать сильные кровотечения, которые могут стать причиной летального исхода.
С повышением венозного давления в воротной вене связано и появление асцита.
Основные симптомы портальной гипертензии:
- упорные диспептические явления, особенно после еды;
- вздутие живота и чувство переполненного желудка после приема любой пищи («ветер перед дождем»);
- ощущение постоянно переполненного кишечника;
- прогрессирующее похудание и признаки полигиповитаминоза при достаточно полноценном питании;
- периодические поносы без болей и лихорадки, после чего самочувствие улучшается;
- спленомегалия;
- асцит;
- олигурия;
- caput medusae;
- варикозно расширенные вены пищевода и желудка, выявляемые при рентгеноскопии желудка и ФЭГДС;
- желудочные и геморроидальные кровотечения;
- повышение давления в селезеночной вене (распознается с помощью спленопортометрии). Характерно, что после кровотечения давление в селезеночной вене понижается, а селезенка может сократиться.
Различают следующие стадии портальной гипертензии:
Компенсированная стадия характеризуется следующими основными симптомами:
- выраженный метеоризм;
- частый жидкий стул, после которого метеоризм не уменьшается;
- расширение вен передней брюшной стенки;
- повышение давления в воротной и печеночных венах (определяется путем катетеризации этих вен; катетеризация печеночных вен позволяет также судить о синусоидальном давлении);
- увеличение диаметра воротной вены и недостаточное расширение ее во время вдоха (определяется с помощью ультразвукового исследования).
Начальная декомпенсация портальной гипертензии имеет следующие симптомы:
- варикозное расширение вен нижней трети пищевода (определяется при рентгеноскопии желудка и ФЭГДС);
- нередко выраженный гиперспленизм;
- остальные симптомы те же, что в первой стадии.
Декомпенсированная (осложненная) стадия портальной гипертензии характеризуется значительным гиперспленизмом; геморрагическим синдромом; резко выраженным расширением вен нижней трети пищевода и желудка и кровотечениями из них, отеками и асцитом; порто-кавальной энцефалопатией.
Лечение
Терапия заболевания направлена на устранение фактора, который повреждает печень, и на профилактику осложнений. Самые эффективные способы лечения цирроза печени:
- мочегонные препараты используются при асците, отеке ног или нарушениях водно-солевого баланса;
- отказ от алкоголя;
- антигипертензивные препараты понижают не только артериальное давление, но и давление в расширенных венах пищевода;
- введение лактулозы уменьшает концентрацию аммиака в крови при печеночной энцефалопатии.
Лечится ли эта болезнь
Лечится ли цирроз печени – во многом зависит от состояния здоровья пациента и возраста. Лечение цирроза с помощью лекарств вряд ли возможно. Однако до тех пор, пока заболевание не находится на поздней стадии, прогрессирование можно замедлить или остановить. Лечится или нет цирроз печени – также зависит от сопутствующих осложнений.
Поскольку замещение паренхиматозной ткани фиброзной соединительной необратимо, вылечить цирроз невозможно.
Самые эффективные способы лечения
Лечение цирроза печени направлено на профилактику осложнений. Некоторые из заболеваний, которые вызывают патологию, можно лечить. Задержать развитие цирроза можно как на ранней, так на поздней стадии.
Алкогольный цирроз лечится путем запрета потребления алкоголя. Воспалительный – лечат противовирусными препаратами (например, интерфероном), если причиной является вирус гепатита. Кортикостероиды эффективны при аутоиммунном гепатите. Цирроз, связанный с болезнью Вильсона, во время которого наблюдается патологическое накопление меди в органах, лечится фармакологическим удалением избытка меди.
Питание
Многие пациенты жалуются на анорексию, которая усугубляется при недостатке питательных веществ. Следует позаботиться о том, чтобы пациенты получали достаточное количество калорий и белка в рационе питания при циррозе печени.
Пациенты часто получают пользу от добавления в рацион жидких и порошкообразных пищевых добавок. Лишь в редких случаях наблюдается непереносимость белков, которые содержатся в курице, рыбе, бобах или пищевых добавках. Введение низкобелковой диеты из-за опасений развития печеночной энцефалопатии подвергает пациента неоправданному риску разрушения мышц. Что можно есть при циррозе печени, определяет диетолог.
При повреждении печени часто наблюдается дефицит цинка. Лечение сульфатом цинка по 220 мг перорально два раза в день может улучшить дисгевзию и стимулировать аппетит. Кроме того, цинк эффективен при лечении мышечных спазмов.
У пациентов с циррозом печени нередко развивается остеопороз. Пищевые добавки с кальцием и витамином D важны у пациентов с высоким риском переломов костей.
Трансплантация печени
Пересадка печени при циррозе печени стала важной стратегией в лечении пациентов с декомпенсированным заболеванием. Пациенты должны быть направлены на рассмотрение трансплантации при появлении первых признаков декомпенсации
Достижения в области хирургической техники, сохранения органов и иммуносупрессии привели к значительному улучшению выживаемости после трансплантации. В начале 1980-х годов процент пациентов, выживших через 1 год и 5 лет после пересадки органа, составлял всего 70% и 15% соответственно.
В настоящее время пациенты могут рассчитывать на 1-летнюю выживаемость в 85-90% случаев и на 5-летнюю выживаемость — в более 70%. Качество жизни после пересадки печени, как правило, удовлетворительное.
Возможно ли лечение народными средствами
Некоторые народные средства уменьшают воспаление и улучшают печеночную функцию, однако их эффективность не проверялась в научных исследованиях.
Без консультации врача принимать народные средства не рекомендовано.
Самые эффективные народные средства в лечении цирроза печени:
- смесь мяты перечной, березовых почек и бессмертника в пропорции 3:4:3;
- сок из квашенной капусты;
- чай на основе куркума, плодов шиповника и корня пырея.
Диагностика
Определение диагноза цирроз печени проходит в несколько этапов. Сам диагноз ставится на основании данных инструментальных исследований:
- Магнитно-резонансная или компьютерная томография – наиболее точный метод диагностики.
- Биопсия – метод гистологического исследования материала, взятого из печени, который позволяет установить вид цирроза крупно- или мелкоузловой и причину развития заболевания.
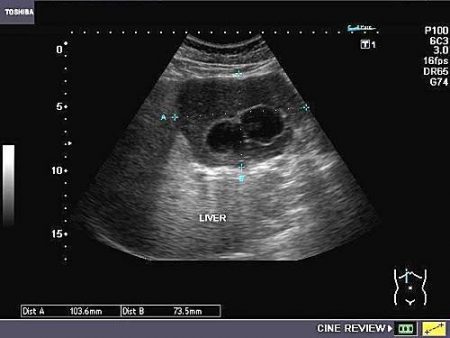
- УЗИ – в качестве скрининга. Позволяет установить только предварительный диагноз, однако является незаменимым при постановке диагноза асцит и портальная гипертензия.
Если при постановке диагноза гистологическое исследование не позволило определить причину развития заболевания, продолжают ее поиск. Для этого выполняют анализ крови на предмет наличия:
- антимитохондриальных антител;
- РНК вируса гепатита С и ДНК вируса гепатита В при помощи ПЦР-метода;
- альфа-фетопротеина – для того, чтобы исключить рак крови;
- уровня меди и церрулоплазмина;
- уровень иммуноглобулинов А и G, уровня Т-лимфоцитов.
На следующем этапе определяется степень повреждения организма вследствие поражения печени. Для этого используют:
- сцинтиграфия печени – радионуклидное исследование для определения работающих клеток печени;
- биохимический анализ крови для определения таких показателей, как уровень натрия и калия, коагулограмма, холестерин, щелочная фосфатаза, билирубин общий и фракционный, АСТ, АЛТ, липидограмма, протеинограмма;
- степень поражения почек – креатинин, мочевина.
Отсутствие или наличие осложнений:
- УЗИ для исключения асцита;
- исключение внутренних кровотечений в пищеварительном тракте путем исследования кала на наличие в нем скрытой крови;
- ФЭГДС – для исключения варикозных расширений вен желудка и пищевода;
- ректороманоскопия для исключения варикозных расширений вен в прямой кишке.
Печень при циррозе прощупывается через переднюю стенку брюшины. При пальпации ощутима бугристость и плотность органа, однако это возможно только на стадии декомпенсации.
При ультразвуковом исследовании четко определяются очаги фиброза в органе, при этом они классифицируются на мелкие – меньше 3 мм, и крупные – свыше 3 мм. При алкогольной природе цирроза развиваются изначально мелкие узлы, биопсия определяет специфические изменения в клетках печени и жировой гепатоз. На более поздних стадиях заболевания узлы укрупняются, становятся смешанными, жировой гепатоз исчезает. Первичный билиарный цирроз отличается увеличением печени с сохранением структуры желчевыводящих путей. При вторичном билиарном циррозе печень увеличивается за счет препятствий в желчных протоках.
Вред патологии для организма
Цирроз – это хроническое заболевание, которое вызывает необратимые процессы в печени, влияющие на весь организм. Что происходит с печенью при циррозе? Рассмотрим, как нарушается работа органа и всего организма вследствие цирротических процессов.
Нарушения на каждой из стадий
Болезнь проходит несколько этапов развития, на каждом из которых отмечаются те или иные негативные процессы.
| Стадии | Процессы |
|---|---|
| Этап компенсации |
Это начальная стадия, когда в печени происходит воспалительный процесс. Он провоцирует отмирание печеночных клеток (гепатоцитов). Вначале человек может не замечать никаких изменений, его могут беспокоить лишь общие симптомы (слабость, ухудшение аппетита, проблемы с концентрацией внимания), которые принимаются за признаки переутомления или авитаминоза. На этом этапе клетки печени еще способны восполнять (компенсировать) некротические ткани, но процесс уже запущен. Если выявить болезнь в стадии компенсации и принять соответствующие меры, то прогноз благоприятен, человек может избежать осложнений и прожить 10 и даже 20 лет. |
| Этап субкомпенсации | На этой стадии происходит фиброз печени – замещение паренхимы соединительной тканью (строма). Некоторое время, пока такие участки небольшие, печень продолжает нормально работать и выполнять свои функции. Но дальше фиброзное поражение становится более обширным, что приводит к невозможности печени выполнять свои функции. При этом происходит:
|
| Этап декомпенсации | Эта стадия характеризуется потерей способности печени компенсировать пораженные ткани. То есть процесс замещения здоровой ткани стромой уже невозможно остановить. Именно на этом этапе у больного наблюдаются осложнения (пневмония, печеночная кома, сепсис, тромбоз вен, внутренние кровотечения, раковые опухоли и другие). |
| Терминальная стадия | Пациенту уже практически ничем нельзя помочь. Часто на последней стадии цирроза человек впадает в кому и очень редко выходит из такого состояния. Как правило, это приводит к скорому смертельному исходу. Печень полностью покрывается соединительной тканью, уменьшается и уплотняется. Она больше не способна выполнять свои функции. |
Причины и основные осложнения
Развитие цирроза зависит от его этиологии. Например:
- Алкогольный или медикаментозный цирроз возникает вследствие отравления печеночных клеток химическими веществами, которые содержатся в них. Систематическое поражение печени этими веществами приводит к некрозу и фиброзу, что запускает процесс отмирания печени.
- Вирусные инфекции провоцируют сначала гепатит, который поражает печень. При отсутствии лечения и неправильном образе жизни вирус продолжает атаковать печень, что приводит к циррозу.
- Аутоиммунные патологии провоцируют негативные процессы в печени, запуская защитный механизм (иммунитет). То есть иммунные клетки атакуют свой же орган.
- Проблемы с сердечно-сосудистой системой или процессами обмена провоцируют нарушение кровообращения, что негативно отражается на работе печени.
Причины цирроза
Итак, опасность цирроза заключается в его необратимости, а также развитии осложнений, которые негативно отражаются на здоровье пациента и значительно укорачивают продолжительность его жизни.
Осложнения начинают проявляться вследствие сбоя работы печени. На начальной стадии их еще не заметно, но чем обширнее поражение печени при циррозе, тем более явными становятся признаки таких явлений:
- асцит;
- перитонит;
- отеки;
- кровотечения;
- анемия;
- портальная гипертензия;
- тромбоз вен;
- печеночная кома;
- раковые новообразования в печени;
- судороги и мышечные боли;
- гипоплазия селезенки;
- респираторные проблемы (кашель, одышка), туберкулез.
Рассмотрим более подробно особенности каждого из этих явлений, а также возможность излечения осложнений.
Стадии алкогольного цирроза печени
Стадии цирроза имеют четкую классификацию. При этом довольно часто ранние признаки заболевания могут отсутствовать, что усложняет диагностику, ведь обращение к врачу откладывается.
- Цирроз печени 1 степени протекает на фоне воспалительного процесса, при котором постепенно начинается некроз тканей. При этом возникают первые симптомы. Начальная стадия цирроза печени характеризуется повышенной усталостью, быстрой утомляемостью, снижением настроения и аппетита.
- 2 стадия заболевания более выражена. На этом этапе нередко поднимается температура, возникает тошнота и рвота. Происходит задержка желчи, при которой оттенок кала резко меняется. Он становится светлым, а моча, напротив, темной. Проявляется зуд, который становится интенсивным. Кожа при этом приобретает желтоватый цвет. Орган становится доступным для пальпации, так как изменяет свою структуру и плотность. В брюшной полости скапливается жидкость, приводящая к выпячиванию живота.
- Заболевание 3 степени или цирроз печени в стадии декомпенсации протекает очень тяжело и характеризуется острой недостаточностью функционирования данного органа, при которой может происходить тромбоз сосудов и вен.
Проявляются характерные признаки недуга, такие как:
- постоянная диарея и рвота;
- резкое увеличение температуры тела;
- невозможность подняться с постели;
- атрофия мышечной ткани;
- резкое похудение.
Наличие сердечной недостаточности усугубляет течение недуга.
Больного сопровождает повышенная кровоточивость десен и другие подобные признаки.
Часто отмечается эмоциональная нестабильность, при которой развиваются более серьезные психические нарушения.
У женщин страдает гормональный фон, появляются сбои в менструальном цикле, что порождает ряд дополнительных патологий.
Все объясняется тем, что данный орган отвечает за регуляцию фона и в некотором роде играет не последнюю роль в гормональной стабилизации.
У мужчин возникают проблемы с потенцией. В результате прогресса заболевания эректальная функция полностью утрачивается.
Довольно часто к основной патологии присоединяются и другие недуги ЖКТ: панкреатит, гастрит и холецистит.
При этом показано комплексное лечение. Причем первые стадии подлежат терапии, а вот последние имеют весьма неутешительный прогноз.
Лечение цирроза печени
Среди лечебных мероприятий следует различать средства, способствующие задержке или ослаблению болезненного процесса, а также уменьшающие его последствия.
Диета при циррозе печени, как и при хронических гепатитах вообще, должна быть составлена таким образом, чтобы снабжать печеночную ткань и организм легко усваиваемыми и полезными продуктами. Лучше всего этому отвечает углеводисто-белковая диета; богатая сахаром пища способствует гликогенизации печени и усилению резистентности и регенерации печеночной ткани. Пищевые белки должны в еще большей мере усиливать регенеративные свойства печеночного эпителия. Они необходимы как строительный материал для печеночной ткани, а также для эритропоэза. Общее количество белков в пищевом рационе не должно быть меньше 50 г в сутки. Из белковых продуктов особенно рекомендуются такие, которые содержат большое количество липотропных веществ, – холина и метионина, в частности. Жиры резко ограничиваются или запрещаются совершенно, за исключением небольшого количества сливочного масла или сметаны. Больным дают молоко, простоквашу, творог, хлеб, макароны, мучные и овощные супы, картофель или овощи (хорошо разваренные или в виде пюре), кисели, сладкие фрукты, размельченное нежирное мясо, свежую отварную рыбу. Нельзя употреблять сало, топленое и растительное масло, жирные сорта мяса и рыбы, сдобное тесто. Обычно запрещают различные вкусовые острые приправы (лук, горчица, перец), а также соленые и кислые продукты (кислая капуста, соленые огурцы и т. п.). Ограничения и данном направлении диктуются состоянием ЖКТ.
Так как больные с циррозом печени часто имеют плохой аппетит, и сам болезненный процесс подрывает их питание, необходимо тщательно подбирать такой состав пиши, который обеспечивал бы достаточное и полноценное питание. Диету приходится часто менять из-за расстройств со стороны ЖКТ. Например, страдающие поносом плохо переносят молоко и овощи. Необходимо учитывать и степень функциональных нарушений со стороны печени. Так, больным, у которых доступ желчи в кишечник вполне достаточен и поэтому всасывание жиров не нарушено, можно давать небольшое количество легко усваиваемых жиров. Больным же, плохо ассимилирующим, например, сахар (из-за сопутствующего заболевания поджелудочной железы), приходится ограничивать в пище углеводы, заменяя их растительными или молочными белками. Жидкость должна вводиться сообразно диурезу и не превышать количества мочи, собранного за предыдущие сутки.
Витамины комплекса В при алкогольной форме цирроза печени показаны в наибольшей мере. Надо прибавлять к пище свежие инактивированные дрожжи. Инактивация их необходима для того, чтобы избежать чрезмерного брожения в кишечнике. Как известно, дрожжи содержат многие из компонентов витаминов комплекса В. В том же направлении действует и сырая печенка, хотя больные с портальным застоем плохо переносят ее.
Рационально вводить витамины комплекса В парентерально. При поражениях нервной системы у больных с алкогольным циррозом необходимо назначать тиамин по 20-40 мг в день в виде впрыскиваний на протяжении 2-4 недель ежедневно; полезно также присоединить к этому введение никотиновой кислоты, которое способствует улучшению пищеварения.
Рекомендуется проводить систематическое впрыскивание 5% раствора аскорбиновой кислоты по 5-10 мл в вену по необходимости. При кровотечениях необходимо введение витамина К в виде викасола на персиковом масле парентерально 3 раза в день по 0.01-0,02 г.
Печеночные препараты и витамин B12 при портальных циррозах печени показаны, как это вытекает из склонности при данном заболевании к макроцитарной анемии.
Не следует забывать о роли слабительных для уменьшения портального застоя.
Механическое удаление асцитической жидкости приходится производить при недостаточном эффекте медикаментозной терапии. Показанием к этому служат большие размеры асцита, нарушающего общее состояние, мешающего дышать, создающего отеки ног и мошонки и вызывающего сердечно-сосудистую слабость. Не следует дожидаться тяжелых явлений, если и без того ясно, что в ближайшее время без прокола не обойтись. Особенно необходима пункция, если при сильном растяжении брюшных стенок появляются боли в животе. Показателем к эвакуации асцитической жидкости служит также выступающий в виде баллона пупок. Прокол обычно производят по белой линии живота, несколько ниже пупка.
При вполне сформировавшемся циррозе печени только трансплантация органа способна спасти жизнь пациенту!
Причины цирроза
Существует множество различных причин цирроза. Наиболее распространенными из них являются злоупотребление алкоголем и хронический гепатит С. В некоторых случаях причину цирроза установить не удается.
Употребление алкоголя как причина цирроза печени
Печень расщепляет токсины (яды), такие как алкоголь, но слишком большое количество алкоголя может повредить клетки печени. Считается, что мужчины, употребляющие более 21 порции алкоголя в неделю, и женщины, употребляющие более 14 порций алкоголя в неделю, пьют слишком много.
При злоупотреблении алкоголем риск цирроза повышается
Однако важно понимать, что цирроз печени поражает не только тех, кто страдает от алкогольной зависимости. Если вы считаете себя здоровым, но часто выпиваете в компании друзей или знакомых, у вас также может развиться цирроз
Как правило, алкогольный цирроз печени развивается после 10 и более лет чрезмерного потребления алкоголя. По невыясненным причинам, некоторые люди более подвержены повреждению печени. Женщины, которые много пьют, более подвержены повреждению печени, чем мужчины, отчасти из-за различий в размерах тела и комплекции.
У людей, злоупотребляющих алкоголем и продолжающих много пить, развитие цирроза проходит три отдельные стадии. Они описаны ниже.
Первая стадия алкогольной болезни печени называется «ожирение печени», она развивается почти у всех, кто злоупотребляет алкоголем. Это побочный эффект, возникающий, когда печень расщепляет алкоголь. Это проходит, если вы сокращаете потребление алкоголя.
Вторая стадия вызванного алкоголем заболевания печени — алкогольный гепатит. Алкогольный гепатит развивается примерно у 20–30% людей, продолжающих много пить. На этой стадии происходит воспаление печени. Если алкогольный гепатит разовьется до самой острой формы (отказа печени), он может привести к смерти.
Примерно у 10% людей, злоупотребляющих алкоголем, развивается цирроз, являющийся третьей стадией алкогольной болезни печени.
Риск развития цирроза, вместе с риском развития алкогольного гепатита, — одна из главных причин, почему врачи не рекомендует мужчинам регулярно употреблять более 3–4 порций алкоголя в день, а женщинам — 2–3 порций.
Гепатит — причина цирроза
Гепатит — это воспаление печени. Если его не лечить, он может годами разрушать печень, в конечном итоге приведя к циррозу.
Наиболее распространенной формой гепатита является гепатит C. Вирус гепатита С обычно передается через кровь, чаще всего при использовании общей иглы при употреблении наркотиков внутривенно. Две другие формы этого инфекционного заболевания, гепатит B и D, также могут вызвать цирроз.
Неалкогольный стеатогепатит (НАСГ) — это тяжелое заболевание печени, которое может закончиться циррозом. Так же, как и при алкогольной болезни печени, начальная стадия НАСГ характеризуется скоплением жира в печени. Этот жир может привести к воспалению, рубцеванию печеночной ткани и циррозу. НАСГ может развиться у людей, страдающих ожирением, диабетом, имеющих высокое содержание жиров в крови (высокое содержание холестерина) и высокое кровяное давление. Большинство людей с НАСГ чувствуют себя хорошо и не знают о своем заболевании, пока не разовьется цирроз и не нарушится работа печени.
Другие причины цирроза печени
Другие заболевания, в том числе наследственные, могут мешать здоровой работе печени и приводить к циррозу. К ним относятся следующие:
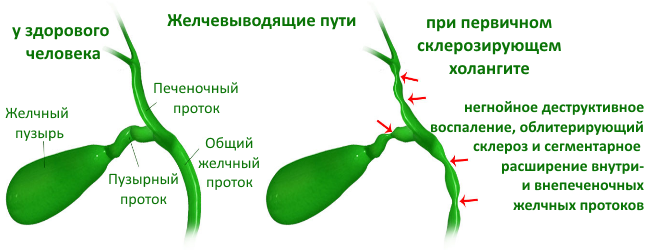
- аутоиммунное заболевание печени — обычно иммунная система вырабатывает антитела, атакующие бактерии и вирусы; однако если у вас есть аутоиммунное заболевание, например, аутоиммунный гепатит, билиарный первичный цирроз печени или первичный склерозирующий холангит, ваша иммунная система будет вырабатывать антитела, атакующие здоровые органы;
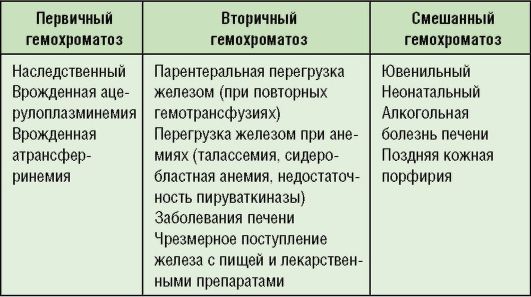
- редкое генетическое заболевание — например, гемохроматоз (скопление железа в печени и других органах) и болезнь Вильсона-Коновалова (скопление меди в печени и других органах);
- любое заболевание, вызывающее непроходимость желчевыводящих путей — например, рак желчевыводящих путей или рак поджелудочной железы;
- синдром Бадда-Киари, вызываемый тромбозом вен, выводящих кровь из печени.
Асцит, перитонит и отечность
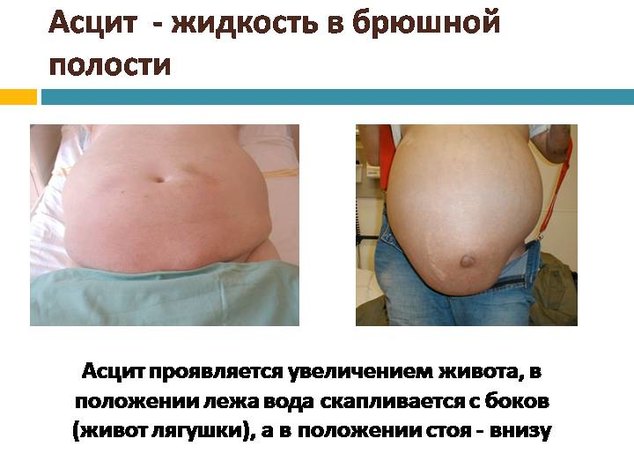
Асцит – это самое распространенное осложнение, которое встречается при циррозе у более 70 % пациентов. Он являет собой скопление свободной жидкости в области брюшной полости. Его довольно просто обнаружить, поскольку асцит имеет специфические признаки:
- увеличение и вздутие живота;
- кожа на животе натянута и блестит;
- на животе вздуваются вены (голова медузы);
- пупок выпячен;
- при инфицировании асцитической жидкости у больного (особенно при надавливании) болит живот и повышается температура тела.
Часто асцит сопровождается приступами тошноты и рвоты, диареей, метеоризмом. У человека ухудшается аппетит, что может привести к резкой потере веса.
Асцит
Лечение патологии заключается в устранении основного заболевания. Чтобы облегчить состояние пациента, применяют бессолевую диету (поскольку соль способна задерживать жидкость в организме) и мочегонные препараты. Иногда при тяжелых асцитах применяется лапароцентез, выполняется хирургическое удаление жидкости.
Такая же терапия назначается при отеках, которые часто сопровождают цирроз. Отеки часто происходят вследствие нарушения кровотока из-за портальной гипертензии. У человека конечности увеличиваются в размере, они плотные и теплые на ощупь. Такие отеки не зависят от времени суток, они присутствуют постоянно.
Кирилл, 42 года: «На фоне цирроза у меня начала скапливаться жидкость в животе. Он стал просто огромный. Врачи приписали мочегонные средства. Сейчас принимаю их, вроде помогает. Еще соль сказали не употреблять и пить меньше жидкости».
На фоне скопления жидкости может произойти присоединение инфекции. Это часто проявляется перитонитом – гнойное инфекционное заболевание вследствие заражения асцитической жидкости. При этом наблюдаются такие симптомы:
- боль в животе;
- постоянное напряжение брюшной стенки;
- жидкий стул;
- приступы тошноты и рвоты;
- высокая температура тела;
- нарушение сердечного ритма (тахикардия);
- гипотермия.
Если не лечить перитонит, то может возникнуть коматозное состояние. Поэтому при первых признаках этого заболевания следует обратиться за помощью к врачу. Устранить инфекцию помогают антибиотики (Амоксиклав, Ципрофлоксацин). Для экстренного облегчения состояния их вводят внутривенно.
Какими препаратами лечить цирроз печени?
- Карсил — по 1 капсуле 1-3 раза в сутки;
- Креон -10000-25000 ЕД ЕФ липазы с основным приемом пищи;
- Силимарин — внутрь, после еды, по 1 пакетику (предварительно растворив содержимое пакета в 0,5 стакана воды) 2-3 раза в день;
- Сибектан — внутрь по 2 таблетки 4 раза в сутки за 20-40 минут до еды;
- Анаприлин — в/в, вводят капельно (в 500 мл 5% раствора глюкозы);
- Нитросорбит — внутрь, до еды по 0,005-0,04 г 1-4 раза в день;
- Урсосан — из расчета 10-15 мг/кг веса (при необходимости — до 20 мг/кг) в 2-3 приема.
Длительность курса лечения препаратами исчисляется месяцами, а порой и годами. Дозировка препаратов определяется индивидуально лечащим врачом и может отличаться от указанных выше.