За что отвечают гормоны паращитовидной железы
Содержание:
Строение
Околощитовидная железа представляет собой плотное образование, в котором главные паратироциты (железистые клетки) составляют большую часть паренхимы. Вглубь структуры уходят тяжи из эпителиальных клеток, разделяющие соединительную ткань. Но четкого разграничения на доли внутри органа нет.
Между соединительными прослойками располагаются нервные волокна и большое количество кровеносных сосудов. Кровоснабжение происходит благодаря артериям соседнего органа – щитовидки.
Анатомия околощитовидной железы у каждого человека разная. Внутреннее строение может быть следующим:
- Цельная сплошная структура, без делений. Свойственно эмбрионам и маленьким детям, но изредка обнаруживается как у молодых, так и пожилых людей.
- Сетчатый тип. Паренхима разделена на клеточные группы, которые не имеют отчетливой структуры. Это наиболее распространенная разновидность.
- Альвеолярный тип. Имеется деление соединительной тканью с упорядоченной структурой, обладающей достаточно правильными долями.
Околощитовидная железа представляет собой плотное образование, в котором главные паратироциты (железистые клетки) составляют большую часть паренхимы.
Наблюдаются смешанные и переходные разновидности. В них посреди паренхимы одного вида локализуется участок другой структуры. Сами клетки, составляющие паренхиму околощитовидного органа, тоже бывают разными.
По мере развития организма меняется пропорциональное соотношение клеток. У новорожденных околощитовидная ткань содержит исключительно главные паратироциты. По достижении 5-7 лет у детей обнаруживаются оксифильные клетки, число которых быстро растет. Постепенно орган обретает размер и структуру, свойственные взрослому человеку. Жировые клетки появляются после 25-30 лет.
По форме околощитовидные железы напоминают чечевичные зерна. В длину каждая из них бывает около 3-8 мм, в толщину – не более 3 мм, вес – 25-70 г. Нижние пары немного тяжелее. У женщин масса образований чуть больше, чем у мужчин. Цвет паренхимы у младенцев светло-розовый, с возрастом он меняется до желтовато-коричневого.
По форме околощитовидные железы напоминают чечевичные зерна. В длину каждая из них бывает около 3-8 мм, в толщину – не более 3 мм, вес – 25-70 г.
Сколько паращитовидных желез
Количество околощитовидных желез редко бывает менее 4. Однако случаи, когда у человека была всего 1 пара этих органов, зафиксированы. У 80% населения планеты имеется 2 пары железистых образований – это считается общепринятой нормой. Но иногда их число может доходить до 12.
Где расположены паращитовидные железы
Местоположение верхней пары этих органов находится за оболочкой щитовидки, на ее задней поверхности. Нижняя пара расположена в нижней части щитовидки, в толще тканей. Зарегистрированы варианты, когда околощитовидные органы обнаруживались в тимусе, около сонной артерии, за пищеводом, в перикарде, в заднем и переднем средостении. Такое расположение тоже считается нормальным.
Местоположение верхней пары этих органов находится за оболочкой щитовидки, на ее задней поверхности. Нижняя пара расположена в нижней части щитовидки, в толще тканей.
Виды заболеваний
Гиперпаратиреоз – дисфункция, связанная с повышенной выработкой паратгормона. Патология характеризуется увеличением количества кальция в сыворотке крови. Чаще всего заболевание диагностируется у женщин старше 40 лет, провоцируют его доброкачественные и злокачественные опухоли или киста.
При длительном приеме препаратов кальция при поражении почек в лоханках скапливаются фосфатные или оксалатные камни.
Гипофункция характеризуется уменьшением выработки паратгормона, нарушением реабсорбции кальция в почках и его усвоения в кишечнике. Наблюдается повышение концентрации фосфатов в крови и снижение экскреции кальция.
Аутоиммунная дисфункция паращитовидных желез диагностируется при образовании антител к тканям органа. Заболевание сопровождается гипотиреозом, нарушением функций надпочечников и половых желез у мужчин и женщин. Послеоперационная форма возникает после хирургических операций на щитовидной железе.
Заболевания паращитовидных желез у взрослых и детей имеют ряд специфических симптомов и в большинстве случаев способствуют возникновению тяжелых эндокринных и метаболических нарушений. Органы выполняют несколько важных функций, их неправильная работа может привести к летальному исходу.
Паращитовидные железы выполняют несколько важных функций. Заболевания этих орагнов у взрослых и детей имеют ряд специфических симптомов и в большинстве случаев способствуют возникновению тяжелых эндокринных и метаболических нарушений.
Заболевания, характеризующиеся повышенной активностью паращитовидных желез, возникают под воздействием следующих факторов:
- разрастание тканей органа;
- доброкачественные и злокачественные новообразования;
- нарушение работы почек;
- длительный прием противосудорожных препаратов.
Причины развития заболеваний, характеризующихся выработкой недостаточного количества гормонов:
- полное или частичное удаление паращитовидных желез;
- врожденные пороки;
- черепно-мозговые травмы;
- нарушение всасывания витамина Д;
- радиоактивное облучение;
- нарушение функций кишечника.
Симптомы
Первый признак снижения активности паращитовидных желез — тетанический синдром. Он характеризуется судорогами и сильными мышечными сокращениями, сопровождающимися болью. Мышцы включаются в патологический процесс постепенно. Судороги сочетаются с:
- шумом в ушах;
- гипергидрозом;
- головокружением;
- снижением чувствительности кожи;
- бессонницей;
- неврозом.
https://youtube.com/watch?v=1zGc75sHbwY
Ухудшение выработки гормонов на ранних стадиях не имеет каких-либо симптомов. Выявляется оно во время обследования. При дальнейшем развитии заболевания появляются следующие признаки:
- боли в животе;
- снижение памяти;
- тревожность;
- общая слабость;
- неуравновешенность.
При падении уровня фосфора и кальция пациенту становится тяжело перемещаться. Из-за снижения плотности костных тканей случаются патологические переломы, деформируется скелет.
Виды заболеваний
Гиперпаратиреоз — дисфункция, связанная с повышенной выработкой паратгормона. Патология характеризуется увеличением количества кальция в сыворотке крови. Чаще всего заболевание диагностируется у женщин старше 40 лет, провоцируют его доброкачественные и злокачественные опухоли или киста.
На фоне гиперпаратиреоза наблюдается поражение костей и почек. При длительном приеме препаратов кальция при данном заболевании в лоханках скапливаются фосфатные или оксалатные камни.
Вторичная гиперфункция развивается в результате снижения уровня кальция в крови при рахите, болезни Фанкони, острой почечной недостаточности.
Снижение активности паращитовидных желез у детей возникает при воспалении и травмах органа.
В редких случаях диагностируется полное его отсутствие, а также нарушение функций, вызванных генетическими заболеваниями. Недостаток паратгормона препятствует физическому и умственному развитию. Наиболее опасное проявление гипопаратиреоза у детей — ларингоспазм, способный привести к летальному исходу.
Симптомы гиперпаратиреоза
Первичные симптомы гиперпаратиреоза являются неспецифическими:
- Апатия, вялость, слабость.
- Плохое настроение.
- Тошнота и снижение или отсутствие аппетита.
- Запоры.
- Боли в суставах и костях.
Одним из вариантов гиперпаратиреоза может быть хроническая гиперфункция желез, при этом уровень кальция в костях уменьшается, а в крови, напротив, увеличивается. Кости таких больных становятся ломкими, происходит расстройство пищеварительной системы и наблюдаются проблемы, связанные с сердечно-сосудистой системой.
Гиперфункция может появиться из-за разрастания отдельного участка паращитовидной железы. В крови таких больных определяется избыточное количество кальция и излишнее окостенение скелета. У больных может быть расстройство пищеварения (понос, рвота). Со стороны нервной системы наблюдается сниженная возбудимость, апатия. При дальнейшем развитии болезни могут появиться искривления скелета (деформация грудной клетки и позвоночника). Больные за несколько месяцев сильно теряют вес — до 10-15 кг за 3-4 месяца. Может наблюдаться временная возбудимость, которая в дальнейшем сменяется заторможенностью. Такое состояние требует немедленного лечения, т.к. в запущенных тяжелых случаях это может закончиться смертью больного. В случае появления похожих симптомов следует неотлагательно обратиться к врачу, лучше к эндокринологу.

Гормоны паращитовидной железы, контролирующие кальций
Паращитовидная железа вырабатывает гормоны, которые контролируют концентрацию кальция:
- паратиреодин – повышает количество кальция и снижает фосфор, в костях – усиливает распад тканей. Под его воздействием кальций высвобождается в кровь, а в моче – усиливается выведение фосфатов;
- паратгормон в почках увеличивает выработку витамина Д, что увеличивает кальций в крови;
- кальцитонин снижает показатели кальция, когда концентрация достигает 2,5ммоль/л, не дает вымываться веществу из костей, усиливает выведение натрия и фосфора. Этот гормон производится также щитовидной и вилочковой железой.
Гипопаратиреоз
Это состояние означает снижение уровня паратгормона в крови.Однако в медицинской практике оно встречается очень редко.
По аналогии с описанным выше гипепаратиреозом также бывает нескольких видов.
Первичный гипопаратиреоз, как следствие следующих состояний:
физиологическое снижение выработки паратгормона как ответ на повышенное по различным причинам содержание в крови ионов кальция;
по неосторожности произошедшее в процессе оперативного вмешательства на щитовидной железе повреждение околощитовидных желез (нарушение кровоснабжения, частичное или полное их удаление);
аутоиммунные заболевания околощитовидных желез — патологические антитела разрушают их, после чего становится невозможна выработка ПТГ в нормальном количестве.
Вторичный гипопаратиреоз чаще всего вызывают нижеуказанные патологии:
- опухоль, секретирующая пептид, по строению подобный паратгормону и проявляющий аналогичное воздействие на клетки-мишени. При этом «лжепаратгормон» угнетает по сути здоровые околощитовидные железы, являясь, таким образом, причиной первичного гипопратиреоза.
- опухоли околощитовидных желез, а также разрушающие их структуру метастазы;
- опухоли или метастазы костной системы;
- гипотиреоз;
- саркоидоз, из-за чего происходит выделение избыточного количества активной формы витамина D;
- передозировка лекарственными формами витамина D.
Первые признаки:
- ощущения «мурашек» по коже;
- чувство онемения пальцев;
- нарушения обмена веществ и деятельности пищеварительной системы;
- замедленный рост волос и ногтей, повреждение зубной эмали,;
- нервозны и частые бессонницы;
- значительно возрастает возбудимость нервной системы, вследствие чего развивается судорожная болезнь (также назавается тетанией);
Чем ниже в сыворотке крови количество кальция, тем интенсивнее выражены симптомы. При развития тетании показатель концентрации кальция крови редко превышает значение 2,12 ммоль/л (нижняя границы нормы).
Установить точный диагноз невозможно без лабораторного подтверждения.
Последствие гипопаратиреоза
Длительное снижение концентрации кальция в крови и ее повышение в тканях организма приводит к следующим нарушениям:
- к повышеной плотности костей из-за избыточного отложения в них минеральных соединений;
- нарушениям сокращений скелетной и гладкомышечной мускулатуры, при этом могут развиться фибриллярные сокращения, переходящие в судороги;
- иногда судорожная активность охватывает все мышцы в организме, включая дыхательные и миокард, в результате наступает летальный исход.
https://youtube.com/watch?v=1TotwukZ_3g
Лечение
В случае удаления околощитовидных желез необходимо постоянное применение витамина D и препаратов кальция. Кроме того, нашел успешное применение лекарственный аналог паратиреоидного гормона, который получил название терипаратид.
Паратиреоидный гормон: нормальные показатели
Нормальный уровень паратгормона зависит от возраста человека. Анализ на определение паратгормона назначается при подозрении на патологию кальций-фосфорного обмена. При помощи этого анализа можно определить гиперпаратиреоз или гипопаратиреоз.
Норма для мужчин и женщин, пг/мл
Во время беременности уровень паратгормона может колебаться от 9,5 до 75 пг/мл.
Анализы сдаются утром натощак, вне зависимости от дня менструального цикла.
При нарушении выработки паратиреоидного гормона необходимы дополнительные исследования:
- биохимия крови – определение уровня кальция и фосфора, щелочной фосфатазы;
- ультразвуковое исследование – оценивается локализация, количество, размер и структура околощитовидных желез.
Болезни ПЩЖ
Уже выяснили, что вырабатывает паращитовидная железа гормоны, и функции их влияют на состояние всего организма.
Что же бывает, если показатели гормонов превышают нормы или не дотягивают до нее? У человека развиваются различные недуги, самые распространенные – гиперпаратиреоз и гипопаратиреоз.
Гиперпаратиреоз
Основное действие гормонов паращитовидной железы – регуляция кальциево-фосфорного обмена. Если паратгормон вырабатывается в большом количестве, повышается и концентрация кальция, тогда появляется гиперпаратиреоз.
Причин тому несколько:
- аденома железы;
- злокачественные образования;
- увеличение паращитовидной железы;
- дефицит кальция из-за плохого усвоения кишечником;
- нехватка витамина Д;
- почечная недостаточность.
Основные признаки нарушений:
- частые переломы и ломкость костей;
- камни в почках;
- боль в суставах;
- слабость и быстрая утомляемость;
- боль в животе;
- рвота;
- ухудшение аппетита;
- повышение давления;
- ухудшение памяти.
Гипопаратиреоз
Когда наблюдается обратная ситуация, и паратгормона выделяется мало, снижается концентрация кальция.
Как следствие развивается гипопаратиреоз, среди основных причин заболевания:
- травмы или операции на железах;
- наследственность;
- аутоиммунные заболевания;
- ионизирующее излучение.
В данном случае больной страдает от таких проявлений:
- судороги;
- боли в мышцах и суставах;
- нарушение функций дыхания;
- раздражительность;
- слабость и быстрая утомляемость;
- ухудшение состояния кожи;
- выпадение волос;
- нарушение менструации.
Расшифровка результата
Расшифровка помогает понять, какие существуют отклонения в работе железы.
Тиреотропный гормон (ТТГ)
Он не является гормоном, вырабатываемым щитовидной железой, но именно ТТГ отвечает за ее правильное функционирование. Норма ТТГ в зависимости от возраста:
- новорожденный – 1,120….17,050 мЕД/л;
- до 12 месяцев – 0,660….8,30 мЕД/л;
- 2…5 лет – 0,480….6,550 мЕД/л;
- 5…12 лет – 0,470….5,890 мЕД/л;
- 12…16 лет – 0,470…..5,010 мЕД/л;
- взрослые – 0,470…4,150 мЕД/л.
Максимальное количество ТТГ вырабатывается в период между 2…3 часами ночи. Суточный минимум – между 5…6 часами вечера. Повышенный уровень ТТГ может наблюдаться:
- при аденоме гипофиза;
- после проведения процедуры гемодиализа;
- при отравлении свинцом;
- при неправильной работе надпочечников;
- при гипофункции щитовидки;
- тиреоидите Хашимото;
- при шизофрении;
- тяжелой степени прэеклампсии;
- чрезмерной физической нагрузке;
- при приеме некоторых медикаментов.
Снижение ТТГ возможно:
- при гипертиреозе беременных;
- токсическом и эндемическом зобе;
- при некрозе гипофиза;
- при соблюдении жесткой (голодной) диеты;
- во время сильного стресса;
- после черепно-мозговой травмы, сопровождающейся повреждением гипофиза.
Трийодтиронин (Т3)
Для него характерны сезонные колебания. Максимум приходится на осень и зиму, а минимальные цифры кровь показывает летом. Норма Т3 по возрастам:
- 1…10 лет – 1,790….4,080 нмоль/л;
- 10…18 лет – 1,230…3,230 нмоль/л;
- 18….45 – 1,060…3,140 нмоль/л;
- старше 45 лет – 0,620…2,790 нмоль/л.
Увеличение Т3:
- после проведения искусственного очищения крови;
- при миеломной болезни, сопровождающейся высокими показателями иммуноглобулина G;
- при избыточном весе;
- при диагностированном гломерулонефрите;
- послеродовой дисфункции железы;
- тиреоидите в острой и подострой форме;
- хориокарценоме;
- при диффузном токсическом зобе;
- при хронических патологиях печени;
- при ВИЧ-инфекции;
- при приеме оральной контрацепции;
- при порфирии.
Снижение показателей ТЗ возможно:
- при соблюдении диеты с низким содержанием белка;
- при недостаточности надпочечников;
- при гипотериозе;
- в восстановительный период;
- при приеме антитериоидитных препаратов.
Совет!
Если вы сдаете анализ в разных лабораториях, то в них могут присутствовать небольшие отличия. Для самостоятельной расшифровки в этом случае смотрите колонку, где указана принятая медицинская норма.
Тироксин (Т4)
Пик содержания гормона в крови приходится на время 8….12 часов. Минимальное количество в крови его содержится по ночам, с 11 ночи до трех утра. У женщин норма Т4 выше, нежели у мужчин. Норма Т4: 9,00…. 22,0 пмоль/л.
Отклонения Т4 в большую сторону могут быть следствием:
- миеломной болезни;
- лишнего веса;
- ВИЧ-инфекции;
- послеродового сбоя в работе щитовидной железы;
- тиреоидита, протекающего в подостором и остром формате;
- болезней печени;
- токсического диффузного зоба;
- приема искусственных тиреоидитных гормонов;
- порфирии.
Снижение показателей характерно:
- при синдроме Шихана;
- при эндемическом зобе, как врожденном, так и приобретенном;
- при тиреоидите, протекающем в аутоиммунной форме;
- при воспалениях гипоталамуса и гипофиза;
- при приеме определенных медикаментозных препаратов.
Тиреоглобулин (ТГ)
Основным показанием к проведению анализа именно на этот гормон является подозрение на наличие рака щитовидной железы, а также контроля при уже назначенной терапии.
Повышение ТГ говорит о наличии опухоли железы, сопровождающейся высокой функциональной активностью. Сниженные показатели могут быть:
- при тиреотоксикозе;
- при тиреоидите;
- при имеющейся аденоме щитовидной железы доброкачественного характера.
Антитела
Если анализ на гормоны щитовидной железы показал наличие антител, то это говорит о проходящем аутоиммунном процессе. Иммунная защита активизируется в отношении структур собственного организма. Антитела к тиреоглобулину и тиреопероксидазе обнаруживаются:
- при заболевании Грейвса;
- при синдромах Дауна, Тернера;
- тиреоидите де Кривена (протекает в подострой форме);
- при нарушении работы щитовидки после рождения ребенка;
- при тиреоидите Хашимото;
- при гипотиреозе идиопатического характера;
- аутоиммунном тиреоидите.
При данных заболеваниях принятая норма может увеличиваться в тысячу и больше раз, что можно назвать косвенным показателем проходящего аутоиммунного процесса.
Гормоны паращитовидной железы, контролирующие кальций
Паращитовидная железа вырабатывает гормоны, которые контролируют концентрацию кальция:
- паратиреодин – повышает количество кальция и снижает фосфор, в костях – усиливает распад тканей. Под его воздействием кальций высвобождается в кровь, а в моче – усиливается выведение фосфатов;
- паратгормон в почках увеличивает выработку витамина Д, что увеличивает кальций в крови;
- кальцитонин снижает показатели кальция, когда концентрация достигает 2,5ммоль/л, не дает вымываться веществу из костей, усиливает выведение натрия и фосфора. Этот гормон производится также щитовидной и вилочковой железой.
Что такое околощитовидная железа: строение и особенности анатомии
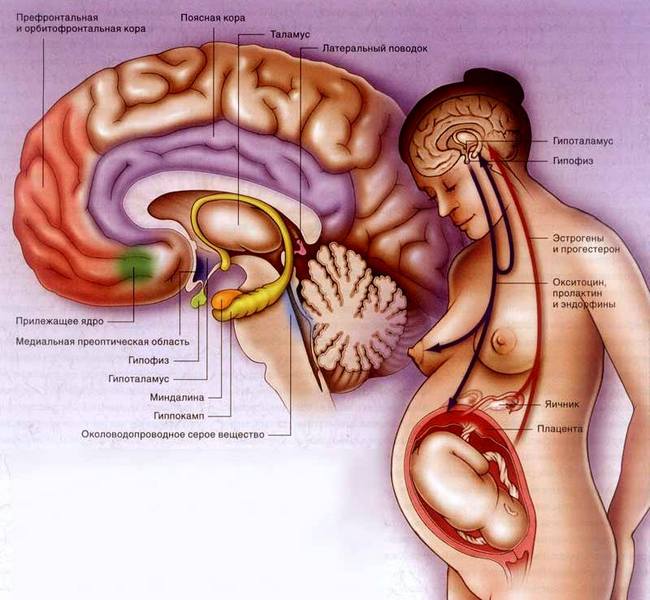
Работа эндокринной системы человека, регулирующей выработку и баланс гормонов, зависит от нормального функционирования щитовидной и паращитовидных желез. На задней стороне щитовидки находятся образования, напоминающие по форме чечевицу. Паращитовидные железы представляют собой капсулы, окруженные плотной тканью и состоящие внутри из железистых клеток. Количество этих эндокринных органов варьируется от 4 до 12 – это зависит от особенностей анатомического строения человека.
Нарушение функций паращитовидных желез приводит к избытку или дефициту кальция в крови и сопряженным с ними симптомами.
Основная роль паращитовидных желез заключается в выработке паратгормона, который стимулирует клетки-остеокласты, освобождающие кальций из старой костной ткани. Этот компонент участвует во всех процессах жизнедеятельности человеческого организма. От него зависит скорость передачи нервных импульсов в мышечных волокнах, состояние костной системы и ЦНС. Дисбаланс кальция может быть вызван сопутствующими заболеваниями и врожденными патологиями, негативно влияющими на работу паращитовидных желез. Он приводит к тяжелым обменным нарушениям.
Когда нужно сдать анализ на гормоны паращитовидной железы
Показаниями к проведению анализа крови на гормоны паращитовидной железы являются признаки:
- избытка кальция – усталость, общая слабость, вялость, сонливость, низкая двигательная активность, боль в животе, тошнота, низкий аппетит, повышенная жажда и частое, обильное выделение мочи;
- дефицита кальция – частые мышечные судороги, онемение и покалывание в конечностях, переломы костей при незначительной травме, боли в спине, округление грудного отдела позвоночника, снижение роста, обнаружение остеопороза или нехватки кальция при обследовании;
- мочекаменной болезни – приступы почечной колики, наличие камней в мочевыводящих путях, нефролитиаза, снижения фильтрации мочи для выяснения причин их развития;
- опухоли в паращитовидных железах – выявление на УЗИ, томограммах или при сцинтиграфии новообразований, оценка результатов после оперативного удаления аденомы или рака;
- генетической предрасположенности к множественным опухолям эндокринной системы (похожие заболевания у кровных родственников).
Анализ крови на паратгормон применяется для установления причины изменений содержания кальция в крови. Его обычно назначают в комплексе с исследованиями свободных и ионизированных кальциевых ионов, кальцитонина.
Как поддерживать железы в хорошем состоянии
Если у вас появилась аллергия, судороги, мышечные спазмы, ухудшился сон, постоянно плохое настроение и вы срываетесь на всех, то стоит проверить гормоны околощитовидной железы. Вероятнее, что этот орган дал сбой.
Для поддержания его здоровья необходимо вести здоровый образ жизни, отказаться от вредных привычек, препаратов, которые вымывают или повышают Са, а главное, правильно питаться. Важен кальций, фосфор и витамины группы В. Они должны поступать в организм в нормальном количестве.
Продукты, содержащие фосфор и кальций:
- базилик;
- бобовые, в том числе зеленый горошек;
- кунжут;
- зерна пшеницы;
- капуста, редис, зелень;
- твердые сыры, брынза, сулугуни.
Эти продукты обязательно должны присутствовать в рационе при гипопаратиреозе.
Чтобы кальций и витамин D усваивался из пищи, важно вылечить болезни желудка и кишечника. Любые воспалительные процессы в этих органах приводят к ухудшению усвояемости минералов и витаминов
Особенно тщательно нужно следить за рационом и образом жизни людям с наследственной предрасположенностью к болезням паращитовидной железы, женщинам в период менопаузы, а также пациентам, которые проходят химио- или лучевую терапию.
Очень важно поддерживать эндокринные железы здоровыми, помните об этом!
Чтобы всегда оставаться в курсе всех событий, подписывайтесь на наши обновления
Благодарим за ваше внимание!. Библиотека ссылок:
Библиотека ссылок:
- Quality of life in patients with hypoparathyroidism receiving standard treatment: a systematic review // Endocrine volume58, pages14-20 (2017).
- Skeletal disease in primary hyperparathyroidism // JBMR, June 1989.
- Hypertension and Hyperparathyroidism // Br Med J 1972.
Диагностика
На начальном этапе сбор анамнеза помогает определить, что в лечении нуждается именно паращитовидная железа. Анализ крови и мочи является следующим шагом в диагностике заболеваний этого органа:
- Содержание сывороточного Са.
- Определение Са++ в крови (ионизированного).
- Исследование кальция в моче.
- Уровень паратиреоидного гормона.
- Содержание остеокальцина (показатель изменений в костной ткани).
При отклонениях в анализах назначается ультразвуковое исследование околощитовидных желез. Метод помогает обнаружить новообразования и поставить диагноз.
При необходимости могут быть назначены МРТ (магнитно-резонансная томография) и сцинтиография (радиоизотопное исследование паращитовидной железы). Эти обследования применяют в спорных ситуациях, когда УЗИ не дает точного заключения или его результаты противоречат лабораторным анализам. Об особенностях проведения сцинтиографии щитовидной железы можно узнать из статьи.
Причины для проведения анализа на паратгормон
Паратиреоидный гормон вырабатывают околощитовидные железы. Он тормозит образование и стимулирует разрушение кости, не дает кальцию выводиться почками, повышает выделение фосфатов. Под его воздействием улучшается переход кальциевых ионов из кишечной стенки в кровь. Все биологические реакции паратирина направлены на то, чтобы увеличить уровень кальция в плазме.
При низкой функции паращитовидных желез обнаруживают недостаток микроэлемента (гипокальциемия), а при избыточной активности – повышение концентрации (гиперкальциемия). Показания к анализу появляются при наличии следующей симптоматики:
- гиперкальциемия – постоянная слабость, вялость, быстрая утомляемость, сильная жажда, тошнота, боль в животе, мышцах, суставах, обильное выведение мочи;
- гипокальциемия – онемение, покалывание в конечностях, судорожные подергивания мышц, замедление сердечных сокращений, болезненность в области кишечника;
- частые приступы почечной колики;
- боль в спине, нарушение осанки, переломы при незначительной травме или спонтанные.
Исследование паратгормона назначается и при изменениях, обнаруженных при обследовании больных:
- по данным УЗИ имеется гипоэхогенное образование неоднородной структуры с четкой капсулой (вероятно – аденома паращитовидной железы), разрастание паратиреоидной ткани (гиперплазия), опухоль с признаками злокачественности;
- на двухэтапной сцинтиграфии выявлен очаг с усиленным накоплением радиофармпрепарата;
- снижена плотность костной ткани (остеопения, остеопороз) по данным рентгенографии, денситометрии;
- имеются кисты в костях, участки остеосклероза позвонков (повышенная плотность кости);
- в почках или мочевых путях обнаружены камни, нарушена фильтрация мочи;
- диагностированы хронические болезни почек с признаками недостаточности функции.
Определение паратгормона рекомендуется после удаления аденомы, паращитовидных желез для того, чтобы убедиться в радикальности проведенного лечения. Хирурги применяют это исследование и на завершающем этапе операции. Если уровень гормона снизился более, чем наполовину, то это означает, что источник усиленного образования паратирина ликвидирован. При отсутствии изменений необходим поиск атипично расположенной железистой ткани.
Гипепаратиреоз
Так принято называть гормональный сбой, когда происходит повышение концентрации ПТГ в крови, вследствие чрезмерно активной работы паращитовидных желез. Нарушение бывает нескольких видов.
Первичный гипепаратиреоз — это патология собственно паращитовидных желез с повышенным выделением паратгормона. Известно множество причин такого состояния, наиболее распространенные из них:
- гиперплазия, аденома или карцинома околощитовидных желез;
- идиопатическая гиперкальциемия у детей;
- плазмоцитома;
- синдром Бернета;
- множественная эндокринная неоплазия первого типа (вызывает опухоли эндокринных желез и гипофиза в сочетании с гиперпаратиреозом)
Вторичный гипепаратиреоз — вызван отклонениями не в самих паращитовидных железах, а в других органах, сопровождающимися длительным сниженнием содержанием ионов кальция. в крови Возникает патология по разным причинам, основные из которых:
- онкологические новообразования щитовидной и паращитовидной желез, метастазы в них;
- хроническая почечная недостаточность;
- сниженная концентрация витамина D как следствие нарушения синтеза в почках его биологически активной формы или рахита;
- снижение интенсивности всасывания стенками тонкой кишки кальция, возникающее в результате атрофического гастрита, неспецифического язвенного колита, болезни Крона, синдрома Золлингера-Эллисона (опухолевого заболевания поджелудочной железы) и других состояний, сопровождающихся стойким нарушением функции поджелудочной железы;
Третичный гиперпаратиреоз возникает как последствие длительного сниженния содержания кальция в межклеточном пространстве при вторичном гиперпаратиреозе. В этом случае возникает полная автономность паращитовидных желез, которые теряют способность реагировать на изменение содержания минеральных веществ.
Отдельно стоит упомянуть такое состояние как псевдогиперпаратиреоз — избыточное количество паратгормона вырабатывается не олощитовидной железой, железами эндокринной системы, а гормональноактивной опухолью (злокачественным новообразованием почек или легких).
Как распознать гиперпаратиреоз
Первичные симптомы этого состояния неспецифичны:
- апатия и вялость;
- снижение и даже отсутствие аппетита, тошнота;
- запоры;
- мыщечная слабость, костно-суставные боли, вплоть до затруднения при ходьбе;
- жажда, вызывающая в последствии учащение мочеиспускания;
- возможны лихорадка и развитие анемии.
Чем опасно длительное повышение уровня паратгормона
Как результат такого патологического состояния содержание кальция снижается в костной ткани, при этом увеличиваясь в сыворотке крови. Вследствие этого
- кости становятся хрупкими, возникает опасность их перелома при малейшей травме, в тяжелых случаях переломы могут возникать спонтанно;
- из-за отложения минеральных солей в почечных клубочках провоцируется развитие мочекаменной болезни;
- в других жизненно важных органах также происходит отложение избыточного количества минерала, вызывая образование кальцификатов. Так, может развиться калицифицирующий панкреатит, из-за которого происходит нарушение деятельности пищеварительной системы и обмена веществ;
- возникает кальциноз кровеносных сосудов, который приводит к ухудшению эластичности сосудистой стенки, провоцирую развитие гипертонической болезни;
- повышается риск язвообразования в желудке;
- по мере развития болезни возможно развитие деформацй позвоногрудной клетки и позвоночного столба;
- возможно развитие гиперпаратиреоидного криза — угрожающего для жизни состояния, характерезующегося резким повышением температуры, сильными болями в животе и нарушениями сознания.
Лечение
Если патологическое состояние возникло в результате гиперфункции околощитовидных желез, то устранить эту причину может только хирургическое вмешательство. Все остальные проявления заболевания требуют назначения корректной симптоматической терапии.
Симптомы дисфункции паращитовидной железы и ее диагностика
Важно! Главным анализом, который позволяет достоверно судить о качестве работы паращитовидной железы является анализ крови. Он определяет содержание паратгормонов.. Нарушения продуцирования гормона отражаются на внешнем виде человека: волосы становятся ломкими, усиливается их выпадение, появляются кожные заболевания, портятся ногти и зубы, воспаляется скелетная мускулатура
Нарушения продуцирования гормона отражаются на внешнем виде человека: волосы становятся ломкими, усиливается их выпадение, появляются кожные заболевания, портятся ногти и зубы, воспаляется скелетная мускулатура.
При первых подозрениях дисбаланса работы паращитовидной железы необходимо пройти обследование. В обязательном порядке проводятся лабораторные исследования: для этого сдают кровь и мочу. Стандартные анализы:
- определение кальция и фосфатов в моче
- уровень содержания паратгормонов
- уровень сывороточного и ионизированного кальция
Важно! Коридор нормального значения содержания кальция в организме довольно узкий, поэтому его регуляция происходит в режиме нон-стоп. У здоровых людей значение колеблется в диапазоне 10-55 пикограммов на 1 мл
Самые точные результаты диагностики состояния железы дают инструментальные методы. С их помощью определяются наличие патологий, общее функциональное состояние.
- Сцинтиграфия – самый эффективный на сегодняшний день способ. Пациенту вводятся радиоактивные изотопы, которые сканируются специальным приемником. Позволяет получить точную оценку по всем параметрам. Его нельзя применять, если вес больного превышает 150 кг, а также беременным и кормящим мамам.
- Магнитно-резонансная томография – самый безопасный метод. Позволяет провести комплексную оценку состояния органа. Ограничение на применение – наличие металлических имплантатов в теле пациента.
- Компьютерная томография – используется с контрастом для большей наглядности. Определяет точное расположение желёз, независимо от места локализации.
- УЗИ – безопасная, безболезненная процедура, которая позволяет оценить изменение формы или размера паращитовидных желёз.
- Рентген и электрокардиограмма – позволяют косвенным образом судить о неполадках железы по изменениям костной ткани, и нарушениях в работе сердца.
Обычно врачи для повышения точности и перепроверки полученных результатов применяют сразу несколько методов, и на основании обобщенных данных ставят диагноз.