Головная боль на третьем триместре беременности?
Содержание:
Как лечить симптом?
Головная боль при беременности требует особого подхода к лечению. Поскольку необходимо снизить количество принимаемых таблеток, нужно начинать терапию с изменения образа жизни.
Изменение образа жизни
Что делать, чтобы снизить риск возникновения головной боли? Вот несколько простых, но действенных советов:
- Большинство из перечисленных состояний связано со стрессовыми воздействиями на организм беременной женщины. Необходимо исключить факторы риска возникновения стресса, при необходимости взять отпуск на работе.
- Кроме того, способствуют снижению симптоматики достаточный двигательный режим, полноценное поступление кислорода. Посвящайте прогулкам на свежем воздухе не менее часа в течение суток. Регулярно проветривайте помещение, в котором находитесь.
- Исключите употребление спиртных напитков, даже в малом количестве. Также нельзя позволять себе курить. Это не только вредно для нервных клеток головного мозга, но и для развивающегося плода.
- Для устранения симптомов беременной необходим полноценный ночной сон, исключение физических переутомлений.
- На тонус сосудов, состояние нервных клеток хорошо влияют теплый душ, посещение бассейна.
Диета
При опасности возникновения приступа мигрени необходимо исключить перечисленные выше продукты: сыр, шоколад, цитрусовые. Нельзя употреблять в пищу колбасы и сосиски, блюда, содержащие большое количество приправ, красителей. Эти продукты содержат вредные для головного мозга вещества: глутамат натрия, консерванты.
Народные рецепты для лечения головной боли могут быть опасны во время беременности. Проконсультируйтесь со специалистом прежде, чем принять народные средства.
Медикаментозные средства
Таблетки от головной боли во время беременности необходимо принимать с осторожностью. На ранних сроках использование препаратов особенно опасно для плода, поэтому нужно обсудить с врачем, какие таблетки можно пить в каждом триместре. Головная боль при беременности имеет различные причины возникновения
Во время приступа, связанного с повышенным артериальным давлением, не стоит пить анальгетики, они не помогут снять симптом, но будут токсически воздействовать на плод
Головная боль при беременности имеет различные причины возникновения. Во время приступа, связанного с повышенным артериальным давлением, не стоит пить анальгетики, они не помогут снять симптом, но будут токсически воздействовать на плод.
Стоит разобраться, какие препараты нужно пить при различных видах боли.
Анальгетики
Самая популярная группа лекарств, которые устраняют симптомы, но не воздействуют на причину. К таблеткам, содержащим эти препараты, относятся:
- Аспирин и его аналоги (Цитрамон, Цитрапар) противопоказаны к применению во время беременности, особенно в первом триместре. Неблагоприятное воздействие на плод в ранних сроках вынашивания приводит к развитию тяжелых пороков.
- Анальгин (Баралгин, Спазмолгон) также не рекомендуются. Они неблагоприятно воздействуют на клетки крови, а на ранних сроках (в первом триместре) это может привести к заболеванию крови, гипоксии плода, выкидышу.
- Парацетамол (Панадол) – выпить это средство при возникновении боли неизвестной причины можно. Из всех анальгетиков обладает наименьшим патологическим влиянием.
Спазмолитики
Что делать, если симптомы связаны со спазмом сосудов мозга?
Но-шпа (дротаверин) и Папаверин – препараты, относящиеся к классу спазмолитиков. Они действуют на гладкие мышцы сосудов, приводят к устранению их спазма, что снимает неприятные ощущения.
Препарат Но-шпа проходил клинические исследования на беременных, которые показали, что средство не обладает выраженным влиянием на плод. Но-шпа не вызывает пороков развития, не повышает вероятность выкидыша. Это позволяет препарату бороться с симптомами на ранних сроках беременности, даже в этот период Но-шпа является достаточно безопасным средством.
Выпить таблетку однократно при возникновении симптом можно, но при длительном использовании Но-шпа дозируется и назначается лечащим врачом, только он может оценить риски для матери и ребенка.
Не стоит принимать таблетки Но-шпа во время грудного вскармливания, так как препарат проникает в грудное молоко.
Препараты, изменяющие артериальное давление, назначаются и дозируются лечащим врачом. Как правило, требуется консультация врача кардиолога. Если головная боль вызвана повышением артериального давления, преэклампсией, подбор препарата позволит снять симптомы, избавиться от причины болезни.
Особенности третьего триместра беременности
3-ий триместр беременности — это особый период в жизни женщины, вступление в который ознаменуется окончательным формированием малыша и активной подготовкой к главному событию — рождению ребенка. Во время 3 триместра беременности происходит совершенствование внутренних органов и функциональных систем плода.
Когда начинается 3 триместр беременности? По акушерскому календарю третий триместр начинается с 27 недели и продолжается до родов. Изменения в организме женщины и развитии плода становятся заметнее и очевиднее с каждым днем. Округлившийся во втором триместре живот, теперь увеличивается каждый день, матка расширяется, а ребенок активно набирает вес. Этот процесс создает определенные трудности для будущей матери, усложняет выполнение даже самых обычных повседневных дел и задач.
Прибавка в весе в 3 триместре беременности существенно отличается по скорости и объему от предыдущих периодов. В последние месяцы малыш активно растет, увеличиваются мышечные ткани и подкожная жировая прослойка. Помимо роста будущего ребенка, отмечается увеличение объема околоплодных вод и утолщение плаценты. После 35 недели беременности женщина может потерять в весе и это не должно ее беспокоить. Данный факт объясняется тем, что в предродовой период уменьшается объем амниотической жидкости.
Ведение беременности в 3 триместре сводится к более внимательному наблюдению за состоянием женщины и постоянному мониторингу развития плода. План посещений гинеколога-акушера в третьем триместре меняется при приближении к предполагаемой даты родов:
- до 30 недель женщина посещает врача 1 раз в месяц;
- начиная с 30 и до 36 недели — 1 раз в две недели;
- с 36 недели и до родов — 1- 2 раза в неделю.
План посещений напрямую зависит от состояния беременной женщины и ее будущего ребенка, при выявлении отклонений от нормы или опасных факторов для каждой пациентки может быть установлен индивидуальный график. На каждом приеме врач проводит ряд стандартных акушерских манипуляций — выслушивает сердцебиение плода, измеряет окружность живота и высоту матки, проводит динамический контроль отеков, проверяет состояние мочевыделительной системы и почек по анализу мочи. При необходимости перед каждым посещением гинеколога может быть назначен общий анализ крови для контроля за состоянием и функционированием внутренних органов и систем.
В преддверии 30 недели назначается подробное обследование женщины. На этот срок приходится начало декретного отпуска. В комплексное обследование входит расширенный перечень лабораторных обследований, ЭКГ, последнее плановое УЗИ, КТГ и дополнительная допплерометрия (по назначению врача).
Можно ли беременной применять лекарственные препараты при головной боли?
Да, некоторые препараты применять при беременности можно, и они помогут устранить симптомы головной боли. Однако самостоятельный выбор делать не следует — лучше обратитесь за консультацией к терапевту или гинекологу, чтобы доктор выбрал из списка те лекарства, которые не причинят вреда ни ребенку, ни вам.
Да, некоторые препараты применять при беременности можно, и они помогут устранить симптомы головной боли. Однако самостоятельный выбор делать не следует — лучше обратитесь за консультацией к терапевту или гинекологу, чтобы доктор выбрал из списка те лекарства, которые не причинят вреда ни ребенку, ни вам.
- Глицин: он будет полезен тем, кто отличается нестабильностью нервной системы, часто переживает по пустякам, кто вынужден испытывать стрессы и психоэмоциональное напряжение на работе, а также тем, кто ощущает признаки депрессии, нестабильного настроения. Поможет глицин при признаках вегето-сосудистой дистонии, при повышенных умственных нагрузках, бессоннице. Если ваши головные боли возникают из-за какой-то вышеназванной проблемы — вы можете принимать глицин для профилактики в дозах, разрешенных при беременности.
- В период второго и третьего триместра после консультации с врачом для снятия головной боли можно будет иногда принимать парацетамол. А вот в первом триместре его принимать не рекомендуется (хотя клинические исследования не подтвердили, что это средство негативно влияет на состояние плода). Из всех доступных форм выбирайте не таблетки, а ректальные суппозитории: как правило, в них содержится уменьшенная дозировка действующего вещества. Отдайте предпочтение детским суппозиториям (как правило, они бывают разрешены для младенцев с трех месяцев).
- Тем, кто испытывает головную боль при пониженном давлении, иногда можно принимать цитрамон. Однако помните, что в составле этого препарата содержится не только парацетамол, но еще и кофеин, и аспирин, поэтому более одной таблетки за день принимать противопоказано, ведь это может отразиться на состоянии плода.
- Справиться с пульсирующей болью в височной и затылочной области головы поможет препарат но-шпа или дротаверин (средство, идентичное но-шпе по составу). Эти обезболивающие средства помогают при сильных приступах головной боли, при остеохондрозе и мигрени, а также снимают боли при напряжении и стрессовых состояниях.
- Когда головная боль является следствием простуды или вирусного заболевания, то для снятия симптомов можно использовать те же средства, которые рекомендуются детям младшего возраста — нурофен, ибупрофен, парацетамол. Эти симптоматические средства одновременно избавляют от боли и являются жаропонижающими. Они приведут в норму температуру тела, избавят от ломоты и спазмов. Внимательно читайте инструкцию к препаратам, некоторые из них имеют противопоказания: в частности, при анемии, почечной и печеночной недостаточности противопоказано применение парацетамола. Но даже если у вас нет никаких противопоказаний, не следует превышать суточную норму, разрешенную при беременности, а также продлевать снятие симптоматики более, чем на три дня. Если по истечении этого периода головные боли и другие симптомы не снижают своей остроты, срочно обратитесь к врачу. Прием нурофена и ибупрофена разрешен беременным только во втором триместе, а на более ранних сроках эти симптоматические средства использовать запрещено.
Пока вы беременны, все эти девять месяцев старайтесь очень пристально наблюдать за собственным здоровьем. Так при выборе симптоматического средства всегда внимательно читайте полный текст инструкции на вкладыше к препарату, ищите то место в тексте, где говорится о возможности или запрете приема при беременности. Помните, что не только многие препараты, но также растительная продукция, включая травы и эфирные масла, может быть опасна для вашего здоровья или развития плода. Поэтому, если вы справляетесь с головной болью при помощи сеансов ароматерапии или массажа воротниковой зоны — лучше устранять болевой синдром с их помощью и без использования фармацевтических препаратов. А если все же необходимость в препарате возникла — обязательно посоветуйтесь с гинекологом или терапевтом, прежде чем что-то принимать.
Причины головной боли
Послужить причиной развития головной боли во время беременности могут такие факторы:
- Изменение гормонального фона при беременности. С момента зачатия ребенка женский организм находится на этапе сложнейшей гормональной перестройки, результатом которой может стать головная боль.
- Повышенное артериальное давление (гипертония). Это состояние наиболее характерно для беременных женщин, страдающих поздним токсикозом (гестозом). Повышенное давление обычно сочетается с отеками верхних и нижних конечностей, а также появлением белка в анализе мочи.
- Пониженное давление (гипотония). Снижение артериального давления характерно для 1 триместра беременности, когда будущая мама испытывает ранний токсикоз.
- Употребление некоторых продуктов питания. В данном случае головная боль может возникать при употреблении в пищу продуктов, богатых азотистыми соединениями (авокадо, куриная печень, йогурт, шоколад, кофе, твердый сыр). Слишком холодная пища также может спровоцировать приступ головной боли.
- Избыточная масса тела. Лишний вес создает дополнительную нагрузку на организм беременной женщины. Первыми под удар попадают сосуды, спазм которых приводит к развитию головной боли.
- Чувство голода. Будущей маме категорически запрещено сидеть на всякого рода диетах. На протяжении всего периода вынашивания ребенка следует избегать чувства голода.
- Аллергические реакции. Одним из признаков аллергии может быть пульсирующая или давящая головная боль. Беременной женщине следует внимательно отнестись к своевременному лечению аллергии.
- Длительное пребывание в одном и том же положении, а также зрительное напряжение. Если у будущей мамы нет противопоказания к двигательной активности, то ей рекомендовано чередовать отдых и умеренную физическую нагрузку.
- Недостаточное потребление жидкости. Если женщина употребляет слишком малое количество жидкости, то на фоне обезвоживания может развиваться головная боль и общая слабость.
- Резкое изменение климатических или погонных условий. Колебания атмосферного давления могут приводить к развитию спазмирующей головной боли у беременной женщины.
- Влияние стрессов. Психоэмоциональные перегрузки оказывают негативное влияние на организм будущей мамы, поэтому ей рекомендовано избегать условий, провоцирующих стресс.
- Недосыпание и физические перегрузки. Длительность сна беременной женщины должна составлять не менее 9 часов в сутки.
- Слишком длительный сон. Если будущая мама позволила себе длительный ночной или дневной сон, то у нее может развиться головная боль и чувство тяжести в висках.
- Присутствие никотина во вдыхаемом воздухе. В помещении, где находится беременная женщина, категорически запрещено курить.
Еще одной причиной развития данного недуга могут являться заболевания внутренних органов и систем.
Головная боль напряжения
Если беременную женщину беспокоит постоянная головная боль, имеющая двусторонний характер, то скорей всего речь идет о головной боли напряжения. Интенсивность ее бывает умеренной и легкой. Такая боль характерная для 1 и 2 триместра беременности. Испытывая данное состояние, будущая мама не теряет своей активности и трудоспособности.
Для коррекции состояния бывает достаточно поменять свой режим.
Мигрень
Для данного состояния характерны такие признаки, как интенсивная и односторонняя головная боль, тошнота, головокружение и светобоязнь. Если беременная женщина страдает мигренью, то у нее нарушаются сон и аппетит, снижаются активность и трудоспособность. Перед началом приступа мигрени женщину могут беспокоить яркие вспышки и круги перед глазами, что является так называемой аурой. Если будущая мама страдала данным недугом до наступления беременности, то существует вероятность что после родов мигрень отойдет на второй план.
Если первый приступ мигрени произошел во время вынашивания ребенка, то женщине следует незамедлительно обратиться к лечащему врачу-гинекологу. Это необходимо для того, чтобы врач назначил дополнительное обследование, направленное на выявление сопутствующей патологии.
Какие таблетки можно принимать во время беременности?
Практически все медикаменты имеют какие-то побочные эффекты и противопоказания, но доктор будет подбирать для вас оптимальный препарат, учитывая ваше состояние, протекание самой беременности, возможную опасность для ребенка и другие важные факторы. Даже одно и то же лекарство на разных сроках может представлять большую или меньшую угрозу для роста, развития и жизни малыша.
Парацетамол (Ацетаминофенол)
 Парацетамол входит в группу медикаментов, которые считаются более или менее безопасными в период беременности. Это лекарство относится к нестероидным противовоспалительным средствам.
Парацетамол входит в группу медикаментов, которые считаются более или менее безопасными в период беременности. Это лекарство относится к нестероидным противовоспалительным средствам.
Хотя парацетамол и можно назвать самым «мягким» болеутоляющим препаратом, самостоятельно назначать его себе не стоит, как и не следует принимать лекарство регулярно.
Отрицательного воздействия парацетамола на плод выявлено не было, но экспериментальные исследования доказывают, что препарат может проникать сквозь плацентарный барьер.
Поэтому следует принимать лекарство только при назначении врача и под его контролем
Также нужно соблюдать некоторые меры предосторожности:
- разрешается употреблять не более трех грамм (то есть, шести таблеток по пятьсот миллиграмм) парацетамола в сутки;
- не используйте лекарство при отсутствии болей (просто в целях профилактики);
- не рекомендуется принимать препарат дольше, чем три дня.
На ранних сроках пить парацетамол нежелательно, так как в первом триместре закладываются и формируются основные системы и органы малыша. Однако, если доктор посчитает, что польза для матери превышает возможные риск для ребенка, то разрешит вам эпизодический прием лекарства.
Выбирайте растворимую форму препарата, так как она – наиболее эффективна.
Парацетамол может присутствовать и в других лекарствах ‒ тех, которые созданы на его основе: «Панадол» (экстра), который хорошо помогает и при пониженном артериальном давлении (одной из причин головной боли), «Эффералган», «Калпол», «Тайленол».
Если вы страдаете от ферментативных расстройств, болезней крови, нарушениями функций печени и почек или индивидуальной непереносимостью, то парацетамол вам противопоказан.
Также следует знать, что неправильный прием препарата может привести к серьезным побочным эффектам:
- анемии;
- аллергическим реакциям;
- почечным коликам;
- в некоторых случаях (на первых неделях) лекарство может спровоцировать выкидыш, внутриутробную гибель ребенка, появление пороков.
Лекарство всасывается в желудочно-кишечном тракте очень быстро и почти полностью. Максимальная концентрация в крови будет наблюдаться через полчаса-час после приема.
Но-шпа
Этот препарат относят к классу спазмолитиков. Активным веществом лекарства является дротаверин (аналог – папаверин). Но-шпа тоже усваивается организмом достаточно быстро, и всасывается кровью в полном объёме.
Лекарство действует на гладкую мускулатуру (снижает ее тонус), которая есть не только во всех внутренних органах, но и в стенках кровеносных сосудов.
Дозировка препарата и длительность его применения может быть назначена только вашим врачом. Несмотря на то, что большинство специалистов считают лекарство безвредным для мамы и малыша, но-шпа запрещена в ряде стран для применения беременными женщинами.
Основными причинами этому являются предположения о возможной связи чрезмерного употребления препарата и проблемами с задержкой развития ребенка.
Среди побочных эффектов но-шпы также можно отметить:
- резкое снижение давления;
- реакцию ЖКТ (нарушение пищеварения, рвота, тошнота);
- аллергия;
- головокружение и слабость;
- учащение сердцебиения (тахикардия);
- бессонница.
Препарат вам противопоказан, если вы страдаете нарушениями функций почек и печени, хронической сердечной недостаточностью, непереносимостью галактозы (лактазной недостаточностью или мальабсорбцией), истмико-цервикальной недостаточностью, повышенной чувствительностью к медикаменту и его составляющим.
Если доктор назначает лекарство в таблетках, то его понадобится принимать три раза в сутки по 120-140 мг. Иногда его могут назначить в инъекциях (дозировкой 40 мг внутримышечно). Как правило, курс лечения составляет не более двух-трех дней.
Прием препарата противопоказан на поздних сроках, потому что он может спровоцировать открытие шейки матки, расслабив ее, что приведет к преждевременным родам.
Происхождение болевого синдрома
Зачастую головные боли возникают на первых неделях беременности. Это объясняется тем, что системы организма перестраиваются, объем циркулирующей крови резво увеличивается, давление повышается. Однако есть и другие причины дискомфортного состояния:
- Перестройка гормонального фона и адаптация организма к новому состоянию.
- Скачки артериального давления. На первом триместре давление понижается, что связано с ранним токсикозом.
- Поздний токсикоз (гестоз) сопровождается общим ухудшением самочувствия, выраженной головной болью.
- Неправильное, нерегулярное или скудное питание. Чувство голода, слишком холодная еда и продукты, содержащие тирамин или фенипамин (шоколад, бананы, цитрусовые и т.д.) провоцируют головную боль.
- Умственное перенапряжение.
- Стрессы.
- Мигрень.
- Избыточный вес. Набор лишних килограммов приводит к нарушениям в работе важных органов и систем. Женщина устает, жалуется на одышку. Учащенное сердцебиение. Головные боли.
- Метеозависимость.
- Обострение хронических заболеваний: шейный остеохондроз, вегето-сосудистая дистония и т.д.
- Инфекционные поражения мозга (менингит, энцефалит).
- Патологии органов зрения, слуха, обоняния.
- Нарушение питьевого режима приводит к обезвоживанию. Нарушается обмен веществ, самочувствие. Появляется выраженный болевой синдром головы.
- Снижение качества сна. Тревожное состояние или увеличившийся живот мешают уснуть, будущая мать не высыпается, а утром мучается от головной боли.
Интересное: Головокружение на 31 неделе и более поздних сроках беременности
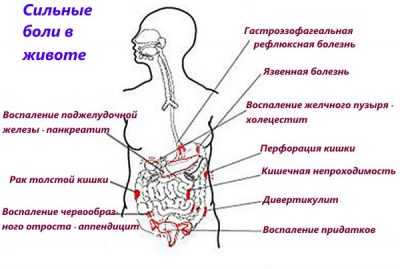
Почему болит живот на ранних сроках беременности?
Основные причины появления болей
Все причины, вызывающие болезненные ощущения в животе можно разделить на две разные группы: акушерские (связанные с беременностью) и не акушерские (связанные с иными состояниями).
Связанные с беременностью
Акушерскими причинами болей являются наличие внематочной беременности и угроза выкидыша.
Внематочная беременность – это вариант прикрепления плодного яйца вне слизистой полости матки: в маточной трубе, на яичнике, шейке матки или органах брюшной полости.
Такая патология является весьма серьезной и может угрожать здоровью и даже жизни женщины.
Боль при этом состоянии может быть изначально ноющей или тянущей, постепенно усиливающейся, локализующейся преимущественно с одной стороны.
Либо же болезненные ощущения возникают на фоне полного здоровья и бывают очень интенсивными, вызывают резкую слабость и головокружение. вплоть до потери сознания. и могут отдавать в задний проход, ногу или подреберье.
Возможно появление кровянистых выделений из половых путей различной интенсивности: от скудных мажущих, до обильных.
При угрозе выкидыша. когда повышается тонус матки. боль чаще постоянная, ноющего характера, сопровождается ощущением тяжести в низу живота и отдает в поясницу.
На короткое время неприятные ощущения купируются приемом спазмолитических препаратов, но быстро возникают вновь. По мере усугубления состояния боль меняется, становится сильными и схваткообразной, появляются кровянистые выделения из влагалища.
Если беременность протекает без осложнений, то причинами болей в низу живота могут быть:
- нарушения в работе пищеварительной системы;
- растяжение связочного аппарата брюшной полости за счет роста матки;
- воспаления мочевого пузыря;
- острая хирургическая патология.
Из-за гормональных перестроек в организме будущей мамы на ранних сроках беременности, организму порой тяжело перестроиться на новый лад работы.
О признаках беременности расскажет наш раздел.
Кроме того, при беременности многие женщины меняют привычный рацион питания. употребляют чрезмерное количество соленого, кислого либо необычные продукты.
Все это может спровоцировать вздутие живота, нарушение моторики кишечника, приступ гастрита и, следовательно, приступ болей в животе.
Избавиться от таких болевых ощущений помогают соблюдение диеты и режима дня. употребление достаточного количества жидкости, прием препаратов, регулирующих кислотность желудочного сока и устраняющих избыточное газообразование в кишечнике.
Еще одной частой причиной того, что у женщины болит живот в первые недели и месяцы беременности, является растяжение связок брюшной полости .
По мере постепенного роста матки меняется её расположение относительно внутренних органов, дно матки постепенно поднимается выше и тянет за собой связки, помогающие удерживать органы малого таза в правильном положении.
Это вызывает дискомфорт и незначительные тянущие боли в низу живота, возникающие при подъеме тяжестей, перемене положения тела, длительном пребывании на ногах.
Такие неприятные ощущения не носят постоянного характера и быстро проходят при прекращении физической нагрузки, перемене позы и непродолжительном отдыхе.
Не связанные с беременностью
Физиологическое снижение иммунитета во время беременности, давление растущей матки на мочевой пузырь, переохлаждение или ношение неправильного белья могут спровоцировать развитие цистита – острого или хронического воспаления мочевого пузыря.
Это заболевание характеризуется внезапным началом, острыми режущими или колющими болями в самом низу живота, учащенным мочеиспусканием.
У беременной женщины, как и у другого любого человека, могут развиться аппендицит. холецистит или кишечная непроходимость – острые хирургические заболевания требующие экстренной операции.
Боли в животе при данных состояниях носят самый разнообразный характер и часто сопровождаются ухудшением общего самочувствия, повышением температуры, рвотой.
Несвоевременное обращение за медицинской помощью может стать причиной серьезной угрозы для здоровья мамы и её будущего малыша.
При любом варианте, чем бы не были вызваны боли в животе в первый месяц беременности, не следует терпеть или принимать обезболивающие препараты. Нужно как можно скорее обратиться к доктору за медицинской помощью.
Головная боль у беременных женщин достаточно частое явление. Согласно статистике, данное состояние переживает до 50% будущих мам. Но не только дискомфортом и неприятными ощущениями грозит головная боль при беременности, но и проблемой – как от нее избавиться, учитывая непростое состояние женщины – вынашивание плода.
Что допустимо пить от головной боли: условно разрешенные препараты
Когда врач назначает то или иное лекарство, он должен учитывать множество различных факторов: ваши индивидуальные физиологические особенности (возраст, наличие заболеваний), срок и протекание беременности и т. д.
Существует несколько групп медикаментов, которые классифицируются по группам риска. Если разрешенные препараты входят в группу A ‒ категорию, означающую безопасность и отсутствие вредного влияния на плод, то условно разрешенные относятся уже к группе B (негативное действие лекарств не доказано, но опасения у врачей присутствуют).
Ибупрофен и его производные
Ибупрофен относится к болеутоляющим инестероидным противовоспалительным средствам, однако его эффективность (в терапевтических дозах) уступает парацетамолу.
Активным веществом препарата и его основным компонентом является одноименный ибупрофен.
Его максимальную концентрацию в крови можно обнаружить через час-полтора после приема лекарства (всасывается из желудочно-кишечного тракта, наибольшей абсорбцией отличаются желудок и тонкая кишка).
Если в первом и втором триместрах доктор может принять отдельное решение по поводу приема ибупрофена, как препарата из группы B (существует вероятность нарушения развития половых органов у детей мужского пола), то для третьего триместра он категорически противопоказан (есть риск преждевременного закрытия артериального протока у плода и возможного угнетения сократительных способностей матки).
Обратите внимание, что этот запрет касается всех лекарств, активным веществом в которых является ибупрофен: «Нурофен», «Ибупром», «Новиган» (сочетает ибупрофен и вещества, расслабляющие гладкую мускулатуру), «Бруфен», «Ибуфен», «Пентабуфен», «Болинет», «Адвил», «Ибалгин», собственно, сам «Ибупрофен» и другие. Нельзя превышать дозу, рекомендуемую доктором, или назначать себе лекарство самостоятельно
Как правило, дневная доза не может превышать двух-трехразового приема (до 1200-1300 мг в сутки). Не принимайте препарат дольше трех дней
Нельзя превышать дозу, рекомендуемую доктором, или назначать себе лекарство самостоятельно. Как правило, дневная доза не может превышать двух-трехразового приема (до 1200-1300 мг в сутки). Не принимайте препарат дольше трех дней.
Ибупрофен вам категорически противопоказан, если у вас обнаружена гиперчувствительность к активному веществу, а также, если вы страдаете некоторыми болезнями: печеночной или почечной недостаточностью, нарушением свертываемости крови, язвенными заболеваниями органов ЖКТ, «аспириновой» астмой, циррозом печени.
При передозировке или неправильном применении возможны некоторые побочные эффекты:
- аллергические реакции;
- проблемы с ЖКТ (боли, рвота и тошнота, кровотечения, метеоризм и т. д.);
- усиление головных болей, появление головокружения, сонливость;
- нарушение слуха и зрения;
- повышение давления, учащение сердцебиения;
- анемия, нарушение функции почек.
Ибупрофен может вызвать развитие побочных реакций, как на ранних сроках, так и на поздних, причем эта вероятность у препарата гораздо выше, чем у нестероидных противовоспалительных других лекарств.