Фурнье гангрена
Содержание:
Причины возникновения и возбудители
Самый распространенный возбудитель заболевания – золотистый стафилококк.
Помимо него в этом качестве могут выступать:
- энтеробактерии;
- облигатные анаэробы (стрептококки), способные действовать в отсутствие кислорода;
- синегнойная и (реже) кишечная палочки.
Необходимы также сопутствующие факторы:
- проблемы с иммунной защищенностью человека;
- состояние его системы кровообращения;
- наличие в организме аллергизации;
- способность микроорганизмов к вирулентности (заражению тканей);
- устойчивость микробов к лекарственным препаратам.
Порой загадкой, даже для специалистов, остается причина образования флегмоны там, где нет ни следов травм, ни операционных разрезов.
Главным провоцирующим фактором в этом случае становится общее состояние здоровья пациента – опасность угрожает людям, принимающим много лекарств, губительно воздействующих на иммунную систему.
Проблемы возникают также при сахарном диабете и у ВИЧ-инфицированных.
В организм возбудитель заболевания проникает и распространяется в нем разными способами:
- через повреждения на коже и слизистых в результате травм;
- из источника инфицирования – через кровь;
- в результате прорыва абсцесса;
- после введения подкожно каких-либо химических веществ (например, скипидара, для лечения кожных заболеваний);
- как следствие введения лекарственных препаратов (постинъекционная флегмона).
Этиология и патогенез
Возбудителями Фурнье гангрены являются ассоциации анаэробных и аэробных бактерий: Clostridium (см.) — Cl. perfringens, Cl. novyi (oedematiens), Cl. septicum, Cl. histolyticum, стрептококка (см.), кишечной палочки (см.), протея (см. Proteus), стафилококка (см.) и др. Одним из главных факторов, способствующих прогрессированию гангрены, является стафилококковая гиалуронидаза (см.). Инфицирование происходит эндогенным или экзогенным путем. Иногда Ф. г. предшествуют острые или хронические воспалительные заболевания аноректальной области (анаэробный парапроктит, ишиоректальный абсцесс). Известны случаи возникновения Ф. г. при наличии потертости и опрелости в области мошонки, после грыжесечения по поводу паховой грыжи, уретротомии, бужирования мочеиспускательного канала, трансуретральной биопсии предстательной железы, у больных со стриктурой мочеиспускательного канала, эпидидимитом, забрюшинной флегмоной и др. Однако часто входные ворота инфекции выявить не удается.
Симптомы гангрены Фурнье
Продромальный период характеризуется повышением температуры тела, слабостью. Местные проявления отсутствуют. Длительность периода вариативна и составляет от 2 до 7 суток. На стадии инфильтрации появляются гиперемия (иногда на ее фоне выделяется более красное пятно), отек, боль. По мере прогрессирования клинические проявления становятся ярче, может определяться крепитация при сжатии мягких тканей, обусловленная скоплением газов.
В стадии абсцедирования самочувствие пациента ухудшается, присоединяются симптомы интоксикации. Степень выраженности общих симптомов индивидуальна и зависит от объема вовлеченных тканей. Слабость, потеря аппетита, температура до 39-40°С с ознобом, мышечные боли, ночной проливной пот присутствуют практически у всех пациентов. В ряде наблюдений отмечают изъязвления и волдыри на головке пениса и коже мошонки, которые сменяются некротизацией тканей. Из них может сочиться гнойное отделяемое с неприятным запахом.
Мочеиспускание происходит ослабленной струей с резями. У некоторых пациентов на фоне боли и отека кожный покров гиперемирован без других внешних проявлений, а основной процесс протекает в более глубоких слоях. Если в анамнезе была проникающая травма мошонки, края раны разведены, выделяется гной. Через несколько часов кожа приобретает фиолетовый оттенок, а затем и черный, болевой синдром уменьшается из-за гибели нервных окончаний, что может быть ложно истолковано как улучшение.
Причины и факторы риска
Гангрена Фурнье или гангрена мошонки относится к малоизученным заболеваниям, так как случаи возникновения встречаются крайне редко в медицинской практике. В процессе исследования пораженных тканей врачи сделали вывод, что основной причиной возникновения гангрены является инфекция.
Следующая причина, которая приводит к быстрому развитию инфекционного агента в мужском организме – это иммунодефицитное состояние. Также состояние больного может отягощаться аллергическими реакциями или нарушенным клеточным питанием.
Наиболее подвержены данному заболеванию мужчины, у которых в анамнезе имеются:
- инфекционные болезни в области половых органов и ануса;
- инфекционные поражения яичек и их тканей;
- травмы и механические повреждения органов мочеполовой системы;
- инфекционные, бактериальные и грибковые патологии органов малого таза;
- аутоиммунные заболевания;
- заболевания эндокринной системы (сахарный диабет и другие);
- алкоголизм.

Диагностика болезни
В большинстве случаев на поздних стадиях гангрена Фурнье (фото см. ниже) диагностируется при визуальном осмотре пораженной области. В качестве диагностических методик, которые позволяют поставить точный диагноз, выступают:
- Лабораторные анализы крови и мочи.
- Анализ крови на свертываемость и определение газов.
- Рентгенография органов малого таза.
- Бактериологическое исследование на определение возбудителя инфекции.
- УЗИ яичек.
- Гистологическое исследование пораженных тканей.
Уролог дифференцирует патологию с такими заболеваниями, как сифилис, баланит, диабетический вульвит, паховый лимфогранулематоз, острые язвы вульвы.
Награды
Фурнье заявлял о наградах, которые его продукция завоевала на международных филателистических выставках и конкурсах, но эти призы фактически были присуждены не ему, а Л.-А. Мерсье за его работы. Шесть почётных крестов, один почётный знак, восемь золотых медалей, четыре гран-при и шесть почётных дипломов были присуждены Мерсье на филателистических выставках в Сент-Этьене (1895), Ницце (1896), Марселе (1896 и 1897), Тулоне (1897) и Лионе (1898). В конце XIX века ещё вручались медали за факсимильные репродукции (копии), хотя ныне такие изделия вне закона и считаются просто фальшивками.
Патогенез
Внутрифазовое проникновение полимикробной инфекции и ее дальнейшее распространение является основным механизмом развития гангрены Фурнье. Микроорганизмы по отношению друг к другу оказывают симбиотическое действие: некоторые продуцируют ферменты, которые способствуют образованию тромбов в кровеносных сосудах, с уменьшением местного кровотока и гипоксии, другие продуцируют ряд ферментов, которые способствуют проникновению через тканевые барьеры и оголовье. Посев возбудителей фасции и межфасциальных пространств приводит к быстрому прогрессированию воспаления. Процесс вовлекает новые области, включая переднюю брюшную стенку и внутреннюю поверхность бедер. Благоприятные условия для персистенции микрофлоры обеспечивают рыхлость эпителиального покрова, тонкость эпидермиса, большое количество потовых и сальных желез и волосяных фолликулов. Характеристики кровоснабжения половых органов — большой венозной и слабой артериальной сети — при воспалении приводят к замедлению кровотока и увеличению коагуляции, что усугубляет некротизацию.
Литература
- (Проверено 23 июня 2016)
- Фурнье, Франсуа // Филателистический словарь / В. Граллерт, В. Грушке; Сокр. пер. с нем. Ю. М. Соколова и Е. П. Сашенкова. — М.: Связь, 1977. — С. 200—201. — 271 с. — 63 000 экз.
- Фурнье-альбом // Филателистический словарь / В. Граллерт, В. Грушке; Сокр. пер. с нем. Ю. М. Соколова и Е. П. Сашенкова. — М.: Связь, 1977. — С. 201. — 271 с. — 63 000 экз.
- Echt oder Falsch? Fälschungen und Fälscher in der Philatelie. — Schwalmtal, Germany: Phil*Creativ-Verlag GmbH, 2003. — ISBN 3-932198-48-4 (нем.)
- Tyler V. E. Philatelic Forgers: Their Lives and Works. — L.: Ltd., 1976. — ISBN 0-85397-052-1. (англ.)
Диагностика
Диагноз основывается на данных обследования, пальпации и истории болезни. Дифференциальный диагноз ставится с мокротой мошонки, парапроктитом, рожей, гангренозным баланитом и осложненной формой первичной сифиломы. Решение о тактике управления принимается коллективно, пациент осматривается хирургом, урологом, проктологом, анестезиологом, терапевтом. Диагностические мероприятия включают в себя: • Анализ крови. Кровь реагирует на гнойную катастрофу с гиперлейкоцитозом, который в 3-4 раза превышает норму, нейтрофилией и ускорением СОЭ (до 50-60 мм / ч). Положительные результаты анализа крови на пациента с гангреной Фурнье указывают на септикопемию. Чтобы определить коагулопатию в нижней части сепсиса, исследуется дополнительный профиль коагуляции (коагулограмма). • Рентгенография мягких тканей. Рентгенография тканей промежности проводится в качестве основного инструментального диагноза, особенно когда результаты клинических испытаний не дают окончательных результатов. На снимках видно большое количество газов в мягких тканях, которые определяются еще до появления выраженной некротизации. Магнитно-резонансная томография мошонки лучше визуализирует мягкие ткани, но диагностика занимает больше времени, поэтому ее применение ограничено у пациентов в критическом состоянии. • УЗИ мошонки и промежности. Ультразвук мошонки используется для определения жидкости или газа, тяжести отека. Яички и придатки, как правило, не изменились. Ультразвуковое сканирование позволяет диагностировать внутриклеточные поражения, мошоночный целлюлит, орхидею и эпидидимит, перекрут яичка и паховую грыжу. К недостаткам УЗИ относится необходимость давления на мошонку, что улучшает болевый синдром. • Биопсия и гистология. Биопсия пораженного участка проводится для дифференциальной диагностики тяжелого целлюлита вследствие некротической инфекции. Образец взят с точки максимального размягчения, включая кожу, поверхностную и глубокую фасции. Морфологическое исследование выявило некроз фасции, фибриноидную коагуляцию артериол, полиморфную ядерную инфильтрацию и присутствие микроорганизмов в вовлеченных тканях.
Причины возникновения флеболитов в малом тазу
Так как флеболитами называются застарелые тромбы, которые организм пропитал солями кальция, то, говоря о причинах, правильно будет указать причины именно образования тромбов в венах, поскольку именно этот процесс является первопричиной флеболитиаза.
Причины тромбообразования в венах малого таза:
Индивидуальные особенности свертывающей системы крови пациента
У некоторых людей имеются специфические заболевания или генетические особенности, обуславливающие повышенную свертываемость крови и склонность к образованию тромбов. К таким заболеваниям относят АФС, или антифосфолипидный синдром, и многочисленные наследственные тромбофилии – мутации генов, отвечающих за то или иное звено в каскаде свертывания крови. Без специфического лечения таких заболеваний человек может погибнуть от массивного тромбоза жизненно важных сосудов.
АФС и его причины. Нажмите на фото для увеличения
Воспалительные заболевания органов малого таза
Особенно часто такой диагноз можно встретить у женщин репродуктивного возраста. К воспалительным болезням малого таза относят все воспалительные процессы в яичниках, придатках матки, самой матке и тазовой брюшине – сальпингиты, сальпингоофориты, эндометриты, метроэндометриты и так далее. Воспаление в тазовых органах запускает процесс разрушения сосудистой стенки и провоцирует запуск свертывающей системы организма – начинается тромбообразование.
Сидячий образ жизни
Малоподвижный и сидячий образ жизни препятствует оттоку венозной крови из нижних конечностей и органов малого таза. Застойные явления способствуют сгущению застоявшейся крови и образованию тромбов.
Сидячий образ жизни часто определяется характером работы. Застойные явления в области малого таза часто наблюдаются у программистов, бухгалтеров, секретарей, водителей, кассиров.
Варикозное расширение вен нижних конечностей и таза
Варикозная болезнь – это сложнейшее заболевание с массой причин и провоцирующих факторов. Одними из основных таких факторов являются наследственность, сидячий образ жизни, поднятие тяжестей и врожденные аномалии развития венозной стенки. Усугубляют течение болезни лишний вес, беременность, курение, сахарный диабет и болезни сердца.
Все привыкли думать про варикозное расширение вен ног, однако варикозная болезнь малого таза на самом деле также достаточно частое заболевание, особенно у молодых женщин с воспалительными болезнями женской половой сферы, бесплодием и синдромом хронических тазовых болей. Аномально извитые и расширенные вены меняют ток крови и провоцируют венозный застой и тромбообразование.
Тромбы могут как образовываться первично в варикозных венах малого таза, так и мигрировать из аналогичных вен ног.
Нажмите на фото для увеличения
Беременность
Беременность – это не только радостный период ожидания, но и пусковой момент для многих состояний. Беременность провоцирует начало и усугубляет течение варикозной болезни, непосредственно инициирует застой крови в малом тазу. Особенностью свертывающей систему крови будущей мамы является склонность к гиперкоагуляции – то есть повышенной свертываемости крови. Венозный застой и гиперкоагуляция неминуемо приведут к образованию тромбов в венах малого таза.
Прием оральных контрацептивов
Гормональная контрацепция или комбинированная оральная контрацепция (КОК) – одно из самых прекрасных и в то же время ужасных изобретений современной фармакологии. Прекрасно справляясь со своим основным назначением, прием КОК у некоторых женщин приводит к тяжелейшим осложнениям. Семейная история, курение и особенности свертывающей системы крови у таких пациенток играют с ними злую шутку.
Эстроген в составе КОК провоцирует запуск каскада аномального свертывания крови и приводит к образованию тромбов как в малом тазу, так и в других жизненно важных органах: легких, головном мозге, печени.
Это совершенно не означает, что нужно полностью отказаться от гормональной контрацепции. Просто врачам и пациенткам нужно более серьезно относиться к назначению таких препаратов.
Формула эстрогена
Отсутствие половой жизни и аноргазмия
Регулярная сексуальная жизнь способствует не только продолжению рода, но и является прекрасной профилактикой многих заболеваний, в частности и пресловутого венозного застоя.
А отсутствие оргазма у женщин и мужчин провоцирует венозный застой и спазм сосудов малого таза, что приводит к тромбозам.
Диагностика и лечение

При возникновении симптомов необходимо обратиться к урологу, который:
- проведет осмотр и пальпацию мошонки;
- направит на общий анализ крови и мочи, на определение уровней газов в крови;
- при необходимости назначит сдачу анализа на установление рассеянного внутрисосудистого свертывания;
- назначит ультразвуковую диагностику или рентгенодиагностику;
- направит на бактериологическое исследование крови и мочи.
Лечение гангрены мошонки проводится только с помощью хирургическое вмешательства, которое сопровождается антибактериальной терапией. Также необходимо проводить терапию сопутствующих болезней, на фоне которых произошло развитие гангрены.
Существует множество фото с поэтапным проведением оперативного вмешательства, которое включает:
- Разрез кожных покровов в паховой области.
- Удаление пораженных тканей с захватом здоровых.
- Очищение тканей от гнойных скоплений.
- Санация полости мошонки, при необходимости очищению подлежит брюшная полость и другие пораженные ткани.
- Откачивание лишней жидкости.
- Зашивание паховой и брюшной полости.
В целях профилактики важно соблюдать правила гигиены, ежегодно проходить осмотр у уролога, своевременно лечить заболевания мочеполовой и эндокринной систем. https://www.youtube.com/embed/A8VyPB73AoU
https://youtube.com/watch?v=A8VyPB73AoU
Гангрена Фурнье – это наиболее опасная болезнь, которая поражает мошонку. Сопровождается симптомами воспалительных заболеваний. Диагностика включает осмотр, сдачу анализов мочи и крови, проведение ультразвуковой диагностики. Единственный способ лечения гангрены мошонки – это оперативное вмешательство.
Флегмоны скуловых областей
Толчком для развития одонтогенного абсцесса скуловой области служат верхние зубы, пораженные кариесом. Иногда инфицирование тканей возникает из-за укуса насекомых, формирования фурункулов и нагноения гематом. Симптоматика этого заболевания схожа с другими флегмонами челюстно-лицевой области.
У больного отекает скула с последующим переходом на подглазничную область. Кожные покровы приобретают красноватый оттенок, воспаленная область становится болезненной. Пациент способен свободно открывать и закрывать ротовую полость.
Если воспалительный процесс затрагивает глазной нерв, тогда у человека проявляются следующие симптомы:
- диплопия;
- снижается острота зрения;
- отекают наружные слизистые оболочки глаза;
- глаз выпячивается со стороны поражения;
- сдавленный нерв приводит к потере способности видеть.
Флегмона причины
Главной причиной развития флегмоны обычно являются микроорганизмы, которые попадают в клетчаточную область непосредственно через раневую полость или из лимфо- и кровеносной системы. Чаще всего выделяют золотистый стафилококк, после него по своей частоте встречается стрептококк.
Развитие флегмоны вызывается также прочими микроорганизмами. К примеру, у детей флегмона может провоцироваться гемофильной инфекцией. При укусах собак, в мягкие ткани проникает бактерия Pasturella multocida. Она может способствовать развитию флегмоны с достаточно коротким инкубационным периодом (6-20 часов). Но такие случаи, к счастью, редки.
Характеристика течения флегмоны объясняется функциями жизнедеятельности микроорганизма, вызвавшего гнойно-воспалительный процесс. Так, стафилококки и стрептококки вызывают гнойно-воспалительный процесс. Но при заражении вульгарным протеем, гнилостным стрептококком или кишечной палочкой развивается гнилостная форма флегмоны.
Тяжелейшие формы флегмоны могут развиваться в процессе жизнедеятельности анаэробов, которые могут существовать вне кислорода. К их числу можно отнести пептококки, бактероиды, кластридии и пр. Такие микроорганизмы имеют крайнюю агрессивность в отношении высокой скорости повреждения тканей и тенденции к стремительному распространению воспалительного процесса.
Хроническая флегмона, которую также называют, деревянистой, развивается в результате функционирования таких микроорганизмов, как паратифозная и дифтерийная палочки, пневмококк и т.п.
Процент появления флегмоны повышается при снижении иммунного статуса, что может быть вызвано анорексией, гиповитаминозом, иммунодефицитами ( Вич, онкологические заболевания), сахарным диабетом, заболеваниями крови, туберкулезом и пр. В основном, при таких состояниях имеет место более тяжелое течение заболевания и быстрое распространение инфекции.
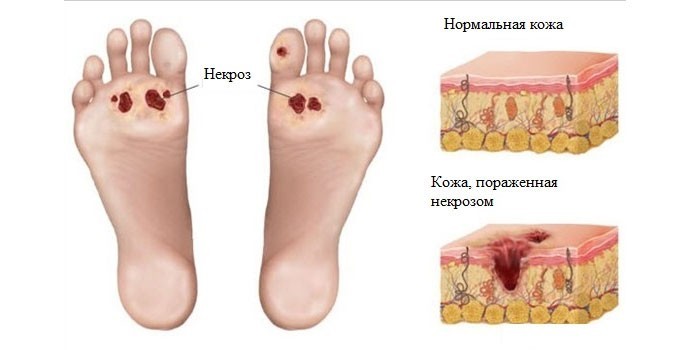
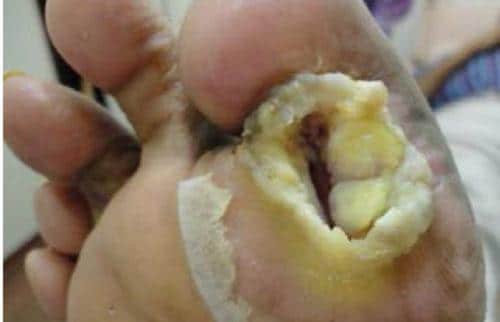
Флегмона может локализоваться практически в любой области тела. При флегмоне бедра характер заболевания может быть первичным или же объясняться попаданием гнойного содержимого из брюшной стенки, тазобедренного сустава и других, расположенных вблизи областях. А флегмона стопы зачастую развивается при сахарном диабете, потому что при нем имеют место нарушения иннервации стопы, с ухудшением трофики тканей и нарушением кровообращения. Такие совокупные патологические изменения в конечностях при сахарном диабете дают отличные условия для развития гнойно-воспалительного процесса, наблюдаемого при флегмоне стопы.
Хотелось бы отметить, что сахарный диабет сам по себе влияет на состояние сосудов и тканей стопы, особенно у мужского пола.
Флегмона челюсти, как правило, встречается при запущенном кариесе, периодонтите, пульпите, хроническом тонзилитте. Реже, флегмона челюсти появляется из более нижних отделов с хронической инфекцией.
Отличия от абсцесса и других заболеваний
У различных гнойных воспалений могут быть похожие проявления, но для успешного лечения диагноз должен быть абсолютно точным.
Если сравнивать абсцесс и флегмону, то в первом случае, очаг воспаления заключен в капсулу, изолирован от здоровых тканей. У флегмоны подобного нет.
Отличить одно заболевания от другого сложнее всего на начальной стадии, когда капсула еще окончательно не сформировалась, и границы инфицирования размыты, как при флегмоне.
В процессе развития болезни, при переполнении капсулы гноем, может произойти ее разрыв, что приведет к превращению абсцесса в флегмону.
Если заболеванием поражены веки, флегмона на ранних стадиях практически не отличается от ячменя. Однако в первом случае ощущения гораздо болезненнее, чем во втором, кроме того имеются симптомы интоксикации организма.
С флегмоной иногда путают заболевание ног «гемостатический дерматит», но у него другая природа и причина – недостаточная циркуляция крови в нижних конечностях.
Сложно бывает отличить флегмону от рожистого воспаления. Для обоих диагнозов характерны сильная пульсирующая боль, плотный инфильтрат, изменения цвета кожи. Подробнее о причинах, симптомах и лечении рожистого воспаления ноги узнаете отсюда.
Разобраться в сложных случаях иногда возможно только с помощью лабораторных исследований.
Причины
Болезнь многофакторная. Причины обширного инфекционного процесса половых органов можно выявить в 75-95% случаев. Среди патогенов наиболее часто выявляются стрептококки, стафилококки, фузобактерии, спирохеты и другие анаэробные и аэробные бактерии; Кишечная палочка выделена в 43%. Иммунный статус важен: у людей с сопутствующими патологиями, связанными с иммуносупрессией (СПИД, туберкулез, сахарный диабет, аутоиммунные заболевания, злокачественные новообразования, цирроз, алкоголизм, болезнь Крона и т. Д. ), Риск гангрены Фурнье выше. Чаще всего инфекционный агент попадает в нижележащие ткани кожи, прямой кишки или мочеполовой области при следующих обстоятельствах: • Повреждения половых органов и промежности. При травмах (защемления, укусы, ожоги, раны, нарушение целостности кожи мошонки в результате дерматологических заболеваний и т. Д. ) Появляются входные ворота для патогенной микрофлоры, которая в благоприятных условиях начинает активно размножаться. Описано развитие патологии после пирсинга гениталий. • Урологические манипуляции и операции. Учитывая особенности анатомии мужской уретры (наличие естественного сужения), слизистая оболочка легко повреждается при катетеризации, бужировании, уретроцистоскопии. Присоединение вторичной инфекции приводит к воспалительным реакциям — отекам, инфильтрации, гиперемии, боли. Функциональный уретральный катетер и фаллопластика при эректильной дисфункции рассматриваются как факторы риска развития гангрены мошонки, особенно у мужчин с иммуносупрессией любого генеза. • Урогенитальные и проктологические заболевания. Патология мочеполового тракта (простатит, орхоэпидидимит, уретрит и ) — очаги хронической инфекции. Распространение микробов происходит через гематогенный или лимфогенный путь, который может инициировать развитие гангрены Фурнье. Источники персистирующей инфекции из кишечника включают парапроктит, трещину прямой кишки, геморрой, дивертикулит, свищи прямой кишки и другие воспалительные процессы.
Фурнье гангрена
Фурнье гангрена (J. A. Fournier, французский дерматолог, 1832— 1914; синонимы: молниеносная газовая гангрена мошонки, болезнь Фурнье, синдром Фурнье, идиопатическая флегмона мошонки, целлюлит мошонки) — заболевание, характеризующееся острым некрозом тканей полового члена и мошонки.
Описана в 1883 год А. Фурнье. Заболевание редкое, но за последние десятилетия частота его возросла.
Этиология и патогенез. Возбудителями Фурнье гангрена являются ассоциации анаэробных и аэробных бактерий: Clostridium (смотри полный свод знаний) — Cl. perfringens, Cl. novyi (oedematiens), Cl. septicum, Cl. histolyticum, стрептококка (смотри полный свод знаний), кишечной палочки (смотри полный свод знаний), протея (смотри полный свод знаний: Proteus), стафилококка (смотри полный свод знаний) и другие Одним из главных факторов, способствующих прогрессированию гангрены, является стафилококковая гиалуронидаза (смотри полный свод знаний). Инфицирование происходит эндогенным или экзогенным путём. Иногда Фурнье гангрена предшествуют острые или хронический воспалительные заболевания аноректальной области (анаэробный парапроктит, ишиоректальный абсцесс). Известны случаи возникновения Фурнье гангрена при наличии потертости и опрелости в области мошонки, после грыжесечения по поводу паховой грыжи, уретротомии, бужирования мочеиспускательного канала, трансуретральной биопсии предстательной железы, у больных со стриктурой мочеиспускательного канала, эпидидимитом, забрюшинной флегмоной и другие Однако часто входные ворота инфекции выявить не удаётся.
Патологическая анатомия. При Фурнье гангрена часто возникает тотальный некроз кожи и подлежащих тканей мошонки (смотри полный свод знаний) с обнажением яичек и семенных канатиков, иногда некроз кожи полового члена (смотри полный свод знаний); в некоторых случаях некроз распространяется на кожу промежности и нижней части живота. При этом могут возникнуть гнойные затеки на промежности и бёдрах.
Микроскопически обнаруживают острый целлюлит с лейкоцитарными нейтрофильными инфильтратами в подкожной клетчатке, кожный лимфангиит, тромботический артериит ветвей наружных половых артерий, питающих кожу мошонки, который является причиной гангрены.
Клиническая картина. Заболевание может возникнуть в любом возрасте, даже у новорожденных. Болезнь начинается остро. Отмечается высокая температура, резко выраженные явления общей интоксикации, эйфория. В первые дни болезни может развиться бактериемический (эндотоксический) шок (смотри полный свод знаний). Больного беспокоит ощущение болезненного напряжения в мошонке, промежности, в области бёдер. Появляется и быстро нарастает отёк мошонки и полового члена, переходящий в дальнейшем на брюшную стенку и промежность. Мошонка значительно увеличивается и принимает шарообразную форму. Кожа мошонки, полового члена и промежности принимает синюшную, фиолетово-бурую окраску с черным оттенком; складки её сглажены. Может наблюдаться расстройство мочеиспускания. В области отёка пальпаторно часто определяется крепитация, указывающая на присутствие в подкожной клетчатке газа. Иногда развивается уретрально-промежностный мочевой свищ.
Диагноз ставят на основании данных клинические, обследования. В крови отмечается высокий лейкоцитоз и другие признаки воспалительного процесса. Дифференциальную диагностику Фурнье гангрена проводят с рожистым воспалением мошонки (смотри полный свод знаний), гангреной мошонки другой этиологии, например, при анасарке, мочевым затёком при травме мочеиспускательного канала или мочевого пузыря (смотри полный свод знаний: Мочевой затёк).
Лечение. При Фурнье гангрена следует срочно произвести множественные линейные разрезы кожи мошонки, промежности и полового члена, затем — некротомию (смотри полный свод знаний). Из раны обычно вытекает сначала прозрачная, потом мутная, а затем гнойная зловонная жидкость с пузырьками газа; кровотечение незначительное. Раны орошают 4% раствором перекиси водорода или раствором перманганата калия, рыхло тампонируют марлевыми салфетками, смоченными раствором перекиси водорода. Внутривенно капельно вводят противогангренозные сыворотки (смотри полный свод знаний).
Восстановление и реабилитация
После того, как больному сделана операция, наступает период восстановления: пациенту назначают антибиотики, мази для очищения кожи (троксевазиновую, с экстрактом шиповника, с облепиховым маслом). Принимаются меры по укреплению иммунитета пациента.
При сильных повреждениях проводится дермопластика (пересадка кожи).
Важным фактором, помогающим реабилитации больного, является соблюдение режима. Выздоравливающий большую часть времени должен проводить в постели, причем те части тела, которые были инфицированы и подверглись оперативному вмешательству, должны находиться чуть выше остальных.
После удаления анаэробной флегмоны больному назначают уколы противогангренозной сыворотки. Работу сердечной мышцы помогают восстановить препараты, содержащие кофеин и адонилен.
Классификация флегмоны
Классификация флегмоны производится следующим образом:
По образованию:
Первичная – формирование происходит из-за инфицирования организма напрямую, из внешней среды;
Вторичная – формирование происходит из других очагов инфекции, т.е. в качестве осложнения иных инфекционных заболеваний.
По течению:
Острая флегмона – характеризуется стремительным развитием воспалительного процесса со всеми характерными для флегмоны симптомами.
Хроническая флегмона – обычно развивается при небольшом инфицировании на фоне сильного иммунитета и характеризуется достаточно плотного, практически деревянистого инфильтрата с сопровождением слабовыраженной клинической картины. Кожа над пораженным участком становится синюшного оттенка.
По расположению:
Поверхностная – расположена в толще кожного покрова, что позволяет визуально определить ее наличие.
Глубокая – расположена на внутренних органах, что не позволяет визуально определить ее наличие.
По характеру поражения:
Серозная флегмона – является начальной стадией развития патологии, которая характеризуется скоплением в области воспаления экссудатом, при этом клетки жировой клетчатки пронизывается лейкоцитами. Клетчатка на вид становится студенистой и наполняется мутной водянистой жидкостью. Границы между пораженными и целыми тканями практически отсутствует. Далее, в зависимости от типа возбудителя и состояния иммунной системы, серозная форма флегмоны переходит в гнойную или гнилостную форму.
Гнойная флегмона – характеризуется расплавлением окружающих флегмону тканей (гистолиз) и преобразованием серозной жидкости в гнойный экссудат, с преобладанием беловатого, желтоватого или зеленоватого мутного цвета, что зависит от типа возбудителя. В данном случае, из-за гистолиза, часто наблюдаются такие явления, как – свищи, язвы и полости. Если патологический процесс не остановить, в патологический процесс вовлекаются окружающие части тела – мышцы, сухожилия, кости, кровеносные сосуды и т.д., что приводит к их разрушению.
Гнилостная флегмона – характеризуется преобразованием тканей в рыхлые, скользкие, полужидкие мажущиеся образования темно-зеленого или грязно-коричневого цвета с неприятным запахом. Весь процесс сопровождается тяжелой интоксикацией организма с тошнотой, приступами рвоты, головными болями, головокружениями, сильной болезненностью и бессилием.
Некротическая флегмона – характеризуется образованием некротических очагов, которые при развитии патологического процесса расплавляются или же отторгаются, оставляя по себе раневую поверхность. Если иммунитет и общее состояние здоровья хорошее, или применено квалифицированная медпомощь, флегмонозный очаг отдаляется от окружающих здоровых тканей лейкоцитарным, а далее и грануляционным барьером, что препятствует дальнейшему развитию патологии. После, на данном месте формируются абсцессы, которые самостоятельно или же хирургическим путем вскрываются и подлежат дренированию.
Анаэробная флегмона – характеризуется воспалительным процессов с образованием серозного, темно-серого экссудата со зловонным запахом, а также наличием обширных некротических участков и выделением из пораженных тканей пузырьков газа. Гиперемия отсутствует, однако окружающие ткани напоминают поваренную кожу. При пальпации ощущается мягкое похрустывание, свидетельствующее о наличии под кожей газовых пузырьков.
По локализации
- Подкожная;
- Подфасциальная;
- Забрюшинная;
- Межмышечные;
- Межорганные;
- Флегмоны клетчатки средостения;
- Флегмоны шеи, кисти, стопы и т.д.