Как проводят эксцизию шейки матки и что это такое?
Содержание:
- Классификация опухолей шейки матки
- Радиоволновая эксцизия шейки матки
- Чем опасны рубцовые изменения шейки матки
- Уход после петлевой электроэксцизии
- Приготовление гистологических препаратов
- Стоимость
- Диагностика атрезии
- Симптомы атрезии цервикального канала
- Лабораторные методы
- Показания
- Эктопия шейки матки
- Что такое электроэксцизия шейки матки?
- Технологии
- Возможные осложнения
- Функции жиров в организме
- Современные методы конизации, технология
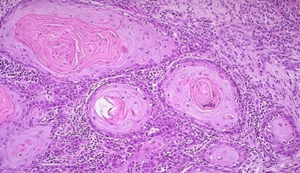
Классификация опухолей шейки матки
Онкопатологии этой репродуктивной области отличаются разной степенью дифференцированности. Чем она выше, тем агрессивнее новообразование и быстрее оно растет:
- Высокодифференцированные новообразования (G1) имеют клетки, мало отличающиеся по своей структуре и свойствам от доброкачественных. Имеют наиболее благоприятное течение, медленно растут и поздно дают метастазы.
- Средняя степень дифференцированности (G2) присуща образованиям, имеющим среднюю степень злокачественности и умеренный рост. Они агрессивнее и опаснее высокодифференцированных.
- Низкодифференцированные (G3) – самые агрессивные формы онкологии, характеризующиеся быстрым ростом и ранним проявлением метастаз.
Степень дифференцированности клеток определяют лабораторным путем с помощью клеточного анализа.
Новообразования шейки матки делятся по типу роста:
- Экзофитные, выступающие над поверхностью слизистой. Могут быть похожи на бородавки, цветную капусту или выступающие наросты. Увеличиваясь в размерах, перекрывают цервикальный канал и сдавливают соседние органы.
- Эндофитные – распространяющиеся вглубь тканей. Злокачественные узлы разрушают ткани и сосуды шейки, приводя к кровотечениям, опасным для жизни. Могут выглядеть как язвы различных размеров.
- Смешанные – распространяются одновременно в глубь тканей и наружу. Часто бывают агрессивными и быстрорастущими.
Опухоли могут менять тип роста – некоторые вначале выглядят как наросты на шейке, а затем распадаются, превращаясь в язву.
Новообразования разделяют по их расположению:
- Ретроперитонеальные находятся в окружающей клетчатке. Их рост сопровождается отслоением брюшины от позвоночника, что приводит к сильным болям.
- Ретроцервикальные – располагаются на задней части шейки. Во время роста давят на прямую кишку, вызывая проблемы с дефекацией. Могут прорастать в кишечник.
- Антецервикальные новообразования расположены на передней части шейки. Разрастаясь, они давят на мочевой пузырь и мочеиспускательный канал, приводя к нарушениям выделения мочи.
- Субперитонеальные – расположены на перешейке матки. Их рост сопровождается отслоением брюшины от передней брюшной стенки, что вызывает боль даже на самых ранних стадиях.
- Парацервикальные – находятся в боковых отделах шейки.
Радиоволновая эксцизия шейки матки
Во время проведения радиоэксцизии, при помощи аппарата осуществляется воздействие радиоволн на шейку матки, транспортируемых на электрод.
Последний направляется на болезненный участок и с помощью радиоволнового воздействия образует разрез, который образуемся из-за выпаривания жидкости, находящейся внутри клеток новообразования.
Все процедуры РВХ проводятся с помощью генератора радиохирургического типа под названием Сургидрон.
Для проведения радиоэксцизии применяются электроды следующего типа:
- Треугольный петлевой;
- Петлевой;
- Скальпель-волновод;
- Шариковый.
Российским аналогом Сургитрона выступает Фотек – устройство, одновременно выпускающее и высокие радиочастотные волны, и газ аргон.
 Любые манипуляции, проводимые аппаратом – безболезненные
Любые манипуляции, проводимые аппаратом – безболезненные
Выделяют плюсы хирургического вмешательства с использованием радиоволн:
- Травмирование эпителия минимально, поэтому отмирание клеток вокруг рассечения отсутствует. Участки близко расположенные к месту, где проводится иссечение, не травмируются;
- Быстрая регенерация участка, где проходило хирургическое вмешательство – период заживления составляет 14 дней;
- Болезненные ощущения отсутствуют – боль не ощущается из-за коагуляции нервных окончаний;
- Эффект стерилизации – в послеоперационный период при проведении радиоволновой эксцизии на территорию, где удалялся поврежденный слой слоев, не прикрепляются к шейке матки болезнетворные бактерии или инфекции;
- Косметологический эффект – после регенерации внутреннего эпителия отсутствуют рубцы и уплотнения, деформирующие орган.
Длительность проводимой манипуляции – полчаса. Период операции зависит от пораженной территории и ее объемов. Плюсом хирургии выявляется отсутствие кровоточащих выделений.
Чем опасны рубцовые изменения шейки матки
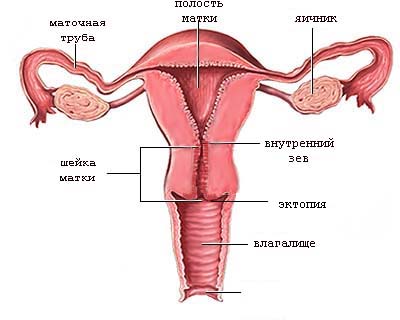
Чтобы понять опасность такого состояния, нужно представить расположение и строение шейки матки. Эта часть органа выступает в половые пути и имеет длину примерно 3–4 см. Внутри нее проходит цервикальный канал, через который вытекают менструальная кровь и маточные выделения, а во время родов выходит плод. Этот проход ограничен двумя губами – верхней и нижней. У рожавших женщин шеечное отверстие – маточный зев – имеет щелевидную форму, а у нерожавших – точечную или полукруглую.
В норме цервикальный канал сомкнут и закрыт слизистой пробкой. Это предохраняет матку, придатки и трубы от проникновения инфекции из половых путей.
Во время беременности это отверстие остается закрытым практически до самых родов. Это предохраняет от проникновения инфекции внутрь матки и дает возможность женщине выносить ребенка.
Сбоку шейка матки соединена с влагалищем при помощи специальных соединений (сводов) – короткого переднего, более глубокого заднего и двух боковых. Такое строение обеспечивает оптимальное функционирование матки.
При рубцовых изменениях вся эта система рушится. Неэластичные рубцы не дают цервикальному каналу сомкнуться, и он остаётся открытым – зияющим. В результате в маточную полость попадают микроорганизмы, что приводит к воспалительному процессу – эндометриту. В дальнейшем инфекция проникает в глубокие маточные слои. Возникает воспаление маточных мышц – метрит – и окружающих орган тканей – параметрит и периметрит.
Воспалительный процесс с матки переходит на маточные трубы, приводя к их непроходимости. У женщины может возникнуть внематочная беременность и развиться бесплодие.
Рубцы деформируют маточные своды, что ведет к появлению неприятных ощущений во время интимной близости. Поскольку семенная жидкость в норме должна попадать в задний свод, а оттуда – в шейку матки, рубцовые изменения способствуют развитию бесплодия.
Однако даже если беременность наступит, выносить её будет сложно. При этой патологии часто возникает истмико-цервикальная недостаточность, при которой ткани шейки и перешейка матки не выдерживают вес растущего ребенка, что вызывает преждевременные роды.
У таких женщин возникают и проблемы с контрацепцией – при этом нарушении невозможно установить внутриматочную спираль или использовать цервикальные колпачки.
Постоянное раздражение несросшихся краев тканей приводит к воспалительному процессу, на фоне которого развиваются эрозии, полипы и кисты. Часто возникают предраковые состояния лейкоплакия и эритроплакия, сопровождающиеся появлением белых и красных пятен на шейке. Всё это приводит к развитию рака шейки матки.
Воспалительные процессы в других областях репродуктивной системы также являются провоцирующим фактором для онкологических патологий.
Поэтому заболевание нужно лечить сразу после его обнаружения. Огрубевшие рубцы убираются сложнее «свежих». При запущенной форме болезни придётся долго лечить её последствия.
Уход после петлевой электроэксцизии
Уход в больнице
Будут контролироваться кровяное давление и сердечный ритм. После того, как самочувствие нормализуется, вы сможете вернуться домой.
Уход на дому
После процедуры могут наблюдаться:
- Темно-коричневые, черные выделения из влагалища в течение нескольких дней;
- Небольшие судороги;
- Водянистые розовые выделения.
Когда вы вернетесь домой, выполняйте следующие действия, чтобы обеспечить нормальное восстановление:
- Отдыхайте, когда вы находитесь дома;
- Нужно часто менять гигиеническую прокладку;
- Принимайте обезболивающее лекарство по назначению;
- Шейка матки заживет через несколько недель. В течение четырех недель:
- Не пользуйтесь тампонами и не принимайте контрастный душ;
- Воздерживайтесь от полового акта;
- Не выполняйте тяжелой работы;
- Разрешается принимать ванну и душ;
- Если рекомендовано врачом, нужно проходить тест Папаниколау и гинекологический осмотр каждые шесть месяцев.
Приготовление гистологических препаратов
Процесс изготовления гистологических препаратов сложный, многоступенчатый. Состоит из нескольких последовательных действий:
- Фиксация. Применяется для сохранения прижизненной структуры клеток и тканей, предотвращает их бактериальное разложение и переваривание клеточными ферментами. Достигается путем применения фиксирующих жидкостей. Наиболее распространенные фиксаторы — формалин и спирт.
- Проводка. Подразумевает дегидратацию исследуемых тканей для подготовки к следующему этапу – заливке. Из препарата необходимо удалить тканевую и фиксирующую жидкость, чтобы пропитать его парафином и сделать твердым. Это необходимо для качественной нарезки препарата. Если кусочек ткани будет мягким, то при нарезке он сомнется и станет неинформативным или исказит реальную картину патологического процесса. Раньше проводка осуществлялась поэтапно и вручную в спиртах восходящей плотности, в настоящее время процесс усовершенствовали, и проводка идет автоматизировано в гистопроцессорах, работающих на изопропаноле.
- Заливка. Необходима для создания твердого блока, который в дальнейшем будет подвергаться нарезке. Кусочек ткани заливают парафином или специальной средой для заливки в небольшие кассеты. Таким образом, получается небольшой парафиновый блок прямоугольной или квадратной формы.
- Резка. Далее, необходимо сделать тонкие срезы для последующего изучения под микроскопом. Срезы делаются на микротомах. Это специальные приборы, оснащенные тонкими острыми лезвиями. Толщина среза должна быть очень тонкой — всего лишь 4-5 мкм.
- Окрашивание. Чтобы произвести микроскопию препарата, его нужно окрасить. Перед окрашиванием тонкий срез помещают на предметное стекло и распрямляют. В гистологии много методов окраски, делятся они на рутинные и дополнительные. Для рутинных (ежедневных) исследований применяется окраска гематоксилин-эозином. Для дополнительных исследований разработано множество методов окрашивания, которые выбирает врач в зависимости от цели исследования. Окрашивание можно проводить вручную или в специальных автоматах.
- Заключение. Последним этапом является заключение окрашенного среза под покровное стекло. Производят это с помощью специально созданных сред для заключения, которые имеют прозрачную структуру и хорошо преломляют свет. Заключение позволяет сохранять препарат несколько лет в неизменном виде. Это необходимо, например, при возобновлении расследования спустя какое-то время.
Гистологический метод исследования является доступным и высокоинформативным, позволяет выявлять множество заболеваний, определять их природу и степень тяжести, что позволяет лечащему врачу назначать адекватное лечение.
Стоимость
Цена радиоволновой эксцизии шейки матки зависит от клиники, квалификации доктора и города, в котором проводят операцию. Ниже в таблице указаны три центра России, в которых делают эту процедуру.
| Медицинский центр | Цена |
| «Она» Санкт-Петербург | 4650 руб. |
| «Наедине» Новосибирск | 4000 руб. |
| «Трастмед» Москва | От 6000 руб. |
Итак, согласно отзывам тысяч пациенток, которые уже прошли радиоволновую эксцизию шейки матки, данный метод не доставляет им боли и тяжелых последствий. Более того, большинство проводили эту процедуру по причине бесплодия, вызванного патологиями шейки. После проведения операции проблем с зачатием, вынашиванием и родами не возникало. Да, данный метод стоит дороже, по сравнению, например, электроэксцизией. Однако его результат полностью оправдывает свою цену. Поэтому, девушки, которые хотят нормально родить ребенка, обязательно выберут метод радиоволновой эксцизии для лечения патологий.
Видео, в котором показано удаление кондилом при помощи радиоволнового ножа:
Диагностика атрезии
Для выявления причин атрезии женщине назначаются обследования.
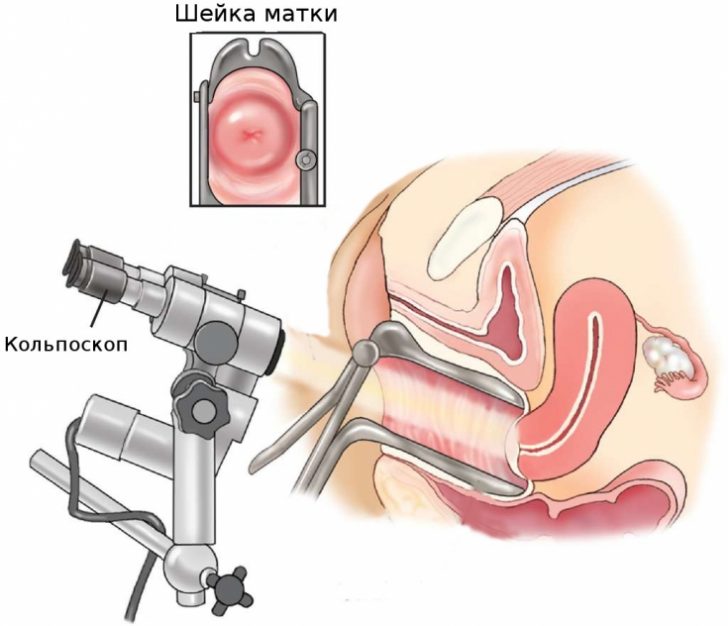
Кольпоскопия – осмотр шейки матки с помощью прибора-кольпоскопа, снабженного источником света и дающего увеличенное изображение шеечной поверхности. Позволяет выявить недоразвитие шейки матки и атрезию наружного зева – входа в цервикальный канал.
Кольпоскопия
Во время кольпоскопии часто можно определить и причины непроходимости – опухоли, кисты, полипы, кондиломы, а также проверить проходимость канала с помощью инструмента.
УЗИ матки дает возможность выявить причины болезни, которые не видны при наружном осмотре:
- Опухоли, находящиеся внутри шейки матки.
- Внутренние спайки.
- Цервикальное сужение, искривление, недоразвитие.
- Наличие глубоко расположенных сгустков и других препятствий.
Мазки с шейки матки на флору и онкологию выявляют воспалительные процессы и уточняют природу опухолей, вызывающих непроходимость.
Симптомы атрезии цервикального канала
Ведущий симптом болезни — боли внизу живота, вызванные скоплением выделений и крови внутри матки. Боль постепенно усиливается, становится приступообразной, может сопровождаться тошнотой, рвотой, ухудшением общего состояния.
Матка, наполненная кровью, начинает давить на кишечник, приводя к запорам, и на мочевой пузырь, вызывая задержку мочеиспускания.
В тяжелых случаях, например при сочетании полной атрезии цервикального канала и кровотечения, кровянистое содержимое может наполнять не только матку, но и маточные трубы и придатки. Такое состояние называется гематосальпинксом. В этом случае возникает разлитая боль в животе, которая может сопровождаться тошнотой и рвотой.
При присоединении вторичной инфекции кровянистое содержимое в матке нагнаивается и возникает пиосальпинкс – тяжелейшее осложнение, грозящее перитонитом (воспалением брюшины) и заражением крови.
При частичной атрезии цервикального канала симптомы проявляются не столь остро. Больные жалуются на боли внизу живота во время менструаций, которые могут отдавать в крестец, копчик, паховую область, прямую кишку.
Лабораторные методы
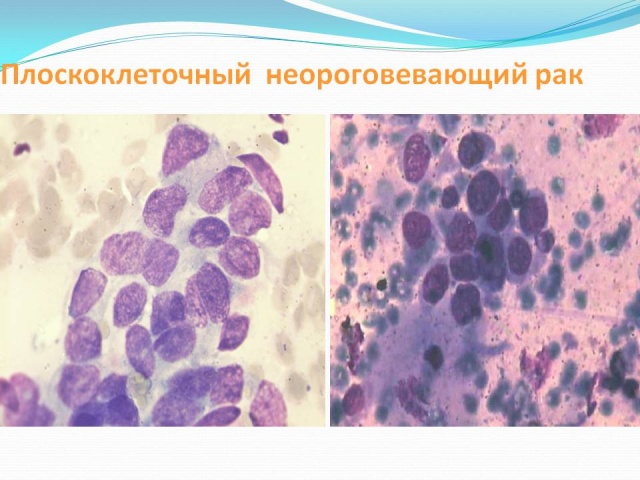
- Цитология. Берется мазок с шейки матки и биоптат отправляется в лабораторию. Клетки рассматриваются под микроскопом, оценивается их строение и реакции на специальные химикаты. Результат цитологии получают через 1-2 недели. В заключении прописывается одно из 5-ти возможных состояний: без особенностей, разрастание цилиндрических клеток, эндоцервикоз (эктопия), воспаление, лейкоплакия или неоплазия. От диагноза зависит выбор лечения.
- Бактериоскопия. Проверяется микрофлора. Анализ исключает или подтверждает воспалительный процесс, определяет количество полезных и патогенных микроорганизмов. Обязательно назначается при осложненной форме эрозии с симптомами зуда и нетипичными выделениями. Благодаря бактериоскопическому мазку выявляются сопутствующие инфекционные заболевания.
- ПЦР. Обнаруживает ИППП, в том числе скрытые половые инфекции, которые никак себя не проявляют, но опасны. Тест находит ДНК возбудителей и является очень точным методом.
Дополнительно, при наличии определенных симптомов, например, при нерегулярных месячных, назначаются:
- тест на функции яичников;
- анализ на гормоны;
- иммунограмма.
Показания
- Позитивный ПАП-тест (3-5 класс мазка);
- Кольпоскопические признаки патологии.
- Папилломавирусная инфекция, вызванная высокоонкогенным видом возбудителя (обычно ВПЧ 16 или 18);
- Цервикальная дисплазия (предраковое состояние);
- Неинвазивная (локализованная в пределах эпителия) карцинома;
- Длительно существующая ложная эрозия, осложнённая хроническим воспалительным процессом, наботовыми кистами, гипертрофией шейки матки;
- Цервикальный эндометриоз;
- Лейкоплакия;
- Полипы, остроконечные кондиломы;
- Рубцовая деформация шейки матки.
К хирургической операции приступают, если менее травматичные методы (терапевтические, хирургические безоперационные — деструктивные) не принесли результата.
Эктопия шейки матки
Это состояние также называют псевдоэрозией, эндоцервикозом. Возникает в случае разрастания цилиндрического эпителия в область влагалищной части канала, многослойный плоский эпителий которой имеет бледно розовый цвет. Цилиндрический эпителий красного цвета, поэтому на влагалищной поверхности его участок выглядит как ярко-красное пятно вокруг наружного отверстия цервикального канала.
Протекает эктопия, как правило, бессимптомно. В этом случае она не требует лечения. Чаще происходит естественная замена эктопированных цилиндрических клеток на плоские. Современная медицина все более склонна считать эктопию вариантом нормы.
Однако в ряде случаев требуется лечение. Например, при сопутствующем воспалительном процессе отмечаются кровянистые выделения из влагалища. Также возможны кровянистые выделения и боль при половом контакте.
Диагностируется болезнь при помощи кольпоскопии.
Справка! Кольпоскопия – визуальное исследование канала шейки матки при помощи оптического прибора кольпоскопа.
Лечение – удаление эктопированного участка. различными методами. Прижигание электротоком, криодеструкция, лазерная хирургия, радиохирургия, фармакологическая коагуляция.
Эктропион
Это заболевание относится к осложненной форме эктопии шейки матки. В этом случае происходит выворот ее слизистой оболочки наружу. Эктропион шейки матки может быть, как врожденным, так и приобретенным.
Часто патология никак себя не проявляет. Но иногда возникают такие симптомы:
- сбой месячного цикла;
- боли в поясничной области и внизу живота;
- молочные выделения;
- кровянистые выделения после полового акта.
Возможно сопутствующее развитие других патологий: лейкоплакии, эритроплакии цервикального канала, в тяжелый случаях – рака. Это значит, что при выявлении эктропиона, лечение должно быть проведено в обязательном порядке.
Диагностические мероприятия:
- кольпоскопия;
- цитологические и гистологические исследования;
- анализ крови на половые гормоны;
- гистероскопия (осмотр полости матки).
При эктропионе используются такие методы лечения:
- медикаментозная терапия;
- деструкция патологической зоны различными методами;
- конизация.
Способы терапии подбирают исходя из тяжести патологии.
Справка! Конизация шейки матки — малоинвазивная хирургическая операция, при которой удаляют конусовидный участок пораженных заболеванием тканей органа.
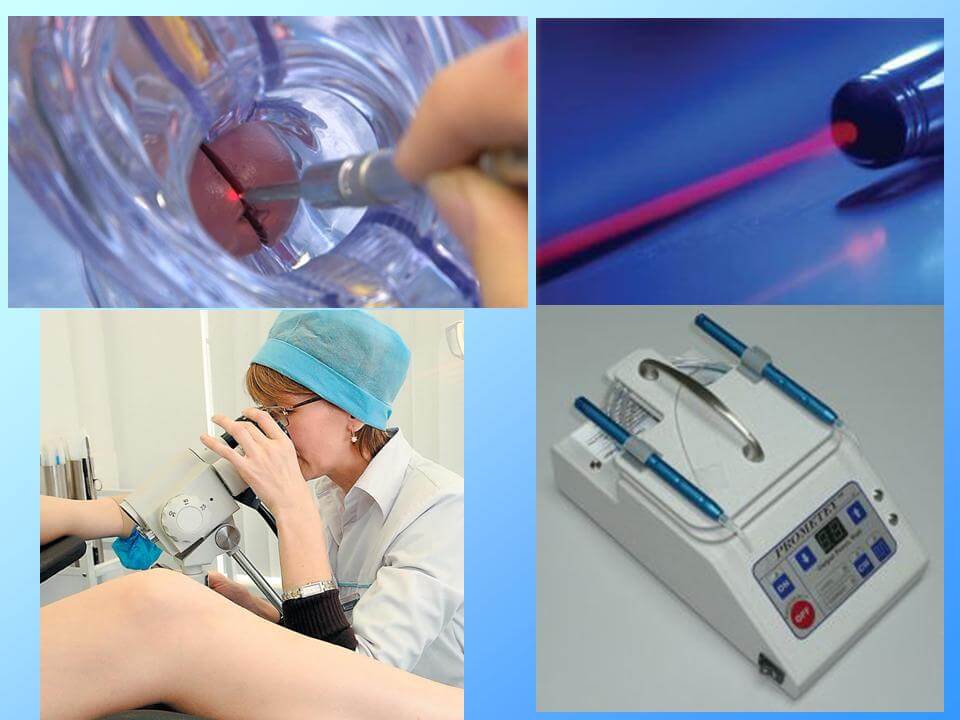
Что такое электроэксцизия шейки матки?
Данная операция подразумевает под собой удаление поврежденной ткани шейки матки. При таком иссечении удаленный участок остается пригодным для дальнейшего исследования. Для эксцизии шейки матки используют аппарат с электрохирургической аппаратурой. Преимущество данного метода в том, что при удалении эпителия разрезы проводятся практически без потери крови. Ток сразу коагулирует разрез. Таким образом, удаленный участок пригоден для дальнейшего исследования.
Одним из методов электроэксцизии (диатермоэксцизии) является петлевая эксцизия. Это иссечение пораженного участка при помощи проволоки под напряжением, которая имеет форму круга, треугольника или квадрата. Кусочек шейки матки иссекают и так же передают на дальнейшее исследование.
Технологии
При дисплазии шейки матки иссекается конусовидный фрагмент с патологической тканью. Процедура может быть выполнена в 3 техниках, каждая из которых имеет как недостатки, так и достоинства.
Ножевая конизация
Устаревшая методика, которая при высоком уровне современной медицины практически не применяется. Процедуру проводят под общей анестезией. С учетом времени на обезболивание она отнимает у пациентки не более 20 минут. Для удаления пораженного участка маточной шейки используется скальпель.
Извлеченный фрагмент тканей определяют в емкость с раствором на основе формалина. Полученный образец потребуется в лаборатории для дальнейшего гистологического исследования. Избавление от дисплазии шейки матки данным способом позволяет получить идеальный материал для диагностики, но технология имеет и недостатки:
- возникает риск обильных кровотечений и проникновения инфекций (до 1-2% случаев);
- после конизации шейки матки сужается цервикальный канал, что ведет к бесплодию;
- выявляется ИЦН (истмико-цервикальная недостаточность), чреватая выкидышами.
Процедура отличается высокой травматичностью. Лечение после конизации предполагает прием антибактериальных препаратов и отсутствие физических нагрузок в первые 3-7 дней. Послеоперационный период при ножевом иссечении половых органов длится дольше, чем при петлевом или лазерном.
Конизация шейки матки при дисплазии 3 степени часто сопровождается формированием рубцовой ткани. Для будущих матерей это негативно сказывается на возможности естественного родоразрешения. В самый ответственный момент матка может не раскрыться, что потребует выполнения кесарева сечения.
Электроконизация (петлевая)
Дисплазия шейки матки 2 степени или более глубокое поражение устраняется за 1 сеанс и при помощи метода электроконизации. Предполагается использование специализированного ножа с тонкой петлей вместо лезвия. При подаче электрического тока проволочный элемент нагревается и приобретает свойства обычного хирургического скальпеля. Форма петли подбираются в зависимости от уровня запущенности заболевания.
Однако конизация шейки матки при дисплазии 3 степени выполняется иным электродом-парусом. Его конструкция отличается от описанного электроножа и позволяет устранить более глубокое поражение матки. Сеанс длится не дольше 15 минут, по истечении которых за пациенткой наблюдает медперсонал на протяжении 3-4 часов. Для процедуры не характерны послеоперационные кровотечения, т.к. под воздействием тока сосуды буквально запаиваются.
Методика проста и доступна, но также имеет и «слабые» стороны:
- стеноз (или сужение) цервикального канала;
- риск образования рубцовой поверхности шейки матки;
- невозможность точного контроля глубины конизации.
Электроконизация шейки матки при дисплазии имеет недостатки, аналогичные и для иссечения хирургическим скальпелем. Но при петлевой методике они выявляются лишь в единичных случаях – при ножевом способе осложнения возникают гораздо чаще. Стоимость процедуры определяется величиной поражения. В крупных городах нижняя планка начинается от 10 тыс. рублей за курс лечения. Затраты на диагностику оплачиваются дополнительно.
Лазерная конизация
При дисплазии шейки матки оптимально использовать лазерную технологию, цена на которую значительно выше. Для устранения измененного эпителия применяются мощные CO2 лучи, буквально испаряющие пораженные клетки. На время процедуры пациенток погружают в кратковременный медикаментозный сон. На облучение пораженной поверхности специалисту может потребоваться от 2 до 7 минут.
Лазерный скальпель
Лазерная конизация шейки матки выполняется в двух режимах:
- лучом, не превышающим 1 мм в диаметре, что позволяет получить качественный образец для гистологии практически без обугленных краев;
- лучом с диаметром от 2 до 3 мм, испаряющим клетки эпителиальной ткани. Подобный деструктивный процесс называют вапоризацией.
По ходу процедуры раневая поверхность не контактирует с медицинским инструментом. Под воздействием лазерного луча сосуды коагулируются, что препятствует кровотечениям. Методика обеспечивает максимальный уровень безопасности и отсутствие осложнений, чем оправдывает свою высокую стоимость.
Дисплазию шейки матки 1 степени можно устранить при помощи лазера, но не посредством конизации, а путем поверхностного прижигания тканей.
Возможные осложнения
После радиоволновой эксцизии шейки матки осложнения и неблагоприятные последствия наблюдаются редко, в основном при нарушениях послеоперационного ограничительного режима. Наиболее распространённые из них:
- обострение гинекологических воспалений;
- рубцовые изменения и связанные с ними бесплодие, невынашивание беременности, осложнения в родах;
- кровотечение, которое редко бывает массивным, угрожающим жизни;
- эндометриоз шейки матки.
Нерадикальная операция приводит к бурному прогрессированию злокачественного процесса. Риск осложнений зависит и от квалификации персонала, качества оборудования. В профессиональном клинико-диагностическом центре созданы все условия для безопасной эксцизии шейки матки.
Функции жиров в организме
Физиология, медицина, биохимия интенсивно развиваются параллельно с появлением новых приборных возможностей исследования. Постоянно появляются дополнительные научные данные, с учетом которых основные функции жиров в организме можно представить в предлагаемой совокупности.
Далее было продемонстрировано, что ацетат может быть превращен в холестерин в ткани животного. Следует отметить, что, без исключения, натуральные жиры содержат только жирные кислоты с четным числом атомов углерода. Эти кислоты, по-видимому, состоят из двух-углеродных единиц. Хотя преобладание жирных кислот с 18 атомами углерода выдвинуло гипотезу о том, что жиры производны из трех молекул, позднее открытия с помощью исследований-индикаторов указывают на накопление из двухуглеродистых ацетатных единиц.
Так как ацетат может быть образован из жиров, белков или углеводов путем взаимодействия с кислородом, возможно, что жиры могут быть синтезированы косвенно из любого из этих источников. Образование множественных связей между атомами углерода в жирах, синтезированных из ацетата, осуществляется путем добавления или удаления атомов водорода через действие ферментов.
Энергетическая
. В результате окислительного расщепления из 1 гр жира опосредованно образуется 9 ккал энергии, что значительно превышает аналогичные цифры для и углеводов.
Регуляторная
. Установлено, что в результате обменных реакций 1 гр жира в организме синтезируется 10 гр «внутренней» воды, которую правильнее называть эндогенной. Вода, которую мы получаем с пищей, напитками, называется «внешней», экзогенной. Вода – интереснейшее вещество, склонное объединяться в группы – ассоциаты. Этим отличаются характеристики воды, претерпевшей таяние, очистку, кипячение. Аналогично отличаются качества воды, синтезировавшейся в организме и поступившей извне. Эндогенная вода синтезироваться должна обязательно, хотя ее роль окончательно пока не установлена.
Структурно-пластическая
. Жиры, самостоятельно либо в комплексе с белками, углеводами, участвуют в образовании тканей. Важнейшее значение имеет слой клеточных оболочек, состоящий из липопротеидов – структурных образований из липидов и белков. Нормальное состояние липидного слоя мембраны клетки обеспечивает обмен веществ и энергии. Так структурно-пластические функции жиров в клетке интегрируется с транспортной функцией.
Защитная
. Подкожный слой жира выполняет теплосохраняющую функцию, защищает организм от переохлаждения. Это хорошо заметно на примере купающихся в прохладном море детей. Малыши с незначительным слоем подкожного жира замерзают очень быстро. Дети с нормальной жировой прослойкой могут принимать водные процедуры гораздо дольше. Естественный жировой слой на внутренних органах защищает их в некоторой степени от механических воздействий. Незначительная жировая прослойка покрывает в норме многие органы.
Обеспечивающая
. Натуральные жиры – это всегда смеси, содержащие дополнительные биологически активные вещества. Роль жиров в организме заключается в параллельном обеспечении важными для физиологии компонентами: витаминами, витаминоподобными соединениями, стеринами, некоторыми сложными липидами.
Косметически-гигиеническая
. Тонкий слой жиров, имеющийся на коже, придает ей упругость, эластичность, защищает от растрескивания. Цельность кожи, не содержащей микротрещины, исключает попадание микробов.
Современные методы конизации, технология
Существуют различные методы выполнения процедуры, которые подбираются индивидуально, в зависимости от ее назначения:
- иссечение скальпелем;
- лазерный метод;
- радиочастотная эксцизия петлей.
Первый или ножевой метод сегодня применяется крайне редко, он неудобен, более травматичен и требует наложения швов. Лазерный метод используется довольно широко, особенно в случаях удаления злокачественной опухоли. Для этого используется воздействие зеленым или гольмиевым лазером, максимально повреждающим атипичные клетки.
Самый современный и распространенный метод – петлевая радиочастотная эксцизия. Процедура выполняется с помощью тонкой металлической петли, на которую подаются радиоволны высокой частоты, обладающие прижигающим воздействием. В отечественной гинекологии для этого применяются радиоволновые генераторы «Фотек», «Сургитрон», которые применяют так же, .
Сама процедура выполняется в гинекологическом кресле, оптимальный ее срок – первые 3-5 дней после окончания месячных. Обезболивание в большинстве случаев местное – в шейку вводится раствор анестетика, и через несколько минут она теряет чувствительность. В случае аллергии к анестетикам или особой чувствительности и страхе пациентки применяют непродолжительный внутривенный наркоз. В принципе, все это не отличается от того, .
Вся процедура обычно занимает не более 15-20 минут, после чего пациентка некоторое время (1-2 часа) находится под контролем врача. В случаях наркоза больная находится под наблюдением в течение дня (однодневный стационар), и, если все благополучно, отпускается домой.