Гистеросальпингография (гсг) маточных труб — что это такое в гинекологии
Содержание:
- Гистеросальпингография – что это?
- Перед процедурой
- Полезная информация
- Как подготовиться?
- Когда лучше делать?
- Противопоказания
- Какие анализы сдавать?
- Возможные последствия и осложнения
- Стоимость гистеросальпингографии
- Сравнения методов
- Также в разделе
- Подготовка
- УЗИ или рентген?
- Последствия и возможные осложнения
- Варианты диагностики
- Где сделать и сколько стоит исследование в Москве
- Гистеросальпингография (ГСГ), ее особенности
- Как делают рентген маточных труб
Гистеросальпингография – что это?
Увидев в выданном врачом направлении запись: ГСГ маточных труб, большинство пациенток не имеет ни малейшего представления, что это за процедура. Данная методика предполагает исследование труб матки и ее придатков. Главный параметр, который врачи подвергают исследованию при этой процедуре, – проходимость труб матки. Данный фактор имеет большое значение для успешного зачатия и вынашивания ребенка. Метод зачастую используется для диагностики бесплодия у женщин с длительным отсутствием беременности при активном ее планировании.
Что показывает гистеросальпингография?
Гистеросальпингография маточных труб позволяет врачам изнутри оценить состояние одной из важнейших частей репродуктивной системы. Непосредственно в фаллопиевых трубах происходит встреча мужской и женской половых клеток, поэтому полное или частичное нарушение проходимости становится препятствием для нормального зачатия.
Кроме патологий маточных труб, гинекологи с помощью гистеросальпингогграфии устанавливают и ряд других гинекологических заболеваний:
- патологии матки – полипы, деформации, эндометриоз, эндометрит;
- спайки маточных труб;
- кисты репродуктивной системы;
- опухолевидные процессы в матке и ее придатках (в том числе и злокачественные).
Гистероскопия и гистеросальпингография – в чем разница?
Техника гистеросальпингографии основывается на исследовании маточных труб и полости матки с помощью рентген-аппарата. Врач вводит в репродуктивную систему пациентки специальное контрастное вещество, которое помогает лучше структурировать ткани. В ходе процедуры специалисты делают несколько снимков, которые затем используют для описания и диагностики возможных патологий репродуктивной системы.
Гистероскопия же представляет собой обычный осмотр полости матки с помощью специального оптического прибора. Данный метод не может использоваться для получения информации о состоянии фаллопиевых труб, визуализировать их невозможно с помощью гистероскопа. Главное предназначение метода – оценка состояния маточной полости, эндометрия.
Метод используется для выявления следующих патологий матки:
- полипы маточной полости;
- кистозные образования;
- эндометриоз;
- воспаление эндометрия.
Гистеросальпингография – показания
Проверка маточных труб (ГСГ) может осуществляться только по направлению врача. Специалист принимает решение о необходимости исследования, анализируя клиническую картину, жалобы пациентки. Зачастую процедура входит в список обследований при диагностике причины длительного отсутствия беременности.
Кроме того, гистеросальпингография назначается гинекологом при наличии подозрений на ряд патологий, возможных аномалий развития детородного органа:
- нарушение анатомии матки и придатков (седловидная матка, извилистые фаллопиевы трубы);
- миомы репродуктивной системы;
- спайки маточных труб;
- кистозные образования;
- полипы.
Гистеросальпингография – противопоказания
Из-за наличия ряда противопоказаний врачам не всегда удается осуществить ГСГ: проходимость маточных труб в таком случае остается под вопросом. До назначения процедуры обследования врач тщательно изучает состояние пациентки, ее анамнез, учитывает наличие других патологий и воспалительных процессов в организме женщины.
Гистеросальпингография не проводится в следующих случаях:
- период беременности (особенно малые сроки);
- аллергические реакции на контрастный препарат (предварительно проводят аллергические пробы на йодсодержащие вещества);
- маточные кровотечения в анамнезе;
- воспалительные процессы в организме, в области репродуктивной системы и малого таза;
- период обострения хронических заболеваний;
- гипертиреоз;
- тромбофлебит;
- опухоли и кисты в матке и придатках;
- вирусные и бактериальные инфекции в организме.
Перед процедурой
Инструктаж пациентки проводится за несколько дней до назначенной процедуры. Женщине необходимо придерживаться ряда правил, чтобы исследование прошло благополучно, а результаты были точными.
За 3 дня до манипуляции необходимо исключить половые контакты. Особенно опасны акты без использования контрацепции, так как сохраняется вероятность беременности, а это является противопоказанием к проведению манипуляции.
За 7 суток до исследования нужно исключить любые вмешательства в естественную микрофлору: спринцевания, вагинальные свечи и косметические мази. Во время менструации в цикле с назначенным ГСГ необходимо отказаться от применения тампонов.
Если это не рекомендовано с врачом, то за неделю надо исключить таблетки, влияющие на микрофлору влагалища и гормональный фон.
Перед гистеросальпингографией нужно сбрить волосы с лобка и промежности.
Непосредственно перед проведением манипуляции мочевой пузырь и кишечник должны быть очищены. Если акт дефекации не происходит самостоятельно, то нужно поставить очистительную клизму.
Не рекомендуется принимать препараты, усиливающие перистальтику кишечника, так как они могут повышать сократительную функцию мышечной ткани, в том числе матки.
За полчаса до начала гистеросальпингографии пациентке вводят инъекции с обезболивающим веществом. На усмотрение врача могут быть применены препараты, снижающие сократительную и секреторную функции организма, например, Атропин.
Гистеросальпингография считается достоверным методом оценки состояния маточных труб и приобретает, преимущественно, положительные отзывы. Многие женщины рассказывают о том, как им удалось забеременеть после ГСГ, так как раствор, введенный под напором, способен разбивать мелкие спайки, препятствующие прохождению сперматозоидов к яйцеклетке.
После проведения диагностики методом ЭХО не рекомендуется планировать беременность в этом цикле. Если манипуляция осуществлялась посредством рентгена, то зачатие следует отложить на 3-6 месяцев, так как облучение может сказаться на качестве яйцеклеток.
Полезная информация
Как подготовиться?
Проверка проходимости маточных труб, каким бы методом она не проводилась, должна проводиться при обязательном условии контрацепции в менструальном цикле, в котором планируется исследование. Это связано с тем, что после имплантации плодного яйца в полости матки на ранних сроках беременности мы его еще не увидим при УЗИ, но можем легко вымыть раствором, подаваемым под давлением для проверки труб из матки в маточную трубу и таким образом получить внематочную беременность. Даже если беременность уже много лет не наступает, если у Вас не удалены маточные трубы, а у партнера есть сперматозоиды в эякуляте, вероятность зачатия не исключена, и как нарочно, долгожданная беременность может самостоятельно наступить именно в тот самый «неподходящий» момент, когда Вы запланировали сделать исследование труб.
Когда лучше делать?
Оптимальные сроки проведения диагностической процедуры — первая фаза менструального цикла, обычно 7–12 день, после полного завершения кровянистых выделений из половых путей и до овуляции, чтобы жидкость в брюшной полости не мешала ультразвуковой дифференциальной диагностике. Перед рентгеновским исследованием проходимости труб рекомендуется половой покой от начала цикла до проведения ГСГ.
За двое суток до манипуляции нужно отказаться от употребления продуктов, вызывающих вздутие живота (бобовые, клетчатка, острые блюда), чтобы избежать влияния кишечных газов на качество снимка. Если ранее никогда не проводились исследования с контрастным веществом, то за час до введения контраста нужно сделать тест-пробу для исключения аллергических реакций на препарат.
Противопоказания
- беременность любого срока, либо подозрение на нее;
- острый воспалительный процесс любой локализации;
- маточные кровотечения;
- аллергические реакции на компоненты, входящие в состав контрастных веществ;
- тяжелые заболевания сердца, почек, печени.
Какие анализы сдавать?
- Общий анализ крови и мочи; (годен 1 мес)
- Биохимия крови (общий белок, АЛАТ, АСАТ, билирубин, мочевина, креатинин, глюкоза); (1 мес)
- Мазок на степень чистоты влагалища; (1 мес)
- Анализ крови на ВИЧ, сифилис и гепатиты В и С (3 мес)
- При наличии общих заболеваний (сердца, почек, печени и проч.) дополнительно рекомендуется заключение от терапевта или другого узкого специалиста.
Скачать список анализов перед Гистеросальпингографией и памятку можно здесь.
Возможные последствия и осложнения
После проведения проверки маточных труб возможны:
- небольшие сукровичные выделения из половых путей в течение 2–3 дней;
- боли в нижних отделах живота тянущего характера;
- легкая тошнота, головокружение, слабость.
Для устранения дискомфорта рекомендуется применение анальгетиков, а также в течение 2–3 дней рекомендуется половой и физический покой и ограничение горячих водных процедур.
Цену на проведение исследование в нашей клинике в Москве можно узнать, оставив заявку по телефону или на сайте. Если у вас есть дополнительные вопросы о гистеросальпингографии, запишитесь на консультацию к специалистам GMS ЭКО.
Стоимость гистеросальпингографии
| Название | Цена |
| Исследование проходимости маточных труб (гистеросальпингография, без стоимости контраста) | 17304 руб. |
Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на программу ЭКО или внести депозит и получать услуги со скидкой. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.
Сравнения методов
Помимо самой гистеросальпингографии, существуют другие методы проверки проходимости фаллопиевых труб. К ним относятся:
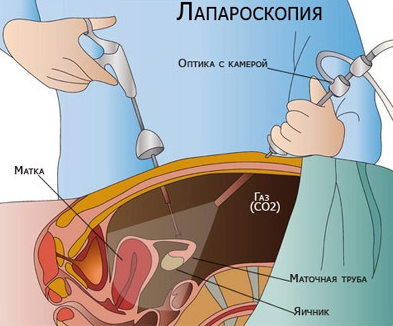
- лапароскопия. Для проведения исследования специалисты делают прокол брюшной стенки и вводят внутрь аппарат – лапароскоп. Он оснащён видеокамерой и фонариком небольшой толщины, которые позволяют подробно изучить репродуктивные органы пациентки. Нередко такое исследование выбирается при необходимости удаления спаек;
- продувание маточных труб. Этот метод используется только в случае, если у женщины обнаружена аллергия на контрастный препарат, который вводится при ГСГ. Для этого при помощи резиновой трубки и манометров происходит нагревание и нагнетание воздуха внутрь.
МСГ и ГСГ – в чём разница
Отличие гистеросальпингографии от метросальпингографии – в названии. Дело в том, что составные терминов «гистера» и «метра», по сути, означают одно и то же – «матка». Поэтому подготовка к ГСГ, или МСГ, маточных труб и процесс обследования – синонимичны.
Что лучше – УЗИ или рентген
Процедура под названием гистеросальпингография может проводиться в двух формах – рентгеновской или ультразвуковой. Каждая из них обладает как достоинствами, так и недостатками, поэтому дать однозначный ответ на вопрос нельзя. Решение о проведении того или иного вида обследования принимает курирующий врач на основании состояния пациента.
ГСГ или Эхо-ГСГ
Рассмотрим подробнее, чем различаются рентгеновская и Эхо-гистеросальпингография.
В отличие от рентгенографической ГСГ, Эхо ГСГ представляет собой УЗИ. Так, все результаты обследования будут видны на мониторе непосредственно во время процедуры. Главными его достоинствами являются отсутствие малейшего облучения и необходимости оформления в стационар. Недостаток в том, что клиническую картину сможет оценить только сонолог, проводящий сканирование. Рентгеновские же снимки будут доступны разным специалистам.
Для того чтобы провести Эхо-ГСГ, необходимо правильно выбрать время. Идеальным периодом является начало овуляции, так как шейка матки в эти дни цикла максимально расслаблена.
Алгоритм проведения эхогистеросальпингографии не отличается от рентгена. Пациентке также вводят жидкость, которая должна проходить по маточным трубам. Разница в том, что раствор вводится не поэтапно, а одной дозой. Используется при этом физраствор, а не йодсодержащий краситель. Объём нагнетаемой жидкости – тоже намного больший.
Решение о проведении ГСГ или Эхо-ГСГ принимает сам врач, проанализировав медкарту пациента.
Также в разделе
| Осложнения при родах В процессе родов могут возникать осложнения. Особенно если медики не предупредили их задолго до дня родов. В наше время трудные роды — явление достаточно… | |
| Миома матки: лечение Услышав диагноз «миома матки», любая женщина начинает паниковать. Для начала нужно успокоиться и обратиться еще минимум к одному высококвалицифированному… | |
| Пубертатный период (телархе, пубархе, менархе) Пубертатный период (пубертат) включает серию стадий развития организма, при которых происходит половое созревание девочки и становление ее репродуктивной… | |
| Таблетки экстренной контрацепции Экстренная контрацепция — противозачаточные препараты, которые применяются на протяжении короткого времени после незащищенного полового акта или после… | |
| Симфизит При беременности, как известно, в женском организме происходят изменения. Меняется, в том числе, опорно-двигательный аппарат. В тазовых костях осуществляются… | |
| Дисменорея: причины, симптомы, лечение Дисменорея — схваткообразные боли во время менструации, мешает нормальной дневной активности женщины. Несильная боль внизу живота и в области поясницы не… | |
| Внутриматочная перегородка Внутриматочная перегородка — порок развития матки, при которой полость матки разделена на две половины перегородкой различной длины. Пациентки с… | |
| Лапароскопия маточных труб Маточные (фаллопиевы) трубы — женский орган, который нужен для реализации репродуктивной функции (размножения), и который соединяет яичники и матку. Когда врач… | |
|
Женское бесплодие Женское бесплодие — неспособность женщины репродуктивного возраста к зачатию. Основные причины женского бесплодия: психогенные факторы; нарушение… |
|
| Эмбриология, тератология, репродуктивная генетика Развитие организма начинается с оплодотворения — процесса, в котором мужская гамета — сперматозоид и женская гамета — яйцеклетка (ооцит) объединяются,… |
Подготовка
Основной целью гистеросальпингографии является определение проходимости или непроходимости маточных труб. В подавляющем числе случаев диагностика назначается женщинам, которые не могут забеременеть и имеют диагноз бесплодие. Исследование является важным критерием в определении дальнейшего вектора действий.
Ели установлено, что маточные трубы проходимы, то поиск причин бесплодия продолжается в другом направлении. При обнаружении непроходимых труб принимается решение о восстановлении их функции или использовании вспомогательных репродуктивных технологий.
Гистеросальпингография предполагает предварительную подготовку. Во время манипуляции в матку через цервикальный канал вводится катетер с контрастным веществом. Под напором концентрат поставляется в маточные трубы.
Если в полости матки присутствует воспалительный процесс (эндометрит), то он с легкостью распространится на придатки, чем спровоцирует сальпингит и оофорит, или аднексит. Чтобы этого не произошло, необходимо убедиться в отсутствии воспаления, а при обнаружении такового провести предварительное лечение.
ГСГ маточных труб предполагает комплекс диагностических манипуляций:
- анализы;
- осмотр и опрос;
- УЗИ.
Анализы
Перед проведением процедуры ГСГ пациентке необходимо сдать общий анализ мочи. По нему определяется здоровье мочевыделительной системы. Также назначается мазок из влагалища. Результат можно получить уже в течение нескольких часов.
При определении 1-2 степени чистоты женщина считается здоровой. Если в мазке присутствует много лейкоцитов или определено нарушение микрофлоры, то проводятся дополнительные исследования, например, анализ на ИППП. Результаты исследования задают методику лечения.
ГСГ предполагает анализ крови. Проводится общий анализ, который берется из пальца или вены, а также биохимия – берут только из вены. Биоматериал необходимо сдавать строго натощак, чтобы результаты исследования были максимально достоверными.
Анализ на ВИЧ, сифилис, гепатиты осуществляется с целью исключения этих патологий, так как при их обнаружении врачам предстоит провести процедуру в отдельных условиях. Все анализы перед ГСГ необходимо сдавать за несколько дней, так как они имеют определенный период действия и должны быть свежими.
УЗИ
Гистеросальпингография является достаточно серьезной манипуляцией и не выполняется во время беременности. Поэтому предварительно необходимо исключить данное состояние. С этой целью осуществляется ультразвуковое сканирование. Также оно позволяет определить размеры матки, ее положение и состояние придатков. Косвенно по изображению на мониторе можно судить об отсутствии острого воспалительного процесса.
ГСГ назначается на первую половину цикла. В этот период эндометрий имеет минимальную толщину, а шейка матки еще остается расслабленной. Желательно осуществить диагностику в течение нескольких дней после окончания менструации
Важно, чтобы на тот момент в полости матки не было сгустков крови, так как это может исказить результат исследования. Определить их поможет УЗИ органов малого таза
Анамнез
Собрать данные об имеющихся заболеваниях у женщины – важная задача перед ГСГ. Диагностика проходимости маточных труб проводится двумя способами: при помощи ЭХО-обследования или рентгена. Последний считается более информативным, однако он же признается вредным.
Во время процедуры происходит облучение органов малого таза, что нежелательно для планирующей беременность пациентки. Если подобная процедура была проведена в течение последних 6 месяцев, что расскажет акушерский анамнез, то в очередной раз предпочтение будет отдано ультразвуковому методу ГСГ.
Индивидуальные данные пациентки содержат в себе все истории болезни, с которыми она обращалась за врачебной помощью, а также проведенные хирургические вмешательства и информацию о врожденных или приобретенных дефектах органов малого таза. Все это будет учитываться при оценке результатов гистеросальпингографии, поэтому собирается перед процедурой.
УЗИ или рентген?
Существует два способа проведения гистеросальпингографии: при помощи ультразвука и рентгена. Существует мнение, что рентген-исследование обладает более высокой точностью, однако такая процедура дает пусть минимальную, но все же дозу облучения, а кроме того считается более болезненной. УЗИ-обследование, проведенное на аппарате экспертного класса, также отличается высокой точностью (его достоверность оценивается как 90%), но при этом менее дискомфортно. Среди его недостатков называют более высокую цену и отсутствие четких снимков, достоверность результатов ультразвуковой гистеросальпингографии (как, впрочем, и абсолютно любого другого УЗИ-обследования) целиком зависит от компетентности и квалификации доктора, который будет проводить процедуру и писать заключение.
Последствия и возможные осложнения
Гистеросальпингография считается безопасным методом. Её с успехом используют для выявления женских патологий в различных странах.
К возможным последствиям гистеросальпингографии относятся:
- незначительные влагалищные выделения с примесями слизи или крови. Продолжительность таких выделений до 4 дней;
- болезненные ощущения в паховой зоне. Пропадают самостоятельно.
Для купирования болей можно выпить Но-шпу.
Но также нельзя ходить в сауну, бассейны, баню после обследования. Кроме того, до прекращения выделений запрещены интимные акты. Основным побочным явлением после проведения гистеросальпингографии считается индивидуальная непереносимость компонентов контрастной жидкости.
Возможными осложнениями после гистеросальпингографии являются:
- Острая либо хроническая форма эндометрита, вызванная проникновением инфекции в матку.
- Влагалищное кровотечение либо прободение стенок матки. Данные ситуации обычно возникают после процедуры, проведённой низкоквалифицированным врачом.
Если не соблюдать стерильность во время проведения исследования, то возможно развитие у женщины разных инфекционных недугов половой системы.
У пациентки, перенёсшей процедуру, могут наблюдаться:
- повышенная температура тела;
- непрекращающиеся влагалищные выделения и появление зловонного запаха;
- интенсивная боль в нижней части брюшной полости;
- тошнота со рвотой.
При появлении вышеперечисленных признаков необходимо вызвать врача.
Женщине следует внимательно выбрать клинику, где будет проходить обследование, чтобы снизить риск формирования опасных последствий. Перед процедурой желательно провести аллергопробы, чтобы избежать возможности появления аллергических реакций.
https://youtube.com/watch?v=sQuUWcUOi3E
Варианты диагностики
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Где сделать и сколько стоит исследование в Москве
Государственные, частные клиники и больницы предлагают большой спектр услуг для женщин, которым необходимо проверить проходимость маточных труб. Если несколько десятилетий назад подобный диагноз ставил крест на желании женщины стать матерью, то современные достижения ученых помогают восстановить функциональность маточных труб, даря радость, счастье материнства.
Цена услуг отличается в зависимости от вида диагностики, степени достоверности конечных результатов, возможных последствий и побочных эффектов:
| Название клиники | Вид анализа |
| Клиника InVitro | Взятие гинекологического материала |
| Комплексный анализ «Секс в большом городе»: 12 инфекций + мазок | |
| Цитологическое исследование соскобов шейки матки и цервикального канала PAP-тест | |
| ПолиКлиника «Отрадное» | Цитология |
| От 180 до 2780 | |
| Центр женского здоровья | Комплексные анализы на выявление скрытых инфекций + ПАПП-тест |
| Исследование инфекций методом ПЦР от 1 до 18 инфекций | От 350 до 2950 |
| Мазок на флору | |
| Взятие биоматериала (мазок) | |
| Комплексное обслуживание (анализы на выявление проходимости труб) | От 5500 до 15000 |
| ОнМед Гинекология | Взятие биоматериала (мазок) |
| Исследование инфекций методом ПЦР от 1 до 20 инфекций | От 300 руб. |
| Цитология |
Виды диагностики и цены на них в различных клиниках:
| Вид клинического/диагностического исследования | Приблизительная стоимость, руб. | Название клиники |
| Он Клиник
(международный медицинский центр) |
||
| Описание снимка врачом | ||
| Эхосальпингография (УЗИ) | Клиника «Лама» (центр оперативной гинекологии) | |
| Анестезия (внутривенно) | ||
| Прием и обследование гинеколога | бесплатно | |
| Клиника InVitro | ||
| Клиника «Семейный доктор» Москва, Санкт-Петербург | ||
| Инъекция в шейку матки | ||
| ПолиКлиника «Отрадное» | ||
| Гидросонография | ||
| Консультация гинеколога + УЗИ (эхосальпингография) | Центр репродукции и планирования семьи | |
| Оперативная лапароскопия + гистероскопия | ||
| Соногистеросальпингография | Центр традиционного акушерства | |
| Гидротубация |
Гистеросальпингография (ГСГ), ее особенности
ГСГ – это метод исследования матки и маточных труб с использованием контрастного раствора, который вводится в полость органа. Исследование основано на разнице в физических свойствах контрастной жидкости и маточных тканей. В частности, они отличаются по своей способности поглощать рентгеновские или ультразвуковые лучи. Пропуская их сквозь заполненную матку, можно увидеть на снимке или экранном изображении четкие контуры этого органа, а также заметить новообразования, расположенные внутри полости и в маточных трубах. С помощью ГСГ удается установить причину непроходимости труб, обнаружить в матке такие патологии, как полипы, спайки, дефекты эндометрия, которые нередко приводят к бесплодию.
Виды ГСГ, их преимущества и недостатки
В зависимости от того, какое излучение используется, различают 2 вида гистеросальпингографии:
- Простая ГСГ (или РГСГ). Полость и маточные трубы заполняются контрастным веществом, а затем делаются рентгеновские снимки. В качестве контрастного вещества используется препараты радиоактивного йода (Кардиотраст, Уротраст, Верографин, Триомбраст), способного поглощать рентгеновское излучение.
- Ультразвуковая ГСГ (ЭХО-гистеросальпингография, или по-другому гистеросальпингоскопия). Контрастным веществом служит физиологический раствор. Его нагнетают в матку и маточные трубы, а затем пропускают ультразвуковые волны, получая изображение на экране монитора. Проводится трансвагинальное УЗИ.
Точность рентгеновского ГСГ изображения выше. Однако преимуществом ультразвуковой ГСГ является использование безвредного излучения, а также отсутствие необходимости использовать препараты йода, способные вызывать аллергию.
При назначении РГСГ маточных труб женщине необходимо предохраняться на протяжении всего цикла, избегая зачатия до проведения исследования и после него. В противном случае действие радиоактивных лучей и контрастных препаратов вредно повлияет на развитие плода. При использовании УЗ методики уже непосредственно после проведения ГСГ маточных труб в том же цикле наступление беременности совершенно безопасно, так как угрозы для здоровья будущего ребенка нет никакой.
Недостатком рентгеновской методики исследования маточных труб является необходимость проведения более сложной подготовки к процедуре. У обоих методов проведения ГСГ имеются противопоказания, а также не исключается вероятность осложнений.
Существуют и другие методы исследования состояния матки, такие как диагностическая лапароскопия и фертилоскопия. При этом осмотр полости органа производится с помощью специальной видеокамеры. Для того чтобы ее поместить в матку, необходимо проведение малоинвазивных хирургических операций. Оптические приспособления вводятся через проколы на животе (при обычной лапароскопии) или через надрез в задней стенке влагалища (при фертилоскопии). В отличие от них ГСГ проводится без разрезов и проколов.
Показания и противопоказания к назначению ГСГ
Наиболее часто ГСГ назначают для определения причин бесплодия или повторяющихся выкидышей. С помощью такого исследования выявляют степень непроходимости маточных труб, патологии их структуры. Выявляются нарушения анатомического строения матки и другие причины невынашивания беременности. Гистеросальпингография применяется также в качестве метода контроля состояния матки после проведенного медикаментозного или хирургического лечения.
Противопоказаниями являются:
- Беременность. Внутриматочное вмешательство любого рода ведет к ее прерыванию. При внематочной беременности во время нагнетания жидкости в матку может произойти разрыв маточной трубы.
- Наличие влагалищных кровотечений между менструациями.
- Острые и хронические воспалительные заболевания матки, яичников и других органов малого таза.
- Существование опухолей и кисты яичников, доброкачественных и злокачественных опухолей матки, обнаруженных другими методами.
- Наличие заболеваний органов кроветворения, а также кровеносных сосудов.
Исследование не проводится во время протекания в организме общих воспалительных и инфекционных заболеваний, наличии бронхиальной астмы, склонности к аллергии.
Как делают рентген маточных труб
Рентген матки и труб (гистеросальпингография, ГСГ) делают для оценки их проходимости у женщин, которые не могут длительное время зачать ребенка.
Как делают ГСГ:
- Ведение канюли (небольшой трубки) после гинекологического осмотра.
- Через эту трубку вводится контрастное вещество.
- Когда жидкость заполняет полость органа, врач делает несколько снимков.
- Через 30 минут контраст всасывается в кровь и удаляется из организма.
Выполняют гистеросальпингографию после предварительного исследования, чтобы оценить возможные побочные эффекты во время и после процедуры. При необходимости пациентам вводится общий наркоз, когда существует опасность болевого шока. При местном обезболивании вводится лидокаин.
Фото метросальпингограммы: дефект наполнения указан стрелкой
После того как исключена беременность и выполнена проверка состояния женщины (отсутствие воспаления влагалища и противопоказаний), пациентку укладывают на диагностический стол. Вводится контраст и врачи делают снимки. Женщине необходимо будет повернуться на правый и левый бок.
В процессе ГСГ специалисты просят не сопротивляться боли. Если пациентка «сжимается» от боли, получаются искаженные результаты. Конечно, сложно расслабиться во время такого неприятного исследования матки, но это необходимо для получения достоверных результатов.
Большая часть женщин при выполнении ГСГ не испытывает дискомфорта, так как легкие болевые ощущения внизу живота можно терпеть. Больно лишь на начальных этапах процедуры.
Гистеросальпингографию делают с 7-го по 15-й день, но некоторые гинекологи выполняют ГСГ и на 25-й день. На поздних сроках эффективность обследования матки и маточных труб снижается, так как разрастание эпителия может привести к блоку прохождения контрастного вещества.
Существует опасность ранней беременности, которая не диагностируется тест-полосками, поэтому контрастный рентген матки не рекомендуется выполнять раньше 5-го дня.