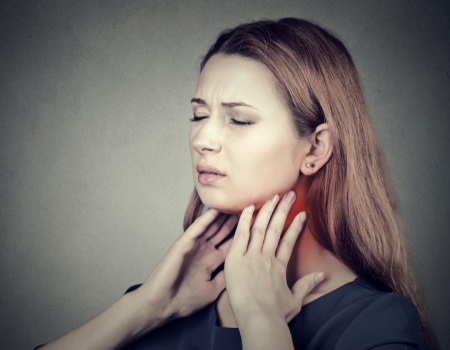
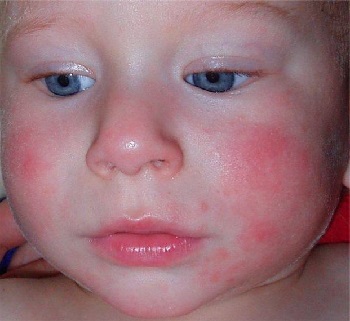
Ангионевротический отек фото лечение
Содержание:
Отек Квинке – причины возникновения
Подобно крапивнице, отек Квинке связан с расширением сосудов и увеличением их проницаемости для жидкой среды крови, однако в данном случае отечность появляется не в поверхностных, а в глубоких кожных слоях, слизистых тканях, подкожном жировом слое. Скопление в тканях проникающей межтканевой жидкости определяет отек. Расширение сосудов и повышение их проницаемости происходит из-за выброса биологически активных веществ (брадикинина, гистамина и др.), происходящего вследствие иммунного ответа под действием определенных факторов.
Ангионевротический отек причины может иметь разные, и зачастую он провоцируется следующими факторами:
- действие аллергенов;
- функциональные нарушения органов системы пищеварения;
- нарушения работы эндокринной системы;
- прием некоторых медикаментозных средств (оральные контрацептивы, анальгетики, антибиотики, ингибиторы АПФ, вакцины, сыворотки);
- опухолевые заболевания;
- болезни крови;
- вирусные и паразитарные поражения организма;
- врожденные нарушения в организме;
- перепады атмосферного давления, температуры воздуха и пр.
Наследственный отек Квинке
Одна из редких разновидностей рассматриваемой патологии – наследственный ангионевротический отек – связана с нарушением в системе комплемента, передаваемым по наследству. Система комплемента, состоящая из объединения белковых структур, является важным компонентом иммунной системы, который участвует в воспалительных и аллергических реакциях. Регулирование данной системы происходит за счет ряда ферментов, среди которых – ингибитор С1. При дефиците этого фермента происходит неконтролируемая активация комплемента и массивный выброс веществ, вызывающих отек.
Первые признаки при отеке Квинке наследственного типа могут появляться еще в детском возрасте, но в большинстве случаев дебютируют в пубертатном периоде или в среднем возрасте. Развитию приступа зачастую предшествуют те или иные провоцирующие явления:
- инфекции;
- мощный эмоциональный стресс;
- хирургическая операция;
- травмы;
- прием каких-либо лекарственных препаратов.
Аллергический отек Квинке
Аллергия – самая распространенная причина, по которой возникает отек Квинке. При этом нередко недуг сочетается с прочими заболеваниями аллергического характера – поллинозом, бронхиальной астмой, крапивницей, атопическим дерматитом и пр. Если механизмом появления рассматриваемой патологии является аллергия, отек Квинке выступает своеобразной ответной реакцией на раздражитель. В качестве раздражающих факторов могут быть:
- пищевые продукты и добавки к ним (рыба, цитрусовые, мед, орехи, шоколад, ароматизаторы, красители, консерванты и пр.);
- пыльца;
- перья и пух птиц;
- шерсть животных;
- яд и слюна насекомых;
- комнатная пыль;
- средства бытовой химии;
- солнечное излучение;
- высокие или низкие температуры;
- лекарственные препараты и т.д.
Идиопатический отек Квинке
Выделяют также идиопатический ангионевротический отек, выяснить причину которого не удается. В таком случае приступы неадекватной реакции организма невозможно связать с какими-либо конкретными предшествующими факторами. Данную форму патологии многие специалисты называют самой опасной, т.к., не зная, что провоцирует отек, нельзя предотвратить его появление и устранить действие фактора-виновника.
Лечение
При развитии отека Квинке необходимо срочное оказание медицинской помощи, так как прогрессирования симптомов приводит к дальнейшему ухудшению самочувствия и представляет опасность для жизни и здоровья пациента
Поэтому важно распознать заболевание как можно раньше и принять необходимые меры. Лечение можно разделить на две основные группы: медикаментозное и немедикаментозное
Немедикаментозное лечение
Начинать следует всегда с немедикаментозных методов, так как именно их обеспечение может значительно облегчить состояние пациента.
Среди них:
- Удаление провоцирующего фактора, который выступил в качестве аллергена и привёл к развитию патологических симптомов.
- Если отек Квинке развился на фоне укуса насекомого или животного, то следует наложить жгут выше места укуса. Если в области раны остались части слюны или жало, то их необходимо удалить.
- Обеспечить свободное дыхание и улучшить доступ воздуха к дыхательным путям. Для этого обязательно удаляются такие предметы как ремни, галстуки и пояса. Одежду с верхней половины туловища желательно снять.
- Обеспечить доступ свежего воздуха в том помещении, где находится пациент.
Медикаментозные методы
Из медикаментозных средств первоначально используются:
- Препараты группы глюкокортикоидов, к ним относят раствор преднизолона или дексаметазона. Они снимают выраженность отека, уменьшают проницаемость сосудистой стенки и обеспечивают улучшение дыхания.
- Предложить пациенту обильное питье одновременно с сорбентами, для того, чтобы вывести аллергены и снять интоксикацию. Для этого можно использовать активированный уголь.
- Использовать капли, способствующие сужению сосудов в полости носа.
- Если имеется выраженная угроза для жизни пациента, то применяется раствор адреналина. Он способствует улучшению работы сердечно-сосудистой системы, поднятию артериального давления и притоку крови к жизненно-важным органам.

Лечение данными средствами проводится на догоспитальном этапе. Если рядом нет медицинского работника, то приём препарата следует проводить не в инъекционной форме, а употребляя внутрь: готовый раствор нанести под язык.Лечение в стационарных условиях – обязательный этап устранения отека Квинке. Состоит он из двух этапов. Это устранение проявлений заболевания и снижение выраженности симптомов, связанных с его появлением. К ним следует отнести:
- Введение преднизолона и адреналина.
- Для устранения шокового состояния, связанного с падением артериального давления вводятся кровезаменители, такие как физиологический раствор, глюкоза и так далее.
- Приём антигистаминных средств, уменьшающих реакцию на аллерген и мочегонных препаратов, повышающих не только выведению иммунных комплексов и антигенов, но ещё и жидкости, оказавшейся за пределами сосудистого русла.
При появлении отека Квинке следует немедленно обратиться к врачу и оказывать неотложную помощь, так как прогрессирование патологии является опасным для жизни.
Лечение (стационар)
ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ
Тактика лечения: смотрите амбулаторный уровень.
Немедикаментозное лечение: смотрите амбулаторный уровень.
Медикаментозное лечение
В остром периоде лечение начинается с внутривенного введения антигистаминного препарата старого поколения –хлоропирамин. Внутримышечно или внутривенно, взрослые 20-40 мг в сутки. Дети от 1 месяца до 1 года 5 мг в сутки; от 1 года до 6 лет: 10 мг в сутки; от 6 лет до 14 лет 10-20 мг в сутки. Суточная доза для детей не более 2 мг/кг/сутки. Внутрь, взрослые: 25 мг 3-4 раза в сутки, при необходимости увеличивают до 100 мг. Дети от 1 года до 6 лет: 6,25 мг 3 раза в сутки или 12,5 мг 2 раза в сутки (в растертом виде до порошка); от 6 до 14 лет: 12,5 мг 2-3 раза в сутки.
Глюкокортикостероиды системного действия (обладают противовоспалительным эффектом, снижают проницаемость сосудов): преднизолон от 0,5 до 1 мг/кг/ день перорально вводить в 1-2 разделенных дозах в течение 5-7 дней .
Необходимо обильное щелочное питье для улучшения микроциркуляции и выведения с организма аллергена – активированный уголь.
Активированный уголь – взрослым по 3-6 капсул, 3-4 раза в сутки за 1-2 часа до или после пищи или лекарственных средств.
Показано применение антигистаминных препаратов старого поколения при легкой степени: Хифенадин 25-50 мг 3-4 раза в день. Максимальная суточная доза составляет 200 мг. Длительность курса лечения 10-12 дней. При необходимости курс повторяют.
На 4-й день больной остается на поддерживающих дозах пролонгированных антигистаминных препаратов 2 поколения лоратадин, цетиризин — 10 мг внутрь один раз в день; дезлоратадин – 5 мг внутрь один раз в день.
Для стабилизации аллергического процесса показано применение стабилизатора клеточных мембран: Кетотифен взрослым, лицам пожилого возраста и детям старше 8 лет, по 1 капле 2 раза в сутки в нижний конъюнктивальный мешок каждые 12 часов.Курс лечения не менее 6 недель.
Ферментные препараты (панкреатин) – для уменьшения сенсибилизации к пищевым аллергенам.Детям. Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи. Взрослым. Первоначально 100 мг, которые должны быть приняты перед каждым приемом пищи.
При нарастании отеков по показаниям – мочегонные препараты (фуросемид первоначально 40 мг утром, поддерживание в дозе 20-40 мг в день) .
При значительной выраженности отека, локализации его в верхних дыхательных путях, ЖКТ, гипотонии необходимо введение 0.1% раствора адреналина 0.01 мг\кг подкожно, возможно повторное ведение адреналина через 20 минут.
Инфузия дезагрегантов и антикоагулянтов (гепарин) – улучшают микроциркуляцию .
При высеваний грибковой флоры – противогрибковые препараты: флуконазол,50-400 мг 1 раз в сутки в зависимости от степени риска развития грибковой инфекции. Нистатин взрослым и детям назначают по 100 000 ЕД 4 раза в сутки после еды. Длительность лечения 7 дней.(А при грибковом поражении).При поступлении в стационар с диагностической целью в ремиссии, все вышеизложенные мероприятия соответственно не проводятся. Проводятся только выявление причинно-значимого аллергена.
Хирургическое вмешательство: нет.
Другие виды лечения: не существует.
Показания для консультации специалистов: смотрите амбулаторный уровень.
Показания для перевода в отделение интенсивной терапии и реанимации: · состояния после эпизодаостановки дыхания и/или кровообращения.
Индикаторы эффективности лечения: смотрите амбулаторный уровень.
КЛАССИФИКАЦИЯ
Аллергический как проявление реакции I типа — сенсибилизации к лекарствам, пищевым продуктам, яду насекомых. Характерна чёткая связь с аллергеном, острое начало через 15–30 минут после контакта, быстрое развитие плотного, асимметричного и безболезненного отёка. Часто сочетается с крапивницей и может быть начальным проявлением анафилактического шока.
Псевдоаллергический как следствие прямого высвобождения гистамина под влиянием некоторых лекарственных препаратов (салицилаты, НПВС, ингибиторы АПФ, декстраны) и пищевых продуктов.
Комплементзависимый вследствие генетической предрасположенности.
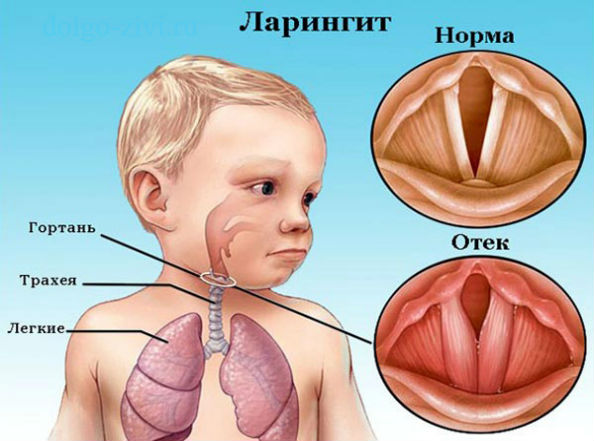
Идиопатический связан с травмой и сдавлением, переохлаждением и стрессом. Чаще всего страдают женщины молодого и среднего возраста. Характерны плотные тестообразные белёсые отёки без зуда, боли и гиперемии. Прогрессирует 48-72 часов с последующим самопроизвольным разрешением до четырёх суток. Идиопатический отёк гортани приводит к гибели на четвёртом десятилетии жизни, отёк слизистой ЖКТ имитирует «острый живот».
1. Вибрационный передается по аутосомно-доминантному типу. В раннем детстве проявляется резким кожным зудом и отёком через 1-2 мин после вибрации или длительного встряхивания. 2. Отёк от сдавления возникает в ближайшие 4 часа после травмы и длится до суток, с распространением на глубокие слои дермы, болезненностью, сочетание с крапивницей. 3. Отёк после физической нагрузки 4. Отёк холодовой характерен для женщин среднего возраста, с несильным зудом, часто устойчив к антигистаминным препаратам. Возможно развитие при коллагенозах и лимфопролиферативных процессах.
Стандартные методы лечения
Лечение НАО включает:
- Лекарственные препараты, такие как экаллантид или очищенный ингибитор C1.
- Свежезамороженная плазма.
- Препараты для предотвращения приступов в будущем.
Иногда отёк можно уменьшить с помощью некоторых лекарств, например, экаллантида или очищенного ингибитора С1 (который производят из крови человека). Однако эти препараты не всегда доступны. В таких случаях могут назначить свежезамороженную плазму или, в Европейском Союзе, транексамовую кислоту. Антигистаминные препараты и кортикостероиды неэффективны.
Обезболивающие, препараты для снятия тошноты (противорвотные препараты) и жидкости могут помочь облегчить симптомы.
— Экстренное лечение.
Иногда при внезапном отеке дыхательных путей и затруднении дыхания врачи должны восстановить проходимость дыхательных путей. Для этого они могут ввести адреналин подкожно или внутримышечно (для уменьшения отечности). Однако адреналин может не привести к быстрому или длительному снижению отека. После этого врачи могут ввести дыхательную трубку в трахею через рот или нос человека (интубация).
Иногда врачам приходится сделать небольшой надрез на коже над дыхательным горлом (трахеей), чтобы вставить дыхательную трубку.
— Препараты для предотвращения приступов.
Станозолол и даназол (синтетические мужские гормоны) могут помочь предотвратить последующие приступы. Эти препараты можно принимать за несколько дней до и после стоматологической или хирургической процедуры, которая может спровоцировать приступ. Или же их могут назначить для предотвращения приступов в долгосрочной перспективе.
Эти препараты при приеме внутрь могут стимулировать выработку большего количества ингибитора C1 организмом.
Поскольку эти препараты могут иметь побочные эффекты маскулинизации, при приеме женщинами в течение долгого периода времени их дозу уменьшают как можно скорее и как можно больше.
Ингибитор С1, при наличии, может назначаться за 1 час до стоматологических или хирургических процедур вместо станозолола или даназола.
Ангиоотёк: причины
Аллергологи выделяют широчайший спектр факторов, способных инициировать ангиоотёк. В одной трети случаев диагностируют его приобретённую форму, на долю наследственных ангиоотёков приходится около 25%. Что касается остальных случаев диагностирования, то установить причину их развития не удаётся. Согласно статистическим медицинским данным, проблема встречается у 20%, причём в половине случаев – вместе с дерматозом.
Ангиоотёк развивается вследствие аномальных изменений в комплексе сложных белков, присутствующих в крови, а также сбоя ряда других физиологических процессов. Причина – дефицит или плохая активность ингибитора C1, что, в свою очередь, может быть спровоцировано следующими факторами:
- Генетическая предрасположенность – врождённый ангиоотёк возникает из-за мутаций гена и передаётся по наследству;
- Аутоимунные патологические заболевания и аллергические реакции, приводящие к деструкции ингибитора С1;
- Лимфомы злокачественной этиологии, характеризующиеся интенсивным развитием лимфоцитов.
Приобретённый ангиоотёк Квинке развивается после того, как в организм попал аллерген в виде фармакологического препарата, пищевого продукта или яда насекомого. В результате у пострадавшего развивается острый аллергический ангиоотёк, сопровождающийся повышением проницаемости кровеносных сосудов, находящихся под слизистой и в подкожно-жировой клетчатке.
Диагностика ангиоотёка Квинке
Лечение ангиоотёка требует его предварительной правильной диагностики. Последняя может быть затруднена из-за разнообразия этиологических факторов и клинических проявлений. Для того, чтобы правильно поставить диагноз, специалисты ЦЭЛТ:
- Проводят опрос больного и осматривают его, собирают анамнез;
- Назначают лабораторные исследования, направленные на определение уровня ингибитора С1 в крови;
- Проводят ряд дополнительных диагностических исследований, направленных на определение состояния бронхов и органов грудной клетки при вовлечении в процесс дыхательного тракта.
Наши врачи
Орлова Татьяна Владимировна
Врач — аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 36 лет
Записаться на прием
Шундева Оксана Вениаминовна
Врач-аллерголог, врач высшей категории
Стаж 37 лет
Записаться на прием
Ангиоотёк Квинке: лечение
Тактика лечения ангиоотёка разрабатывается нашими специалистами на основании результатов диагностики и индивидуальных показаний пациента. Прежде всего нужно устранить угрозу для жизни пациента, если она имеется. Для этого приводят в норму проходимость его дыхательных путей, используя различные способы. При аллергическом ангиоотёке устраняют аллерген, делают инъекции глюкокортикоидов и антигистаминов. По показаниям в просвет трахеи вводят трубку, обеспечивающую её проходимость и позволяющую вентилировать лёгкие. Ещё один эффективный способ – внутривенное капельное введение соответствующих растворов.
Хороших результатов при позволяет достичь переливание донорской плазмы, содержащей ингибитор С1. Таким образом облегчают состояние больных с врождённым ангиоотёком. Применяя андрогены, врачи стимулируют выработку эстеразы С1 в печёночных клетках, уменьшая клинические проявления и сводя к минимуму риск рецидива в будущем. Однако, данная методика не доступна для пациентов детского возраста, беременных и кормящих женщин, а также мужчин, страдающих от новообразований простаты злокачественной природы. Им назначают приём аминокапроновой кислоты.
В отделении аллергологии ЦЭЛТ приём ведут врачи высшей категории, имеющие опыт практической работы более 35-ти лет. В их распоряжении имеется всё необходимое для точной постановки диагноза, устранения угрозы жизни и здоровью пациента, а также облегчения его состояния. Специально для Вас они разработают профилактические мероприятия, которые исключат вероятность развития ангиоотёка в будещем.
Пройдите диагностику и лечение ангиоотёка Квинке в ЦЭЛТ!
Лечение в домашних условиях
Лечение отека Квинке вне острой стадии в домашних условиях предусматривает:
- Полное исключение контакта больного с установленным аллергеном, если причиной отека развивается по типу аллергической реакции с симптомами крапивницы.
- Короткие курсы гормонов, временно «блокирующих» реакции иммунной системы, Преднизолон, Дексазон, Дексаметазон. Преднизолон. Взрослым — до 300 мг, новорожденным высчитывают дозу по формуле 2 – 3 мг на кг массы тела малыша, детям старше года и школьникам от 7 лет в той же дозировке. Дексаметазон взрослым — 60 – 80 мг, маленьким больным — в строго рассчитанной дозировке по весу: 0,02776 – 0,16665 мг на килограмм.
- Препараты для укрепления нервной системы (кальций, аскорбиновая кислота).
- Витаминные комплексы, Аскорутин для снижения проницаемости сосудов, гаммаглобулины.
- Использование средств-блокаторов Н1-рецепторов гистамина (противоаллергических) для снижения восприимчивости к аллергену и блокирования дальнейшей продукции гистамина. В начальном периоде применяют Супрастин, Димедрол, Пипольфен, Тавегил внутримышечно, переходя на применение антиаллергических средств в таблетках Зиртек, Кетотифен, Терфенадин, Астемизол, Фексофенадин, Лоратадин, Акривастин, Цетиризин.
При этом:
- Супрастин: взрослым в среднем 40 – 60 мг с учетом того, что доза на килограмм массы тела не может быть выше 2 мг. Детям: 1 – 12 месяца: 5 мг; от 12 месяцев до 6 лет: 10 мг; от 6 до 14: 10 – 20 мг.
- Кетотифен (кроме беременных женщин) показан, как действенное противоаллергическое средство при сочетании отека и спазма бронхов, часто возникающего при отеке у больных астмой или обструкцией (непроходимостью) дыхательных путей. Взрослым 1 – 2 мг 2 утром и вечером. Детям от 3 лет — по 1 мг (5 мл сиропа); от полугода до 3 лет — по 0,5 мг (2,5 мл) утром и вечером. Лечение проводят в течение 2 – 4 месяцев.
При отеке на фоне зудящих высыпаний и волдырей дополнительно используют:
- Ранитидин, Циметидин, Фамотидин – препараты, подавляющие гистаминные H2-рецепторы;
- так называемые блокаторы кальциевых каналов (20 – 60 мг Нифедипина в сутки);
- антагонисты лейкотриеновых рецепторов (Монтелукаст, 10 мг в день).
В терапии наследственного ангионевротического отека имеются существенные отличия от стандартной схемы лечения отека Квинке. Совершенно бесполезны кортикостероиды и противоаллергиеские средства, которые не помогут больному, а неправильное лечение своевременно не выявленного ангиоотека наследственного происхождения чаще всего приводит к гибели пациента.
Основная помощь нацелена на восполнение дефицита и усиление продукции С-1 ингибитора. В большинстве случаев используют:
- вливание плазмы;
- внутривенное введение транексамовой или аминокапроновой кислоты;
- Даназол в суточной дозировке 800 мг, Станозолол 12 мг;
- для длительной профилактики назначают е-аминокапроновую кислоту в суточной дозе 1 – 4 грамма при регулярном отслеживании свертываемости крови (дважды в месяц). Даназол по 100 – 600 мг в сутки.
Механизм развития неаллергического состояния
Неаллергическое состояние отека связано с нарушением работы комплементарной системы (компонент иммунной системы, состоящий из белковых структур). Она участвует в ответе организма против внедрения чужеродных агентов, а также в воспалительных реакциях и аллергии. Благодаря активности системы комплемента осуществляется расширение просвета сосуда и увеличение его проницаемости, что влияет на усиление выхода жидкости в межтканевую часть и появление отека.
Регулируется эта система специфическим ферментом – ингибитором С1. Под его воздействием активность комплемента снижается, и наоборот, при его недостатке возникает ее усиленное действие. С помощью научных исследований доказано, что именно недостаток ингибитора С1 является причиной неаллергического ангионевротического отека.
Последовательность развития аллергического ангионевротического отека:
- Первичное попадание аллергена в несенсибилизированный организм.
- Выработка специфических иммуноглобулинов против этого антигена.
- Повторное попадание аллергена в сенсибилизированный организм.
- Массивный запуск имеющихся иммуноглобулинов.
- Высвобождение огромного количества медиаторов воспаления.
- Возникновение отека.
Причины отека Квинке
Главной причиной отека является действие аллергенов:
-
пищевых;
-
лекарственных;
-
пыльцевых;
-
аллергенов насекомых;
-
химических веществ;
-
шерсти животных.
Реже отек развивается под действием физических факторов (механических, вибрационных, температурных), инфекции или при хронических заболеваниях (эндокринологических и других).
Существует наследственная форма ангионевротического отека с другим механизмом развития; с этим состоянием чаще сталкиваются молодые мужчины. Оно отличается от отека Квинке временем развития симптомов (несколько часов), отсутствием крапивницы и эффекта от приема противоаллергических средств.
Профилактика отека Квинке
Поскольку отек Квинке по своему происхождению является аллергическим заболеванием в качестве профилактики следует:
- полностью избегать контакт с аллергенами, если необходимо человеку следует переехать в более безопасный для жизни, экологически чистый район;
- соблюдать диетические рекомендации с употреблением гипоаллергенных продуктов питания;
- если заболевание связано с наследственной предрасположенностью, больные должны свести к минимуму травматические повреждения избегать проведение хирургических вмешательств;
- при особой необходимости больным назначается постоянный приём гормональных препаратов.
Наследственная форма [ править | править код ]
Выделяется особая форма: наследственный ангионевротический отёк, связанный с недостаточностью С1-ингибитора системы комплемента. Чаще болеют мужчины, характерен семейный анамнез, развитие отёка провоцируется микротравмами и стрессом. Часто развивается отёк гортани. Лечится заболевание по другим принципам, нежели аллергический отёк. Перед хирургическими вмешательствами необходимо принимать профилактические меры.
Примечание. Эту рубрику следует использовать при кодировании по единичной причине как первичный код для идентификации неблагоприятных эффектов, не классифицированных в других рубриках, вызванных неизвестной, неопределенной или неточно обозначенной причиной. При множественном кодировании эту рубрику можно использовать как дополнительный код для идентификации воздействия состояний, классифицированных в других рубриках.
Исключены: осложнения, вызванные хирургическим и терапевтическим вмешательством НКДР (T80-T88)
Исключены:
- бактериальное пищевое отравление (A05.-)
- дерматит как реакция на пищу (L27.2)
- дерматит как реакция на пищу при попадании на кожу (L23.6, L24.6, L25.4)
Аллергический шок БДУ
Анафилактическая реакция БДУ
Исключены: анафилактический шок вследствие:
- патологической реакции на адекватно назначенное и правильно принятое лекарственное средство (T88.6)
- патологической реакции на пищу (T78.0)
- введение сыворотки (T80.5)
Исключены:
- крапивница (D50.-)
- крапивница сывороточная (T80.6)
Аллергическая реакция БДУ
Повышенная чувствительность БДУ
Исключены:
- аллергическая реакция БДУ на адекватно назначенное и правильно введенное лекарственное средство (T88.7)
- уточненный тип аллергической реакции, такой как:
- аллергический гастроэнтерит и колит (K52.2)
- дерматит (L23-L25, L27.-)
- сенная лихорадка (J30.1)
Исключена: неблагоприятная реакция, вызванная хирургическим и терапевтическим вмешательством БДУ (T88.9)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней
10-го пересмотра (МКБ-10 ) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10
внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ
— без других указаний.
НКДР
— не классифицированный(ая)(ое) в других рубриках.
†
— код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
*
— факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Ангионевротический отек — опасная реакция для жизни человека, которая может привести к летальному исходу. Почему у человека может возникнуть отек лица, губ, языка и другие ангиневротические нарушения, читайте в статье.
Другие заболевания из группы Болезни зубов и полости рта:
| Абразивный преканцерозный хейлит Манганотти |
| Абсцесс в области лица |
| Аденофлегмона |
| Адентия частичная или полная |
| Актинический и метеорологический хейлиты |
| Актиномикоз челюстно-лицевой области |
| Аллергические заболевания полости рта |
| Аллергические стоматиты |
| Альвеолит |
| Анафилактический шок |
| Аномалии развития, прорезывания зубов, изменение их цвета |
| Аномалии размеров и формы зубов (макродентия и микродентия) |
| Артроз височно-нижнечелюстного сустава |
| Атопический хейлит |
| Болезнь Бехчета полости рта |
| Болезнь Боуэна |
| Бородавчатый предрак |
| ВИЧ-инфекция в полости рта |
| Влияние острых распираторных вирусных инфекций на полость рта |
| Воспаление пульпы зуба |
| Воспалительный инфильтрат |
| Вывихи нижней челюсти |
| Гальваноз |
| Гематогенный остеомиелит |
| Герпетиформный дерматит Дюринга |
| Герпетическая ангина |
| Гингивит |
| Гинеродонтия (Скученность. Персистентные молочные зубы) |
| Гиперестезия зубов |
| Гиперпластический остеомиелит |
| Гиповитаминозы полости рта |
| Гипоплазия |
| Гландулярный хейлит |
| Глубокое резцовое перекрытие, глубокий прикус, глубокий травмирующий прикус |
| Десквамативный глоссит |
| Дефекты верхней челюсти и неба |
| Дефекты и деформации губ и подбородочного отдела |
| Дефекты лица |
| Дефекты нижней челюсти |
| Диастема |
| Дистальный прикус (верхняя макрогнатия, прогнатия) |
| Заболевание пародонта |
| Заболевания твердых тканей зубов |
| Злокачественные опухоли вехней челюсти |
| Злокачественные опухоли нижней челюсти |
| Злокачественные опухоли слизистой оболочки и органов полости рта |
| Зубной налет |
| Зубные отложения |
| Изменения слизистой оболочки рта при диффузных болезнях соединительной ткани |
| Изменения слизистой оболочки рта при заболеваниях желудочнокишечного тракта |
| Изменения слизистой оболочки рта при заболеваниях кроветворной системы |
| Изменения слизистой оболочки рта при заболеваниях нервной системы |
| Изменения слизистой оболочки рта при сердечно-сосудистых заболеваниях |
| Изменения слизистой оболочки рта при эндокринных заболеваниях |
| Калькулезный сиалоаденит (слюннокаменная болезнь) |
| Кандидоз |
| Кандидоз полости рта |
| Кариес зубов |
| Кератоакантома губы и слизистой рта |
| Кислотный некроз зубов |
| Клиновидный дефект (истирание) |
| Кожный рог губы |
| Компьютерный некроз |
| Контактный аллергический хейлит |
| Красная волчанка |
| Красный плоский лишай |
| Лекарственная аллергия |
| Макрохейлит |
| Медикаментозные и токсические нарушения развития твердых тканей зуба |
| Мезиальный прикус (истинная и ложная прогения, прогеническое соотношение передних зубов) |
| Многоформная экссудативная эритема полости рта |
| Нарушение вкуса (dysgeusia) |
| Нарушение саливации (слюноотделение) |
| Некроз твердых тканей зубов |
| Ограниченный предраковый гиперкератоз красной каймы губ |
| Одонтогенный гайморит у детей |
| Опоясывающий герпес |
| Опухоли слюнных желез |
| Острый периостит |
| Острый гнойный (абсцедирующий) лимфаденит |
| Острый неспецифический сиалоаденит |
| Острый остемиелит |
| Острый остит |
| Острый серозный лимфаденит |
| Открытый прикус |
| Очагово-обусловленные заболевания полости рта |
| Пародонтит |
| Пародонтиты |
| Пародонтоз десен |
| Патологическая стираемость зубов |
| Пемфигоид (неакантолитическая пузырчатка) |
| Перекрестный прикус |
| Перикоронарит |
| Периодонтит |
| Пигментация зубов и налеты |
| Повреждения челюстно-лицевой области |
| Полная вторичная адентия |
| Предопухлевые состояния (предраки) |
| Простой (обычный) герпес |
| Пузырчатка истинная (акантолитическая) |
| Пульпит |
| Радиационный (постлучевой) некроз |
| Регионарные метастазы злокачественных опухолей челюстно-лицевой области |
| Ретенция |
| Рецидивирующий афтозный стоматит полости рта |
| Ромбовидный глоссит |
| Синдром Шегрена (синдром сухости) полости рта |
| Сифилис полости рта |
| Складчатый (скротальный, бороздчатый) язык |
| Стирание твердых тканей зуба |
| Токсикоаллергические поражения полости рта |
| Токсический стоматит при пользовании акриловыми протезами |
| Токсический стоматит при пользовании металлическими зубными протезами |
| Травматические повреждения зубов |
| Травматические поражения слизистой оболочки рта |
| Туберкулез полости рта |
| Туберкулез челюстно-лицевой области |
| Формирование неполноценного дентина |
| Формирование неполноценной эмали |
| Хронический остеомиелит |
| Хронический остит |
| Хронический неспецифический сиалоаденит |
| Хронический периостит |
| Хронический рецидивирующий герпес (herpes chronicus recidivans) |
| Частичная адентия (частичное отсутствие зубов) |
| Частичная вторичная адентия, осложненная феноменом Попова — Годона |
| Черный («волосатый») язык |
| Экзематозный хейлит |
| Экзогенные интоксикации полости рта |
| Эксфолиативный хейлит |
| Эндемический флюороз зубов |
| Эпидемический паротит у детей |
| Эрозия зубов |
| Язвенно-некротический стоматит Венсана |
| Ящур |