Метод радиочастотной абляции рча: показания к проведению, подготовка и реабилитация
Содержание:
Преимущества РЧА
Эффективность РЧА при фибрилляции предсердий доказана многими успешными случаями восстановления сердечного ритма. Процедура значительно легче переносится, чем открытое хирургическое вмешательство, и имеет ряд преимуществ перед ним:
- Радиочастотная абляция легко переносится и не требует длительного восстановления.
- РЧА является малоинвазивной операцией, в ходе которой врач сделает лишь маленький надрез в области бедра.
Никаких шрамов после нее не остается, а прокол со временем полностью заживет, не оставляя рубцов. При открытом вмешательстве разрезается обширная часть грудной клетки. У пациента останутся огромные шрамы на всю жизнь.
Абляция проходит фактически безболезненно.
Незначительно сдавливающие ощущение в груди возникают лишь в ходе процедуры, а затем полностью пропадают. Использовать анальгетики нет необходимости.
Открытые операции на сердце не вызывают дискомфорта, но после их завершения пациента мучает острая боль. Для ее купирования придется принимать длительное время сильнодействующие препараты.
Возможные последствия и осложнения
Осложнения часто возможны у людей, которые больны:
- Плохой свёртываемостью крови;
- Сахарным диабетом;
- Часто риску возникновения осложнения подвергаются пожилые люди, в особенности достигшие 70-летнего возраста.
Осложнения наблюдаются в виде:
- В том месте, где была проколота артерия, возникает течение крови;
- Повреждения стенок сосудов вследствие движения проводника или катетера;
- Образования тромба;
- Сужается просвет вен в лёгких;
- Нарушается ритм сердца и ухудшается аритмия, что ведёт к имплантированию водителя ритма.
- Происходит дисфункция в работе почек.
Возможные осложнения:
- эндокардит – воспалительный процесс во внутренней сердечной полости;
- образование тромбов из-за нарушения целостности сосудов;
- сбои в сердечном ритме;
- прободение зондом, катетером сердечной стенки, артерии;
- стеноз вен;
- нарушения функций почек.
Негативные последствия операции чаще возникают у людей с хроническими заболеваниями, диабетом, плохой свёртываемостью крови, при несоблюдении правил предоперационной подготовки, нарушении рекомендаций врача во время реабилитации.
Радиочастотная абляция относится к наименее опасным операциям на сердце, что снижает риск возникновения осложнений к минимуму. Их появление наблюдается у пациентов с плохой свертываемостью крови, страдающих от сахарного диабета декомпенсированного типа, а также находящихся в возрасте старше 60 лет.
Наиболее распространенными осложнениями, которые могут проявиться как непосредственно после операции, так и через некоторое время, являются:
- кровотечения в месте хирургического вмешательства;
- появление новых симптомов аритмии;
- механическое травмирование стенки сосуда при прохождении катетера;
- закупорка сосуда тромбом;
- сужение легочных вен;
- развитие почечной недостаточности.
Направление лечения зависит от происхождения осложнений. При возобновлении сбоев в сердечном ритме назначается новое РЧА, другой тип вмешательства или установка кардиостимулятора.
Можно наблюдать и гематомы в области проведения пункции. Еще один тип осложнений – аллергические реакции на контрастные вещества, которые используют при рентгенологическом контроле. При катетерных манипуляциях существует риск возникновения инфекции. Несмотря на все это, существует и ряд несомненных достоинств, которыми характеризуется радиочастотная абляция сердца. Отзывы пациентов свидетельствуют о малой травматичности процедуры, коротких сроках проведения операции, небольшом восстановительном периоде.
Далее диагностируют деятельность пучка Гиса, многократно переставляя электроды и воздействуя далее током высокой частоты при температуре 40-60°С. Цель – деструкция очага, который генерирует патологические электроимпульсы, что приводят к тахикардии. Временное стимулирование правого желудочка эндокардиальными электродами необходимо для получения полной искусственной АВ-блокады. Если полученный эффект будет стабильным, РЧ-абляцию завершают и вживляют постоянный водитель ритма (при необходимости).
Если применялся Варфарин, нужно мониторировать МНО для определения эффективности терапии данным препаратом или попросить врача назначить более современные антикоагулянты, не требующие постоянного контроля в лаборатории.
Вероятные осложнения сразу после РЧА могут проявляться:
- кровотечением в области введения катетера;
- нарушением целостности сосудов во время продвижения катетера;
- нарушением целостности тканей мышцы сердца при абляции;
- сбоями в работе электросистемы сердца, что усугубляют нарушение ритма сердца и требуют установки кардиостимулятора;
- формированием тромбов и распространением их по сосудам крови, что может закончиться летальным исходом;
- стенозом (сужением просвета) вен легких;
- повреждением почек красителем, что применяется при РЧА.
Данные осложнения могут случиться у диабетиков при нарушении свертываемости крови или после 75 лет. Если после операции пациент долгое время ощущает давление в месте разреза, он должен обратиться к врачу.
Методика проведения
Пациента для выполнения операции отправляют в операционную натощак, в состоянии слегка седатированного состояния. Районы предполагаемых пункций тщательно обрабатывают и накрывают стерильным бельем. Проводку катетеров всегда производят с использованием чрескожных техник. Для пункции применяют, как правило, бедренные вены, а также артерии подключичной и югулярной областей.
Врачи производят пункцию вены с помощью иглы. Далее по проводнику вводят интродьюсер, а затем катетер в соответствующую сердечную камеру. После этого его подключают к соединительной коробке, переносящей электрический сигнал от электродов к записывающему устройству, что стимулирующему импульсу от ЭКС дает возможность достигать поверхности разных камер органа. Затем выполняется ЭФИ сердца.
Электрические сигналы, которые получаются от эндокардиальной поверхности, фильтруются, а вместе с тем усиливаются и отображаются на мониторе компьютера. Программируемый ЭКС наделен способностью для программируемой и постоянной стимуляции, регулировки амплитуды и продолжительности импульса.
При проведении радиочастотной катетерной абляции сердца больной может ощутить дискомфорт в районе грудной клетки, не исключены сердцебиение и небольшая болезненность. Ощущения, появляющиеся на фоне проведения ЭФИ, в форме сердечных перебоев, секундной остановки, замедления или ускорения ритма, служат результатом работы доктора, то есть с помощью электрического импульса, подаваемого непосредственно в орган, врачом полностью контролируется сердцебиение и провоцируются приступы такового.
В рамках обнаружения аритмогенных районов (дополнительных желудочковых соединений) на них воздействуют посредством радиочастотной энергией с помощью терапевтического электрода. После этого обязательно примерно через двадцать минут проводится еще раз ЭФИ для оценивания эффективности воздействия. В том случае, если электрофизиологический показатель удовлетворяет доктора, операция заканчивается. Катетеры удаляются. На место пункций накладывается давящая повязка.

Больного переводят в отделение, и ему назначается постельный режим в положении лежа на спине в течение нескольких часов (в некоторых случаях на это уходят одни стуки) в целях предупреждения кровотечения из района пункции. Наблюдение в рамках стационара происходит от одного дня.
Радиочастотная катетерная абляция сердца
Радиочастотная катетерная абляция сердца (РЧА) — малоинвазивная хирургическая операция, по устранению патологических очагов проведения импульса в сердечной мышце, при этом для реализации данной операции используются специальные катетеры.
РЧА — одна из новейших методик малоинвазивной хирургии, развитие ее началось в конце 80-ых годов прошлого столетия. По сути, РЧА сердца проводиться посредством небольшого укола – интродьюсеры, проводящие электроды для проведения процедуры, проходит по артерии, что дает возможность проделать нужные манипуляции без непосредственного вскрытия грудной клетки.
Радиочастотная абляция сердца представляет собой особую процедуру, при которой специальный лазер прижигает крошечный участок сердца для создания искусственной АВ-блокады и лечения аритмии. Прижигание проводиться при температуре от 40 до 60 градусов по Цельсию, но пациент боли не испытывает, так как прижигание проводится аккуратно и быстро, а в месте введения инструмента используется местный наркоз.
Пациенту даются и седативные средства. Перед проведением процедуры проводится электрофизиологическое исследование: опираясь на его данные, врачи определяют, какой участок нужно прижечь. С помощью электрических импульсов кардиохирург вызывает у пациента приступ аритмии, чтобы обнаружить участок.
Из которого идут патологические импульсы. При этом у пациента могут возникать неприятные ощущения перебоев в сердцебиении, но у врачей все находится под контролем.
После прижигания ЭФИ проводится заново, так врач оценивает, пропали ли патологические сигналы. Если результат достигнут, электроды выводят. В целом, операция занимает от 1,5 до 6 часов.
Как отмечают больные, самые неприятные ощущения появляются при вводе и вводе иглы, поэтому заранее стоит психологически себя подготовить к дискомфорту.
Принцип операции заключается в следующем:
- Производится пункция кровеносного сосуда.
Он выбирается в зависимости от того в каком отделе сердца обнаружен патологический очаг импульса, так, если патология в правом отделе, то пунктируется бедренная или подключичная (иногда яремная) вена, если патология в левом отделе, то пунктируется бедренная, лучевая или сонная артерия.
Проведение гибкого катетера и проводника. По предварительно пропунктированному сосуду проводится специальный катетер, в котором содержится проводник. Данный проводник под контролем рентгеновского излучения проводится в тот отдел сердца, где выявлен очаг. Выявление тканей с патологическим проведением импульсов.
Далее хирург по определенной методике находит конкретные волокна, которые и являются виновниками мерцательной аритмии.
Делается это для того, чтобы не повредить другие (нужные) волокна, и определить все патологические участки, чтобы в будущем не возникал рецидив мерцания. Процесс проведения абляции сердца. Абляция — в переводе с латинского, означает отнятие, т.е. с помощью определенных мероприятий (в данном случае электрического тока) мы отнимаем функцию не нужных волокон в сердечной мышце, которые и вызывают мерцательную аритмию. Проверка все ли волокна потеряли функцию. После того как абляция сердца выявленных волокон проведена, хирург вновь проверяет есть ли еще патологические импульсы, это делается опять же для того, чтобы в будущем избежать рецидивов заболевания. Извлечение проводника и катетера. Если новых патологических волокон не обнаружено хирург извлекает катетер и накладывает давящую повязку на место пункции, чтобы избежать «надувание» гематомы или кровотечения
Важно отметить, что вся операция проводится не вслепую, а под рентгеновской картинкой, что исключает (насколько это возможно) непредвиденных обстоятельств
Как проводится радиочастотная абляция вен?
Радиочастотная облитерация проводится под местным наркозом. Её этапы:
- Прокол кожного покрова, введение в поражённый кровеносный сосуд радиоволнового катетера, его доведение под контролем УЗИ до области, в которой вена разветвляется на глубокую и поверхностную;
- Создание так называемой «водной перины», которая обезболивает и защищает здоровые окружающие ткани от теплового воздействия;
- Автоматический подбор радиочастотным генератором мощности воздействия на стенку сосуда и подача волн к катетеру;
- Продвижение волновода по поражённой вене и её обработка с выведением на монитор информации о ходе процедуры;
- Дезинфекция области прокола, накладывание марлевой повязки, надевание компрессионного трикотажа.
Результативность радиочастотной абляции вен
Хотя радиочастотная абляция (РЧА) вен нижних конечностей признана самым эффективным и качественным методом лечения варикоза, она не исключает возможного рецидива заболевания. Ни один из современных методов не даст полного излечения от хронической венозной недостаточности. Однако развитие рецидива после радиочастотного «заваривания» магистральных вен на сегодняшний день практически невозможно.
Пациенты, которым была проведена радиочастотная абляция (РЧА), отзывы которых размещены в интернет-сети и на нашем сайте, довольны результатами операции
Больные отмечают, что их образ жизни и двигательный режим практически не менялся во время реабилитационного периода, а это очень важно в наше время. Радиочастотная абляция (РЧА) вен, цена которой вполне доступна, является самым эффективным, безопасным и быстрым способом лечения варикоза во всем мире
Высококвалифицированный персонал нашей клиники и качественное оборудование для проведения РЧА являются гарантом прекрасного результата.
Противопоказания
РЧА при мерцательной аритмии проводится часто, так как этот вид заболевания считается наиболее опасным для жизни.
Можно ли делать прижигание при аритмии всем пациентам? Этот вопрос интересует многих людей, которые страдают от проблем с сердцем и не желают ложиться на стол под хирургический скальпель. Существует довольно много противопоказаний для проведения этой процедуры. РЧА не проводится людям с:
- инфекционными заболеваниями различной тяжести;
- заболеваниями дыхательной системы и почек;
- наличием тромбов в области сердца и его полости;
- анемией;
- гипокалемией;
- аллергическими реакциями на йод;
- нестабильной стенокардией на протяжении месяца;
- инфарктом миокарда в тяжелой форме.
Перед РЧА следует тщательно обследоваться и подойти к предоперационному периоду со всей серьезностью.
Не назначают проведение радиочастотной операции сердца, если человек страдает от:
- Острой формы инфекционных процессов;
- Острой формы инфаркта в отделе миокарда сердца;
- Анемийных, эндокардитных заболеваний;
- Поражения большой области сердца вследствие инфаркта с появлением некротических зон;
- Серьёзных болезней внутренних органов и систем;
- Развития декомпенсированной недостаточности сердца;
- Развития в тяжёлой степени гипотонического и гипертонического состояния сосудов;
- Стенокардии, развивающейся в затяжной и нестабильной степени;
- Развития аневризма в области ЛЖС.
Кроме того, операция противопоказана вследствие:
- Наличия тромбов в области сердечных камер;
- Дисбаланса электролитических веществ кровеносной системы;
- Аллергической реакции при введении контрастного препарата;
- Ухудшения общего самочувствия пациентов.
Показаниями к операции являются:
- тахикардия АВ-узлового реципрокного типа;
- чрезмерное разрастание сердца;
- мерцание предсердий;
- тахикардия желудочков;
- врожденный синдром WPW.
Восстановление сердечного ритма током имеет ряд противопоказаний. Наличие несовместимых с операцией состояний выявляется перед ее проведением.
РЧА не назначается при:
- недостаточной свертываемости крови;
- хронической гипертензии;
- заболеваниях органов дыхательной системы;
- индивидуальной непереносимости йода, проявляющейся аллергическими реакциями;
- почечной недостаточности;
- анемии;
- эндокардите;
- декомпенсации сердечной недостаточности;
- выраженной гипокалиемии и острой интоксикации гликозидами.
Сердце является одним из самых важных органов в нашем организме. Любые нарушения в его работе способны существенно ухудшить качество жизни человека, а то и вовсе привести к летальному исходу. Нередко у пациентов встречается нарушение сердечного ритма – аритмия. При таком заболевании успешно применяется радиочастотная абляция сердца.
Данный метод широко применяется при наличии таких заболеваний, как тахикардия желудочковая и наджелудочковая, мерцательная аритмия, сердечная недостаточность, фибрилляция предсердий, при которой они имеют один ритм, а желудочки другой. Также радиочастотная абляция сердца проводится при снижении сердечного выброса, увеличении сердца. Применяют данный метод при недостаточной эффективности медикаментозного лечения или когда имеются ограничения к его использованию.
Но каждое оперативное вмешательство имеет свои противопоказания. Не является исключением и радиочастотная абляция сердца. Отзывы специалистов говорят о том, что ее проведение нежелательно при тяжелом состоянии пациента, наличии воспалительных процессов в сердце, нарушениях в работе почек и довольно низком уровне гемоглобина в крови.
Радиочастотная абляция сердца не является процедурой, которую по желанию может выбрать пациент для своего лечения. Врач решает, когда именно следует применять эту операцию. Показания для ее проведения:
- неудовлетворительные результаты при использовании медикаментозного лечения;
- появление побочных эффектов при приеме лекарственных препаратов;
- очень большая вероятность неожиданной остановки сердца.
А еще советуем прочитать: Сцинтиграфия миокарда с нагрузкой
Процедура катетерной абляции имеет множество противопоказаний. К ним относятся:
- постоянно повышенная температура тела;
- постоянная гипертония;
- проблемы с легкими;
- сильная чувствительность к йоду;
- недостаточность почек;
- плохое свертывание крови.
Этапы проведения процедуры радиочастотной абляции
Вся процедура проходит под контролем дуплексного ультразвукового сканирования. Пациенту в положении стоя маркируют варикозную вену.
После дезинфицирующей обработки производится пункция нижнего сегмента поврежденной варикозом вены и вводится катетер, с помощью которого и будет осуществляться радиочастотная абляция (РЧА) вен нижних конечностей. Цена за процедуру в связи с использованием одноразового катетера немного повышается.
1 этап Радиочастотной абляции — ведение в варикозную вену радиочастотного катетера
Катетер продвигается по вене до верхнего сегмента, то есть до места впадения вены в глубокую венозную систему. На конце катетера имеется радиочастотный элемент длиной 7 см, который и будет передавать волны высокой частоты.
2 этап Радиочастотной абляции — проведение тумесцентной анестезии
Далее проводится местная анестезия. При этом достигается практически полное обезболивание. Отграничение вены от близлежащих тканей осуществляется благодаря тумесцентной анестезии — «водной подушке».
3 этап Радиочастотной абляции — обработка радиочастотными волнами варикозной вены
Далее запускается генератор, в течение 20 секунд происходит обработка радиочастотными волнами данного участка. Радиочастотная абляция (РЧА) нижней конечности происходит поэтапно. Используя отметки на радиочастотном катетере, проводящий РЧА специалист вытаскивает катетер на 7 см и вновь запускает генератор. Стоит отметить, что аппарат работает в автоматическом режиме, самостоятельно настраивая уровень мощности воздействия в зависимости от температуры внутри вены. Длительность воздействия также определяется автоматически. При этом отсутствует возможность влияния «человеческого фактора», так как врач следит лишь за продвижением катетера по вене и не определяет настройки. Все проходит в автоматическом режиме.
4 этап Радиочастотной абляции — извлечение радиочастотного катетера
Так проводится радиочастотная абляция (РЧА) вен нижних конечностей. Видео, демонстрирующие ход этой операции, доказывают сравнительную простоту данного метода. При этом вся операция длится около 30-40 минут. По окончании процедуры больной сразу надевает компрессионный трикотаж. В течение нескольких недель на месте проблемной вены формируется соединительнотканный тяж.
Практически во всех случаях РЧА дополняется минифлебэктомией по Варади или склеротерапией притоковых (поверхностных) вен. Вопрос о применении того или иного дополнительного метода лечения решает специалист, которым будет проводиться радиочастотная абляция (РЧА). Цена в большей степени обусловлена объемом радиочастотного воздействия и выбором дополнительного метода для достижения максимальной эффективности. Внешние изменения происходят сразу после того, как проведена радиочастотная абляция (РЧА) вен нижних конечностей. Фото до и после процедуры наглядно показывают эффективность этой методики лечения.
История
Катетеры были впервые использованы для внутрисердечной стимуляции и записи электрической активности еще в конце 60-х годов прошлого века. На тот момент для лечения стойких форм нарушения ритма применялись хирургические манипуляции, например удаление аритмогенного очага при предсердной тахикардии или крио-хирургия АВ узла при резистентной желудочковой тахикардии. В 1967 году два известных доктора Дюрер и Кумель описали возможность индукции тахиаритмии, используя запрограммированную электрическую стимуляцию. На тот момент, благодаря внутрисердечной катетеризации удавалось оценить особенности электрических процессов, протекающих в миокарде, что позволило выполнять такую процедуру, как эпикардиальное картирование.
В 1981 году концепция была впервые использована на практике, но произошло это случайным образом. Доктор Гонзалес описал клинический случай, в котором пациенту проводили электрофизиологическое исследование после дефибрилляции, но возник контакт между электродом дефибриллятора и электродом катетера, что спровоцировало появление высоковольтного разряда, направленного в пучок Гисса. Высвобожденная энергия вызвала повреждение подстилающей ткани и спровоцировала полный сердечный блок. В последующем этот случай был детально изучен и на его основе были разработаны современные техники сердечной абляции, спасшие жизни сотням тысяч людей.
Как проводят радиочастотную абляцию
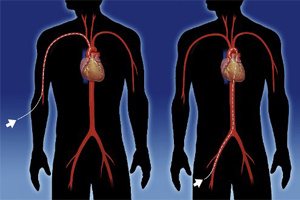
Для проведения радиочастотной абляции больному вводят комбинированную местную или внутривенную анестезию. Хирургическое вмешательство проводят в операционной, где в обязательном порядке должно иметься реанимационное оборудование. Каждый этап РЧА строго контролируется рентгенологической аппаратурой.
По артериям к патологическим участкам возбуждения в сердце проводят электроды с помощью гибкого проводника. Подключичная и бедренная вена задействуется при абляции правых отделов сердца. Если операция проводится в левых камерах, то катетер вводится в бедренную артерию, либо доступ осуществляется путем прокола межпредсердной перегородки (транссептальный метод введения).
Аритмогенный участок сердца определяют с помощью датчиков электродов, которые фиксируют кардиограмму как во время полного покоя пациента, так и во время выполнения специальных тестов, вызывающих аритмию.
После того как патологический очаг оказывается обнаруженным, к сердцу подается радиочастотный импульс. При этом тончайший кончик электрода нагревается до высоких температур (до 70 °C) и точечно прижигает аритмичный участок. В итоге он становится неспособным воспроизводить патогенные импульсы.
Для контроля эффективности процедуры пациенту проводят повторную электрокардиограмму в покое и после выполнения тестов, провоцирующих аритмию
Важно, чтобы был зафиксирован стабильный сердечный ритм, который не сбивается ни медикаментозным воздействием, ни электроимпульсными тестами. В случае успеха, зонды извлекают из сосудов, а место установки катетера пережимается давящей повязкой
Время проведения радиочастотной абляции варьируется и зависит от сложности операции. Средняя продолжительность процедуры составляет от 90 минут до 3 часов. Иногда после абляции пациентам устанавливают сердечный электростимулятор или дефибриллятор.
Период реабилитации после радиочастотной абляции
Сразу после операции человек будет испытывать некоторый дискомфорт в сердце, который характеризуется чувством давления в данной области. Как правило, спустя 30 минут неприятные ощущения проходят.
Отдаленный реабилитационный период после радиочастотной абляции предполагает прием антиаритмических препаратов. В первые сутки следует соблюдать постельный режим, что позволит стабилизировать состояние пациента.
Также потребуется придерживаться следующих рекомендаций:
Отказаться от употребления алкоголя;
Ограничить потребление соли;
Соблюдать адекватную физическую активность;
Отказаться от курения.
Образ жизни и прогноз после операции
Образ жизни после операции должен соответствовать следующим принципам:
- Рациональное питание. В связи с тем, что основной причиной нарушений ритма сердца является ишемическая болезнь сердца, следует стремиться к профилактическим мерам, снижающим уровень”вредного” холестерина в плазме крови и предупреждающим его отложение на стенках сосудов, питающих сердечную мышцу. Самым главным из подобных мероприятий является снижение потребления животных жиров, продуктов фаст-фуд, жареной и соленой пищи. Приветствуется употребление зерновых, бобовых культур, растительных масел, нежирных сортов мяса и птицы, кисломолочных продуктов.
- Адекватные физические нагрузки. Заниматься легкой гимнастикой, ходьбой и легким бегом полезно для здоровья сердца и сосудов, но должно быть начато через несколько недель после операции и только по разрешению лечащего врача.
- Отказ от вредных привычек. Учеными давно доказано, что курение и алкоголь не только повреждают стенку сосудов и сердце изнутри, но и могут оказывать прямой аритмогенный эффект, то есть провоцировать пароксизмальные тахиаритмии. Поэтому прекращение курения и отказ от крепких спиртных напитков в больших количествах является профилактикой нарушений ритма.
В заключение необходимо отметить – несмотря на то, что РЧА является хирургическим вмешательством в организм, риск осложнений сравнительно не велик, а вот польза от операции несомненна – большинство пациентов, судя по отзывам, перестают испытывать неприятные симптомы и менее подвержены риску сосудистых катастроф, связанных с пароксизмами тахиаритмий.
Когда нужна абляция
Мерцательная аритмия тяжелой степени является показанием к применению РЧА
РЧА имеет узкую область применения и четкие противопоказания.
Показания
Радиочастотную катетерную абляцию аритмологи назначают для лечения:
- мерцательной аритмии в тяжелой форме
- пароксизмальной тахикардии желудочков и наджелудочков
- гипертрофической кардиомиопатии, которая сопровождается затрудненным оттоком крови
- суправентрикулярной экстрасистолии
- синдрома Вольфа-Паркинсона-Уайта
По решению врача данный метод может применяться и в иных случаях нарушений ритма, когда причину нельзя устранить медикаментозно.
Об операции криоабляции
Криоабляция – один из самых эффективных, безопасных и простых способов лечения нарушений сердечного ритма. Применяется с целью изолирования устья легочных вен (источник паталогической пульсации, который приводит к фибрилляции предсердий) и прекращения передачи, распространения нежелательных электрических импульсов по предсердиям. Осуществляется без разрезов с применением местной анестезии, путем контролированного разрушения аритмогенных участков с помощью заморозки. В кардиологическом центре ФНКЦ ФМБА достаточно молодой, но успешный вид операции проводится с 2020 года. Холтеровское мониторирование проводится двумя способами:
- Точечная– заменяет радиочастотную, вместо высокочастотного тока подается жидкий азот и точечно замораживает поврежденные участки;
- Баллонная – в бедренную артерию вводится катетер с баллоном на конце, достигая легочных вен баллон раздувается, полностью заполняя место впадения вены в предсердие, и прижигает холодом паталогический участок.
Ход процедуры
Радиочастотная абляция проводится с использованием комбинированного обезболивания. Применяют местную и внутривенную анестезию. К сердцу пациента подводят катетер через один из сосудов. После этого устанавливаются эндокардиальные зонды – электроды. Посредством их будет выполняться постоянная кардиостимуляция и временное поддержание функций правого желудочка. Также в переднесептальной зоне (в области правого предсердия) осуществляется установка абляционного электрода. На следующем этапе выполняется обследование активности пучка Гиса. Эта процедура осуществляется многократной перестановкой электродов.
Далее выполняется высокочастотное воздействие при помощи высокой температуры (40-60 град.). За счет этого происходит деструкция очага, который генерирует электрические патологические импульсы, провоцирующие тахикардию. Для полученной искусственной полной атривентрикулярной блокады необходимо поддержание сердечного ритма. Оно осуществляется за счет временной стимуляции правого желудочка. При стабильности полученного эффекта радиочастотная абляция заканчивается вживлением водителя ритма – если в этом есть необходимость. В целом, операция продолжается 1.5-6 часов. Все этапы осуществляются под постоянным контролем электрофизиологического и рентгенологического оборудования.
Осложнения
После проведения РЧА обычно полностью устраняется мерцание желудочков или предсердий. Процедура относится к неопасным типам вмешательства и имеет минимальный риск возникновения осложнений. Шанс их развития равен примерно 1%. Проявляются нежелательные последствия в нижеприведенных случаях:
- плохая свертываемость крови;
- декомпенсированный сахарный диабет;
- преклонный возраст (старше 65-70 лет).
Осложнения могут проявиться фактически сразу после радиочастотной абляции, или спустя определенное время. Их перечень выглядит следующим образом:
- кровотечение из места прокола;
- развитие новых сбоев в ритме сердца;
- повреждение стенки сосуда в момент проведения катетера;
- образование тромбов;
- стеноз (сужение) легочных вен;
- дисфункция почек.
Связаны осложнения с неаккуратным введением проводника или катетера, несоблюдением постельного режима или наличия прочих патологий, повлиявших на их развитие.
Лечение зависит от причины возникновения последствия, если дело касается рецидива аритмии, то врач посоветует установить кардиостимулятор или провести повторное оперативное вмешательство.