Лечение пиелонефрита у женщин
Содержание:
Классификация и симптоматика патологии
В зависимости от вида воспаления почек у мужчин, клиническая картина разнится, лечение также отличается. Выявить конкретную форму нефрита у мужчин под силу только опытному доктору, после проведения ряда диагностических манипуляций.
Гломерулонефрит
При таком недуге поражаются почечные клубочки, заболевание имеет иммуновоспалительную природу. Патология часто формируется на фоне течения гнойной ангины, вызванного стрептококком группы А.
Признаки воспаления почек:
- вместе с мочой выделяется кровь;
- иногда в начале течения патологии отмечается полное отсутствие мочи у пострадавшего;
- отёки возникают на лице, запущенных случаях формируются по всему телу;
- резкое повышение артериального давления приводит к частым головным болям, головокружениям;
- пациенты часто жалуются на боли различной степени выраженности в поясничной области.
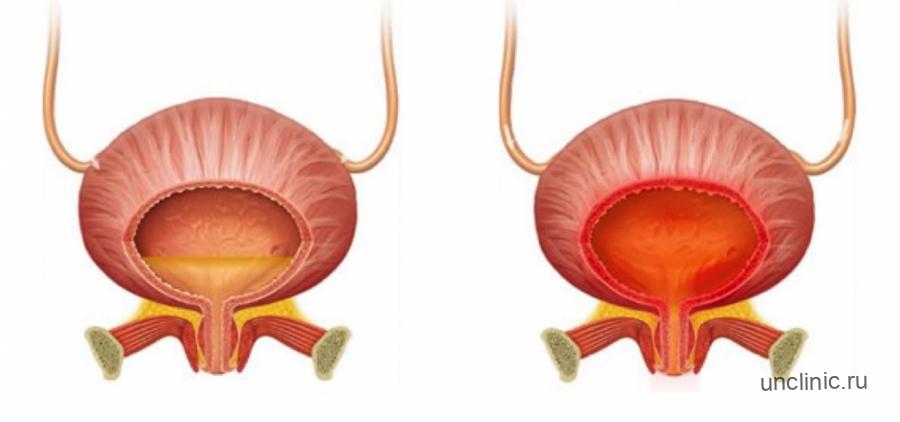
Пиелонефрит
Неспецифическая форма заболевания характеризуется поражением лоханки, чашечки почки. Возбудителем этой формы воспалительного процесса становятся условно-патогенная микрофлора (стафилококки, кишечная палочка). Пиелонефрит формируется двумя путями: восходящим (бактерии попадают из нижележащих отделов мочеполовой системы); нисходящим (микроорганизмы переносятся с кровью из существующих в теле человека очагов воспаления).
Клиническая картина пиелонефрита включает:
- резкие боли в поясничном отделе, частые почечные колики;
- частое, болезненное мочеиспускание (особенно на фоне течения цистита);
- повышение температуры тела, головные боли, интоксикация организма, общая слабость, нарушение потенции.
Лучевой нефрит
Прогрессирует под воздействием длительного влияния на организм пациента ионизирующего излучения. Заболевание приводит к дистрофии эпителия почечных канальцев, дальнейшей его атрофии. Патология обычно носит хронический характер, сопровождается болями в области спины, повышенным артериальным давлением, болезненным мочеиспусканием.
Интерстициальный
Поражается межуточная ткань почек, канальцы. Недуг формируется на фоне длительного приёма нестероидных средств, анальгетиков, продающихся без рецепта доктора. Патология часто сопровождается различными высыпаниями на теле, внутренними кровотечениями. Пациенты жалуются на жар невыясненной этиологии, общую слабость.
Причины возникновения недуга и провоцирующие факторы
Причиной развития пиелонефрита в 90 % случаев выступают микроорганизмы бактериального или грибкового характера. Вирусная природа воспалительного процесса окончательно не доказана.
Чаще всего поражение почек вызывают следующие микроорганизмы:
- стафилококк;
- стрептококк;
- клебсиелла;
- протей;
- кишечная палочка;
- синегнойная палочка;
- амёба;
- грибы рода кандида;
- мукор.
Приобретённые факторы, влияющие на развитие пиелонефрита:
- частые переохлаждения и перегревания;
- травмы мочеполовых путей;
- работа на вредном и опасном производстве;
- простудные заболевания (грипп, ОРВИ);
- воспалительные недуги нижележащих отделов мочевого тракта (уретрит, пиелит, цистит);
- заболевания, передающиеся половым путём (микоплазмоз, уреоплазмоз);
- наличие системных инфекционных болезней (туберкулёз, сифилис);
- недавно перенесённые операции на органах малого таза;
- тяжёлые роды с осложнениями;
- опухолевые патологии мочевого пузыря, почек, мочеточников.
К врождённым факторам, провоцирующим возникновение пиелонефрита, относят:
- аномалии развития мочеполовых путей (деформации почек, мочеточников, малая вместительность мочевого пузыря);
- отсутствие одной почки;
- заболевания соединительной ткани;
- психосоматические особенности человека;
- врождённый иммунный дефицит организма;
- наследственная предрасположенность к развитию воспалительных заболеваний почек (по линии матери, отца, бабушки или дедушки).
Как лечить воспаление почек у женщин
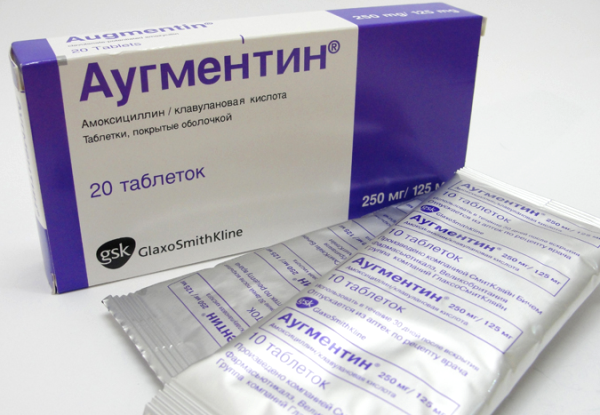
Лечение начинается сразу после установления диагноза. Назначаются антибактериальные препараты немедленно, не дожидаясь результатов бакпосева и определения чувствительности высеянной флоры к антибиотикам, т. к. ответ бакпосева возможен на пятый — шестой день. Но к этому времени состояние при вовремя начатом лечении улучшается, и довольно часто не приходится менять назначенный сразу антибиотик. Только в случае отсутствия эффекта необходима замена препарата. Иногда назначается одновременно два антибиотика разных групп.
Используются при воспалении почек фторхинолоны, защищённые пенициллины (аминопенициллины), цефалоспорины, макролиды.
В настоящее время категорически нельзя использовать в лечении препараты пенициллинового ряда (ампициллин и др.), т. к. в 40% к ним развивается резистентность, 5 — НОК, бисептол. Успешно используются защищённые полусинтетические пенициллины ( тазобактам, сульбактам (уназин) и др.).
Фторхинолоны назначаются эмпирически (спарфлоксацин — «Спарфло» — применяется при воспалении почек у молодых женщин; левофлоксацин — «Леволет» — назначается при воспалении почек у пожилых женщин. Это связано с некоторыми изменениями на ЭКГ, которые могут возникать при лечении).
Макролиды (эритромицин, кларитромицин, рокситромицин, спирамицин) подавляют синтез белка в микробной клетке, поэтому их назначение эффективно при воспалении почек.
Цефалоспорины можно назначать в таблетированной форме, если женщина хорошо переносит их приём (ципрофлоксацин, цефалексин, зиннат) и не беспокоят тошнота и рвота при приёме препарата. Если эти побочные действия выражены, препарат вводится парентерально (цефтриаксон, цефатоксим) два раза в сутки. Если в течение трёх суток не наступает эффект, антибиотик меняется. При этом необходимо провести дополнительные методы исследования для исключения осложнений (абсцесса, сепсиса).
Лечение антибиотиками проводится не менее 10 дней.
Одновременно для усиления эффекта лечения назначаются уроантисептики — нитрофураны: фурагин, фурамаг, монурал. Монурал разрешён к применению даже у беременных, используется однократно одной дозой.
Применяются растительные противооспалительные препараты (канефрон, цистон, фитолизин). Канефрон практически не имеет побочных действий, совершенно безопасен, оказывает спазмолитическое, противовоспалительное и обезболивающее действие.
Используются также антигистаминные препараты (тавегил, кларитин, супрастин и др.), мочегонные при необходимости (фуросемид), спазмолитики (но — шпа, дротаверин), поливитамины, общеукрепляющие, повышающие иммунитет.
Дополнительно применяются почечные сборы в виде чая, диетическое питание (бессолевая диета, ограничение белков, больше ягод /калина/, фруктов, большое количество жидкости — до двух литров чистой воды (при отсутствии противопоказаний), свежие соки). Категорически нужно исключить при воспалении почек у женщин спиртные напитки, газированную воду кофе.
Во время лечения желательно прекратить половые контакты из — за риска дополнительного инфицирования.
Нужно помнить, что лечение должно назначаться индивидуально, в зависимости от тяжести заболевания, течения воспалительного процесса почек, общего состояния женщины и сопутствующих заболеваний. При самолечении может произойти прогрессирование заболевания, возникновение различных серьёзных осложнений. К осложнениям относятся абсцесс, сепсис, почечная недостаточность. И хоть воспаление почек у женщин изначально не является тяжёлым заболеванием, его осложнения при неадекватном лечении могут привести к летальному исходу. По статистике, если после установления диагноза пиелонефрит женщина не изменит образ жизни и не начнёт лечение, продолжительность жизни не превышает десяти лет. Сепсис же, как показывают цифры, становится смертельным осложнением у каждого третьего человека, из тех, у кого он возник.
Из известных женщин, погибших от сепсиса, явившегося осложнением воспаления почек, была известная бразильская модель Марианна Бриди Коста. В попытке остановить септический процесс ей были ампутированы руки и ноги, но спасти от смертельного исхода не удалось.
Перенесла воспаление почек, осложнённое сепсисом, ещё одна известная женщина — певица, обладательница премии Грэмми, Этта Джеймс.
Но, несмотря на печальную статистику, с воспалением почек женщина может прожить полноценную жизнь, не ограниченную какими — либо временными рамками, если будут соблюдаться важные условия: профилактика и своевременное лечение воспаления почек.
Лечение воспаления почек (нефрита)
Как лечить воспаление почек? Лечение нефрита обычно включает в себя следующие этапы:
1. Помещение больного в нефрологическое отделение медицинского учреждения – лечение проводить в условиях стационара;
2. Назначается соблюдение постельного режима, а также пребывание с сухом теплом помещении с минимальными физическими нагрузками;
3. Назначается низко солевая диета с ограничением количества выпиваемой жидкости;
4. Медикаментозное лечение: применение диуретиков, глюкокортикостероидов, антигистаминных препаратов, цитостатиков, препаратов кальция, витаминов С (аскорбиновая кислота) и Р (рутин), а при необходимости – антибиотиков и препаратов для сердца.
5. Дополнительное лечение:
5.1. Плазмаферез – очищение крови от токсических и метаболических компонентов;
5.2. Гемосорбция – очищение крови от токсинов путем их адсорбции.
6. Соблюдение правил профилактики нефрита;
7. Оперативное лечение.
8. Санаторно-курортное лечение с предпочтением стран сухого жаркого климата.
Медикаментозное лечение нефрита (лекарства от воспаления почек)
Назначение препаратов при воспалении почек, их дозировки и схема лечения проводиться только лечащим врачом на основании диагностики, и во многом зависит от типа и формы нефрита, а также этиологии и патогенеза данного заболевания.
Если говорить о лекарствах от воспаления почек, то можно выделить следующие препараты…
Для выведения из организма токсинов назначают мочегонные средства (диуретики): «Фуросемид», «Диакарб».
Для уменьшения воспалительного процесса и ограничения образования антител к почечной ткани назначают:
- Глюкокортикостероиды: «Дексаметазон», «Гидрокортизон».
- Антигистаминные препараты: «Кларитин», «Супрастин».
При подозрении на злокачественную опухоль назначают цитостатики, которые предотвращают процессы роста и развития клеток организма: «Азатиоприн», «Доксорубицин», «Фторурацил», «Циклофосфан».
Иногда врач может назначить функционально-пассивную гимнастику почек, для чего 1-2 раза в неделю применяют 20 мл фуросемида.
Для нормализации артериального давления назначают: бета-адреноблокаторы («Атенолол») или диуретики («Фуросемид»).
Витамины. При воспалении почек назначается дополнительный прием витаминов А (ретинол, β-каротин), С (аскорбиновая кислота), Е (токоферол) и Р (рутин), а также микроэлементов убихинон (коэнзим Q10), селен и другие.
При проявлении симптомов почечной недостаточности применяют оксиданты – кокарбоксилазу, пиридоксальфосфат и витамин В2 (рибофлавин).
Антибиотики и противовирусные препараты при нефрите
Антибактериальная и противовирусная терапия нефрита применяется лишь на основании диагностики, если причиной воспаления почек являются бактерии или вирусы.
В качестве антибиотиков при нефрите (уросептиков) применяют следующие комбинации: пенициллин + аминогликозиды или фторхинолоны + цефалоспорины.
Гемодиализ
Гемодиализ является методом очищения крови с помощью специальной аппаратуры и назначается в случае, если почки на данный момент не справляются со своей функцией по очищению организма от продуктов метаболизма. Если применить гемодиализ нет возможности, тогда применяется перитонеальный (кишечный) диализ.
Диета при воспалении почек
Диета при воспалении почек подразумевает под собой ограничение в потреблении соли – не более 2-5 г в сутки, а также употреблении пищи, богатой на витамины и микроэлементы.
М.И.Певзнером разработана лечебная система питания, применяемая при нефрите — диета №7а (стол №7а).
Первые два дня при остром нефрите показан голод. В этот период разрешается выпить 2 стакана сладкой воды – по 50 г сахара на стакан.
Способ готовки – на пару, варить, запекать.
Количество жидкости в день – не более 1,5 литра.
При нефрите нельзя есть – соленую, острую, жирную, жаренную и копченную пищу. Также не рекомендуется кушать горох и другие бобовые, редьку, морскую капусту.
Для устранения отеков можно применить молочную диету, а чтобы избежать от молочной диеты вздутие живота, в молоко можно добавить немного соды.
В качестве питья хорошо себя зарекомендовал отвар из шиповника, в котором содержится большое количество витамина С.
Полезным при нефрите является употребление арбуза, дыни, тыквы, различные ягоды.
- При обструктивной форме острого пиелонефрита, когда нарушен отток мочи. Здесь может быть применена катетеризация мочеточника;
- Когда медикаментозная терапия не привела к необходимым результатам;
- Когда диструктивные изменения почки не позволяют ей справляться со своими функциями, тогда назначают трансплантацию (пересадку) почки.
Симптомы
Эти ощущения могут сопровождаться прострелами в спине. Параллельно при появлении заболевания почек повышается температура, появляется озноб, частое мочеиспускание, тошнота и слабость. Общее состояние пациента — как при простудном заболевании.
Именно поэтому первые признаки воспаления почек часто остаются незамеченными. При этом нефрит прогрессирует, переходя в хроническую форму. Последняя развивается как следствие неправильного лечения.
Характеристика основных симптомов:
- Температура. При остром воспалении почек резко повышается – это свидетельствует о наличии инфекции в организме, требующей незамедлительного лечения. Состояние больного в этом случае близко к лихорадочному, появляется потливость и головокружение. При хроническом воспалении почек температура может незначительно повышаться или оставаться в пределах нормы – этот симптом сигнализирует о вялотекущем процессе. Иногда такое состояние сопровождается слабостью и незначительными болями.
- Болевые ощущения. Эти симптомы варьируются в зависимости от локализации воспаления почек. При поражении правого органа боль в соответствующей области во время острой фазы схожа с проявлениями аппендицита или холецистита. Воспалительные процессы в правой почке развиваются быстрее, чем в левой, поэтому интенсивность ощущений может быстро нарастать. При воспалении левой почки симптомы следует дифференцировать с симптомами болезней селезенки, коликами. Независимо от местоположения очага боли усиливаются при надавливании и сопровождаются другими основными симптомами нефрита. Если воспалились обе почки, то болевые ощущения могут проявляться с разной интенсивностью.
- Моча. При воспалении почек изменяется моча – она становится темной, мутной, присутствуют прожилки крови. Ее цвет варьируется от светлого до темного коричневого или красноватого. Часто в ней появляется осадок, в ее толще могут плавать хлопья – это свидетельствует о наличии эритроцитов и лейкоцитов. Больше всего выделение крови в моче проявляется по утрам – после пробуждения ее цвет темнее, чем в другое время суток. По ее оттенку, частоте мочеиспусканий и сопутствующим симптомам можно определить, насколько сильно воспалились почки.
- Другие признаки. Параллельно с повышением температуры и болевыми ощущениями присутствуют другие симптомы почечного воспаления – общая слабость, апатия, тошнота, рвота, отсутствие аппетита, нарушение стула, жажда, бледность кожи, повышение кровяного давления, плохое состояние волос и ногтей. Пиелонефрит у взрослых может проявляться такими симптомами, как зуд и раздражение половых органов, жжение при мочеиспускании – это свидетельствует об инфекционном характере воспаления почек.
Недуг у ребенка проявляется после гриппа и простуды, риск его возникновения возрастает при генетической предрасположенности. Детей, переболевших до 7 лет, необходимо поставить на диспансерный учет.
У беременных женщин нефрит может вызвать осложнения, в том числе при родах. Обычно он является следствием цистита, лечение которого затруднено в период вынашивания ребенка. Вторая по распространенности причина – обострение хронической формы болезни.
Воспаление может развиваться как с одной стороны, так и с обеих. Данное заболевание может спровоцировать преждевременные роды или выкидыш.
Вероятные причины возникновения
Нефрит у мужчин формируется на фоне различных неблагоприятных факторов. Патология может быть первичной (появляется в результате течения заболеваний почек, например, при мочекаменной болезни) и вторичный.
Нефрит активно прогрессирует в результате воздействия на пациента определенных обстоятельств:
- ослабленный иммунитет. Медики отмечают вспышку появления воспаления почек в осенне-весенний период, когда организм наиболее уязвим;
- чрезмерная физическая активность или её полное отсутствие;
- постоянное сдерживание позывов к опустошению мочевого пузыря (наблюдается у мужчин, имеющих сидячую работу);
- течение хронических воспалительных процессов в организме;
- несбалансированный рацион, употребление недостаточного количества жидкости (постоянное обезвоживание);
- наличие воспалительных процессов в сфере мужской половой системы;
- переохлаждение;
- отравление различными ядами (тяжёлые металлы, химические вещества);
- наличие онкологических недугов, хронический алкоголизм.
Острый нефрит формируется на фоне поражения почечной ткани различными патогенными микроорганизмами (стрептококки, кишечная палочка, протей, кокковая инфекция). Хроническая форма заболевания часто является следствием течения острого воспаления почек, отсутствия или неправильного лечения.
Реже патология развивается самостоятельно, например, на фоне длительного приёма сильнодействующих медикаментов (нестероидные противовоспалительные средства, анальгетики). Очень часто хронический нефрит диагностируют на фоне течения онкологических недугов.
Почему возникает воспаление?
Процесс воспаления поражает почечную ткань достаточно быстро, после внедрения в организм возбудителя таких видов, как кокковая инфекция, кишечная палочка, протей и другие. Заболевание может протекать обособленно или быть последствием таких патологий сферы мочевыведения:
- мочекаменной болезни, с образованием коликообразных болевых приступов;
- почечной недостаточности, в острой форме;
- заболеваний половой сферы, имеющих инфекционную основу развития;
- процессы воспаления органов мужской репродуктивной сферы.
Причины воспаления почек включают следующие, чаще всего встречаемые состояния, провоцирующие развитие патологического состояния:
- общее ослабление иммунных параметров организма;
- обездвиживание в течение длительного времени;
- температурные перепады;
- нарушения рациона;
- чрезмерная физическая активность;
- сдерживание позывов к опустошению пузыря;
- бесконтрольный прием противомикробных средств;
- хронические процессы воспаления в организме.
Общие признаки воспаления почек
Острая форма воспаления почек любой этиологии дает следующие симптомы:
- повышение температуры тела, в том числе значительное, до 40˚ С;
- боль в спине под нижними ребрами (чуть выше талии) /или в пояснице. При простукивании области почек – явный болевой синдром;
- признаки интоксикации – слабость, тошнота, головная боль,
- отечность, прежде всего лица;
- изменение цвета и консистенции мочи (примесь гноя или крови, мутные хлопья), изменение запаха мочи;
- изменение запаха пота, он приобретает аммиачный оттенок. Возможен характерный запах мочи изо рта.
При хронической форме перечисленные симптомы наблюдаются в более стертой форме. На первое место выходят:
- отечность век, мешки под глазами;
- нездоровый желтоватый цвет кожи;
- склонность к повышению артериального давления;
- частое и болезненное мочеиспускание (иногда);
- онемение кожи, судороги в мышцах (следствие изменения электролитного баланса, прежде всего повышенного выведения калия);
- вынужденное снижение физической активности, гиперкератоз кожи, сечение волос, ломкость ногтей.
Если у ребенка поднялась температура, его рвет, наблюдается задержка мочи или ее недержание, изменяется цвет мочи, появилась боль в спине (если ребенок еще не может объяснить, где болит, попробуйте легонько простучать спинку под нижними ребрами, он сразу отреагирует плачем на боль) – немедленно вызывайте «Скорую». Попытки самолечения здесь недопустимы.
Симптомы воспаления почек у мужчин и женщин могут несколько отличаться в связи с первопричиной болезни.
У мужчин зрелого и пожилого возраста распространена аденома предстательной железы, доброкачественная опухоль, которая сдавливает мочеиспускательный канал и мешает полноценному оттоку мочи из мочевого пузыря. В результате возрастает внутреннее давление в мочеточниках и собственно в почках и увеличивается вероятность восходящей инфекции в отсутствие нормального дренирования мочевого пузыря.
Типичные симптомы воспаления почек у мужчин, связанные с нарушением проходимости мочеиспускательного канала:
- продолжительная задержка позывов к мочеиспусканию и собственно мочеиспускания;
- уменьшение количества мочи, выделяемой за один раз;
- изменение цвета и запаха мочи, появление крови в моче;
- нестабильность позывов к мочеиспусканию.
Женщины чаще болеют пиелонефритом, что связано с анатомическими особенностями их организма. Основным возбудителем является кишечная палочка — E. Coli, которая легко распространяется восходящим путем через короткую и относительно широкую женскую уретру в мочевой пузырь и выше. Кишечная палочка постоянно присутствует в кишечнике, являясь частью нормальной флоры.
Иммунитет, в свою очередь, понижается:
- при общем ослаблении иммунной системы после перенесенных инфекций;
- при плохом питании, авитаминозе;
- при переохлаждении, в том числе местном;
- при беременности. Это физиологичное снижение иммунитета, иначе лишь наполовину родные ткани плода будут приняты иммунной системой за чужеродный белок и отторгнуты. Поэтому пиелонефрит часто проявляется у беременных. Дополнительным способствующим фактором является механическое сдавливание мочевыводящих путей увеличивающейся маткой, часто затрудняющим нормальный отток мочи.
Специфические симптомы воспаления почек у женщин, связанные с восходящей из мочевого пузыря инфекцией:
- проявления цистита — мочеиспускание болезненное, частое, с характерным жжением, в конце его возникают спазмы;
- боль ощущается не только в пояснице, но и в надлобковой области.
- моча мутная, с хлопьями, может быть равномерно подкрашена кровью или содержать гнойные выделения.
Главная опасность воспаления почек у человека – это развитие острой или хронической почечной недостаточности в результате поражения и частичного омертвления ткани почек. При этом уменьшается фильтрация крови и экскреция лишней жидкости из организма; возникают отеки, нарушается электролитный и кислотно – щелочной баланс, развивается интоксикация организма в целом. Отсутствие адекватного и немедленного лечения может привести к необратимому поражению почек, что станет реальной угрозой для дальнейшей жизни больного.
Как лечить воспаление почек? Для адекватного лечения необходимо установить первопричину и природу воспаления, что требует медицинского обследования больного. Как минимум, необходимо сделать:
- общий анализ крови (при воспалении увеличиваются лейкоциты и СОЭ);
- общий анализ мочи (наличие белка, эритроцитов, частиц эпителия);
- пробы мочи на атипичные примеси (метод Нечипоренко);
- бактериологический посев мочи;
- УЗИ почек и мочевого пузыря.
При необходимости назначаются дополнительные исследования.
Клиническая симптоматика
Характерные признаки воспалительного процесса в почечной ткани одинаковы у женщин и мужчин, но не нужно думать, что диагностировать воспаление почек в домашних условиях просто. При подозрении на такой процесс нужно обратиться к семейному доктору или терапевту, в случае тяжелого состояния – к урологу.
Типичные симптомы при воспалении почек можно разделить на системные, локальные и изменения в анализах мочи.
Следует предположить нефрит, если человек отмечает
- повышение температуры тела (от субфебрильного уровня до высокой в 41 °C);
- немотивированную слабость и усталость, которая не соответствует привычному образу жизни;
- отечный синдром, которого никогда раньше не было, почечные отеки располагаются преимущественно на лице, мягкие и теплые на ощупь (типичные сердечные отеки, наоборот, холодные и довольно плотной консистенции);
- внезапные эпизоды повышения кровяного давления;
- усиленное потоотделение, не связанное с интенсивной физической нагрузкой;
- постоянную жажду, неприятный привкус во рту, иногда тошноту и последующую рвоту.

Среди возможных локальных признаков нефрита наиболее значимы такие:
- болевые ощущения различной интенсивности в поясничной области распирающего, ноющего или давящего характера;
- припухлость в зоне почек;
- усиление боли при перемене положения тела или постукивании в почечной зоне;
- болезненные ощущения (дизурия) в процессе мочеиспускания;
- учащение или урежение эпизодов мочеиспускания;
- частое желание помочится в ночные часы (никтурия).
Даже в домашних условиях, до того как будет сделан лабораторный анализ мочи, можно невооруженным взглядом заметить некоторые изменения:
- потемнение урины или другой нехарактерный оттенок (например, «цвет мясных помоев» при попадании крови);
- помутнение мочи в виде отдельных хлопьев или полностью мутной жидкости.
Все вышеописанные симптомы – это повод для обращения за помощью к специалисту. Болезнь в большинстве случаев можно остановить, если не заниматься самолечением.
Острое воспаление почечной ткани
Клиническая симптоматика острого и хронического нефрита различается. Процесс быстро распространяется на весь паренхиматозный слой почки, а также на клубочково-канальцевую часть. При впервые возникающем нефрите более заметна общая (инфекционно-токсическая) реакция, чем локальные изменения. Наблюдаются
- значительная температура;
- выраженная общая слабость;
- характерный отечный синдром.
Для подтверждения нефрита необходимы обычные (рутинные) клинические исследования мочи и крови.

Хроническое воспаление почечной ткани
Ему всегда предшествует острая фаза, которую вовремя не диагностировали или неправильно лечили. Если пациент самостоятельно принимал только народные средства, то вполне можно ожидать развития хронической формы воспаления.
В клинической симптоматике не отмечаются выраженные изменения как локальные, так и общие. Пациент может жаловаться на непроходящую слабость, мучительную жажду, отеки лица и тела.
Гнойный воспалительный процесс
Наиболее тяжелый вариант воспаления, который характеризуется образованием нескольких полостей, заполненных гноем, в почечной паренхиме. Оказывают отрицательное влияние на течение такого процесса сопутствующие хронические болезни (мочекаменная, гормональный дисбаланс). Описанная выше симптоматика выражена бурно, поэтому не может остаться незамеченной. В этом случае лечение в домашних условиях совершенно не допустимо.
Профилактика нефрита
Чтобы не допускать развития воспалительных процессов в почках, необходимо тщательно следить за своим здоровьем и придерживаться определенных правил.
Рекомендации:
- следить за гигиеной половых органов;
- не допускать переохлаждения;
- вовремя устранять все очаги инфекции в организме (кариес, фарингит, тонзиллит и другие);
- выпивать достаточное количество жидкости в день (не меньше 1,5 л);
- принимать лекарства только по назначению специалиста;
- правильно и сбалансировано питаться;
- больше двигаться;
- регулярно сдавать анализы и проводить обследования на выявление воспалительных процессов в организме.
Видео – обзор эффективных препаратов для лечения воспаления почек:
 Watch this video on YouTube
Watch this video on YouTube