Влагалищное исследование
Содержание:
Интравагинальное введение: как это делается?
Введение лекарственных препаратов интравагинально производится в гинекологическом кресле. Процедура абсолютно безболезненная и не требует от женщины какой-либо специальной подготовки. Достаточно всего лишь соблюсти гигиену половых наружных органов и освободить мочевой пузырь.
Далее врач вводит во влагалище гинекологическое зеркало. В некоторых случаях по рекомендации доктора пациентке перед введением лекарственного препарата могут сделать лечебную ванночку или смазать область преддверия влагалища и промежность вазелином. Потом врач вводит нужное лекарственное средство, и ставит тампон. Тампон предотвращает вытекание лекарства.
Если проводится спринцевание, то под ягодицы пациентки подставляется судно, а саму процедуру проводят теплым раствором при помощи кружки Эсмарха, которая перед применением тщательно дезинфицируется.
При лечении гинекологических заболеваний введение лекарственных средств женщинам назначают довольно часто, и они порой не знают, куда им лучше обратиться
Важно помнить самое главное — такой способ введения лекарства лучше проводить в медицинском учреждении, и делать его должен специалист. В противном случае, вместо лечебного можно получить абсолютно противоположный эффект
В гинекологическом отделении клиники “МОСМЕД” есть специальные процедурные кабинеты, в которых проводится эта процедура. Для интравагинального введения используются только стерильные и одноразовые инструменты, а также расходные материалы самого высокого качества. Перед лечебной манипуляцией женщине обязательно проведут тест на аллергию, дабы избежать в дальнейшем серьезных осложнений. Врачи клиники “МОСМЕД” ко всем своим пациенткам относятся с максимальной заботой и внимательностью, и все процедуры проводятся на самом высоком уровне.
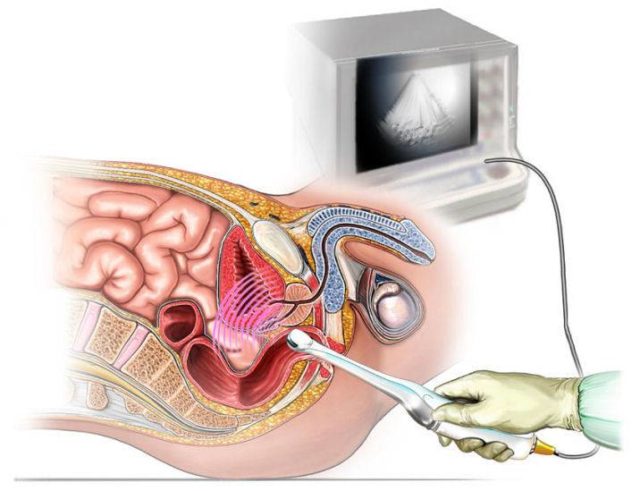
Особенности трансвагинального УЗИ
Вагинальное УЗИ может выполняться не только для изучения репродуктивной женской системы. Одновременно процедура помогает оценить и другие органы малого таза. Исследование проводится и для беременных, но только в 1-м триместре – до 12 недель. Это безопасно, плод надежно защищен от любых воздействий с помощью маточной шейки, околоплодной жидкости и слизистой оболочки.
Трансвагинальное УЗИ относится к наиболее высокоинформативным методам. Современная аппаратура позволяет получать мгновенные 3-х мерные изображения, оценивать кровоток и структуры мягких тканей, определить общее состояние репродуктивных органов и выявить даже малейшие нарушения.
Связь между обследованием и менструальным циклом
Для трансвагинального УЗИ выбирается конкретный период цикла. Плановое обследование назначается в начале, на следующие сутки после завершения менструации, но может быть проведено на 5-12 день. Если у женщины подозревается эндометриоз, то исследование показано во 2-й половине цикла. При необходимости отслеживания процесса созревания фолликул трансвагинальное УЗИ проводится неоднократно в периоды (в днях) – на 8-10, 15-16 и 22-24.
Если появились кровотечения или мазки, но они не связаны с месячными, то обследование делается сразу после возникновения тревожной симптоматики, независимо от периода цикла. Во время вынашивания ребенка трансвагинальное УЗИ делается преимущественно в 1-м триместре. Иначе проникновение датчика может спровоцировать выкидыш.
После 12 недели выполняется только трансабдоминальное обследование, которое проводится в любой день цикла. Однако в некоторых экстренных случаях трансвагинальное УЗИ может быть выполнено и во 2-м триместре. Показаниями является необходимость оценки маточной шейки или рубца, аномальное расположение плаценты. Также УЗИ делается, если во время прошлых родов делалось кесарево либо предлежание плаценты.
Что показывает УЗИ
С помощью ультразвуковых волн можно визуализировать нарушение целостности или изменение формы мочевого пузыря. На маточных стенках иногда появляются эндометриальные узлы, относящиеся к признакам патологического процесса. Вагинальное УЗИ может выявить ряд заболеваний:
- эндометриоз;
- пузырный занос;
- жидкость в нижней части брюшной полости, фаллопиевых трубах;
- патологии мочеполовой системы;
- кисты;
- раковые новообразования;
- маточную миому;
- полипоз эндометрия;
- доброкачественные опухоли;
- разрывы кист;
- хорионэпителиому.
Внематочное зачатие характеризуется неправильным закреплением яйцеклетки, что хорошо видно на изображении. Трансвагинальное УЗИ помогает определить и преждевременный климакс. Он характеризуется несвоевременным уменьшением размеров яичников.
Ректо-вагинальный и бактериологический способы
Ректо-вагинальный метод исследования проводится только при подозрении на болезнь придатков матки, а также в период постменопаузы. Эффективность у этого способа практически такая же, как у бимануального. В процессе осмотра специалист изучает внутренние стенки толстой кишки и влагалища, а также состояние перегородки между отверстиями. При проведении обследования один палец врач вводит внутрь влагалища, а другой — в анальное отверстие. Стенки двух отверстий прижимаются при помощи лёгкого надавливания на них.
В ходе осмотра этим способом специалист определяет, в каком состоянии находятся обе слизистые, а также имеющиеся деформации или опухоли. После извлечения пальцев доктор осматривает перчатки на присутствие следов выделений, гноя и крови. Благодаря этому исследованию определяется внутривлагалищная опухоль.
Особенно отличается бактериологический метод исследования. В процессе его проведения не изучается строение и состояние половых органов, а проводится доскональное изучение мазков, взятых из влагалища на состав флоры слизистой оболочки. С помощью этого способа специалист точно устанавливает, какое заболевание присутствует у пациентки.
Главное — очаг болезни определяется этим же методом, что даёт возможность предпринять необходимые меры своевременно. Аналогичным способом выясняется, насколько чувствительны микроорганизмы к антибиотикам.
Как проходить гинеколога девственницам, что делает врач на осмотре и может ли гинеколог определить, девственница девушка или нет? Эти и другие актуальные вопросы о том, как смотрят на гинекологическом осмотре пациенток, не живущих половой жизнью и надо ли бояться идти на прием, если в 14 или 15 – 16 лет уже «не девочка», рассмотрим в этой статье. Итак, по-порядку.
Для начала несколько мифов об обследовании девственниц «по гинекологии»:
- «Девственницам нет необходимости посещать гинеколога.» Это – неправда. Современная медицина рекомендует девочкам-девственницам идти к гинекологу с профилактической целью уже после первой менструации, ведь существует ряд заболеваний, которые могут возникать в возрастной группе 12-13-14 лет, и которые на ранних этапах сравнительно легко поддаются терапии. В первую очередь поводом пойти врача и пройти гинекологический осмотр девственнице следует для уточнения состояния плевы (ее тип, строение, отсутствие врожденных аномалий, которпые могут создать проблемы для здоровья и начала половой жизни).
- «При сексуальных играх не допускаю вхождения члена во влагалище, поэтому ни беременность, ни инфекции невозможны.» В результате интимных ласк с соприкосновением половых органов, также как и после первого полноценного сексуального контакта беременность и ИППП невозможны – миф. Беременность возможна при любом незащищенном половом акте, даже если он был самым первым в вашей жизни, либо вы активно занимаетесь петтингом или взаимной мастурбацией с последующим семяизвержением у вашего МЧ. Если это происходит недалеко от половых органов, зачатие не исключено. Чтобы этого не произошло, даже в таких ситуациях стоит использовать средства контрацепции. Также различные инфекции или кондиломы/папилломы интимных мест у девушек-девственниц совсем не редкость.
- «Осмотр девственницы у гинеколога – это всегда больно!» Это неверное мнение. Неприятные ощущения при прохождении гинекологического осмотра девушки с целой плевой ничуть не больше, чем у женщины, живущей половой жизнью. В первую очередь, во многом это зависит от специалиста, проводящего медицинские манипуляции на кресле. Если столкнулись с такой проблемой или опасаетесь за возможный дискомфорт – обращайтесь на прием к гинекологу в нашу платную клинику. Деликатность доктора и комфорт пациентке гарантируются!
- «Если не живешь половой жизнью, девственнице идти к врачу до 25 лет не нужно.» По общепринятым меркам гинекологический осмотр девственницам проходить следует 1 раз в год, причем первый поход к гинекологу лучше планировать лет в 15-16, а после достижения 18 лет – обследоваться надо дважды в год. Это при отсутствии жалоб и факторов риска. При наличии симптомов или проблем со здоровьем – частота визитов по необходимости.
Показания к УЗИ матки
На УЗИ направляются пациентки с болями внизу живота, аномальными половыми кровотечениями, отсутствием менструального цикла, бесплодием. УЗИ проводят при установлении беременности, при контроле после устранения внематочной беременности, а также для постановки и удаления внутриматочных контрацептивов.Для проведения УЗИ матки применяют четыре способа проведения процедуры. Метод ультразвукового исследования, при котором датчик вводится во влагалище, называется трансвагинальным. Преимуществом такого метода является возможность максимально приблизить датчик к матке, чтобы максимально точно зафиксировать имеющиеся патологические изменения, новообразования и т.д.Сделать УЗИ матки можно трансабдоминальным способом, при котором необходимым условием является максимально наполненный мочевой пузырь. Датчик работает через брюшную стенку. Такой способ исследования дает обзорную информацию. Для более тщательного исследования проводят трансвагинальное УЗИ. Для осмотра детей и женщин, не живущих половой жизнью, у которых наблюдается атрезия влагалища, используется транскраниальное УЗИ, которое проводится через промежность. Для ультразвукового исследования матки у девственниц применяют трансректальное УЗИ, которое предполагает введение датчика в прямую кишку.
3d УЗИ матки
Для более тщательного исследования матки проводят трехмерное объемное УЗИ. Такой метод имеет расширенные возможности для оценки контуров матки, выявления аномалий строения матки, особенно ее дна. Гидротубация совместно с 3d УЗИ дает изображение матки с мельчайшими деталями. Этот метод является эффективным при диагностировании полипов, располагающихся в эндометрии. Объемное изображение, полученное в ходе проведения 3d УЗИ, подвергают специальной обработке для получения множественных срезов в разных проекциях.
Как подготовиться к УЗИ матки и придатков?
Процедура УЗИ требует определенной подготовки, при этом нужно учитывать способ, которым будет проводиться исследование. Если процедура будет выполняться через брюшную полость, обязательным условием является наполненный мочевой пузырь. Для этого пациентка должна выпить максимальное количество жидкости. Кроме употребления воды, за сутки до проведения процедуры нужно исключить из рациона грубую пищу, способствующую процессу газообразования. Если наблюдается склонность к активному газообразованию, можно за 2-3 часа до процедуры выпить лекарственный препарат «Эспумизан». Правильная подготовка необходима для получения максимально точных данных. Пренебрегать правилами подготовки не стоит, так как от этого зависит результат исследования, значит, и здоровье пациентки. Пройти ультразвуковое обследование матки и придатков можно в нашей современной, оснащенной по последнему слову техники клинике.
Осмотр.
При
внешнем осмотре оценивается:
а)
тип конституции: инфантильный,
гиперстенический, астенический,
интерсексуальный, нормостенический
б)
характер оволосения и состояния кожных
покровов: избыточное оволосение,
повышенная сальность, пористость,
фолликулиты, полосы растяжения, их
цвет, количество и расположение
в)
состояние молочных желез: размер,
гипоплазия, гипертрофия, симметричность,
изменения на коже
г)
определение длины и массы тела:
определяется индекс массы тела
д)
состояние внутренних органов: исследуются
посистемно
е)
осмотр живота: пальпаторно, перкуторно
и аускультативно
Что такое УЗИ органов малого таза
В основе ультразвуковой диагностики заболеваний лежит
способность УЗ-волн по-разному проникать сквозь ткани. Некоторые из них
поглощают ультразвуковые волны, другие рассеивают их, а третьи отражают. В итоге
созданные сканером УЗИ-аппарата волны возвращаются назад и фиксируются
датчиками прибора. Он трансформирует полученные данные в форму изображения,
которое и отражается на мониторе. Человеческое ухо не способно уловить
ультразвуковые колебания в виду их высокой частоты, а их прохождение через
организм не наносит никакого вреда.
В результате врач получает возможность видеть на экране
изображение исследуемых органов, проводить необходимые замеры и сравнивать
полученные данные с показателями нормы. Во время УЗИ оценивается не только
размеры органов и их частей, но и существует возможность определить их
структуру и состояние, обнаружить крупные кровеносные сосуды и
проконтролировать качество кровотока в них (при переводе аппарата в режим
допплер-сканирования). Все это предоставляет в руки специалистов массу
информации, на основании которой и формируется заключение о наличии или
отсутствии патологических изменений в исследуемых органах, что позволяет
подобрать оптимальное для конкретного пациента лечение.
С помощью УЗИ органов малого таза можно оценить локализацию и особенности расположенных тут органов половой системы, т. е.:
- матки – оценивается ее расположение, форма,
размеры, структура и контуры, производится поиск возможных образований,
измеряется толщина эндометрия, его структура; - яичников – описывается каждый отдельно, при
исследовании проводится измерение их ширины, длины и толщины, оценивается
примерный объем, а также контуры, форма, расположение, присутствие фолликулов,
их число, размер наибольшего и признаки кистозных образований; - маточных (фаллопиевых) труб – оценивается их
проходимость, а также присутствие гноя или жидкости; - шейки матки – осуществляется измерение ее длины,
размеров, диаметра цервикального канала.
Также при проведении диагностики оценивается состояние вен
малого таза, а также позадиматочного пространства.
Информативность УЗИ органов малого таза довольно высока, а
его доступность позволяет широко использовать метод для диагностики различных
заболеваний как у женщин, так и у мужчин. Его безопасность, отсутствие
болезненных ощущений и быстрота проведения делают этот метод диагностики
незаменимым при обследовании таких особых групп пациентов, как дети, беременные
женщины и люди пожилого возраста.
Цитологические исследования в лаборатории
Основным направлением цитологических исследований является диагностика злокачественных опухолей и новообразований. В профилактических целях специалисты рекомендуют проводить их не реже, чем раз в год, а при выявлении заболеваний процедуру стоит проводить чаще в соответствии с назначением лечащего врача-гинеколога. Материалом для исследования служат соскобы с шейки матки, аспираты, полученные из полости матки, отпечатки с внутриматочной спирали и так далее. Основным направлением цитологического лабораторного исследования является анализ клеточной структуры полученного материала на предмет нахождения в нем аномальных и атипичных клеток.
Цитология шейки матки подразумевает взятие мазка с влагалища и цервикального канала. Для этого специалист использует ложечку Фолькмана — специализированный шпатель. Также может быть использован желобоватый зонд. Из полости матки аспирант забирается с помощью конструкции из катетера и шприца (или шприцов в зависимости от метода забора материала). Далее полученный материал наносится на обработанные эфиром предметные стекла, фиксируется, окрашивается в разные цвета в зависимости от предмета исследования, а затем подвергается микроскопии.
Такие цитологические исследования, как правило, являются предшественниками более серьезных диагностических методов, например, биопсии и кольпоскопии. При обнаружении атипичных клеток проводится и гистологическое исследование. Особенно важны цитологические исследования при выявлении симптомов появления раковой опухоли злокачественного характера.
Исследование мазка методом ДНК-диагностики (ПЦР)
Исследование мазка ДНК-методом (ПЦР) основывается на анализе ДНК непосредственно самого возбудителя, находящегося в забранном материале. К числу методов ДНК-диагностики относится исследование ПЦР (полимерная цепная реакция), диагностика соскобов из уретры, шейки матки, влагалища. ПЦР-диагностика является очень действенной при выявлении вирусов, бактерий, простейших, грибков, для диагностики вялотекущих инфекций. С помощью ПЦР выявляются хламидиоз, уреаплазмоз, микоплазмоз, вирус папилломы человека, признаки генитального герпеса и так далее. Материалом для исследования служит соскоб эпителиального слоя шейки матки, соскоб из цервикального канала или из зоны трансформации для выявления дисплазий и подобных заболеваний.
Забор материала производится следующим образом: слизь из выбранной области удаляется ватным тампоном. Затем одноразовой стерильной щеткой производят забор материала, делая два оборота в левую и правую стороны. Для выявления возбудителей требуется сделать соскоб эпителия, поскольку именно в этой структуре содержится внутриклеточный паразит. Далее забранный материал вместе со щеткой аккуратно выводят из влагалища, погружают в специализированный контейнер с физиологическим раствором и отправляют либо в лабораторию, либо, при необходимости ожидания, в холодильную камеру для хранения. Храниться материал может до двух суток при температурном режиме до +8 градусов.
Поскольку процедура взятия и исследования мазка методом ПЦР довольно сложна, она требует соблюдения ряда правил, в частности, соблюдение полной стерильности, точное выполнение алгоритма взятия материала, соблюдение правил проведения исследования и транспортировки материала в лабораторию. Хранение образцов также должно производиться в строгом соответствии с правилами. Основным объектом исследования служит вирус папилломы человека (ВПЧ)
Важность своевременной диагностики ВПЧ заключается в том, что он является мощным возбудителем заболеваний онкологического характера, дисплазий, кондилом и так далее. Рак шейки матки в большинстве случаев вызван именно вирусом папилломы человека.
Все вышеперечисленные лабораторные исследования являются наиболее распространенными в гинекологии. Кроме них, специалистом могут быть назначены и другие методы диагностического исследования. Подробную информацию о каждом из них, адресные данные и контакты клиник города Москвы, а также прочую справочную информацию вы можете узнать на нашем ресурсе.
Показания и противопоказания
Показаниями к ультразвуковому обследованию чаще всего служит негативная симптоматика. Однако вагинальное УЗИ может проводиться в целях профилактики, для отслеживания эффективности лечения либо после хирургических операций. Основными показаниями к УЗ-исследованию малого таза являются:
- боль, возникающая в нижней части живота, но не имеющая отношения к месячным;
- редкое мочеиспускания (либо учащение позывов);
- задержка менструации свыше 20 дней;
- травмирование мочевого пузыря;
- отсутствие месячных;
- боль во время интимной близости;
- кровь в моче;
- месячные идут больше 7 или меньше 3 дней;
- подозрение на бесплодие;
- контроль за созреванием фолликулов;
- воспаления придатков;
- непроходимость фаллопиевых труб;
- различные выделения с неприятным запахом (слизистые, гнойные);
- кровотечения;
- кистозные образования;
- подозрение на закрепление яйцеклетки вне матки;
- миома;
- доброкачественные или раковые опухоли;
- наличие маточной спирали;
- прием препаратов, содержащих гормоны;
- заболевания мочеполовой системы;
- эндометриоз;
- контроль за состоянием после ЭКО.
Также трансвагинальное УЗИ выполняется для подтверждения диагноза. Вагинальный метод не подходит девственницам. Поэтому они обследуются трансабдоминально либо трансректально. Абсолютных противопоказаний вагинальное обследование не имеет, но основанием для отказа могут стать ситуации, требующие срочной операции или тяжелое состояние пациентки.
Подготовка к влагалищному исследованию
Перед посещением гинеколога рекомендуется соблюдать следующие правила:
- Во избежание появления лишних выделений нужно исключить половые контакты за сутки до обследования.
- За это же время желательно воздержаться от употребления продуктов, вызывающих повышенное газообразование. Несоблюдение данной рекомендации не исказит результат, но может спровоцировать неловкую ситуацию.
- В день обследования перед процедурой нужно тщательно провести гигиену наружных половых органов.
- Непосредственно перед осмотром рекомендуется опорожнить мочевой пузырь.
Таким образом, подготовка к бимануальному исследованию не требует выполнения каких либо особенных действий. Главное – соблюдение гигиены, всё остальное зависит от уровня профессионализма врача.
Подготовка к процедуре должна начаться с тщательной гигиены полового органа. Накануне лучше воздержаться от интимных отношений без предохранения, чтобы избежать ненужных выделений из влагалища во время осмотра. Проводить осмотр можно в любой день менструального цикла, кроме тех дней, когда идет менструальная кровь. Лобковую зону и зону бикини лучше привести в порядок, удалив лишнюю растительность.
Накануне проведения процедуры лучше отказаться от приема пищи, которая способствует повышенному газообразованию, чтобы не оказаться в неловкой ситуации.
Поскольку данный метод заключается только в пальпационном исследовании, именно знания и практика гинеколога помогут достоверно и правильно оценить состояние половых органов женщины, выявить возможные заболевания. Если при осмотре возникнет подозрение на наличие патологических процессов, то потребуются дополнительные обследования половых органов (УЗИ и т.п.).
Влагалищное исследование при беременности и родах
Влагалищное исследование при беременности проводится несколько раз. Первое проводится тогда, когда женщина обращается к гинекологу впервые для подтверждения возможной беременности и постановки на учет. Повторные процедуры проводятся в 6-7 месяцев и перед родами. Также назначаются дополнительные обследования во время беременности при подозрении на наличие инфекций, передающихся половым путем. Наличие возможных бактерий и вирусов в организме беременной женщины может негативно повлиять на внутриутробное развитие плода, привести к преждевременным родам или заражению ребенка инфекцией во время прохождения по родовым путям.
Влагалищные исследования, проводимые в этот период, помогают выявить возможные патологические процессы в половых органах женщины, что позволит врачу подобрать правильное лечение, которое поможет сохранить здоровье малышу и будущей маме.
В чем заключается прием гинеколога
Процедура гинекологического приема проходит по четкой последовательности. Следует взять с собой пеленку (полотенце) и чистые носочки. Что входит в осмотр гинеколога:
- На первом этапе врач проводит опрос с целью выявления жалоб, а также изучает медицинскую карту пациентки. Задаваемые в процессе беседы вопросы имеют разный характер. Зачастую, вопросы связаны с началом половой жизни, числом последних месячных, течением месячных и т.д. Это позволяет структуризировать информацию и в последующем приступить к осмотру;
- На втором этапе происходит общий осмотр пациентки. Учитывается характер и количество волосяного покрова на теле/лице, жировые отложения, наличие/отсутствие прыщей, кожных растяжек и прочее. Полученная информация позволяет предположить врачу эндокринные нарушения и хронические заболевания;
- На третьем этапе производится обследование молочных желез. Пусть вам не кажется это странным, так как молочные железы являются частью женской репродуктивной системы, а именно эта область входит в компетенцию гинеколога;
Дальнейшие манипуляции проводятся в гинекологическом кресле. Тип гинекологического кресла может иметь отличия от привычных, но основная конструкция не подвергается изменениям. Женщине необходимо занять положение лежа или полулежа, подняв и широко раздвинув ноги. Лодыжки ног при этом находятся на специальных подставках.
- На четвертом этапе происходит осмотр наружных половых органов, а именно: половые губы (малые и большие), уретра, преддверие влагалища и его большие железы. Осмотр проводится с целью выявления наличия/отсутствия раздражений, повреждений, выделений, бородавок и других патологических явлений;
- На пятом этапе проводится внутривагинальный осмотр с помощью специфического инструмента – гинекологического зеркала. Что делает гинеколог при осмотре влагалища? Врач плавно вводит во влагалище инструмент, позволяющий раздвинуть влагалищные стенки, и производит осмотр стенок органа и шейки матки.
Что видит гинеколог при осмотре? Для опытного и квалифицированного специалиста осмотр молочных желез и тела, а также осмотр с помощью гинекологического зеркала дает достаточно информации для предварительного диагноза. Например, при проведении гинекологического осмотра легко обнаружить гипоэстрогению. При изучении половых органов опытный гинеколог может диагностировать гиперандрогению, травмы и язвенные поражения слизистых тканей, кандиломы. Однако для постановки полноценного диагноза нередко производятся дополнительные анализы.
Может ли гинеколог определить беременность при осмотре? Да, о беременности врачу может «поведать» слизистая влагалища, а именно, ее цвет. Чем ярче цвет, тем больше срок, так как это напрямую связано с гормональной перестройкой.
На шестом этапе проводится забор мазка. Данный биологический материал исследуется на микрофлору, а также измеряется количество эритроцитов и лейкоцитов, что позволяет диагностировать воспалительные процессы, а также определить некоторые причины развития воспаления (например, патогенные/условно-патогенные грибки, трихомониаз, гонорея, бактериальный вагиноз);
Дополнительными анализами являются исследование мазка методом полимеразной цепной реакции (ПЦР) на определение специфических инфекций, передаваемых половым путем, иммуноферментный анализ крови, позволяющий определить наличие антител и антигенов и по полученным результатам диагностировать характер течения заболевания. Также сюда следует отнести посев на флору. Данный метод специфичен и позволяет выявить воздействие тех или иных медикаментов на вредоносную форму жизни, поразившую репродуктивную систему женщины.
Помимо анализов существуют дополнительные диагностические методы — кольпоскопия и видеокольпоскопия. Данные методы позволяют определить папиломотоз, лейкоплакию, эрозию шейки матки, а также онкологические явления. Проведение биопсии (при наличии показаний) возможно только с сопровождением кольпоскопии/видеоколпоскопии. Ультразвуковой исследование органов половой системы также может быть назначено.
На седьмом этапе проводится бимануальное исследование посредством введения указательного и среднего пальца во влагалище и прощупывания внутренних органов. Вторая рука кладется на живот. За счет этих манипуляций гинеколог может определить консистенцию и плотность шейки матки, а также консистенцию и размеры самой матки, перешейка и придатков;
ХОРОШО ПОДГОТОВИЛАСЬ
Это только на первый взгляд кажется: прими душ , надень чистые трусики — и вперед. На самом деле нюансов много. Как показывает практика , чаще всего девушки беспокоятся вот о чем.
Нужно ли сбривать волосы в интимной области? Модель интимной прически на качество диагностики не влияет. Но короткие волосы ( или вовсе гладкая кожа) дольше сохраняют свежесть в течение дня.
Надо ли спринцеваться перед визитом к гинекологу? Нет! Достаточно принять душ. Слишком тщательные гигиенические процедуры не позволят доктору получить истинное представление о состоянии твоей микрофлоры. Кремы и гели для интимной гигиены лучше не использовать: красители и отдушки могут повлиять на качество анализов.
Что делать , если я еду к доктору вечером после работы? Воспользуйся влажными салфетками. Лучше детскими: в специальных салфетках для интимной гигиены могут содержаться антисептики , которые влияют на влагалищную флору и , следовательно , на качество лабораторных исследований.
Можно ли заниматься сексом накануне визита? Нельзя. Желательно воздерживаться 2−3 дня. На результаты анализов может повлиять не только семенная жидкость , попавшая во влагалище , но даже спермициды или смазка с презерватива.
В кабинет надо заходить с полным мочевым пузырем или с пустым? Мочевой пузырь располагается перед маткой и в наполненном состоянии будет мешать пальпации , так что лучше его опорожнить. Но для сдачи некоторых анализов рекомендуется не мочиться 2−3 часа — смоешь бактерии. Этот вопрос можно обсудить уже на приеме гинеколога.
Об этом большинство девушек даже не догадываются. Для планового осмотра у гинеколога лучше выбрать первые дни после менструации. В это время иммунитет немного снижается , и можно обнаружить даже скрытые хронические инфекции. К тому же основные исследования шейки матки наиболее достоверны именно в первой фазе цикла.
За 2−3 недели до посещения врача лучше не принимать лекарства. Даже если ты уверена , что причина твоих беспокойств просто молочница , не следует сразу бежать в аптеку за чудодейственной капсулой. Ты можешь ошибаться , а противогрибковые препараты , как и антибиотики , изменяют микрофлору влагалища , и анализы могут дать ложный результат. К искажению картины может привести также прием иммуномодуляторов и гормонов — их тоже не следует пить в течение 2−3 недель до визита. Но если у тебя есть хронические заболевания и ты принимаешь таблетки постоянно , то , разумеется , не стоит делать перерыв.
Лечение неосложненного вульвоваагинального кандидоза
С неосложненным вульвоваагинальным кандидозом эффективно справляются непродолжительные курсы лечения – одиночная доза и режимы 1-3 дня. По сравнению с пероральным/топическим нистатином более эффективно местное применение азольных препаратов, поэтому в настоящее время он не используется.
Лечение вульвовагинального кандидоза
Правильно подобранное гинекологом лечение азолами (синтетическими противогрибковыми средствами) приводит по завершении курса терапии к купированию симптомов и негативных культур у 80-90% пациенток.
Рекомендуемые режимы лечения:
Безрецептурные интравагинальные средства:
- Клотримазол, форма выпуска: крем 1%, в количестве 5 г во влагалище на ночь продолжительностью от 7 до 14 дней;
- Клотримазол, форма выпуска: крем 2%, в количестве 5 г во влагалище на ночь продолжительностью 3 дня;
- Миконазол, форма выпуска: крем 2%, в количестве 5 г во влагалище на ночь продолжительностью 7 дней;
- Миконазол, форма выпуска: крем 4%, в количестве 5 г во влагалище на ночь продолжительностью 3 дня;
- Миконазол, форма выпуска: вагинальные суппозитории по 100 мг, по одному суппозиторию на ночь продолжительностью 7 дней;
- Миконазол, форма выпуска: вагинальные суппозитории по 200 мг, по одному суппозиторию на ночь продолжительностью 3 дня;
- Миконазол, форма выпуска: вагинальные суппозитории по 1200 мг, однократное применение;
- Тиоконазол, форма выпуска: мазь 6,5%, однократное применение в количестве 5 г интравагинально на ночь.
Интравагинальные рецептурные средства:
- Бутоконазол, форма выпуска: крем 2% (разовая доза биоадгезивного продукта), 5 г интравагинально в одном применении;
- Терконазол, форма выпуска: крем 0,4%, в количестве 5 г интравагинально ежедневно курс 7 дней;
- Терконазол, форма выпуска: крем 0,8%, в количестве 5 г интравагинально ежедневно курс 3 дня;
- Терконазол, в дозировке 80 мг по одному вагинальному суппозиторию ежедневно курс 3 дня.
Пероральное средство: Флуконазол 150 мг внутрь в разовой дозе.
Топические препараты, используемые в этих режимах, имеют масляную основу, поэтому могут повреждать диафрагмы и презервативы из латекса. Дополнительную информацию о совместимости смотрите в маркировке барьерных методов контрацепции.
Интравагинальные препараты клотримазола, миконазола и тиоконазола доступны без рецепта (OTC). К сожалению, это имеет неблагоприятные последствия, в первую очередь для самой пациентки:
- Даже если у женщины ранее был диагностирован вульвоваагинальный кандидоз и были даны рекомендации по лечению, это не значит, что новый случай со схожими симптомами имеет этот же диагноз;
- Если у пациентки симптомы сохраняются после использования препарата OTC или у нее наблюдается рецидив симптомов в период 2-х месяцев после лечения по поводу ВВК, требуется проведение клинической оценки и лабораторной диагностики повторно;
Ненужное или нецелесообразное использование (в первую очередь без консультации с гинекологом или по рекомендации работников аптек) этих препаратов становится распространенным явлением. Это приводит к задержке терапии как кандидозного, так и вульвовагинита других этиологий, что в свою очередь грозит неблагоприятным исходом заболевания.