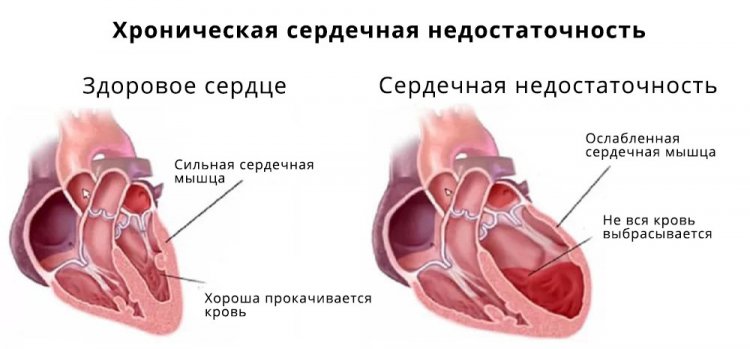
Глава 11. сердечная недостаточность
Содержание:
Лечение сердечной недостаточности
Самыми распространенными при назначении медикаментозного лечения, являются ингибиторы АПФ. Действуют они следующим образом. Расширяют периферические сосуды и послабляют действие симпатоадреналовой системы, что приводит к улучшению обменных процессов в клетках и уменьшению растяжения миокарда.
Гликозиды. При постоянном приеме этих препаратов нормализуется содержание кальция и калия в тканях сердца, это провоцирует возбудимость миоцитов, что способствует облегчению сократительных действий органа. Принимать их следует строго назначенной дозировке, поскольку даже незначительное ее повышение может стать следствием нежелательных последствий.
При нарушении работы правого желудочка назначаются диуретики. Говоря доступным языком – мочегонные средства. Они способствуют избавлению от скопившейся лишней жидкости и солей. Благодаря этому отеки стают меньше. В комплексе с этими таблетками назначают курс препаратов содержащих калий, поскольку диуретики вместе с излишками соли вымывают соли калия из организма.
Также используются блокаторы рецепторов. При их приеме клетки теряют чувствительность к гормону ангиотензина II, это обеспечивает выравниванию внутрисосудистого давления, минимизирует риск гипертрофии миокарда, снижает образование вазопрессина и альдостерона.
В случаях когда медикаментозные препараты, таблетки, инъекции справится с недугом не в состоянии лечащий врач-кардиолог советует прибегнуть к трансплантации всего органа или пораженного клапана.
Таблетки от сердечной недостаточности
Проведя анализ самых распространенных в лечении сердечной недостаточности таблеток, хотим предоставить небольшой список-рейтинг топовых препаратов, а именно таблеток для внутреннего применения. Поскольку единой таблетки от сердечной недостаточности, которая будет способна справиться со всеми проявлениями патологии еще не придумали, рассмотрим таблетки по видам действия.
1. Ингибиторы АПФ. К самым «востребованным» таблеткам этого вида следует отнести:
«Каптоприл» – показан для лечения симптомов хронического проявления недуга, а также артериальной гипертензии. Выпускается в таблетках дозировкой 25 мг и 50 мг действующего вещества;
«Трандолаприл» – препарат считается сильнее и применяется как профилактическое средство после инфаркта миокарда. Назначается при эссенциальной артериальной гипертензии. Выпускается в капсулах с 2 мг действующего вещества.
2.Сердечные гликозиды. В эту группу входят:
«Дигитоксин» – является чистым гликозидом, который получают из трав наперстянки. Назначается при хронической форме, которая влечет за собой нарушение кровотока второй и третьей степени. Также выписывается при аритмии в основном мерцательной, клапанных пороках. Выписывается гипертоникам. Выпускается в виде таблеток и свечей (ректально);
«Метилдигоксин» – так же как и выше приведенный препарат выписывается при хронической форме заболевания. Показан в случаях перегрузки миокарда, тахисистолической мерцательной аритмии, артериальной гипертензии, кардиосклерозе, трепетания сердца. Форм выпуска лекарства довольно много, таблетки, капли и раствор для инъекций.
3. Мочегонные таблетки. Их довольно большое количество. Поэтому выделить группу, которая подходит непосредственно для лечения сердечной недостаточности довольно сложно. Каждый врач-кардиолог отдает предпочтение таблеткам, по его мнению, оказывающим наибольшее мочегонное действие.
4. Таблетки бета-адреноблокаторы. На сегодняшний день их довольно много, но хотелось бы отметить следующие:
«Карведилол» – принимается в составе комбинированного лечения хронической формы заболевания, артериальной гипертензии, стабильной стенокардии. Выпускается в таблетках 12,5 мг и 25 мг;
«Бисопролол» – бета1-адреноблокатор выписывают при гипертензии и ишемической болезни сердца (как профилактика стенокардии). В аптеке имеются таблетки, в состав которых входит по 5 мг и по 10 мг действующего вещества;
«Метопролол» — имеет довольно большой спектр показаний для применения это и артериальная гипертензия (гиперкинетический тип, тахикардия), и ишемическая болезнь (приступы стенокардии, инфаркты миокарда), сбои ритма сердцебиения, гипертиреоз, профилактика мигрени. Выпускают таблетки в форме 100 мг и 50 мг действующего вещества;
«Дигоксин» – является самым сильным препаратом из приведенной группы, назначается при наличии клинических проявлений хронической формы сердечной недостаточности, а также при тахисистолической форме мерцания.
Клинические критерии основных заболеваний
ИНФАРКТ МИОКАРДА. Как правило, начинается с болевого синдрома, однако встречается и безболевой вариант с приступом удушья (астматический вариант). Инфаркт миокарда следует подозревать в любом случае развития удушья у пожилого человека с учетом факторов риска. Решающее диагностическое значение придается ЭКГ-исследованию.
Интерпретация данных ЭКГ может быть затруднена в случаях мелкоочаговых и повторных инфарктов миокарда. Тогда окончательное диагностическое заключение может быть сделано в условиях стационара на основе сопоставления клинико-лабораторных данных, полученных при динамическом обследовании больного.
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ. Приступ удушья у больных с гипертонической болезнью может возникнуть во время гипертонического криза, как правило, в виде сердечной астмы. В случае повторяющихся приступов сердечной астмы у больных с артериальной гипертонией необходимо исключить наличие феохромоцитомы.
КАРДИОСКЛЕРОЗ. Острая левожелудочковая недостаточность развивается чаще у больных с атеросклеротическим кардиосклерозом. Это могут быть варианты постинфарктного кардиосклероза и вариант без рубца. На перенесенный инфаркт могут указывать анамнестические данные и ЭКГ-признаки рубца: патологический зубец «Q» или QS.
В случаях атеросклеротического кардиосклероза без рубца нужно учитывать возраст больного, наличие других признаков ИБС (стенокардия, нарушения ритма), факторов риска.
КЛАПАННЫЕ ПОРОКИ СЕРДЦА. Нередко осложняются приступами сердечной астмы. Это может наблюдаться при аортальных пороках сердца, чаще при аортальном стенозе.Механизм развития левожелудочковой недостаточности при этих пороках связан с перегрузкой миокарда левого желудочка или объемом (при аортальной недостаточности) или давлением (при стенозе).
Причиной удушья у них может быть также эмболия легочных сосудов как следствие застоя в большом круге кровообращения. Наиболее часто отек легких развивается у больных с митральным стенозом.
МИОКАРДИТЫ. Приступ удушья нередко оказывается одним из ранних признаков тяжелого диффузного миокардита
Указание на наличие инфекции в ближайшем анамнезе может иметь важное диагностическое значение.У больных тяжелыми миокардитами, как правило, есть признаки как лево-, так и правожелудочковой недостаточности. Аускультация сердца может дать важные диагностические сведения: ослабление тонов, особенно первого, ритм галопа, различные нарушения ритма
ПАРОКСИЗМАЛЬНЫЕ НАРУШЕНИЯ РИТМА. Во многих случаях протекают с явлениями удушья, а иногда приводят к отеку легких. Подробное изложение диагностики аритмий представлено в разделе «Аритмии», здесь же мы ограничимся лишь общими замечаниями.
Возникновение острой сердечной недостаточности во время пароксизмальных тахикардии определяется в первую очередь исходным состоянием миокарда, длительностью приступа и частотой сердечных сокращений. Вероятность развития острой сердечной недостаточности у больных с пароксизмальными нарушениями ритма возрастает при наличии у них клапанных пороков сердца (особенно митрального стеноза, атеросклеротического кардиосклероза, тиреотоксикоза, синдрома WPW).Наиболее тяжело пароксизмальная тахикардия протекает у детей. У пожилых людей острая сердечная недостаточность на фоне аритмии может быть проявлением инфаркта миокарда. Пароксизмальные нарушения ритма у лиц пожилого возраста помимо острой сердечной недостаточности осложняются транзиторными нарушениями мозгового кровообращения в виде головокружения, нарушения зрения, явления гемипареза.
ОСТРАЯ ПРАВОЖЕЛУДОЧКОВАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ. Наиболее частые причины: тромбоэмболия крупной ветви легочной артерии, спонтанный пневмоторакс.При исследовании сердечно-сосудистой системы находят слабый частый пульс, тахикардию, ритм галопа. Печень увеличена, болезненна при пальпации. Rg-данные обусловлены основным заболеванием.
Виды
Основные разновидности сердечной недостаточности — это острая СН и хроническая СН. Обе разновидности по-разному характеризуют течение болезни и в каждом отдельном случае выделяют наиболее свойственные признаки болезни и наиболее вероятные последствия.
Острая сердечная недостаточность
Различают несколько видов ОСН в зависимости от развившегося типа гемодинамики:
- С гипокинетическим типом кровообращения, который может сочетаться с различными видами шока (истинный, аритмический, рефлекторный).
- С застойным типом кровообращения, в ходе которого может быть более выражена левожелудочковая или правожелудочковая недостаточность.
При острой левожелудочковой недостаточности, как правило, возникает сердечная астма, которая довольно быстро осложняется отеком легких. Также возможно развитие кардиогенного шока, для которого характерна недостаточность не только левого желудочка, но и левого предсердия.
Острая правожелудочковая недостаточность характеризуется застоем крови в большом кругу кровообращения, что сопровождается тяжелой клинической картиной. Нередко возникает на фоне декомпенсированной хронической СН.
В редких случаях развивается бивентрикулярная недостаточность, когда поражаются сразу оба желудочка. Патология выражается так же, как и острая левожелудочковая недостаточность тяжелого течения.
Хроническая сердечная недостаточность
Развитие патологии не происходит одномоментно, а на протяжении определенного времени — от одной недели и более. Выраженность клиники во многом зависит от основного заболевания, по причине которого возникло нарушение сердечной деятельности.
Функциональные классы хронической сердечной недостаточности:
- Первый ФК — видимые изменения у больного отсутствуют, хотя он может предъявлять жалобы на появление одышки при значительной физической нагрузке (например, при подъеме по лестнице на третий этаж и выше).
- Второй ФК — сердечная недостаточность выражена слабо, хотя одышка появляется уже при ходьбе по лестнице ниже третьего этажа. Физическая активность несколько снижена.
- Третий ФК — сердечная недостаточность выражена, больному становится трудно ходить или выполнять незначительную работу. В состоянии покоя признаки болезни проходят.
- Четвертый ФК — симптомы СН сохраняются в покое, больной близок к развитию кардиогенного шока или коллапса.
По характеру развития хроническая сердечная недостаточность разделяется на три стадии:
- Первая (I) — для нее характерно скрытое течение, когда на фоне физической нагрузки у больного появляется частое сердцебиение и затрудненное дыхание. Также может отмечаться небольшое снижение трудоспособности.
- Вторая (II) — признаки болезни становятся более выраженными, начинает формироваться застой крови в малом кругу кровообращения. В зависимости от тяжести выраженности симптомов вторую степень разделяют на два периода развития:
IIА — заболевание начинает проявляться при незначительной физической нагрузке или волнении. Трудоспособность резко снижена. Кроме застоя в малом кругу кровообращения начинают наблюдаться такие же нарушения в большом кругу (печень несколько увеличивается, а на ногах в конце дня появляются отеки, которые к утру проходят).
IIБ — симптомы СН возникают в спокойном состоянии. Больные теряют трудоспособность из-за постоянной одышки, отеков на ногах и туловище. Работа многих внутренних органов нарушена, печень увеличена и на ощупь плотная.
Третья (III) — происходят дистрофические изменения во всех органах, изменения необратимые, поэтому в эту стадию лечение чаще всего неэффективно.
Классификация сердечной недостаточности
По скорости развития выделяют две формы:
- Острая сердечная недостаточность – развивается очень быстро (от нескольких минут до нескольких часов). Проявляется в виде отека легких, сердечной астмы и кардиогенного шока. Основными причинами острой сердечной недостаточности являются инфаркт миокарда, разрыв стенок левого желудочка, острая недостаточность аортального и митрального клапанов;
- Хроническая сердечная недостаточность – формирование патологии идет постепенно и развивается в течении недель, месяцев или даже лет). Причинами хронической сердечной недостаточности могут служить такие заболевания, как пороки сердца, артериальная гипертензия, хроническая дыхательная недостаточность, продолжительная анемия. На сегодняшний день существует две классификации хронической сердечной недостаточности. Первая классификация была предложена еще в 1935 году. По этой классификации хроническая сердечная недостаточность делится на три стадии. Первая стадия характеризуется практически бессимптомным течением, а пациенты с третьей стадией будут иметь тяжелые нарушения в работе сердечно-сосудистой системы. Наибольшую популярность сегодня приобрела классификация, предложенная американскими врачами кардиологами.
Выделяют четыре класса:
1 класс. У больного появляется одышка при подъеме по лестнице на уровень третьего этажа и выше. Физическая активность человека остается в норме;
2 класс. Одышка проявляется при подъеме на первые этаж и при быстрой ходьбе. Наблюдается небольшое снижение физической активности. При обычно нагрузке начинают появляться симптомы сердечной недостаточности;
3 класс. Проявление сердечной недостаточности видно наблюдается при малых нагрузках и даже при ходьбе. В спокойном состоянии симптомы сердечной недостаточности пропадают;
4 класс. Симптомы сердечной недостаточности выявляются в покое, а небольшое увеличение нагрузки ведет к серьезным нарушениям работы сердечно-сосудистой системы.
Хроническая сердечная недостаточность является на сегодняшний день одним из самых частых осложнений, связанных с проблемами в работе сердечно-сосудистой системы.
По локализации поражения различают три типа:
Левожелудочковая сердечная недостаточность – возникает в результате перегрузки левого желудочка или из-за снижения сократительной функции миокарда. Причиной перегрузки может служить, например, сужение аорты. Снижение сократительной функции возникает, например, в результате инфаркта миокарда, который приводит к снижению количества крови, выбрасываемого в большой круг кровообращения и застою крови в малом круге;
Правожелудочковая сердечная недостаточность. При данном типе наблюдаются противоположные процессы – застой крови в большом круге кровообращения и уменьшение количества подаваемой крови в малый круг кровообращения. Правожелудочковая сердечная недостаточность возникает в результате перегрузки правого желудочка, которая может возникнуть, например, при легочной гипертензии. Дистрофическая форма правожелудочковой сердечной недостаточности является конечной стадией заболевания. У больного наблюдаются отеки, истощение организма – кахексия, изменения кожи (становиться дряблой, утончается и появляется блеск);
Смешанная сердечная недостаточность – возникает, в том случае, когда наблюдается перегрузка как правого, так и левого желудочков.
По происхождению сердечной недостаточности выделяют следующие формы:
Миокардиальная сердечная недостаточность. Данная форма сердечной недостаточности появляется в результате непосредственного поражения стенок сердца. Данная форма связана с нарушением энергетического обмена сердечной мышцы. Миокардиальная сердечная недостаточность приводит к нарушению, как систолы (сокращения), так и диастолы (расслабления) сердца;
Перегрузочная сердечная недостаточность – возникает в результате чрезмерной нагрузки на сердце. Данная форма может развиться при пороках сердца и таких заболеваниях, которые связаны с нарушением нормального тока крови;
Комбинированная сердечная недостаточность – объединяет как повреждение миокарда, так и повышенную нагрузку на сердце.
https://youtube.com/watch?v=gz0tlaaI40o
Влияет ли пол больного на симптоматику
Слабость сердечной мышцы внешне проявляется:
- учащением дыхания при обычной нагрузке (одышка);
- увеличением количества сокращений сердца в единицу времени (тахикардия);
- скоплением жидкости в тканях (отеки).
Увеличение частоты дыхания и тахикардия — прямые компенсаторные реакции по команде мозга, отметившего недостаток кислорода, доставляемого кровью. Мало кислорода — увеличить поступление воздуха в легкие. Содержание кислорода в крови нормальное, но поступающий объем крови недостаточен — повысить частоту биения сердца.
Механизм компенсации необходим для работы организма при изменяющейся нагрузке. Рост частоты дыхания и ускорение пульса в этом случае — норма. Симптомами сердечной недостаточности прямые реакции компенсации становятся в случае явной неадекватности степени их проявления при незначительных нагрузках или в покое.

В чем причина возникновения отеков? Стенки кровеносных сосудов обладают двусторонней проницаемостью.
Это значит, что жидкость в равном объеме как выходит из просвета сосудов в расположенные вокруг ткани, так и поступает обратно.
Снижение силы сокращений сердечной мышцы приводит к замедлению прохождения крови по сосудам и нарушению баланса жидкости в тканях и сосудистом русле. Отток из сосудов превышает обратное поступление.
Происходящее увеличение объема тканевой жидкости называется отеком.
Очевидно, что ни механизм компенсаторных реакций, ни закономерности, проявляющиеся в образовании отеков, не имеют половых различий. Симптомы и признаки сердечной недостаточности совершенно одинаковы и у женщин, и мужчин. И все же учитывать пол больного при диагностике — необходимо.
Почему возникает патология?
Причины сердечной недостаточности могут быть врожденными и приобретенными.
Причины врожденной патологии
- Гипертрофическая кардиомиопатия – утолщенная стенка левого желудочка (реже – правого);
- гипоплазия – недоразвитость правого и (или) левого желудочка;
- дефекты перегородки между желудочками либо между предсердиями;
- – неправильное расположение атриовентрикулярного клапана, из-за которого он не может нормально функционировать;
- коарктация аорты – сужение этого сосуда в определенном месте (обычно сопровождается другими патологиями);
- открытый артериальный проток – Боталлов проток, который должен зарастать после рождения, остается открытым;
синдромы преждевременного возбуждения желудочков (WPW-синдром, LGL-синдром).
Причины приобретенной сердечной недостаточности
- Хроническая артериальная гипертензия (повышенное давление);
- спазмы сосудов;
- стенозы (сужения) сосудов или сердечных клапанов;
- эндокардит – воспаление внутренней оболочки сердца;
- миокардит – воспаление сердечной мышцы;
- перикардит – воспаление серозной оболочки сердца;
- опухоли сердца;
- перенесенный инфаркт миокарда;
- нарушения обмена веществ.
Приобретенной сердечной недостаточностью страдают в основном люди старше 50 лет. Также в группе риска находятся курильщики и те, кто злоупотребляет алкоголем и (или) наркотическими веществами.
Часто сердечная недостаточность возникает и прогрессирует из-за чрезмерной физической активности в подростковом возрасте, когда нагрузка на сердечно-сосудистую систему и так высокая. Для профилактики сердечной недостаточности юным спортсменам рекомендуется снизить интенсивность тренировок в возрасте, когда начинается половое созревание, и рост организма наиболее активный. Если в этом возрасте проявились начальные симптомы сердечной недостаточности, скорее всего, врачи запретят занятия спортом на 0,5–1,5 года.
Виды и причины патологии
Ослабление насосной и сократительной способности миокарда не является самостоятельной болезнью, а развивается в результате патологий, поражающих сердечную и кровеносную систему:
- артериальная гипертензия;
- ишемия, инфаркт;
- пороки врождённого или приобретённого характера;
- изменения мышцы неизвестной этиологии;
- сахарный диабет любого типа.
Недостаточность бывает хронической (ХСН) и острой (ОСН). При хронической форме объём сердечного выброса снижается постепенно, а при острой – резко. Существует множество факторов, провоцирующих развитие болезни:
- аритмия тяжёлой формы;
- психофизическое напряжение;
- почечная недостаточность;
- грипп, ОРВИ;
- ревматизм;
- ВИЧ;
- эндокринные заболевания;
- миокардит;
- алкоголизм;
- авитаминоз;
- ожирение.
Симптомы и первые признаки
Клинические проявления сердечной недостаточности у женщин разнятся в зависимости от формы патологии: острой или хронической. Суть острой недостаточности – ослабление сократительной способности миокарда на уровне левого желудочка (левожелудочковая недостаточность) и предсердия или правого желудочка (правожелудочковая недостаточность). Хроническая СН может принимать форму лево- или правожелудочковой патологии, а также лево- или правопредсердного варианта.
Проявления острой СН
Левожелудочковая недостаточность, сердечная астма и альвеолярный отек легких:
- Одышка, часто – удушье по ночам
- Тахикардия
- Резкая слабость
- Кашель с трудно отходящей мокротой
- Холодный профузный пот
- Акроцианоз
- Бледность кожных покровов
- Падение АД
- Нитевидный пульс
- Сердце расширяется влево
Левожелудочковая СН развивается на фоне гипертонии, ОИМ или аортального порока. Прогрессирование клинической симптоматики приводит к развитию отека легких: появляется пенистая мокрота розового цвета, сильная одышка, влажные хрипы, шейные вены набухают, пациентка принимает вынужденное положение ортопноэ. При отсутствии своевременных мер – летальный исход.
Левопредсердная недостаточность клинически проявляется аналогичными симптомами, но причина у нее иная – митральный стеноз.
Правожелудочковая недостаточность клинически дает симптомы застоя в большом круге кровообращения:
- отеки ног;
- боль в подреберье справа;
- пульсация вен на шее;
- боли за грудиной;
- одышка;
- цианоз;
- гипотония;
- сердце расширено вправо
Возникает правосторонняя СН при ТЭЛА.
Проявления хронической СН
Левожелудочковый вариант:
- одышка, ночные приступы удушья;
- бессонница;
- гипергидроз;
- цианоз;
- тахикардия;
- сухой кашель с кровохарканьем;
- синдром хронической усталости;
- вертиго;
- цефалгии;
- постоянное подташнивание;
- нарушение месячного цикла
Хроническая левожелудочковая недостаточность развивается при пороке аортального или митрального клапана, гипертонии, несостоятельности коронаров. В 90% случаев диагностируют бесплодие.
Левопредсердная недостаточность характеризуется развитием:
- одышки;
- цианоза;
- кашлем с кровохарканьем
Причина – стеноз митрального клапана.
При длительном венозном застое в малом круге начинается склероз сосудов легких.
Правожелудочковая недостаточность характеризуется застоем большого круга кровообращения появляются:
- боли в подреберье справа;
- отеки;
- гипоурия;
- асцит;
- одышка при движениях;
- цианоз;
- набухают шейные и периферические вены;
- формируется гепатомегалия
Причиной этого варианта становятся митральные пороки сердца, пневмосклероз, эмфизема легких
СН может долго оставаться недостаточностью какого-то одного отдела сердца, но со временем происходит декомпенсация, развивается тотальная хроническая сердечная недостаточность.
Все, что вам нужно знать об острой сердечной недостаточности
Острая сердечная недостаточность
Сердечная недостаточность возникает, когда ваше сердце не может прокачать достаточно крови, чтобы удовлетворить потребности вашего организма. Это состояние может быть хроническим, что означает, что развитие процесса происходит медленно с течением времени. Или сердечная декомпенсация может быть острой — это означает, что болезнь развивается внезапно.
Согласно исследованию 2014 года, примерно 26 миллионов человек во всем мире живут с сердечной недостаточностью. В Соединенных Штатах сердечная недостаточность является основной причиной того, что люди старше 65 лет госпитализируются. Это может происходить потому, что люди живут дольше с сердечными заболеваниями, что может привести к сердечной недостаточности с течением времени.
Симптомы острой сердечной недостаточности
Одышка является наиболее распространенным симптомом острой сердечной недостаточности. Такое состояние разделяет многие из тех же симптомов, что и хроническая или тяжелая сердечная недостаточность.
Указанные симптомы могут быть гораздо более выраженными при острой сердечной недостаточности. Ваши ноги и живот могут внезапно набухать и вы можете быстро набрать вес из удерживающей в организме жидкости. Можно набрать в весе от 2 до 3 фунтов в течение 24-часового периода или 5 фунтов в течение недели. Вы также можете почувствовать тошноту или потерять аппетит.
Другие симптомы как острой, так и хронической сердечной недостаточности включают:
- слабость
- усталость
- нерегулярное или быстрое сердцебиение
- кашель и хрипы
- отхаркивание розовой мокроты
- снижение способности концентрироваться
Если не лечить, сердечная недостаточность может привести к сердечному приступу. Сердечный приступ обычно вызван закупоркой артерии. Блокировка препятствует проникновению кислорода в сердце, что приводит к неустойчивости работы насоса или его остановке вообще. Если у вас сердечный приступ, то у вас также может быть боль в груди.
У пожилых людей может быть несколько состояний здоровья, приводящих к острой сердечной недостаточности. Это может затруднить выделение симптомов сердечной проблемы из-за других заболеваний.
Если вы испытываете какие-либо из этих симптомов и не знаете, зачем обращаться за неотложной медицинской помощью.
Согласно исследованию 2008 года, люди, госпитализированные с острой сердечной недостаточностью, имели среднее время задержки 13,3 часа между замечающими симптомами и получением лечения. Чем быстрее вы выявите свои симптомы и обратитесь за медицинской помощью, тем лучше ваш прогноз.
Типы сердечной недостаточности
Острая или хроническая сердечная недостаточность может начинаться либо с левой, либо с правой стороны сердца или сразу с обеих сторон, которые могут повредится одновременно. Камеры сердца, в которых перекачивается кровь, называются желудочками. Их миокард может затвердеть, чтобы они больше не заполнялись должным образом. Если ваша сердечная мышца слишком слабая, желудочки могут растягиваться и не работать эффективно.
Бывает несколько типов острой сердечной недостаточности: