Пузырно-мочеточниковый рефлюкс: причины, симптомы, лечение
Содержание:
Из-за чего возникает патология?
До сегодняшнего дня еще недостаточно полно изучены причины, ведущие к появлению рефлюкса мочеточника. Считается, что детские проявления зависят от врожденных отклонений в системе мочеполовых органов. Такой вид патологии называют первичной. К таким причинам относят:
Детские проявления зависят от врожденных отклонений в системе мочеполовых органов
- несформированные закрывающие приспособления устьев;
- уменьшенную длину в подслизистом тоннеле;
- аномальный тип устья;
- ненормальное размещение мочеточников;
- выпадение мочевого пузыря.
Рефлюкс у взрослых носит вторичный характер, вызывается различными болезнями мочевыводящих органов:
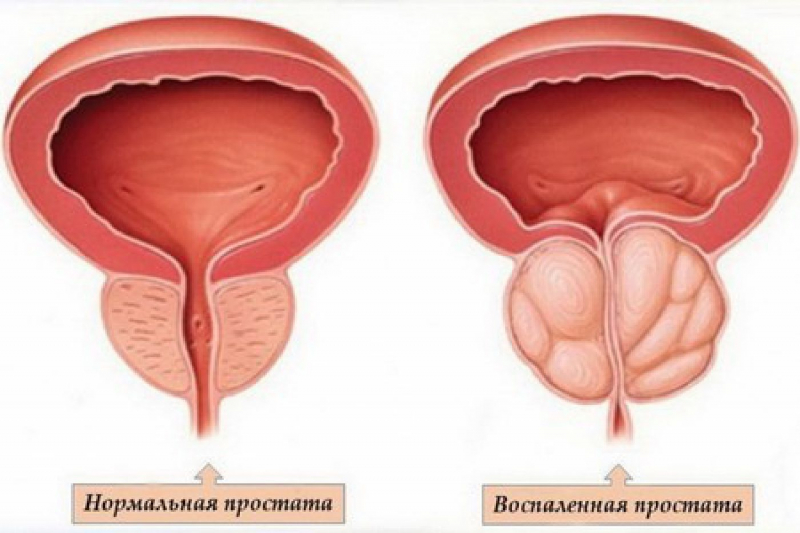
- аденомой простаты;
- стенозом в мочеиспускательном канале;
- сбоями в функционировании мочеточника;
- циститом в месте, где располагаются устья;
- склерозом на шейке мочевого пузыря;
- различными инфекциями, поражающими клапаны мочеиспускательного канала.
Рефлюкс у взрослых носит вторичный характер, вызывается различными болезнями мочевыводящих органов
Особенности диагностики
Общий анализ мочи в большинстве случаев показывает нормальные результаты. Отклонения от нормы могут быть в том случае, если вследствие рефлюкса начался процесс воспалительного характера.
В данном случае лаборант может обнаружить повышенную концентрацию лейкоцитов и эпителия из почечной ткани.
Весьма эффективная методика для определения ПМР – цистография микционного типа.
В этом случае специалист вводит контрастное вещество через специальный катетер внутрь мочевого пузыря. Далее проводится обследование тазовых органов с помощью рентгенологических установок. При наличии патологии можно увидеть попадание контрастного вещества из пузыря в мочеточник.
Что касается УЗИ и других методов, то они являются малоэффективными в данном случае. В некоторых случаях врач может назначить проведение цистоскопии.
При осмотре слизистой оболочки пузыря мочевого типа можно также обнаружить проникновение соответствующей жидкости в мочеточник. При этом можно заметить, как клапан мочеточника не закрывается полностью при перистальтике мочевого пузыря.
Почему же возникает пузырно-мочеточниковый рефлюкс?
Устье мочеточника — это клапан с определённой замыкательной силой. В силу врождённых и приобретённых причин нарушается функция пузырно-мочеточникового соустья.
В качестве наиболее частых причин рефлюкса называют:
- дисплазию замыкательного аппарата,
- укороченный интрамуральный отдел мочеточника,
- дистонию и зияние устья,
- хронический цистит (вызывает склеротические изменения сегмента мочевого пузыря и мочеточников).
Важно!
ПМР нарушает отток из верхних мочевых путей, а это отличные условия для возникновения пиелонефрита.
Даже при скрытом течении пиелонефрита ПМР рассматривается в зарубежных клиниках как процесс, ведущий к:
- сморщиванию почки,
- гипертензии,
- развитию почечной недостаточности.
Если пациента беспокоит гломерулонефрит, лечение за границей, отзывы о котором неизменно положительные, обязательно поможет.
Клиника и диагностика
Характерная клиническая картина отсутствует. Обычно на первый план выходят симптомы пиелонефрита.
При сочетании с дисфункцией мочевого пузыря или циститом больные жалуются на:
- учащённое мочеиспускание,
- недержание мочи,
- боли в нижней части живота.
При проведении лабораторных методов обследования в моче обнаруживают лейкоциты и бактерии. Эти явления могут сопровождаться выраженной интоксикацией, подъёмом температуры.
Одного ультразвукового сканирования и экскреторной урографии недостаточно для постановки диагноза. Поэтому проводится цистография, показывающая высоту заброса контрастного вещества, расширение собирающей системы почки и мочеточника.
В зависимости от полученных данных определяется степень рефлюкса. Вид ПМР зависит от механизма его возникновения и бывает пассивным, активным, смешанным.
Количественную оценку функции почек получают с помощью радиоизотопного исследования.
Как проводят диагностику?
Учитывая, что у рефлюкса мочеточника отсутствуют специфические симптомы, то для определения диагноза применяют разнообразные методы обследования. Направление на лабораторные и инструментальные обследования выдает врач-уролог. Он изучает историю болезни пациента, интересуется заболеваниями близких родственников, выясняя, нет ли наследственной патологии, выслушивает жалобы больного по поводу его состояния. Пациенту измеряют кровяное давление, методом пальпации проверяют нижней отдел брюшины и почки.
Помогают выявить рефлюкс мочевого пузыря и лабораторные исследования, к которым относятся:
Направление на лабораторные и инструментальные обследования выдает врач-уролог
- общий анализ мочи (важными показателями являются объемы лейкоцитов и эритроцитов, насыщенность глюкозой и белками);
- общий анализ крови (акцент делают на содержание эритроцитов и лейкоцитов, а также скорость оседания эритроцитов);
- биохимия крови.
Пользуются для уточнения диагноза «Рефлюкс мочеточника» инструментальными способами:
- урофлоуметрией (измеряется, с какой скоростью проходит движение мочи);
- нефросцинтиграфией (используя специальное вещество, которое вводится больному, прослеживают, по какому пути проходит вывод этого вещества почками);
- УЗИ. Выясняют размещение и параметры почек, определяют форму патологии – ПМР поражена одна или обе почки;
- урографией с применением контрастной жидкости;
Выясняют размещение и параметры почек, определяют форму патологии – ПМР поражена одна или обе почки
- цистоскопией. С помощью нее осматривают внешнюю и внутреннюю поверхности мочевого пузыря и мочеточниковых устьев;
- внутривенной пиелограммой при введении контрастного вещества внутривенно;
- комплексным уродинамическим исследованием (КУДИ) для обследования нижних отделов мочевыводящих путей.
Прогноз и профилактика
Прогноз на будущее зависит от стадии заболевания и степени повреждения почечной паренхимы. По данным статистики хирургическое лечение успешно устраняет ПМР в 85—98% случаев, после чего со временем восстанавливается работы почек (30% случаев) и отмечается общая стабилизация состояния (60% случаев). У маленьких детей эти показатели еще выше.
Во избежание рецидива, следует придерживаться правил профилактики, которые сводятся к своевременной диагностике и лечению инфекционных заболеваний, а также выполнению обязательно бытовых правил здоровья и гигиены:
- не ходить с переполненным мочевым пузырем – терпеть до последнего вредно для его гладкой мускулатуры;
- избегать переохлаждения тазовых органов;
- тщательно соблюдать правила интимной гигиены.
При положительном исходе лечения пациенту показана регулярная диспансеризация в течение 5 лет: первые 2 года – 2 раза в год, затем – 1 раз в год. Дополнительно пациент самостоятельно сдает анализ мочи на стерильность: первое время – ежемесячно, затем – каждые 3 месяца. По истечении срока, при отсутствии обострений пациента снимают с диспансерного учета.
Профилактика у детей
Урологические патологии чреваты развитием нежелательных осложнений, сильно влияющих на качество жизнедеятельности человека. При соблюдении предупреждающих мер возможно существенно снизить риск возникновения серьезных последствий. Необходимо всего лишь соблюдение гигиенических правил и регулярное обследование для диагностики патологий.
Способы диагностики
Диагностика патологии начинается с визуального осмотра пациента, измерения давления и сбора данных о жалобах больного, предыдущих и сопутствующих заболеваниях.
Следующим этапом будет проведение лабораторных и инструментальных исследований:
-
Общий и биохимический анализ крови – важным показателем будет количество эритроцитов и лейкоцитов, а также уровень СОЭ.
- Общий анализ мочи – интересует наличие в урине сахара и белка, а также показатели эритроцитов и лейкоцитов.
- Компьютерная томография, с ее помощью можно получить максимальную картину течения болезни.
- УЗИ – помогает определить патологию расположения и строения почек, и степень повреждения мочеточников.
- Нефросцинтиграфия – внутривенно или внутрь мочевого пузыря вводится радиоактивное вещество и отслеживается его выведение через почки.
- Цистоуретрография – в полость пузыря вводится контрастное вещество и в процессе мочеиспускания проводится ряд рентгеновских снимков.
- Цистоскопия – помогает оценить устья мочеточников и слизистую мочевого пузыря.
- Урофлоуметрия – позволяет определить скорость движения мочи.
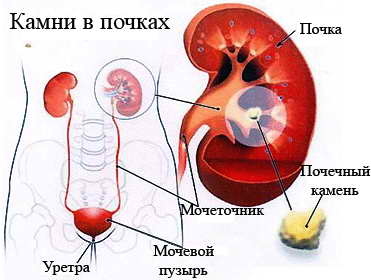
Мочеточник
Мочевой пузырь
Методы диагностики
- общий анализ мочи и крови;
- ультразвуковое исследование мочевыделительной системы;
- цистография;
- урография экскреторная;
- урофлоуметрия.
Урофлоуметрия – измерение скорости мочеиспускания. Данный метод считается самым простым, но малоинформативным. Цистография – наилучший метод по информативности. Благодаря данному исследованию, несложно установить наличие патологии. Все методы диагностики выбираются на усмотрение специалиста исходя из сложности течения заболевания
Анализ мочи
Моча исследуется на наличие гнойных клеток, других признаков мочевой инфекции, наличие белка, указывающего на повреждение почек.
УЗИ брюшной полости
Это тест изображения с использованием звуковых волн). Щуп осторожно прижимается к коже, на которую наносится желе, чтобы обеспечить хороший контакт. Ультразвук является безболезненным, неинвазивным, безвредным. Его можно легко проводить как детям, так и пожилым людям
УЗИ, проведенное на 20 неделе беременности, может выявить увеличенные, опухшие почки у плода. Эти дети исследуются на пузырно мочеточниковый рефлюкс после рождения.
Тест определяет размер, форму почек, выявляет увеличенные мочеточники. Он также показывает, полностью ли опустошен мочевой пузырь. Однако ультразвук не может сказать, присутствует ли пузырно мочеточниковый рефлюкс. Поэтому требуются другие исследования.
Цистограмма с мочеиспусканием (MCG)
Миктурация означает выделение мочи. Цистограмма относится к визуализации мочевого пузыря. При микротуральной цистоуретрограмме (MCUG) полая трубка (катетер) вводится в мочевой пузырь из мочеиспускательного канала. Вводится рентгеноконтрастный краситель.
Когда человек передает мочу, получаются изображения мочевого пузыря. Это исследование определяет наличие рефлюкса. С его помощью оценивается необходимость операции.
Внутривенная урограмма (IVU) / Внутривенная пиелограмма (IVP)
При IVU / IVP изображения снимаются серией рентгеновских снимков после введения рентгеноконтрастного красителя в руку. Этот тест может не показать наличие рефлюкса VU со 100% уверенностью.
Другие тесты
- Цистоскопия. В некоторых случаях внутреннюю часть мочевого пузыря можно визуализировать с помощью специализированного цистоскопа. Во время цистоскопии, выполняемой урологами, врач видить аномальные мочеточники, делает снимки во время процедуры. Она показывает наличие ПМР.
- Радиоизотопное сканирование. Специализированное сканирование изображений, выполняемое путем введения слегка радиоактивной жидкости в мочевой пузырь через трубку. Подобно MCUG, изображения получаются, когда у пациента проходит моча. Радиационное облучение эквивалентно или меньше, чем в MCUG.
- DMSA (димеркаптосукциновая кислота) и МРТ Urogram. Передовые методы визуализации, которые используют, если другие не являются диагностическими.
Классификация заболевания
ПМР разделяется по классификации следующим образом:
- Активная форма. Проявление такого ПМР продиктовано самим актом, когда опорожняется мочевой пузырь.
- Пассивная форма. Она активируется тогда, когда заполняется пузырь.
- Смешанная форма. Это сочетанная форма двух предыдущих состояний.
- Интермитирующий рефлюкс – это отдельно стоящая форма, которая проявляется, как пиелонефрит рецидивирующий.
Патология характеризуется разнообразными формами тяжести.
Протекание самой болезни делится по степеням.
Первая степень – когда урина забрасывается в зону мочеточника, расположенную в малом тазу, и не происходит расширение самого канала. Обратный ток урины охватывает полностью мочеточник. А также наблюдается выброс мочи в лоханку, при этом сам канал и отделы почек не расширяются.
Консервативная терапия
В настоящее время доказано, что консервативное ведение детей с рефлюксом позволяет минимизировать вероятность формирования новых рубцов паренхимы почек путем защиты от инфицирования.
- 1Консервативная терапия обоснована, если не наблюдается рецидивов заболевания, структурных аномалий строения мочевыделительной системы.
- 2Самоустранение патологии наблюдается у 80% больных с I-II стадией, 30-50% с ПМР III-V стадии в течение 4-5 лет.
- 3Низкая вероятность — при двустороннем рефлюксе высокой степени.
Медикаментозная терапия основывается на принципе: начальные стадии патологии разрешаются самостоятельно, обратный сброс стерильной мочи не приводит к повреждению паренхимы почек.
Терапия включает:
- 1Назначение антибактериальных препаратов длительного действия.
- 2Коррекция нарушений мочеиспускания (при наличии таковых).
- 3Проведение лучевых исследований (микционная цистоуретрография, радионуклидная цистография, сцинтиграфия почек) через определенные временные интервалы.
8.1. Антибактериальная профилактика
Рекомендованные схемы антибактериальной профилактики различаются в зависимости от наличия/отсутствия рубцов почечной паренхимы, возраста на момент постановки диагноза.
Длительная антибактериальная терапия приводит к снижению вероятности пиелонефрита и последующего рубцевания.
Схему приема препаратов подбирает врач-уролог на основании конкретной клинической ситуации.
Таблица 3 — Показания к консервативной терапии
Классификация
Классификация подразделяет заболевание на две формы:
- Первичный ПМР. Возникает на фоне врожденных аномалий строения и работы мочевыделительной системы, связан с внутриутробными нарушениями в развитии устья мочеточника или стенки пузыря. Обнаруживается у детей.
- Вторичный ПМР. Развивается из-за хронических или острых болезней мочевыделительной системы (чаще — вследствие цистита), а также после операций. Может возникать в любом возрасте, преимущественно, диагностируется у взрослых.
Другая классификация выделяет следующие виды пузырно-мочеточникового рефлюкса:
- Пассивный. Обратный ток мочи происходит между мочеиспусканиями и во время них.
- Активный. Заброс урины наблюдается только при мочеиспусканиях.
В большинстве случаев рефлюкс у детей бывает односторонним, но иногда встречается и с двух сторон. У взрослых двусторонний ПМР тоже развивается редко.
По времени появления ПМР может быть таким:
- Транзиторный. Развивается только при обострении других болезней мочевыделительной системы (часто у женщин – при цистите, у мужчин – при простатите).
- Постоянный. Присутствует всегда, характерен для детского возраста.
По тяжести снижения почечной функции выделяют такие степени болезни:
- ПМР 1 степени (умеренный) – функция падает на 30%.
- ПМР 2 степени (средний) – функция снижается на 60%.
- ПМР 3 степени (тяжелый) – функция уменьшается более, чем на 60%.
Наблюдение за пациентом
- 1Регулярное наблюдение урологом поликлиники (периоды повторных осмотров определяются клиническим статусом пациента, его возрастом и тяжестью заболевания).
- 2Ультрасонография органов мочевыделительной системы выполняется ежегодно. Во время обследования определяется рост размеров почек, наличие гидронефроза, оценивается состояние пузыря, его способность к наполнению и опорожнению.
- 3Радионуклидная цистография может выполняться каждые 12-24 месяца.
- 4Если у ребенка был эпизод пиелонефрита – через 6 месяцев назначается сцинтиграфия (выполняется с полугодовой отсрочкой, для исключения ложно-положительных результатов).
| Причины | Описание |
|---|---|
| Первичный | |
| Короткая порция внутрипузырного мочеточника или ее полное отсутствие | Нарушение клапанного механизма связано с врожденной аномалией развития |
| Отсутствие адекватной поддержки со стороны мышцы, опорожняющей мочевой пузырь | |
| Боковое смещение устья мочеточника | |
| Околомочеточниковый дивертикул | |
| Вторичный | |
| Цистит и другие ИМП | Приобретенное нарушение сократительной функции мышцы мочевого пузыря, закупорка его выходного отдела приводят к повышению давления в просвете и способствуют обратному току мочи в мочеточник |
| Обструкция выходного отдела мочевого пузыря | |
| Нейрогенный мочевой пузырь | |
| Нестабильность детрузора |
Пузырно-мочеточниковый рефлюкс – причины возникновения
Коварное заболевание пузырно-мочеточниковый рефлюкс, причины которого могут быть как врожденными, так и приобретенными, характеризуется нарушением системы клапанов, расположенных в мочеточнике. Заболевание в 70% случаев диагностируется у малышей до 1 года. Несостоятельность клапана в мочеточнике может быть как врожденной – первичный ПМР, так и приобретенной – вторичный ПМР. Во втором случае причинами становится цистит (хронический), приводящий к разрастанию устья в области клапана и снижению его удерживающей способности из-за постоянного воспалительного процесса.
Прогноз и возможные осложнения
Данная патология неизменно приводит к прогрессирующему искажению структурных компонентов парного органа. Подобная аномалия называется рефлюксной нефропатией и характеризуется сморщиванием почек. Изначально наблюдается гипертрофия (увеличение) заместительного типа, а затем – субституциональная репарация с последующим фиброзом и склерозированием паренхимы почки.
Следствием подобных изменений служит нарушение фильтрационной функции почек. Ребенок испытывает симптомы хронической недостаточности почек. Отсутствие лечения и соответствующих превентивных мер влечет за собой вероятность использования заместительной терапии: гемодиализа и трансплантации парного органа.
Без лечения развивается ряд осложнений – острый и хронический пиелонефрит, гидронефроз, мочекаменная болезнь, хроническая почечная недостаточность. У детей ПМР является наиболее частой причиной вторичного сморщивания почки, нарушения ее функции и развития нефросклероза.
При своевременном обнаружении патологии прогноз положительный. У 20-40% детей заболевание начальных стадий с возрастом проходит самостоятельно, но рубцовые изменения в тканях оно может оставить. На 3 и более стадиях ПМР без лечения грозит описанными выше последствиями. Операция дает отличные результаты – до 75-98% детей и взрослых полностью выздоравливают.
Причины
Основные причины аномальной уродинамики:
- генетические синдромы (Элерса-Данлоса, Гиршпрунга);
- врожденные аномалии структуры мочевыводящих органов – увеличение диаметра отверстий мочеточников, неправильное их положение, укорочение интрамурального отдела, нарушения работы клапанного механизма в верхней части уретры, а также в устьях мочеточников;
- затяжные воспалительные процессы в области треугольника Льето (хронический цистит);
- нейрогенная дисфункция мочевого пузыря – при аномалиях развития ЦНС (спина бифида, липомы спинного мозга и т.п.);
- нарушение режима опорожнения мочевого пузыря – привычка «терпеть до последнего» постепенно приводит к ослаблению гладкой мускулатуры, инфицированию тканей и различным связанным с этим патологиям (рефлюкс, недержание мочи, хронический цистит).
Справка! Формирование мышечной ткани мочевыводящих путей происходит в период с 15 по 20 неделю внутриутробного развития. Если в этот процесс вмешиваются неблагоприятные факторы в виде генетических программ, внешних или внутренних физико-химических факторов, уже на 21—24 неделе у плода могут проявиться различные аномалии. Все они выявляются в первые годы после рождения ребенка. У взрослых людей ПМР встречается крайне редко и является следствием травм, хронических воспалений и неблагоприятных условий жизни
Варианты лечения
- 1Консервативное лечение и активное наблюдение за пациентом. Пациенту может назначаться постоянная или периодическая антибиотикопрофилактика. У пациента до 1 года также может выполняться циркумцизия (установлено, что обрезание крайней плоти приводит к снижению риска мочевой инфекции).
-
2Хирургическое лечение включает:
- Эндоскопическое введение инъекций склерозантов в ткани, окружающие устье мочеточника (политетрафторэтилен, коллаген, силикон, хондроциты, гиалуроновая кислота).
- Открытая реимплантация мочеточника.
- Лапароскопическая реимплантация мочеточника.
Основные симптомы
ПМР может быть заподозрен во внутриутробном периоде, когда во время УЗИ определяется преходящее расширение верхних отделов мочевыделительной системы.
Примерно у 10% новорожденных с таким состоянием после рождения подтверждается диагноз. Важный аспект – патология не может быть диагностирована до рождения ребенка.
- 1В целом заболевание не сопровождается какими-либо специфическими признаками или симптомами, за исключением случаев осложненного течения. Наиболее часто болезнь протекает бессимптомно до тех пор, пока нет присоединения инфекции.
- 2Клиника мочевой инфекции сопровождается появлением у ребенка лихорадки, слабости, вялости, безразличия.
- 3При сочетании патологии с серьезными аномалиями развития у ребенка могут появляться выраженные дыхательные нарушения, задержка роста, почечная недостаточность, мочевой асцит (скопление мочи в брюшной полости).
- 4У более взрослых детей симптоматика типична для мочевой инфекции: учащение мочеиспускания, недержание мочи, боли в пояснице в сочетании с лихорадкой.
Показания к хирургическому лечению
У детей до 1 года операция показана при:
- 1Одностороннем устойчивом рефлюксе IV-V степени, двустороннем рефлюксе III-V степени после курса антибактериальной терапии.
- 2При значительном нарушении функции пораженной почки (<15% функционирующей паренхимы по данным динамической сцинтиграфии) показано удаление почки и мочеточника.
- 3У мальчиков с устойчивым двухсторонним рефлюксом III-V степени в сочетании с повреждением паренхимы почек операция – предпочтительный метод лечения.
- 4У девочек с одно/двухсторонним рефлюксом III-V степени в сочетании с повреждением паренхимы почек.
У детей в возрасте 1-5 лет хирургическая тактика применяется при:
- 1Двустороннем рефлюксе V степени.
- 2Сохраняющемся рефлюксе III-V степени в сочетании с эпизодами мочевой инфекции.
- 3При отсутствии эффекта от консервативного лечения у детей с III-IV степенью, при отсутствии желания далее принимать антибактериальные препараты, при наличии эпизода мочевой инфекции на фоне приема антибиотиков.
- 4Одностороннем ПМР V степени в сочетании с рубцами паренхимы.
- 5Устойчивом рефлюксе III-IV степени в сочетании с повреждением паренхимы почек.
У детей в возрасте 6-10 лет оперативное устранение рефлюкса показано при:
- 1Двустороннем ПМР III-IV степени (хирургическое лечение может быть альтернативой консервативному ведению пациента).
- 2ПМР V степени.
- 3При неэффективности антибактериальной терапии у пациентов с ПМР III-IV степени.
По степени инвазивности различают операции:
- 1Открытые: операция выполняется из большого кожного разреза. Минус открытых операций: большая травма увеличивает частоту послеоперационных осложнений и удлиняет период восстановления.
-
2Эндоскопические (малоинвазивные):
- Эндоскопическое субуретеральное введение инъекций склерозантов.
- Лапароскопия – для устранения рефлюкса в брюшную полость через небольшие кожные проколы вводятся лапароскопические инструменты, позволяющие устранить патологию.
9.1. Эндоскопическое субуретеральное введение инъекций склерозантов
Пациенту выполняется цистоскопия, во время которой в окружающие устье мочеточника ткани вводится склерозант. Инъекция приводит к внешнему сдавлению просвета мочеточника, за счет чего происходит воссоздание клапанного механизма и предотвращение обратного заброса мочи.
В настоящее время метод может применяться как альтернатива консервативному лечению и реимплантации мочеточника. Эффективность такого подхода колеблется от 78,5% до 51% в зависимости от тяжести патологии.
- 1При неэффективности первой инъекции успешность повторной процедуры составляет 68%.
- 2Частота рецидивов в течение 2 лет после вмешательства составляет 20%.
Рисунок 3 — Схема введения склерозанта. Источник —
9.2. Реимплантация мочеточника
Для устранения рефлюкса применяется операция по реимплантации мочеточника: его устье в месте впадения в мочевой пузырь иссекается, дистальный отдел мочеточника вшивается в заново созданный туннель в стенке пузыря.
Таким образом, заново создается адекватный клапанный механизм, предотвращающий обратный заброс мочи. В настоящее время существует множество различных модификаций данной операции.
Возможными осложнениями являются:
- 1Кровотечение.
- 2Инфекция.
- 3Обструкция.
- 4Поражение прилегающих органов.
- 5Сохранение рефлюкса.
Консервативные методы лечения
Лечение пузырно-мочеточникового рефлюкса имеет несколько форм и направлений. Прежде всего, это консервативное лечение, которое применяется при патологии первой, второй и третьей степени и имеет довольно оптимистический прогноз (семь случаев полного выздоровления из десяти). Что включает в себя данный метод?
В первую очередь, назначают препараты для устранения возможных осложнений. Это могут быть антибактериальные средства (предназначенные для борьбы с возбудителями заболеваний) и иммуностимулирующие (для укрепления иммунитета).
Немаловажным в медикаментозном лечении является и устранение причин, повлиявших на возникновение пузырно-мочеточникового рефлюкса. Для этого используют уросептические препараты и фитосредства.
Также пациенту будет рекомендована специальная диета, главной особенностью которой является полный отказ от соли. Это поможет оказать благотворное влияние на почки и сведет к минимуму любые осложнения на этот важный орган.
Подобное лечение зачастую оказывается продуктивным. Особенно это относится к пузырно-мочеточниковому рефлюксу у детей. Установлено, что данные медикаментозные препараты помогают малышам на все сто процентов!
К консервативному лечению также относится принудительное мочеиспускание, которое может быть рекомендовано больному для постоянного наблюдения и контроля за своим самочувствием. В таком случае опорожнять мочевой пузырь необходимо будет регулярно, через каждые два часа.
Следует также помнить, что пузырно-мочеточниковый рефлюкс невозможно вылечить народными средствами
Жизненно важно не терять драгоценное время на лечение бабушкиными методами и прислушаться к советам специалистов. Это необходимо сделать, чтобы предупредить всевозможные осложнения и предотвратить необратимые процессы
Если терапевтическое лечение пошло на пользу, следующий осмотр пациента будет через полгода или год. Выполнив необходимые обследования и манипуляции, лечащий врач определит, прогрессирует болезнь или нет.
Если наблюдается рецидив пузырно-мочеточникового рефлюкса, клинические рекомендации больному будут заключаться в проведении оперативного лечения.
Что оно собой представляет?
Обструктивная уропатия и рефлюкс-уропатия (N13)
Исключены:
- камни почки и мочеточника без гидронефроза (N20.-)
- врожденные обструктивные изменения почечной лоханки и мочеточника (Q62.0-Q62.3)
- обструктивный пиелонефрит (N11.1)
Исключены: с инфекцией (N13.6)
Состояния, перечисленные в рубриках N13.0-N13.5, с инфекцией
Обструктивная уропатия с инфекцией
При необходимости идентифицировать инфекционный агент используют дополнительный код (B95-B98).
Пузырно-мочеточниковый рефлюкс:
- БДУ
- рубцеванием
Исключен: пиелонефрит, связанный с пузырно-мочеточниковым рефлюксом (N11.0)
Алфавитные указатели МКБ-10
Внешние причины травм — термины в этом разделе представляют собой не медицинские диагнозы, а описание обстоятельств, при которых произошло событие (Класс XX. Внешние причины заболеваемости и смертности. Коды рубрик V01-Y98).
Лекарственные средства и химические вещества — таблица лекарственных средств и химических веществ, вызвавших отравление или другие неблагоприятные реакции.
В России Международная классификация болезней 10-го пересмотра (МКБ-10) принята как единый нормативный документ для учета заболеваемости, причин обращений населения в медицинские учреждения всех ведомств, причин смерти.
МКБ-10 внедрена в практику здравоохранения на всей территории РФ в 1999 году приказом Минздрава России от 27.05.97 г. №170
Выход в свет нового пересмотра (МКБ-11) планируется ВОЗ в 2022 году.
Сокращения и условные обозначения в Международой классификации болезней 10-го пересмотра
БДУ — без дополнительных уточнений.
НКДР — не классифицированный(ая)(ое) в других рубриках.
† — код основной болезни. Главный код в системе двойного кодирования, содержит информацию основной генерализованной болезни.
* — факультативный код. Дополнительный код в системе двойного кодирования, содержит информацию о проявлении основной генерализованной болезни в отдельном органе или области тела.
Источник
Лечение заболевания
В подавляющем большинстве клинических случаев сочетания медикаментозного лечения с физиотерапевтическими процедурами достаточно для эффективного излечивания. Медикаментозный метод устраняет болезненные ощущения, воздействует на возбудителей инфекционных процессов и лечит сопутствующие заболевания. Для этих целей применяется антибактериальная терапия:
- антибиотики — пенициллины (Амоксиклав) и цефалоспорины (Цефуроксим, Цефиксим);
- уроантисептики (Нитрофурантоин, Налидиксовая кислота, Ко-тримоксазол);
- внутрипузырные инсталляции с растворами серебра, Гидрокортизоном, Солкосерилом, Хлоргексидином.
Когда причиной патологии является гиперактивность мочевого пузыря, назначают дополнительные методы лечения у невролога:
- принудительное мочеиспускание каждые 2 часа;
- ванны с морской солью;
- электрофорез.
Хирургический метод (эндоскопия) для восстановления функциональности мочеточникового клапана применяется при врожденных патологиях, когда лекарственные препараты не приносят желаемого результата, а также при 3-5 степени ПМР.
Методы лечения
Важно понимать, что мочеточниковый рефлюкс у детей может проявляться в разной степени тяжести. Кроме этого, назначая лечение, врач должен учесть возраст ребенка, его толерантность к различным процедурам и препаратам, а также мнение родителей
Тяжесть данного заболевания подразделяется на 5 степеней. Причем детишкам с 1 по 3 степень тяжести интенсивная терапия не требуется. Со временем такое заболевание нередко проходит самостоятельно. Малышам, которые страдают от частого инфицирования и мучаются от постоянных лихорадок, врачи назначают антибактериальную терапию, которая позволит предотвратить осложнения.
На начальном этапе чаще всего применяется выжидательная тактика. Больной ребенок или взрослый регулярно осматривается урологом, выполняется цистоскопия для оценки динамики рефлюкса. Если патология прогрессирует, обычно рекомендуется проведение хирургического вмешательства.
Особых ограничений по питанию и образу жизни нет, но при нарушении функции почек следует соблюдать диету с ограничением жидкости, соли, белка.
Медикаментозное
После курса медикаментозной терапии у 70% взрослых наступает улучшение. У детей с первичной формой ПМР этот показатель ниже.
Лечение может включать такие виды препаратов:
- Антибиотики – пенициллины (Амоксиклав), цефалоспорины (Цефуроксим, Цефиксим).
- Уроантисептики (после курса антибиотиков) – Нитрофурантоин, Налидиксовая кислота, Ко-тримоксазол.
- Внутрипузырные инсталляции с растворами серебра, Гидрокортизоном, Солкосерилом, Хлоргексидином.
Если у ребенка причина пузырно-мочеточникового рефлюкса кроется в нейрогенном (гиперактивном) мочевом пузыре, назначаются дополнительные методы лечения у невролога. Параллельно с консервативной терапией больному рекомендуется принудительный режим мочеиспусканий (каждые 2 часа), ванны с морской солью, электрофорез.
Хирургическое
Операция назначается в таких случаях:
- Отсутствие эффекта от медикаментов и других видов консервативной терапии.
- Серьезное падение функции почки.
- 3-5 степень пузырно-мочеточникового рефлюкса.
- Частые рецидивы цистита и пиелонефрита.
- Врожденные аномалии строения мочевыделительной системы.
Цель операции – устранение обратного заброса мочи путем формирования нового сфинктера. Существует несколько хирургических и эндоскопических методик, выбор будет полностью зависеть от тяжести патологии, ее формы и наличия дополнительных аномалий и дисфункций. Чаще всего делают новый клапан в виде складки мочевого пузыря, которая не даст моче попадать обратно в мочеточник.
Хирургическое лечение
В отношении пузырно-мочеточникового рефлюкса оперативное вмешательство распределяется на два подвида – эндоскопическое и непосредственно хирургическое.
Эндоскопический метод заключается в том, что больному в организм имплантируют вещество (например, коллаген), которое будет исполнять роль клапана между мочеточником и мочевым пузырем. Благодаря этому урина перестанет попадать в мочеточник.
Данный вид оперативного лечения менее болезнен и нетравматичен по отношению к организму больного. Однако есть в нем и недостатки. Прежде всего, это то, что невозможно узнать заранее, правильно ли установлен имплантат, не смещен ли он и достигает ли необходимого эффекта. Если после операции выяснится, что клапан работает неправильно, – потребуется повторная манипуляция.
Еще одной отрицательной стороной эндоскопии является огромная стоимость процедуры и использование во время нее высокосовременного оборудования. Для многих пациентов нашей страны подобный метод является практически недоступным.
Что можно сказать о другом виде хирургического вмешательства при пузырно-мочеточниковом рефлюксе? Операция данного вида отличается простотой исполнения и финансовой доступностью. Однако она более болезненна и неприятна в отношении ощущений больного.
Непосредственная хирургическая манипуляция показана лишь в том случае, когда заболевание находится на последней стадии или осложнено двухсторонним рефлюксом. Во время коррекции пузырно-мочеточникового рефлюкса хирург прошивает мочеточник с внешней стороны таким образом, что внутри образуется складка, которая служит необходимым клапаном для предупреждения попадания урины в мочеточник.