Памятка по подготовке к трузи предстательной железы
Содержание:
Расшифровка результатов
Чтобы знать, насколько орган соответствует нормативным показателям, следует дождаться протокола исследований. Норма:
- железа симметричная;
- форма овальная, полукруглая или треугольная;
- паренхима может быть крупно-, мелко-, среднезернистой;
- длина 2,4-4 см;
- ширина – 2,7-4,3 см;
- толщина 1,5-2,3 см;
- объем рассчитывается индивидуально.

Определение структурной составляющей, плотности капсулы и ткани простаты также описывается в протоколе, все данные можно прочитать. А чтобы не ошибиться с собственными выводами, берите на заметку формулу: 0,13* возраст пациента, и прибавить к результату 16,4. Допустимые пределы 26 см3, в крайних случаях не более 30 см3.
Если есть отклонения, к чему подготовиться:
- средний объем превышен на 10 единиц – простатит, при котором наблюдается отечность;
- превышение объема в среднем на 11 и более единиц – аденома, характерная разрастанием клеточной структуры ткани.
Норма
Протокол ТРУЗИ – образец нормальных результатов:
- Размеры. В норме длина предстательной железы по УЗИ 2,4–4 см, ширина 3–4,5 см, толщина 1,5–2,4 см. Объем колеблется от 190 до 270 куб. мм.
- Форма и структура органа. Предстательная железа симметрична, форма варьирует от овальной до треугольной, видна капсула. Структура мелкозернистая, средняя эхогенность (на экране серый цвет), без признаков патологических образований.
- Контуры. Здоровая простата имеет четкие ровные контуры.
- Семенной бугорок. Размеры семенного бугорка не превышают 3 мм, имеет треугольную форму.
- Состояние рядом расположенных органов. Прямая кишка, мочевой пузырь и другие доступные осмотру органы в норме не имеют новообразований, участков уплотнений, признаков воспаления.

Патология
ТРУЗИ может показывать отклонения от нормы, которые всегда анализируются в комплексе с другими диагностическими методами.
Расшифровка измененных результатов:
- Воспалительный процесс (простатит, абсцесс) – увеличение размеров и более темный цвет на экране с одной стороны предстательной железы, неоднородность. Дополнительно оцениваются жалобы человека, анализы крови и мочи, анализ секрета простаты на предмет воспалительного процесса.
- Камни, фиброз – светлые участки в структуре простаты. Оцениваются жалобы, анализы крови, мочи и секрета предстательной железы.
- Новообразования – нарушение целостности капсулы, увеличение органа с изменением формы, темно-серые зоны на мониторе. Доброкачественный или злокачественный характер опухоли определяется путем биопсии с гистологическим исследованием и оценкой уровня ПСА.
Невозможно установить диагноз исходя только из результатов ТРУЗИ. Диагноз устанавливается на основании нескольких методов исследования, включая расспрос жалоб и предшествующих заболеваний.
В видео ниже врач расскажет о ТРУЗИ и возможных заболеваниях и отклонениях от нормы, вы сможете увидеть, как они выглядят:
Как делают?
Процедура ультразвукового исследования железистого мужского органа проходит следующим образом:
- Мужчина, чей мочевой пузырь заполнен жидкостью, ложится на левый бок. Его ноги должны быть согнуты и прижаты к груди.
- Врач выбирает специальный анатомический датчик с диаметром около двух см и надевает на него медицинский презерватив. Затем датчик вводится в анальное отверстие, то есть ректально, примерно на 6 см. Если в направлении указано изучение семенных пузырьков или простаты, то глубина введения должна быть большей.
При необходимости оценки степени опустошения мочевого пузыря (ООМ — определение остаточной мочи), после первичного обследования пациента попросят выйти в туалет. Затем железу осматривают повторно, вместе с мочевым пузырем. После чего производят расчёты и формулируют выводы о наличии патологий по тому, сколько мочи осталось после мочеиспускания.
Как подготовиться к трансабдоминальному УЗИ простаты
Перед трансабдоминальным исследованием нужно выполнить подготовку. Она включает некоторые ограничения в рационе питания и особенности наполнения мочевого пузыря.
Перед трансабдоминальным УЗИ простаты важно соблюдать диету. Подготовку в виде диеты начинают за 3 дня до даты обследования
Из рациона исключают продукты, вызывающие повышенное газообразование:
- мучное (хлеб, выпечку);
- сладкое;
- жирные и копченые блюда;
- молоко;
- растительную клетчатку (фрукты, овощи, бобовые), в т. ч. соки из них;
- напитки с газами;
- алкогольные напитки.
Дополнительно подготовка включает прием адсорбентов – препаратов, которые «собирают» газы и шлаки: «Смекта», «Эспумизан», «Активированный уголь». Улучшат пищеварение ферментные препараты: «Панкреатин», «Мезим», «Креон».

В некоторых ситуациях врач может назначить ультразвуковую диагностику с определением остаточной мочи. Такое обследование проводят сначала с наполненным мочевым пузырем, затем просят мужчину сходить в туалет, и повторяют осмотр ультразвуковым датчиком. Полученные результаты сравнивают, после чего выносят заключение.
Даже если мужчина правильно подготовился к процедуре – это не гарантирует, что врач сможет получить полную информацию, проводя ультразвуковое обследование через живот. Может потребоваться трансректальная диагностика, особенно если по УЗИ заподозрили аденому простаты или другое новообразование.
Различные патологии в предстательной железе не имеют характерных признаков. Мужчины жалуются на проблемы со здоровьем, которые могут проявляться и при поражении мочевого пузыря, почек, яичек. Поэтому УЗИ простаты необходимо в следующих случаях:
- жалобы на боль в промежности, половом члене, мошонке, нижней части живота и в пояснице;
- проблемы с мочеиспусканием – вялая струя, частые позывы, отсутствие процесса;
- боли в простате при ректальном обследовании;
- нарушения в репродуктивных функциях – раннее семяизвержение, эректильная дисфункция, боли во время секса;
- выделения из полового члена – гнойные, с примесями крови, зловонные.
УЗИ простаты в этих случаях является действенным инструментом для определения острого или хронического простатита, доброкачественной гиперплазии, рака простаты. Если по результатам не будет обнаружено патологических изменений в тканях – врач может поставить диагноз «синдром хронической тазовой боли» (абактериальный простатит).
В зависимости от целей и противопоказаний мужчине могут сделать УЗИ абдоминально или трансректально. Второй метод более информативен, но запрещен при геморрое, трещинах прямой кишки или нарушениях целостности ануса. Рассмотрим особенности каждого способа.
Строение и функции простаты
Предстательная железа представляет собой непарный орган, форма которого похожа на каштан. Расположен он в области малого таза внизу мочевого пузыря. Внутренняя поверхность органа выстлана железистой и мышечной тканями, через которые проходит начальная часть мочеиспускательного канала. Выводные протоки железы также выходят в канал мочеиспускания
Функции предстательной железы многогранны и имеют очень важное значение. Главными считаются следующие:
- Транспортировочная – сокращаясь, гладкомышечные волокна семенных пузырьков и капсул простаты выбрасывают семенную жидкость в уретру. В результате происходит семяизвержение.
- Секреторная – вырабатываемый секрет простаты состоит из жиров, белков, гормонов и электролитов, способствующих нормальной работе половой системы.
- Разжижающая – происходит разжижение спермы, что способствует жизнеспособности и подвижности сперматозоидов.
Одной из важных функций предстательной железы является выработка мужского гормона тестостерона. Железа способствует полноценному функционированию механизма эрекции и тесно связана с работой яичек. Кроме того, она оказывает влияние на сердечно-сосудистую и нервную систему, имеет связь с работой щитовидной железы, надпочечниками и гипофизом.
Методика ультразвукового сканирования
Процедура диагностики может проводиться двумя способами:
- Трансабдоминальным. Суть методики состоит в том, что датчик аппарата устанавливается на внешней стенке живота.
- Трансректальным способом. Обследование в этом случае делается датчиком, введенным в прямую кишку.
Более информативным методом считается трансректальное УЗИ, т.к. такое введение датчика максимально приближает его к исследуемому органу.
Трансабдоминальное УЗИ
Трансабдоминальное УЗИ простаты – это доступный, безболезненный, не доставляющий дискомфортных ощущений способ обследования. Проведение процедуры ультразвуковой диагностики требует обязательной предварительной подготовки.
Как подготовиться к УЗИ простаты? Для проведения процедуры нужно заполнить весь объем мочевого пузыря, для чего рекомендуют за 1 час до процедуры выпивать около литра воды без газа или несладкого чая.
Обследование мужчины делают в его горизонтальном положении. Сканирование предстательной железы осуществляется ультразвуковым датчиком в общепринятых плоскостях продольного и поперечного сечения. Иногда возникает необходимость обследования предстательной железы в других произвольных плоскостях. Трансабдоминальное УЗИ простаты совмещают с обследованием мочевого пузыря.
Абдоминальный способ имеет ряд существенных недостатков. В результате, УЗИ дает возможность установить исключительно размерные характеристики, объем органа и его расположение среди других органов малого таза. Низкая чувствительность ультразвукового датчика не позволяет определять структурные изменения в органе на начальной стадии.
Абдоминальное УЗИ проводится в качестве начального, предварительного обследования и для выбора наиболее информативных методик диагностики. Этот метод не имеет противопоказаний, но для мужчин с проблемами лишнего веса способ не подходящий, поскольку визуализировать простату тяжело.
Трансректальное УЗИ
Трансректальное ультразвуковое исследование предстательной железы позволяет определять более полный набор необходимых показателей. В основе ТРУЗИ простаты лежит использование высокочастотного ультразвукового датчика, который позволяет получать разрешение выше трансабдоминальных датчиков. В результате, с помощью этого способа визуализация самых незначительных структурных изменений в органе становится возможной.
Трансректальное УЗИ разрешает получить точную оценку строения и структуры каждой доли органа, установить, в каком состоянии находятся сосуды и парапростатическая клетчатка. Кроме того, делается допплерография сосудов малого таза. Обычно ТРУЗИ простаты делается в режиме, который позволяет получить различные проекции органа. Специальные программы дают возможность создания объемной модели простаты для точного определения объема и структурного взаимоотношения.
Трансректальное УЗИ — это достоверный диагностический метод для выявления всех форм простатитов, аденом, раковых и других патологических процессов, который позволяет осуществлять контроль за результатами терапевтического лечения.
Неприятные ощущения, которые испытывает мужчина в момент непосредственного обследования, незначительны, так как ультразвуковой трансректальный датчик небольшого, достаточно удобного размера. Перед началом УЗИ на датчик обязательно надевают одноразовый, смазанный специальным гелем чехол.
Трансректальное УЗИ проводится не больше 30 минут. Расшифровать полученные результаты не вызывает затруднений. Преимуществом этого способа является то, что отсутствует необходимость полного мочевого пузыря для проведения процедуры. Однако, подготовка к ТРУЗИ все-таки нужна. В течение трех дней перед процедурой рекомендуют придерживаться безшлаковой диеты, а непосредственно перед обследованием нужно сделать очистительную клизму, для освобождения прямой кишки от кала.
ТРУЗИ не проводится мужчинам, с удаленной прямой кишкой, или у которых есть болезни, делающие процедуру введения в кишку датчика проблематичным, например, существование трещин или геморрой в стадии обострения. В результате можно заключить, что УЗИ простаты – это стандартная процедура диагностирования ее патологических состояний.
Как расшифровать показатели ТРУЗИ
Самому обследуемому делать расшифровку трансректального исследования не нужно. Всю необходимую информацию врач говорит в процессе исследования в максимально доступном для восприятия стиле. Больной может узнать:
- Увеличена ли простата.
- Есть ли какие-либо опухоли.
- Имеются ли камни.
Однако не всегда мужчины доверяют специалисту по диагностике, подозревая его в сокрытии информации. В этом случае можно попытаться расшифровать результат самостоятельно, но для этого нужно знать терминологию и показатели при отсутствии патологии.
Со всеми параметрами, которые будут зафиксированы по результатам трансректального исследования, можно ознакомится в таблице.
| Показатель | В норме | При патологии |
| Форма | Симметричная | Асимметричная |
| Контуры простаты | Ровные, видны отчетливо | Видны плохо, неровные |
| Объем железы | 200-280 мм3 | Больше или меньше |
| Размер семенного бугорка | 2-3 мм | 4 мм и более |
В заключении могут быть и другие показатели, но перечисленные в таблице являются основными. При этом нужно учитывать, что по результатам одного лишь ТРУЗИ диагноз не ставится – врач учитывает анализы крови и мочи, жалобы больного, урофлоуметрию и другие значения.

Трансректальное УЗИ простаты
Трансректальное УЗИ считается оптимальным вариантом исследования предстательной железы. Процедура проводится с использованием специального датчика, который вводится пациенту в прямую кишку. Датчик плотно прилегает к простате, что позволяет тщательно исследовать пораженный орган и получить максимально точные данные. Сегодня УЗИ является самым доступным методом диагностирования. Безопасность процедуры УЗИ обеспечивает отсутствие вредного ионизирующего излучения. ТРУЗИ предоставляет специалисту возможность детально изучить предстательную железу посредством изображения, которое выводится на монитор. Противопоказаний и побочных эффектов у трансректального УЗИ не имеется, поэтому процедуру можно проводить необходимое количество раз.
Показания к трансректальному УЗИ простаты
Пациент направляется на трансректальное УЗИ при подозрении на нарушения работы простаты. Процедура проводится для определения размеров предстательной железы, выявления новообразований, функциональных нарушений. О развитии патологий в предстательной железе говорит появление ряда симптомов. У мужчины появляются частые позывы к мочеиспусканию, при этом мочеиспускание затруднено. При развитии патологических изменений наблюдаются изменения анализов мочи и крови, отмечается повышение уровня специфических антигенов крови. Симптомами простатита может быть эректильная дисфункция, появление уплотнений в предстательной железе, тянущие боли в лобке и в паху.
Подготовка и проведение процедуры
В течение 2-3-х дней перед проведением процедуры пациенту рекомендуется исключить жирную и грубую пищу, газированные напитки и кондитерские изделия. В рацион нужно включить рыбу, курицу, овощи, крупы. Последний прием пищи должен быть в 18 часов вечера, на ночь нужно принять активированный уголь. Проводится очистка кишечника с помощью клизмы. Процедура проводится натощак, мочевой пузырь должен быть наполнен. Пациент лежит на боку, ноги подняты к груди (поза «эмбриона). Ультразвуковой трансректальный датчик имеет небольшой диаметр (около 2 см), на него надевают презерватив и аккуратно вводят в прямую кишку. Трансректальное УЗИ проводится в течение пятнадцати минут.
Протокол УЗИ простаты
Трансректальное УЗИ дает возможность врачу тщательно изучить предстательную железу, ее основные параметры. Специалист, который проводит трансректальное исследование предстательной железы, должен правильно расшифровать полученные результаты, которые заносятся в протокол УЗИ простаты. В перечень исследуемых данных входят показатели толщины предстательной железы, ширины и длины органа, его массы, объема, состояние структуры и эхогенности. Если в протоколе УЗИ простаты результаты не соответствуют нормальным показателям, пациенту назначаются дополнительные диагностические исследования.
Что показывает ТРУЗИ
При проведении ТРУЗИ оценивают:
- форму железы (при изучении поперечного среза простата напоминает гипоэхогенный треугольник с закругленными углами: на уровне верхушки органа характерна форма овала, при изучении продольного среза характерна форма усеченного конуса);
- контуры простаты (в норме контур железы четкий и ровный; капсула органа, листки простатических и тазовых фасций, а также перипростатические вены в норме не определяются);
- размеры органа (определяют передне–задние (1.5*3 см), поперечные (2.7 -4.3 сантиметров) и вертикальные (2.4-4.1 см);
- объем железы (от 16-18 до 24 сантиметров кубических);
- наличие кист, камней, новообразований;
- состояние семенных пузырьков (при изучении высоких срезов в норме выявляются неизмененные однородные гипоэхогенные подковообразные структуры до 1 сантимера);
- объем остаточной мочи (не более 15 мл);
- симметричность железы (нормальная железа симметрична относительно сагиттальной оси, проводимой через шейку мочевого пузыря);
- эхогенность.
Также оценивают состояние окружающих предстательную железу тканей и органов, строение нейроваскулярного пучка простаты, длину мемранозной уретры, состояние сосудов и сплетения Санторини (при проведении дополнительного допплерографического ТРУЗИ).
При проведении ТРУЗИ оценивается эхогенность тканей предстательной железы:
- гипоэхогенными на ТРУЗИ будут мышечные ткани простаты, также гипоэхогенность может указывать на гнойное содержимое абсцесса;
- гиперэхогенными будут фиброзные и жировые ткани, резко повышенная эхогенность характерна для кальцификатов (камни также будут давать специфическую акустическую тень);
- средне-эхогенными будут ткани с преобладанием железистых компонентов (в нормальной простате эхогенность аналогична эхогенности в нормальной паренхиме печени или селезенке);
- анэхогенными будут кистозные образования, в окружающих тканях анэхогенность могут давать скопления жидкости.
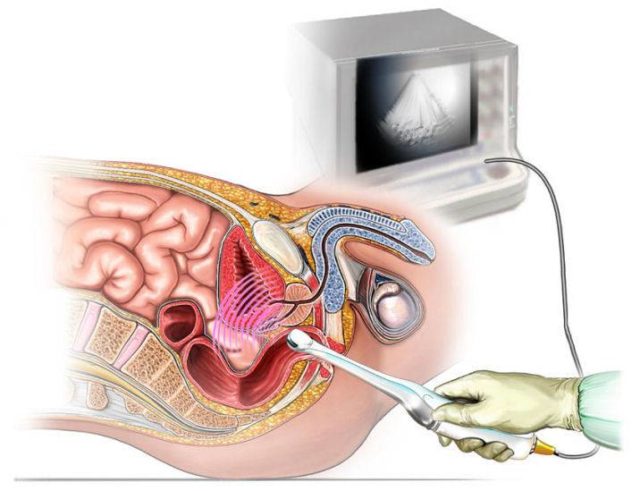
Как делают ТРУЗИ предстательной железы?
Мужчина с заполненным мочевым пузырем ложится на левосторонний край, согнув ноги в коленях и приведя их к груди. На особый прибор, который содержит маленький диаметр (приблизительно 2 см), надевается презерватив,специализированный для данного изучения. Измеритель вводят ректально, то есть в прямую кишку. Углубленность внедрения – приблизительно 6 см.
В случае, если необходимо совершить ТРУЗИ простаты и семенных пузырьков, необходима значительная углубленность внедрения измерителя.
Как провести подготовку к ТРУЗИ?
- За два-четыре часа вплоть до изучения сделать очищающую клизму.
- За один час вплоть до изучения выпить пятьсот миллилитров воды, не мочиться.
Приходить с чистым полотенчиком в определенный период и время.
Как делают ТРУЗИ?
Процедура обязана осуществляться грамотным профессионалом в области урологической сверхзвуковой диагностики. Как норма, это доктор-уролог, занимающийся болезнями предстательной железы. Огромное значение имеет качество техникии способность изыскателя грамотно толковать приобретенные сведения.
Делают операцию последующим способом:
- Представитель сильного пола освобождает нижнюю часть туловища от одежды,укладывается на кушетку на левосторонний бок с приведенными к груди ногами. Данная позиция дает возможность гарантировать более независимый доступ измерителя к простате.
-
Доктор вводит УЗ-прибор в прямую кишку на глубину приблизительно 5 — 6 см и совершает изучение простаты, мочевого пузыря и иных близко расположенных органов.
Датчик заранее смазывается особым гелем, для того чтобы исключить малоприятные ощущения. - Уже после выполнения ТРУЗИ человека требуют опорожнить мочевой пузырь и совершают ещё один осмотр с целью установления остаточной мочи. Максимальное время, если не рассматривать подготовки,‒ около 20 — 30 минут.
Если не требуется исполнения биопсии простаты, дискомфортность при ТРУЗИ минимален – как при типичном анальном исследовании. В случае исполнения биопсии вероятен дополнительный дискомфорт из-за перемещения иглы. Сама прямая кишка в сфере предстательной железы нечувствительна к боли.
Показания к проведению исследования
ТРУЗИ (подготовка к исследованию обязательно согласовывается с врачом) обязательно назначается при хроническом простатите (если отсутствуют противопоказания) для того, чтобы можно было отследить динамику заболевания и оценить результаты проведённой терапии.
Также обследование назначают в случае, если у пациента в крови наблюдается повышенный уровень простатического специфического антигена — опухолевого маркёра или если во время пальцевого обследования органа врач обнаружил уплотнение, а пациент ощущает болезненность.
Мужчинам в возрасте старше 45 лет рекомендуется проходить ТРУЗИ 1 раз в год в профилактических целях, так как риск появления новообразований у данной категории мужчин значительно выше, чем у молодых.
Также регулярное прохождение ТРУЗИ показано мужчинам со следующими показаниями:
- повышенный риск развития доброкачественных и злокачественных новообразований простаты;
- генетическая предрасположенность к заболеваниям простаты;
- заболевания эндокринной системы;
- выраженная гиподинамия, сидячий образ жизни.
Регулярное обследование поможет выявить патологии мочеполовой системы на ранних стадиях и начать своевременное лечение.
Косвенные показания
ТРУЗИ могут назначить также при косвенных показаниях, когда имеются подозрения на какие-либо заболевания мужской мочеполовой системы.
Его назначают при:
- нарушениях мочеиспускания (недержание или задержка мочи, слабый напор или прерывистость струи);
- признаках “остаточной мочи” (если после похода в туалет снова ощущаются позывы к мочеиспусканию, которые не заканчиваются выделением мочи);
- болях во время мочеиспускания;
- наличии гнойных выделений или крови в моче;
- нехарактерных выделениях из уретры;
- нарушениях эрекции, преждевременной эякуляции (которой раньше не было), ослаблении потенции;
- боли в нижней части живота и паховой области, не связанной с физическими нагрузками (возможно, усиливающейся во время полового акта);
- чувстве тяжести и болезненных ощущениях в прямой кишке;
- болях в области поясницы, не связанных с заболеваниями позвоночника и близлежащих мышц;
- отклонениях от нормы специальных результатов анализов крови, мочи;
- неудовлетворительных попытках зачатия в течение последних 6 мес.
Также ТРУЗИ назначается перед оперативным вмешательством для исключения некоторых противопоказаний. Если есть подозрение на наличие новообразований, то в процессе ТРУЗИ могут провести биопсию и взять ткани предстательной железы для последующего микроскопического изучения.
Как подготовиться?
Подготовка к ТРУЗИ простаты заключается в предварительной очистке кишечника. Очистительная клизма необходима для нормального введения датчика и отсутствия искажений при обследовании.
ТРУЗИ делается на полный мочевой пузырь. За час до назначенного обследования пациенту следует начать пить воду небольшими глотками. Всего рекомендуется выпить около литра воды, но не залпом, а понемногу, чтобы мочевой пузырь успел наполниться до момента введения датчика.
Подготовка к исследованию простаты включает отказ от продуктов, провоцирующих газообразование, накануне ТРУЗИ. К таким продуктам относят бобовые, капусту, сдобную выпечку, газированные напитки и любые фрукты и овощи. Перед сном рекомендуется ограничиться легким ужином из диетических продуктов. Если обследование назначено на утро, от завтрака следует отказаться, заменив его чистой водой или некрепким чаем.
Дома следует сделать клизму объемом в полтора литра обычной воды. Также можно воспользоваться глицериновыми свечами для облегчения очищения кишечника, так как это никак не скажется на результатах обследования.
Подробнее о том, как подготовиться к ТРУЗИ простаты, дополнительно расскажет врач, направивший пациента на обследование.
Расшифровка результатов анализа: норма размера ПЖ и отклонения
При введении датчика в анальное отверстие можно увидеть:
- структуру и форму органа. Она представляет собой симметричный орган. Форма может быть как овальной, так и прямоугольной;
- контуры. В нормальном состоянии они ровные. При отсутствии выраженных патологий контуры отличаются чёткостью;
- размеры органа. В норме длина простаты колеблется от 26 до 40 мм. Ширина органа составляет примерно 24 мм;
- объём. Он находится в пределах 210-280 мм3.
При осуществлении исследования можно получить достоверные сведения и о состоянии семенного бугорка. Его нормальные размеры составляют не более 3 мм. При выполнении исследования оценивается и состояние парапростатической клетчатки, протока, предназначенного для выброса семенной жидкости, шейки мочевого пузыря.
Нечёткость контуров органа в сочетании с высокой эхогенностью может свидетельствовать о наличии хронического воспалительного процесса в органе. При такой форме болезни наблюдаются перечисленные ниже симптомы:
- боли в области головы;
- снижение работоспособности;
- болевые ощущения, локализующиеся в районе паха;
- проблемы с дефекацией;
- чрезмерная нервная возбудимость;
- наличие задержки мочи.
В отдельных случаях хроническая форма болезни протекает бессимптомно: латентно. При стёртой клинической картине заболевания пациенты могут игнорировать незначительные симптомы недомогания. При своевременном выявлении болезни при выполнении ТрУЗИ болезнь успешно поддаётся лечению.
Для комплексной терапии хронической формы применяются:
- препараты, отличающиеся антибактериальными свойствами;
- лекарства, принадлежащие к группе антибиотиков;
- обезболивающие медикаменты;
- альфа-адреноблокаторы;
- медикаменты, предназначенные для устранения застойных процессов в области органа;
- лекарства, способствующие нормализации кровообращения;
- разнообразные народные средства. Эффективны средства, изготовленные на основе тыквенных семечек. Они способствуют устранению воспалительного процесса. Средства, в составе которых содержатся тыквенные семечки, помогают улучшить протекающие в организме обменные процессы. Они способствуют повышению эластичности тканей органов малого таза, помогают при половом бессилии.
Низкая эхогенность может свидетельствовать о наличии у представителя сильного пола острого простатита. Вероятность возникновения этой патологии повышается под воздействием следующих факторов:
- появление камней;
- уретрит, сопровождающийся воспалительным процессом в мочеиспускательном канале;
- ведение малоподвижного образа жизни;
- наличие пагубных привычек;
- нарушение гормонального фона;
- наличие воспалительного процесса в области малого таза;
- оперативное вмешательство в районе мочевыводящего канала;
- наличие проктологических заболеваний;
- переохлаждение;
- беспорядочная сексуальная жизнь.
При лечении применяют антибактериальные таблетки. Эффективны и антибиотики широкого спектра воздействия. При остром простатите применяют и препараты, предназначенные для устранения болезненных ощущений. Для облегчения болей применяют лекарства, принадлежащие к нестероидным противовоспалительным медикаментам. Они помогают устранить отёчность, способствуют уменьшению болей. К нестероидным противовоспалительным средствам относится «Диклофенак».
Самая сложная форма болезни – паренхиматозная. При таком течении острого воспаления болевые ощущения становятся нестерпимыми. При этом возникают перечисленные ниже симптомы:
- резкие боли в районе промежности, которые отдают в головку пениса;
- повышение температуры тела до отметки 40 градусов;
- ухудшение аппетита;
- тошнота;
- озноб;
- сильная лихорадка;
- появление сгустков слизи в каловых массах;
- ощущение присутствия в прямой кишке инородного тела;
- появление боли режущего характера в области уретры;
- метеоризм;
- частые запоры.
При отсутствии грамотного лечения паренхиматозная форма болезни переходит в хроническую стадию или становится причиной возникновения абсцесса в области железы.
Кому и когда нужно делать ТРУЗИ простаты
Трансректальное УЗИ простаты – информативное инструментальное обследование, в ходе которого определяются патологические изменения в предстательной железе. Назначается мужчинам при подозрении урогенитальных заболеваний:
- аденома;
- киста;
- мужское бесплодие;
- карцинома простаты;
- простатит;
- конкременты в простате;
- эректильная дисфункция;
- фиброз железистой ткани.
По информативности ТРУЗИ превосходит обычное УЗИ через стенку живота. Датчик вводится в анус мужчины и располагается напротив простаты. Благодаря этому удается визуализировать железу и окружающие ее органы.
Урологи и андрологи направляют мужчин на ТРУЗИ при таких жалобах:
- ослабление потенции;
- тянущие боли в паховой зоне;
- затрудненное мочеиспускание;
- ночные эрекции;
- слабая струя мочи;
- стертый оргазм;
- частые позывы в туалет;
- тяжесть в кишечнике;
- энурез;
- снижение фертильности;
- рези при опорожнении мочевика;
- боль в области ануса при дефекации.
Инструментальное обследование назначается по результатам лабораторных тестов – высокий уровень онкомаркеров простаты, нарушение сперматогенеза, лейкоцитоз, протеинурия (белок в моче).
С возрастом риск аденомы простаты увеличивается в несколько раз. Поэтому андрологи рекомендуют мужчинам после 55 лет не реже 1 раза в год проходить ТРУЗИ.
Виды ТРУЗИ
Цветовое допплеровское сканирование используется для улучшения качества диагностики, как дополнение к ТРУЗИ. Проведенные исследования показали, что добавление цвета допплера улучшило специфику биопсии простаты. При этом каких-либо четких различий, позволяющих верифицировать диагноз, между очагом воспаления и опухолью нет.
Несмотря на возможности ТРУЗИ заподозрить злокачественное новообразование, интенсивность роста опухоли в динамике лучше отслеживать другими способами инструментальной диагностики, например, МРТ. Информации, полученной в результате только транректального УЗ-исследования, недостаточно для оценки распространения опухоли за пределы капсулы, как и в постановке диагноза самой опухоли.
Если выбирать между абдоминальным УЗИ и трансректальным — последнее более предпочтительно, так как визуализация паренхимы простаты значительно лучше. Но для полноты картины в некоторых случаях трансабдоминальное УЗИ на фоне тугого наполнения жидкостью мочевого пузыря должно быть выполнено, так как метод дает представление о степени увеличения простаты, внутрипузырном росте опухоли и деформации шейки пузыря.
При ТРУЗИ введение датчика в прямую кишку обеспечивает непосредственный контакт с железой, и картина получается практически без искажений.
К плюсам трансректального доступа можно отнести то, что нет некоторых трудностей, которые имели место при выполнении трансабдоминального УЗ — исследования.
Важно
ТРУЗИ и абдоминальное УЗИ простаты – взаимодополняющие методы диагностики.
ТРУЗИ для контроля биопсии
Биопсия – основное исследование для подтверждения рака простаты, трансректальный ультразвуковой контроль повышает точность попадания биопсийной иглы непосредственно в подозрительный участок. Если очаговое образование определяется пальпаторно, но не различимо при УЗ-диагностике – столбики ткани забирают из 6 точек без наводки датчика.
Важно
Этот способ у некоторых пациентов выдает недостоверный результат.
Специальные компьютерные программы оценивают ультразвуковые изображения, что значительно повышает качество диагностики (до 75%). Существуют методики, которые позволяют выявить изоэхогенный рак с точностью, приближенной к 100%.
3D- ТРУЗИ и допплеровские изображения
Применение ЗD-методик построения УЗ-изображения – более информативный метод, который применяется для установления стадии онкологического процесса и контроля при биопсии. Дополнительное допплеровское исследование и контрастное усиление повышают точность диагностики.
Допплеровские изображения позволяют дать оценку сосудистой архитектонике новообразования. Известно, что раковая опухоль имеет обширную развитую сеть кровеносных сосудов, но это утверждение справедливо для раковой опухоли значительных размеров, небольшие новообразования не имеют обширной сосудистой сети.
При опухоли простаты с размерами менее 2 мм ТРУЗИ малоинформативно, если новообразование больше 1 кубического сантиметра, то появляется картина неоднородного кровоснабжения на фоне участков некроза ткани, что особенно хорошо демонстрирует трансректальное исследование с допплером.
ТРУЗИ с допплером повышает точность биопсии на 10 %.
Контрастирование
Относительно недавно в диагностике применяют, так называемые, ультразвуковые контрастные агенты. С их помощью видна усиленная васкуляризация опухолевого очага при выполнении цветного допплеровского сканирования с контрастированием.
Эластография простаты
На эластограмме синие участки показывают вероятный рак предстательной железы. Окончательный диагноз будет установлен после биопсии.
Эластография – относительно новый (начало разработки — конец 20 века) метод ультразвуковой диагностики, основан на различной эластичности нормальной и патологически измененной ткани. Проводились исследования, которые показали, что эффективность эластографии в диагностике рака простаты достигает 84%.
При соноэластографии отображается жесткость ткани предстательной железы. Способ основан на анализе деформации тканей до и после сжатия ультразвуковым преобразователем. Разница в деформации используется для оценки жесткости ткани. Уменьшение эластичности свидетельствует в пользу опухолевого процесса, особенно, если имеет место гипоэхогенность тканей.
Эластография считается полезной разновидностью ТРУЗИ для диагностики рака простаты и позволяет избежать ненужной биопсии.
По стоимости соноэластография сопоставима с ТРУЗИ.