Паратонзиллярный абсцесс горла: фото, симптомы и лечение
Содержание:
Разновидности
Некоторые симптомы паратонзиллита различаются при разных видах или формах заболеваниях. Выделяют несколько классификаций болезни:
- По форме и тяжести различают несколько видов паратонзиллита (их еще можно назвать стадиями заболевания, хотя не обязательно легкие формы переходят в тяжелые):
- Отечный паратонзиллит – редкая, но возможная форма болезни. Характеризуется эта форма паратонзиллита отечностью мягкого неба и небных дужек с одной стороны, увеличением в размерах маленького язычка, изменением цвета слизистой оболочки (обычно она бледнеет или становится прозрачной). Из-за большого отека присутствуют сложности с локализацией места воспаления.
- Инфильтративный паратонзиллит – форма заболевания, которая через три-пять дней при отсутствии лечения переходит в самую тяжелую гнойную форму – паратонзиллярный абсцесс. На этой стадии ткани, которые окружают миндалину, становятся ярко-красного цвета, а в месте воспаления (ниже, выше или сбоку от миндалины) появляется выбухание. При осмотре видно, что мягкое небо имеет несимметричную форму.
- Паратонзиллярный абсцесс – самая последняя стадия паратонзиллита. Место воспаления выделяется проявившимся гнойником или абсцессом. Внутри него видно светлый гной, а при нажатии инструментом наблюдается колебание содержимого гнойника.
- По локализации воспаления выделяют следующие виды паратонзиллита:
- передний паратонзиллит, его еще называют передне-верхним: инфекция распространяется от верхней части миндалины вверх; это самая частая локализация,
- задний паратонзиллит: отек наблюдается на задней небной дужке,
- нижний паратонзиллит: воспаляются ткани ниже миндалины, внешние признаки выражены не столь явно, но может болеть язык на воспаленной стороне,
- боковой или наружный паратонзиллит: воспаление наблюдается снаружи от миндалины, иногда наблюдаются отек и боль в шее на воспаленной стороне, а при развитии здесь паратонзиллярного абсцесса возможно наличие тризма мышц; это самая редкая локализация.
Лечение
Гнойный тонзиллит лечат двумя способами:
- Медикаменты
- Хирургическая операция
Лечение гнойного тонзиллита медикаментами
- Для устранения обезвоживания может потребоваться внутривенное введение дополнительной жидкости с помощью капельницы.
- Для облегчения боли назначают обезболивающие препараты.
- Для подавления инфекции используют внутривенное введение антибиотиков.
- Пенициллин, цефалоспорины, амоксициллин + клавулановая кислота и клиндамицин, являются наиболее часто используемыми антибиотиками, применяемыми в лечении паратонзиллярного абсцесса. В отдельных случаях может оказаться полезным метронидазол в связке с пенициллином.
- В редких случаях используют иммуноглобулины внутривенно (например, в связи с Пиогенным стрептококком).
- Исследования также показали, что может быть полезным использование единоразовых доз внутривенных стероидов, а также антибиотиков. Они могут помочь уменьшить симптомы и ускорить выздоровление.
Хирургическая операция при гнойном тонзиллите
- В лечении гнойного тонзиллита обычно одних антибиотиков недостаточно. В связи с появлением антибиотикорезистентных штаммов бактерий, хирургия является предпочтительным вариантом в большинстве случаев.
- Пункция, разрез и дренирование абсцесса, а также удаление миндалин (тонзиллэктомия), считаются приемлемыми вариантами хирургического лечения острого паратонзиллярного абсцесса.
- Если операция была неудачной или абсцесс находится в труднодоступном месте, врачи могут использовать ультразвуковое исследование, способное помочь направить их действия в правильное русло.
- Если пациент страдает от хронического и рецидивирующего тонзиллита, спустя время обычно проводят тонзиллэктомию.
- Некоторые хирурги настаивают на немедленном удалении миндалин во время проведения лечения паратонзиллярного абсцесса. В результате анализа серии случаев, значительных различий в длительности восстановления, кровопотери, длительности операции или послеоперационных осложнений между непосредственной тонзиллэктомией и отложенной тонзиллэктомией при лечении детского паратонзиллярного абсцесса выявлено не было.
Стадии паратонзиллярного абсцесса

Можно сказать, что эти стадии являются также разновидностями паратонзиллита, поскольку (если больному посчастливится), то воспаление может закончиться и пойдет вспять, и абсцесс не возникнет:
- Отечная стадия развития паратонзиллярного абсцесса. К врачу на этой стадии обращаются редко, поскольку боль и общая реакция организма еще не очень выражена. Состояние не отличается от обычной ангины, которая для пациента привычное дело, может быть просто чуть больнее глотать, чем обычно. Появляется отчетливая односторонняя локализация боли.
- Инфильтративная стадия. Она длится 4-6 дней, а после нее возникает уже настоящее нагноение и абсцедирование. Как показывает статистика, у каждого пятого пациента на стадии инфильтрации процесс останавливается, нагноения не возникает. Этот исход возникает благодаря полноценному и своевременному лечению.
- Абсцедирующая стадия. Она является финальной в развитии гнойного очага. Может развиться как левосторонний паратонзиллярный абсцесс, так и правосторонний вариант нагноения. По статистике нет особенного предпочтения в локализации абсцесса. До этой стадии доходит около 80% всех пациентов.
Как же проявляются клинически стадии развития абсцесса? Расскажем об этом подробнее, чтобы в случае развития этого неприятного осложнения вы смогли своевременно принять меры на самых ранних стадиях, и не доводить дело до операции.
Лечение патологии

Антибиотики в ампулах
Лечение паратонзиллярного абсцесса осуществляется только в условиях стационара. Терапия включает в себя медикаментозные и хирургические методы.
Медикаментозная терапия
Благополучное лечение абсцесса глотки не обходится без назначения больному антибиотиков. Как правило, подбираются препараты широкого спектра действия, эффективные по отношению к грамположительной и грамотрицательной флоре из следующих групп:
- аминопенициллины;
- цефалоспорины;
- линкозамиды.
В большинстве случаев антибиотики назначаются в форме уколов – внутримышечных или внутривенных, что зависит от тяжести состояния и формы воспалительного процесса.
В качестве симптоматической терапии больному назначают:
- жаропонижающие препараты – Парацетамол, Ибуфен, Нурофен, Найз, Немисил;
- обезболивающие – Анальгин, Солпадеин;
- антисептики для полоскания горла – Фурацилин, Хлоргексидин.
Хирургическое лечение
Как только гнойник сформировался и есть желтый выпячивающийся центр посередине, оперативным путем производится вскрытие и последующее дренирование абсцесса. Операция проводится под наркозом, поэтому пациент ничего не ощущает в процессе. Как вскрывают гнойную полость и производят дренаж подробно показано на видео в этой статье.
После операции и переведения пациента на амбулаторную форму лечения ему выдается подробная инструкция того, что нужно делать, чтобы раневая поверхность быстро зажила, и не было рецидива заболевания. В случае частых повторений абсцессов и недостаточной эффективности предыдущего дренирования полости больному проводится чистка гнойного очага с последующим удалением пораженной небной миндалины.
Причины и механизмы развития
Паратонзиллит никогда не возникает на фоне полного здоровья. Обязательным условием для его развития является проникновение вирулентных (болезнетворных) микроорганизмов в паратонзиллярное пространство из различных гнойных очагов. Чаще всего этот процесс сопровождает течение ангины или хронического тонзиллита.
В последнем случае распространению инфекции способствует наличие крипт, глубоко пронизывающих ткань миндалины и рубцовых сращений (в результате повторного воспаления), которые затрудняют их дренаж. В таких условиях при снижении иммунной защиты происходит быстрое размножение патогенных бактерий. Кроме того, при хроническом тонзиллите могут поражаться слизистые железы, расположенные в зоне верхней части миндалины. При накоплении в них микробов они быстро обсеменяют окружающие ткани, включая паратонзиллярную клетчатку.
Иногда паратонзиллит диагностируется у лиц с отсутствием небных миндалин (после тонзилэктомии). Это возможно при наличии добавочной дольки в надминдаликовом пространстве, которая часто остается незамеченной во время операции и в дальнейшем создает условия для формирования абсцесса.
Существуют также другие причины и пути проникновения инфекции в клетчатку вокруг миндалин.
- Заболевание может быть связано с кариозным процессом зубов нижней челюсти и воспалением надкостницы ее альвеолярного отростка.
- В редких случаях инфекция проникает в паратонзиллярную клетчатку из полости среднего уха или распространяется с током крови из других возможных патологических очагов.
В качестве возбудителей болезни могут выступать различные микроорганизмы. Чаще всего гнойное воспаление в этой области вызывают:
Также в патологическом процессе могут участвовать условно-патогенные микроорганизмы, которые активизируются при снижении иммунитета и действии неблагоприятных факторов.
При паратонзиллите воспалительные изменения в околоминдаликовой клетчатке могут быть на разной стадии развития. В связи с этим принято выделять три клинические формы:
Из них первые две выявляются редко, на долю последней приходится около 80-85 % случаев. Но, по сути, все они являются стадиями одного процесса.
Если заболеванию предшествует патология миндалин, то первые жалобы появляются у человека по истечении нескольких дней после стихания воспаления.
Основными симптомами болезни являются:
- интенсивная односторонняя (в 10 % случаев двухсторонняя) боль в горле, усиливающаяся при глотании и отдающая в ухо и зубы;
- ухудшение общего состояние – повышение температуры тела до фебрильных цифр, головная боль, слабость, недомогание;
- обильное слюноотделение (из-за боли пациент не сглатывает слюну и она вытекает из угла рта);
- резкий и неприятный запах изо рта;
- невнятная речь;
- невозможность полностью открыть рот (судорожное сокращение жевательной мускулатуры, которое свидетельствует о созревании абсцесса);
- боль при повороте шеи и головы (поражение шейных мышц и глотки);
- нарушение глотания (поперхивание при попытке проглотить жидкую пищу).
По мере прогрессирования заболевания усиливается интоксикация и боль в горле, нарушается сон. Больной занимает вынужденное положение, пытаясь хоть немного облегчить свое состояние (полусидя с наклоненной вниз и в сторону головой или лежа на боку). Из-за мучительной боли он голодает.
Если абсцесс вскрывается самостоятельно (на 4-6 сутки), то общее состояние может улучшаться. Но в связи с глубоким залеганием очага гной не всегда выходит наружу, а может распространяться в клетчаточные пространства шеи. При затяжном течении прорыв гноя может наступать только через 14 и более дней от начала болезни.
Осложнения
Последствия паратонзиллита, а особенно его последней стадии – паратонзиллярного абсцесса, могут быть непоправимыми, вплоть до летального исхода:
- сепсис – распространение инфекции по всему организму посредством крови,
- флегмона шеи – распространение инфекции на мягкие ткани шеи,
- медиастинит – распространение инфекции на грудную полость рядом с сердцем и легкими,
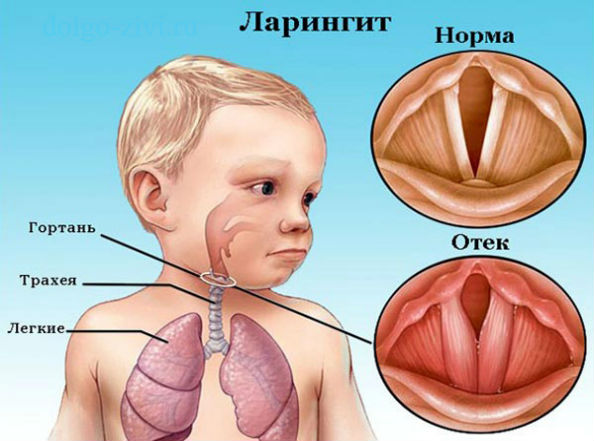
- острый стеноз гортани – воспаление тканей гортани, сопровождающееся сужением просвета и, соответственно, затруднением дыхания.
Чтобы избежать всех этих неприятных и опасных последствий, необходимо вовремя начать лечение.

Важно начать лечение после обнаружения первых симптомов заболевания. Паратонзиллит успешнее и быстрее лечится на ранних стадиях, чем на поздних
Самостоятельно паратонзиллит не пройдет, зато он может перейти в более тяжелую форму.
При разных формах или стадиях паратонзиллита врачи выбирают разную тактику лечения.
Если у человека паратонзиллит дошел до паратонзиллярного абсцесса, требуется госпитализация.
Другие формы можно лечить амбулаторно, но решение об оптимальном варианте лечения в любом случае принимает врач.
Консервативное лечение до появления паратонзиллярного абсцесса включает в себя прием антибиотиков (чаще всего внутримышечно), антигистаминные препараты (позволяют снять отечность), полоскание горла антисептическими препаратами.
При необходимости врач может расширить медикаментозное лечение: назначить обезболивающие препараты, а также гормональные и жаропонижающие средства. Иногда на начальных стадиях болезни, когда воспаление стихает, уместно применение физиотерапевтических процедур.

Когда диагностирован паратонзиллярный абсцесс, врачи прибегают к хирургическому вскрытию гнойника. Операция проводится под местным обезболиванием. После операции полость паратонзиллярного абсцесса в течение нескольких дней промывается дезинфицирующим средством, пока полностью не очистится.
В некоторых случаях врачи осуществляют операцию, в ходе которой удаляется не только сам гнойник, но и миндалина (или обе). Происходит это в нескольких случаях:
- гнойник расположен сбоку и его затруднительно вскрыть,
- состояние больного не изменяется даже после вскрытия абсцесса,
- уже начались осложнения, затрагивающие гортань, грудную клетку или другие области,
- паратонзиллярный абсцесс появляется не в первый раз, в течение нескольких лет часто наблюдаются ангины.
Паратонзиллярный абсцесс — что это такое? (фото)
Паратонзиллярный абсцесс фото горла
Как всегда, проанализируем этот составной термин, в котором заложен полный и точный ответ. Абсцесс – это ограниченное скопление гноя, а паратонзиллярный – означает «окологлоточный», а если быть совсем точным – «околоминдалинный», поскольку имеется в виду tonsilla palatinа, или нёбная миндалина. Их у человека две, справа и слева. Именно они в просторечии именуются словом «гланды».
Паратонзиллярный абсцесс – это ограниченный объем гноя, окруженный воспаленными тканями, который накапливается в клетчатке, окружающей миндалины, а точнее – между миндалиной и мышцами – констрикторами, которые сжимают глотку и проталкивают пищу далее, в пищевод.
Именно поэтому глотание при абсцессе является очень мучительным и болезненным актом.
Также паратонзиллит может развиться сразу, минуя ангину — это бывает при снижении иммунной защиты организма. Но она не должна снижаться слишком сильно: ведь для того, чтобы возникло выраженное воспаление и образование гноя, должна быть способность к напряженному воспалению, ведь гной – это скопление клеточных элементов, «поспешивших на помощь». А выраженный иммунодефицит, например, при ВИЧ – инфекции, не позволяет проявиться такой реакции.
Не стоит думать, что паратонзиллит, как «предтеча» абсцесса – редкое заболевание. Увы, он развивается часто. У каждого третьего пациента с частыми ангинами хоть раз в жизни возникает или окологлоточный, или заглоточный (ретрофарингеальный) абсцесс — его «коллега» по несчастью.
Пациенты, у которых развивается эта форма паратонзиллярного абсцесса – молодые и трудоспособные. Средний возраст составляет от 15 до 40 лет. Разницы между поражением мужского и женского населения не выявлено.
Почему инфекция проникает в клетчатку?
Миндалины представляют собой образования не сплошные, а состоящие из крипт, или щелей, которые глубоко пронизывают их ткань. Особенно глубокие крипты находятся вблизи верхних полюсов этих небольших органов, а именно там воспаление наиболее выражено.
При хроническом тонзиллите очаг в области крипт верхнего полюса «тлеет» практически постоянно. В результате возникают рубцовые изменения миндалин, появляются спайки. Небные дужки оказываются «приросшими» к миндалине. А это очень затрудняет дренирование крипт.
В итоге скопившееся содержимое, которое не находит выхода наружу, распространяется сквозь капсулу миндалины вглубь тканей.
Таким образом, инфицированное содержимое оказывается уже в глубине паратонзиллярной клетчатки.
В некоторых, более редких случаях, занос инфекции в клетчатку связан с больными зубами. Как показывает практика, в этом «виноваты» задние зубы нижней челюсти, а иногда и «зубы мудрости».
Микробы, которые вызывают абсцедирование, никогда не оказываются одного вида. Почти всегда это смешанная флора, в состав которой входят стафилококки, кишечная палочка или анаэробная флора в случае абсцессов одонтогенной этиологии.
Может быть так, что воспаление не перешло в стадию нагноения, и оно стихает еще на стадии воспалительной инфильтрации. В иных случаях, кроме паратонзиллярного абсцесса, возникает еще и глубокий некроз, который может даже поражать мышцы и требовать расширенного оперативного вмешательства.
По локализации чаще всего как раз и встречаются верхние формы абсцесса (70% случаев), задняя форма развивается у 15% пациентов. Снизу возникает абсцесс у 7-8% пациентов.
Самым неблагоприятным является боковой абсцесс, или очаг латеральной локализации. Он диагностируется у каждого двадцатого пациента, и особенность его как раз в том, что вскрыться самостоятельно в ротовую полость (дренироваться) он не может: мешает корпус миндалины. Поэтому он прорывается вглубь и вызывает разлитое гнойное воспаление окологлоточной клетчатки.
Симптомы паратонзиллярного абсцесса
Инкубационный период обычно составляет 3-5 суток после острой ангины или обострения хронического тонзиллита. У лиц с ослабленным иммунитетом/пожилых людей абсцесс может сформироваться в течение суток. Клинически абсцесс горла (паратонзиллярный абсцесс) проявляется характерным симптомокомплексом (боли в горле, тризм жевательной мускулатуры, гнусавость речи), однако уровень их выраженности и наличие других местных и общих симптомов зависит от стадии воспаления и локализации абсцесса.
Передневерхний паратонзиллярный абсцесс
В большинстве (90% случаев) встречается передневерхний паратонзиллярный абсцесс. Практически сразу появляются и нарастают общие симптомы интоксикации, обусловленные реакцией организма. Как правило, резко повышается температура тела до 38-39°С, появляется озноб, головная боль, общая слабость, увеличиваются региональные лимфатические узлы, которые при пальпации становятся болезненными, в анализах крови появляются воспалительные изменения. Пациенты жалуются на сильные боли в горле, чаще, с одной стороны, иррадиирущие в ухо, тризм жевательной мускулатуры, обусловленный вовлечением в патологический процесс глоточных мышц/связок, привкус гноя при глотании, откашливаются пахнущие гнойные комочки, обильную саливацию.
Часто отмечается нарушение функции мягкого неба, что проявляется гнусавостью. В редких случаях абсцесс такой локализации может самостоятельно вскрыться, что проявляется резким улучшением общего состояния, снижением тризма и появлением в слюне примеси гноя и дальнейшее течение может быть без температуры. При осложненном/затяжном течении прорыв гнойника происходит чаще на 14-18 сутки, а при распространении гноя в окологлоточное пространство гнойника самостоятельно может не вскрыться вообще, при этом состояние пациента прогрессивно ухудшается.
На фоне выраженного болевого синдрома пациенты зачастую принимают вынужденное характерное положение с наклоном головы в больную сторону и вперед. При мезофарингоскопии определяется асимметрия зева, воспалительная инфильтрация, гиперемия, гнойники на гландах, представляющие собой гнойные шарики, отек язычка, небных дужек и мягкого неба, медиальное смещение миндалины со стороны абсцесса, ограничение при открывании рта. Белые гнойники в горле — на гландах не являются характерным признаком абсцесса. Ниже приведено фото паратонзиллярного абсцесса.
Задний паратонзиллярный абсцесс
Гораздо реже (5-8% случаев) гнойник в горле локализуется в задней части (задний паратонзиллярный абсцесс). При этом клинические проявления в части общих симптомов во многом сходны с абсцессом передневерхней локализации, а местные симптомы имеют характерные особенности. Тризм, как правило, отсутствует, локализация гнойника в горле ограничена задней небной дужкой, что создает высокий риск развития отека гортани и последующего стеноза гортани.
Нижний паратонзиллярный абсцесс
Достаточно редкая локализация (0,5-0,8% случаев) и его развитие связано преимущественно с одонтогенной причиной. Паратонзиллярный абсцесс локализуется между язычной и небной миндалиной (за нижней третью небной дужки). При фарингоскопии — ассиметрия зева, обусловленная инфильтрацией нижнего полюса миндалины/небно-язычной дужки, при этом практически интактными остаются верхние отделы. Характерным симптомом является резкая боль при надавливании на корень языка. Иногда происходит реактивный отек гортани с вовлечением в воспалительный процесс язычной поверхности надгортанника.
Следует отметить, что типичные симптомы у взрослых не развивается при сниженной реактивности организма, например, на фоне приема антибиотиков, при сопутствующих системных заболеваниях. В частности, болевой синдром в горле присутствует, однако он менее выражен и не препятствуют процессу глотания жидкости, воспаление в ротоглотке нерезко выражено относительно здоровой стороны.
Инфильтрация и гиперемия миндалин/дужек приобретают часто цианотический (застойный) оттенок. Регионарные лимфоузлы незначительно увеличены. При таких формах воспаления может наблюдаться субфебрилитет или даже протекать без температуры, а изменения в крови могут быть минимальными и даже в пределах нормы.
Лечение паратонзиллярного абсцесса, препараты и вскрытие
Лечение паратонзиллярного абсцесса должно начинаться уже тогда, когда вы только заподозрили слабую, но одностороннюю боль в горле. У вас будет как минимум, 2-3 дня до наступления инфильтрации, и 3 дня течения инфильтрации до нагноения. Почти целая неделя, за которую можно не допустить появления гнойника. Итак, следует:
- Часто полоскать горло (5-6 раз в день), желательно соленой горячей водой. Соль будет «вытягивать отек»;
- Полоскания солью нужно чередовать с полосканиями фурациллином, хлоргексидином, мирамистином, другими местными антисептиками;
- Можно употреблять сосательные антисептические пастилки;
- Назначается обильное витаминное питье, жидкая пища, которая механически щадит зев;
- При наличии дома физиоаппаратов, можно прогревать зев, например, ультрафиолетом или синей лампой;
- Нужно показаться врачу и, если в течение 2-3 дней боль прогрессирует – то нужно начинать прием антибиотиков. На ранних стадиях применяются пероральные препараты широкого спектра действия, например, амоксиклав или амоксициллин, а для воздействия на анаэробную флору можно применять стоматологические гели с метронидазолом местно, либо применять его внутрь.
Вся антибактериальная терапия должна быть согласована с ЛОРом, или с участковым терапевтом. В том случае, если консервативная терапия не дала результата, то нужно приступать к оперативному лечению: проводится вскрытие паратонзиллярного абсцесса.
Оперативное лечение (вскрытие абсцесса)
Обычно это происходит на стадии нагноения, «в расцвете» клинической картины. Но целесообразно также проводить операцию и в конце стадии инфильтрации, поскольку это предупреждает нагноение.
Операция проводится после госпитализации в ЛОР – отделение, то есть в стационарных условиях.
Вначале в месте наибольшего выпячивания проводят анестезию слизистой оболочки (орошением из пульверизатора, или простым смазыванием раствором анестетика), а затем проводят инфильтрационную анестезию новокаином, тримекаином. В результате тризм ликвидируется, и рот хорошо открывается.
Затем проводят разрез скальпелем, обычно в месте флюктуации гнойника, или в области наибольшего выпячивания, с таким расчетом, чтобы не повредить сравнительно крупные сосуды. Обычно глубина разреза составляет 1,5 – 2 см, а его длина — до 3 см.
Это позволит уверенно ориентироваться в полости абсцесса, выпустить весь гной, а также ввести в рану специальные глоточные щипцы и хорошо ее расширить: ведь абсцесс может быть многокамерным и содержать перемычки.
При этом опорожниться может только часть гнойника, а больший объем останется в глубине раны, что вызовет прогрессирование болезни.
Радикальный вариант
В том случае, если при поступлении пациента выясняется, что ангины – это его постоянный спутник жизни, то при операции «одним выстрелом убивают трех зайцев», а именно:
- проводится вскрытие абсцесса;
- выполняется тонзилэктомия с этой стороны, то есть удаление миндалины;
- выполняется тонзилэктомия с противоположной стороны.
Все. Теперь повторение абсцедирующего паратонзиллита у пациента исключается. Этот способ лечения не вызывает существенного удлинения времени операции, и не очень-то усложняет ее. Зато отдаленные исходы при таких радикальных вмешательствах значительно более благоприятные, чем при простом дренировании абсцесса.
После этого пациенту назначают внутримышечные инъекции антибактериальных препаратов, полоскания, и при нормализации общего самочувствия отпускают домой, прописав полоскания и щадящую, теплую, кашицеобразную пищу.
Осложнения и прогноз лечения
Мы уже говорили о том, какие осложнения могут возникнуть при развитии паратонзиллярного абсцесса горла. К ним относятся заглоточный и окологлоточный абсцессы.
Но инфекция может прорваться еще глубже. Может возникнуть флегмона дна полости рта при затеке гноя вниз, развиться гнойный медиастинит, в том случае, если гнойные затеки попадут в средостение, где находится сердце, корни легких, крупные сосуды и нервы.
При этих состояниях до сих пор высока госпитальная летальность.
Поэтому, чтобы справиться с паратонзиллитом и абсцессом своими силами – начинайте энергичные действия уже тогда, когда вы почувствовали навязчивую боль в горле при глотании с одной стороны.
голос
Article Rating
Оперативное удаление паратонзиллярного абсцесса
При отсутствии положительных результатов после использования консервативных методов врач назначает хирургическое лечение.
- отсасывание гноя – для этого проводят пункцию абсцесса, дренирование занимает 2–5 дней;
- вскрытие паратонзиллярного абсцесса – для этого в нем делают небольшой надрез.
Техника вскрытия не всегда дает положительные результаты, поскольку может не произойти отток гноя. Часто возникают осложнения в виде склеивания отверстия, что требует повторного вмешательства для расширения раны.
Радикальное лечение проводят путем двусторонней тонзиллэктомии. Такое вмешательство позволяет удалить очаги воспаления, которые стали причиной развития патологии.
Лечение после вскрытия основано на консервативной терапии, которую используют для лечения заболевания на ранней стадии. Дополнительно врач может назначить Интраконазол для профилактики грибковых осложнений. В качестве обезболивающего средства используют парацетамол внутривенно.
Время госпитализации – 3–14 дней, в зависимости от степени тяжести заболевания, наличия осложнений после операции.
Паратонзиллярный абсцесс – сложное заболевание, которое может стать причиной многих серьезных патологий. Поэтому лечение в домашних условиях неприемлемо, необходима госпитализация. Методы нетрадиционной медицины можно использовать только как поддерживающее и профилактическое средство, когда миндалины уже без гноя.
источник