Паталогии проходимости маточных труб
Содержание:
Лечение непроходимости маточных труб
Перед тем как лечить непроходимость маточных труб, нужно с помощью инструментальных методов диагностики определить степень нарушений. В зависимости от выраженности патологического процесса, лечение пациентке может назначаться и консервативным, и оперативным путем.
Консервативная терапия непроходимости основана на введении противовоспалительных препаратов в полость матки фаллопиевых труб и применении методов физиотерапии. Консервативные методы лечения эффективны в том случае, если патология была обнаружена на начальном этапе развития. Если с момента воспалительного процесса или инфекции прошло уже более 6 месяцев, то лечение трубной непроходимости возможно только хирургическим путем.
Операция по лечению трубной непроходимости выполняется путем лапароскопии. Эффективность данной операции составляет от 10 до 70%, это зависит от места локализации спаечного процесса. Хирургическое вмешательство направлено на восстановление проходимости маточных труб. В некоторых случаях спаечные процессы возникают повторно после операции. Эффект процедуры в большинстве случаев сохраняется в первые полгода, однако если операция не дала никаких положительных результатов, то последующие вмешательства будут бесполезными.
Если оперативное вмешательство не принесло ожидаемого эффекта и беременность у женщины не наступает, то ей на помощь приходят вспомогательные репродуктивные технологии – ЭКО.
Лечение функциональной трубной непроходимости осуществляется консервативными методами. Женщине назначают при необходимости гормональные препараты, успокоительные средства, проводят психологические тренинги и беседы.
Симптомы
Если это острое воспаление маточных труб, симптомы резко выражены. Поднимается температура тела до 38–39 градусов. Боль внизу живота резкая. Левосторонний сальпингит сопровождается болью слева, правосторонний – справа, двухсторонний – с обеих сторон. Выраженность синдрома зависит от вовлечения в воспаление брюшины – чем больше ее раздражение, тем больнее.

У 2/3 больных воспаление маточной трубы переходит на яичник. Придатки отекают, увеличиваются в размерах. Возникает раздражение соседних органов, наблюдается расстройство мочеиспускания, появляется боль в пояснице. В некоторых случаях в придатках скапливается жидкость, образуемая при воспалении. Она расширяет их, не изливается в брюшную полость, развивается гидросальпинкс. Гнойная инфекция переводит это состояние в пиосальпинкс, он способен оставлять после себя большое количество спаек, что приводит к бесплодию.
Бесконтрольный прием антибиотиков и снижение реактивности организма делает течение острого процесса стертым, увеличивает вероятность его перехода в затяжной. Если развилось хроническое воспаление маточной трубы, симптомы будут появляться при обострении процесса. Поднимется температура, появится озноб, боль внизу живота, отдающая в поясницу.
Расстройства мочеполовой системы заключаются в болезненном половом акте, нарушении мочеиспускания. Могут появиться нарушения со стороны пищеварительной, сердечно-сосудистой и эндокринной систем. Выделения могут приобретать гнойный оттенок, который чаще наблюдается при гонорейной инфекции, вызывают раздражение и зуд в промежности.
Воспаление маточных труб и яичников вызывает изменение их функции, что проявляется нарушениями менструального цикла. Месячные становятся обильными или наоборот скудными, болезненными, может изменяться продолжительность и регулярность.
Хроническое воспаление маточных труб становится причиной бесплодия у женщин.
Лечение непроходимости маточных труб
Терапия зависит от течения заболевания: в каких-то случаях можно обойтись медикаментами и физиолечением, в каких-то – показано хирургическое вмешательство.
Консервативное лечение обосновано, если болезнь еще в самом начале и обширные спайки пока не появились. В этом случае задача терапии – убрать инфекцию, снять воспаление и предотвратить образование спаек. Как правило, назначают антибиотики, курсы электрофореза с рассасывающими препаратами.
Когда проходимость серьезно нарушена, назначают лапароскопическую операцию, в ходе которой удаляют спайки, сдавливающие трубы.
Варианты диагностики
Гистеросальпингография (ГСГ) или метросальпингография (МСГ)
Рентгенографическая методика, оценивающая состояние матки и яйцеводов. Процедура с 80% точностью обнаруживает любые деформации, ведущие к непроходимости — извитости, расширения, перетяжки.
Перед проведением процедуры назначаются:
- Анализ крови на сифилис и гепатиты.
- Обследование мазка из половых путей на ЗППП и флору.
- Исследование крови на свертываемость.
Для поведения гистеросальпингографии в полость матки вводят рентгенконтрастную жидкость, заполняющую пространство фаллопиевых труб, полости матки и брюшной полости. Затем с помощью рентгена осматривают внутренние половых органы женщины, выявляя их дефекты, в том числе, трубную непроходимость.
В норме контраст должен выйти через отверстие маточной трубы в брюшную полость, но при непроходимости этого не происходит. Вещество, дойдя до преграды, останавливается, что видит врач на рентгеновском снимке.
Ультразвуковая гидросонография (УЗГСС)
При этом методе оценки проходимости маточных труб не используется рентгеновское излучение, а сама процедура не вызывает боли и дискомфорта. Предохраняться после УЗ-процедуры до начала нового цикла не нужно.
УЗГСС выполняется перед овуляцией, когда цервикальный канал максимально широк, расслаблен, а введение инструмента не приходит к спазмам. Проведение УЗГСС требует такого же предварительного обследования, как и ГСГ.
В ходе процедуры в специальный тонкий катетер, помещенный в шейку матки, вливается физиологический раствор, нагретый до комфортной температуры. Далее врач с помощью аппарата для ультразвуковых исследований наблюдает за перемещением жидкости — если раствор беспрепятственно движется в матку, значит, яйцеводы функционируют нормально. Нарушение движения жидкости указывает на непроходимость. УЗГСС – безвредный и безболезненный метод исследования проходимости маточных труб, проводимый без лучевой нагрузки.
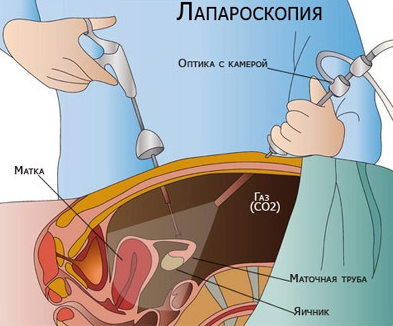
Диагностическая лапароскопия
Прокол брюшной стенки для аппаратного осмотра внутренних органов.
В ходе операции выполняется два небольших разреза, через которые в брюшную полость закачивается газообразное вещество для расширения пространства и упрощения осмотра. Затем в один из проколов вводится миниатюрная видеокамера для наблюдения за ходом операции, а в другой – инструмент, с помощью которого врач может передвигать и рассматривать внутренние органы под нужным углом. В ходе осмотра доктор фиксирует имеющиеся патологии репродуктивной системы (яйцеводов, яичников, матки — в зависимости от цели лапароскопии) и ставит диагноз.
Процедура проводится под наркозом, что позволяет избежать возникновения спазмов, мешающих диагностике. После вмешательства женщина находится в стационаре в течение суток. Через два-три дня можно приступить к привычной жизни и выйти на работу.
После диагностической лапароскопии в течение месяца запрещаются половые отношения, интенсивные физически нагрузки и подъем тяжестей. Физическую активность нужно увеличивать постепенно, начиная со спокойных пеших прогулок на свежем воздухе.
Хотя наступление беременности возможно сразу после проведения исследования, планировать зачатие нужно не ранее чем через три месяца, чтоб организм полностью восстановился.
Фертилоскопия
Ввиду низкой информативности применяется крайне редко. Процедура близка по сути к диагностической лапароскопии, но инструмент внутрь тела вводится через влагалище, а не проколы.
Методика дает врачу возможность оценить состояние фаллопиевых труб и их проходимость, увидеть наличие или отсутствие спаек, выявить имеющиеся патологии органов репродуктивной системы и даже выполнить незначительные хирургические вмешательства.
Пертубация (кимопертубация)
Также редко практикуется по причине низкой информативности. При ее проведении с помощью сверхтонкого гибкого катетера в полость матки вводят газ (воздух или кислород). Под влиянием газа яйцеводы естественным образом сокращаются, а врач получает информацию о происходящих в органе процессах с помощью специальных приборов, отражающих сжатия труб в виде графической кривой.
Пертубация выполняется на гинекологическом кресле. Обезболивание проводится с помощью но-шпы и баралгина. Длительность процедуры составляет около пяти минут и еще небольшое время требуется аппарату для произведения анализа и построения графика.
Симптомы сальпингита
Признаки сальпингита зависят от формы заболевания. В акушерстве выделяют:
- острый сальпингит;
- хронический сальпингит;
- правосторонний сальпингит;
- левосторонний сальпингит;
- двухсторонний сальпингит;
- гнойный сальпингит.
Острый сальпингит
Является следствием воспаления яичников, внематочной беременности, кисты. Характеризуется ярко выраженной симптоматикой:
- самочувствие резко ухудшается;
- температура тела повышается;
- отмечается усиленное сердцебиение;
- возникают сильные боли в паховой области;
- появляются патологические выделения из половых путей;
- дают о себе знать болезненное и скудное мочеиспускание, расстройство желудка.
Имеет скудную симптоматику. Температура поднимается редко, общее состояние больной удовлетворительное. Появляются мажущие выделения из половых путей. Боль внизу живота не проходит. Из-за переохлаждения организма могут возникать обострения.
К признакам хронического сальпингита также относятся:
- нарушение менструального цикла;
- раздражение кишечника, мочевого пузыря.
Прогноз у болезни неблагоприятный – бесплодие (особенно высок риск при двухстороннем воспалении).
Левосторонний сальпингит
Возникает в результате воспаления толстой кишки в отделах, расположенных в левой части брюшной полости. Инфекция может быть занесена при пневмонии, гриппе, ангине. Воспаление локализуется в маточной трубе и приводит к аднекситу.
Слизистые оболочки отекают, поверхностный слой маточной трубы покрывается язвами. При отсутствии лечения отмирающие слои склеиваются друг с другом. В итоге образуются полости, в которых скапливается слизь, гной и кровь. Симптомы заболевания могут быть как выраженными, так и смазанными.
Правосторонний сальпингит
Воспалительный процесс поражает правую маточную трубу. В результате нарушается циркуляция крови, поражаются мышечные ткани, придатки утолщаются, деформируются. Труба постепенно слипается с брюшиной, формируются спайки. Если процесс затрагивает аппендикулярный отросток, возникает вторичный аппендицит.
Женщина жалуется на сильную боль в правом боку, слабость. Может повышаться температура тела.
Гнойный сальпингит
В большинстве случаев диагностируется в результате перенесенной гонорейной инфекции. Проникнув в маточные трубы, хламидии вызывают воспаление. Патологический процесс переходит на матку и яичники. Среди симптомов гнойной формы:
- озноб;
- боли в животе;
- высокая температура тела;
- обильные бели гнойного типа.
В первые дни болезни боль локализуется с правой или с левой стороны. Потом начинает отдавать в область прямой кишки, поясницы. Если не будет проведено своевременное хирургическое лечение, высок риск развития перитонита.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Причины возникновения
Маточные трубы деформируются в результате ряда заболеваний. Причинами трубного бесплодия могут быть:
- бактериальные заболевания,
- травмы внутренних половых органов,
- нарушение иннервации тканей,
- врожденные дефекты маточных труб,
- наличие спаек,
- давление на трубы новообразований — опухолей, кист, гематом,
- изменение гормонального фона,
- спазмы.
Непроходимость труб возникает и после операции по стерилизации. Когда женщина уверена, что не желает беременности, или рождение ребёнка ей противопоказано, маточные трубы перевязывают. Это необратимые операции, после которых беременность невозможна.
Гистеросальпингография (ГСГ), ее особенности
ГСГ – это метод исследования матки и маточных труб с использованием контрастного раствора, который вводится в полость органа. Исследование основано на разнице в физических свойствах контрастной жидкости и маточных тканей. В частности, они отличаются по своей способности поглощать рентгеновские или ультразвуковые лучи. Пропуская их сквозь заполненную матку, можно увидеть на снимке или экранном изображении четкие контуры этого органа, а также заметить новообразования, расположенные внутри полости и в маточных трубах. С помощью ГСГ удается установить причину непроходимости труб, обнаружить в матке такие патологии, как полипы, спайки, дефекты эндометрия, которые нередко приводят к бесплодию.
Виды ГСГ, их преимущества и недостатки
В зависимости от того, какое излучение используется, различают 2 вида гистеросальпингографии:
- Простая ГСГ (или РГСГ). Полость и маточные трубы заполняются контрастным веществом, а затем делаются рентгеновские снимки. В качестве контрастного вещества используется препараты радиоактивного йода (Кардиотраст, Уротраст, Верографин, Триомбраст), способного поглощать рентгеновское излучение.
- Ультразвуковая ГСГ (ЭХО-гистеросальпингография, или по-другому гистеросальпингоскопия). Контрастным веществом служит физиологический раствор. Его нагнетают в матку и маточные трубы, а затем пропускают ультразвуковые волны, получая изображение на экране монитора. Проводится трансвагинальное УЗИ.
Точность рентгеновского ГСГ изображения выше. Однако преимуществом ультразвуковой ГСГ является использование безвредного излучения, а также отсутствие необходимости использовать препараты йода, способные вызывать аллергию.
При назначении РГСГ маточных труб женщине необходимо предохраняться на протяжении всего цикла, избегая зачатия до проведения исследования и после него. В противном случае действие радиоактивных лучей и контрастных препаратов вредно повлияет на развитие плода. При использовании УЗ методики уже непосредственно после проведения ГСГ маточных труб в том же цикле наступление беременности совершенно безопасно, так как угрозы для здоровья будущего ребенка нет никакой.
Недостатком рентгеновской методики исследования маточных труб является необходимость проведения более сложной подготовки к процедуре. У обоих методов проведения ГСГ имеются противопоказания, а также не исключается вероятность осложнений.
Существуют и другие методы исследования состояния матки, такие как диагностическая лапароскопия и фертилоскопия. При этом осмотр полости органа производится с помощью специальной видеокамеры. Для того чтобы ее поместить в матку, необходимо проведение малоинвазивных хирургических операций. Оптические приспособления вводятся через проколы на животе (при обычной лапароскопии) или через надрез в задней стенке влагалища (при фертилоскопии). В отличие от них ГСГ проводится без разрезов и проколов.
Показания и противопоказания к назначению ГСГ
Наиболее часто ГСГ назначают для определения причин бесплодия или повторяющихся выкидышей. С помощью такого исследования выявляют степень непроходимости маточных труб, патологии их структуры. Выявляются нарушения анатомического строения матки и другие причины невынашивания беременности. Гистеросальпингография применяется также в качестве метода контроля состояния матки после проведенного медикаментозного или хирургического лечения.
Противопоказаниями являются:
- Беременность. Внутриматочное вмешательство любого рода ведет к ее прерыванию. При внематочной беременности во время нагнетания жидкости в матку может произойти разрыв маточной трубы.
- Наличие влагалищных кровотечений между менструациями.
- Острые и хронические воспалительные заболевания матки, яичников и других органов малого таза.
- Существование опухолей и кисты яичников, доброкачественных и злокачественных опухолей матки, обнаруженных другими методами.
- Наличие заболеваний органов кроветворения, а также кровеносных сосудов.
Исследование не проводится во время протекания в организме общих воспалительных и инфекционных заболеваний, наличии бронхиальной астмы, склонности к аллергии.
Классификация
Патология может отличаться по локализации в трубах, характеру течения и этиологии.
По локализации воспаление труб может быть:
- левостороннее;
- правостороннее;
- двухстороннее.
По характеру течения делится на острое, подострое и хроническое.
Этиология, или причина – это возбудитель, который вызвал воспалительный ответ.
Они могут быть:
- специфические (гонорея, хламидии, трихомонады, сифилис, ВИЧ, вирус простого герпеса или папилломы человека);
- неспецифические (стафилококки, стрептококки, синегнойная палочка, протей), это микроорганизмы, которые определяются в норме в половых путях.
В 60% случаев воспаление яичников и маточных труб вызывает хламидийная инфекция. Иногда это не один микроорганизм, а микробная ассоциация. Острое течение болезнь приобретает при проникновении инфекции в маточные трубы, продолжается до 2 месяцев.
Это может произойти:
- половым путем;
- восходящим – через цервикальный канал, полость матки в трубы;
- гематогенным – из очагов инфекции, расположенных в других местах организма;
- лимфогенным – через лимфатические сосуды;
- по протяжению – от имеющихся рядом очагов инфекции, например, от аппендицита напрямую в трубу справа.
Если воспаление фаллопиевых труб длится до 6 месяцев, то это подострый процесс. Хроническое заболевание развивается после перенесенного острого, может беспокоить годами. При этом периоды ремиссии чередуются с периодическими обострениями.
Почему возникает трубная непроходимость
Причины непроходимости могут быть механические и функциональные, врожденные и приобретенные. Врожденная закупорка связана с неправильным внутриутробным развитием половых органов.
Механические причины:
- Чаще всего источник непроходимости — половые инфекции, вызывающие воспаление внутренних органов. Особенно опасно заражение гонореей или хламидиями. Возбудители провоцируют внутри труб гнойное воспаление, в результате которого они «слипаются». Снаружи или внутри трубы разрастается соединительная ткань, сужающая просвет органа. Поскольку диаметр отверстия внутри трубы всего 2-4 мм, спайки образуются быстро.
- Непроходимость труб возникает и при эндометриозе, когда эндометрий – ткань, находящаяся в полости матки, разрастается в трубе или яичнике. Возникает спаечный процесс внутри маточной трубы.
- Часто трубы закупориваются после абортов, гинекологических и хирургических операций из-за послеоперационного воспаления тканей, загрубления швов и рубцов, опухолей.
Функциональная непроходимость
При функциональной непроходимости внутри трубы нет постоянных препятствий и просвет может быть не уменьшен, но яйцеклетка все равно не продвигается. Основная причина – гормональные сбои, приводящие к замедлению движения ресничек (фимбрий), выстилающих трубы изнутри. Причиной функциональной непроходимости могут быть и спазмы труб, возникавшие когда-либо из-за неправильной работы нервной системы.
Клинические симптомы непроходимости маточных труб
Коварностью заболевания является отсутствие каких-либо клинических проявлений данной патологии. Заподозрить неладное женщине помогает отсутствие желанной беременности на протяжении длительного периода времени при условии полного репродуктивного здоровья сексуального партнера.
Если причиной развития состояния является гонорея, то сопутствующими клиническими симптомами будут обильные гнойные выделения и тянущие боли внизу живота.
При воспалительном процессе, как причине нарушения проходимости, у женщины повышена температура тела, наблюдаются боли внизу живота и в области поясницы, кровянистые или слизистые выделения из половых путей.
Приключения яйцеклетки
Одна из распространенных причин бесплодия – непроходимость маточных (фаллопиевых) труб. Этот парный орган обеспечивает связь матки с яичниками и играет важнейшую роль в зачатии: во время овуляции яйцеклетка выходит из яичника в брюшную полость, где ее уже «поджидает» воронка фаллопиевой трубы. Она захватывает яйцеклетку специальными ресничками и направляет по ходу движения трубы навстречу «влюбленному» сперматозоиду. Ура, они встретились и соединились! Теперь оплодотворенной яйцеклетке нужно продолжить свой путь по маточным трубам, чтобы оказаться в матке и прочно обосноваться там на ближайшие девять месяцев.
Но что это? На пути яйцеклетки препятствия, она не может свободно передвигаться по фаллопиевой трубе. Это означает, что либо оплодотворение невозможно, либо есть риск внематочной беременности. Причины непроходимости маточных труб могут быть разными: бывают функциональные расстройства гормональной или даже стрессовой природы, но чаще причиной непроходимости становится образование спаек. Это пленки соединительной ткани, которые сдавливают трубы снаружи, создавая помехи движению клеток. Установить наверняка, действительно ли проходимость маточных труб нарушена, можно с помощью гистеросальпинографии (гистеросальпингоскопии).
Проверка маточных труб на проходимость
По многочисленным отзывам, очень часто пациентка даже не подозревает у себя наличие подобной патологии. Неблагополучие не проявляется отчетливой клинической картиной и не создает никаких сложностей при повседневном функционировании внутренних органов.
До тех пор, пока женщина не решается на зачатие, стеноз просвета не дает о себе знать. Только тогда, когда пациентка понимает, что долгожданное оплодотворение становится недостижимым, она обращается к врачу.
При этом очень часто ставится диагноз, связанный с нарушением проходимости труб. Иногда косвенными указаниями на патологию становятся частые воспалительные процессы гинекологических органов, отек матки и яичников, неясный болевой симптом.
Специалист понимает, что в данном случае требуется основательная проверка маточных труб на проходимость. Поэтому наиболее часто он направляет пациентку на ультразвуковое исследование. Существуют и другие методы диагностики, но сонография является наиболее безопасным и быстрым из них.
Обычно ее предваряет традиционное трансвагинальное УЗИ. При наличии сомнений назначается более развернутая процедура с применением контрастного вещества.
Причины и виды непроходимости маточных труб
Основным фактором, приводящим к выраженному изменению просвета фаллопиевых труб, становится развитие хронического воспаления в гинекологической области пациентки. Оно быстро приводит к резкому изменению деятельности матки и ее придатков, а также способствует формированию сильной отечности, которая и затрудняет прохождение яйцеклетки.
Нередко трубная непроходимость бывает также вызвана:
- внематочной беременностью;
- инфекцией после аборта;
- врожденной аномалией;
- полипозом;
- разрастанием фиброзной ткани;
- спаечным процессом;
- стенозом просвета;
- травмой малого таза;
- частыми гормональными нарушениями;
- хирургическим вмешательством;
- эндометриозом;
- новообразованием;
- туберкулезом матки и др.
Виды патологии могут зависеть от самых разных причин ее развития. В основном трубная непроходимость возникает из-за стремительного размножения патогенной микрофлоры в тканях. Иногда же она бывает вызвана нарушением выработки слизи, закупоривающей просвет органа.
Выделяется также органический (в результате патологических изменений) и функциональный вид непроходимости (из-за изменения нормальной активности фаллопиевых труб различной этиологии).
Специалисты также различают двустороннюю (выраженное изменение просвета обоих органов) или одностороннюю (отмечающееся с правой или с левой стороны) непроходимость.
Выделяется также полный (когда беременность не наступает) и частичный (существует шанс прохождения яйцеклетки, но он значительно затруднен) ее вид.
Локализация спаечного процесса
При осуществлении ультрасонографии сонолог выявляет место возникновения непроходимости. Она способна сформироваться в самых разных точках.
Однако, очень многие пациентки не знают, как называется процедура проверки проходимости маточных труб, с чем она бывает связана и как проводится.
Гинекология обычно различает следующие виды локализации спаечного процесса:
- Вороночный, когда основные трудности с продвижением яйцеклетки приходятся непосредственно на прилегающий к яичнику отрезок фаллопиевой трубы.
- Извилистый отдел, когда патология размещается в наиболее протяженной части органа.
- Интрамуральный, когда она находится на стыке трубы с маткой.
- Перешеечный формируется на небольшом расстоянии от матки.
Обычно только гистеросальпингоскопия с применением контраста позволяет различить точную локализацию патологии.
Лечение сальпингита
Лечение сальпингита может быть консервативным и хирургическим. Консервативная терапия предполагает одновременное проведение симптоматических и специфических медицинских мероприятий. Медикаментозная терапия заключается в устранении причины заболевания (то есть его возбудителя) и последствий патологических процессов. Пациентке могут быть показаны:
- антибиотики;
- противогрибковые средства;
- спринцевания антисептическими растворами;
- препараты, применяющиеся для рассасывания спаек;
- обезболивающие препараты;
- противовоспалительные средства;
- иммуномодуляторы;
- витаминные комплексы, антиоксиданты;
- успокоительные средства;
- антигистаминные препараты.
В придачу к медикаментозному лечению, в большинстве случаев назначаются физиотерапевтические процедуры: теплолечение (парафин или озокерит), ультразвуковая терапия, электрофорез (введение лекарственных препаратов с помощью электрического тока), рефлексотерапия (иглоукалывание), магнитотерапия, ультравысокочастотная терапия (УВЧ — лечение электромагнитными полями), водолечение и т.д. Эти процедуры способствуют снятию болей и ликвидации последствий воспалительного процесса. Физиотерапия проводится вне острого периода заболевания.
Хирургическое лечение осуществляется:
- если консервативные методы не помогают или дают недостаточные результаты;
- при непроходимости маточных труб;
- при наличии абсцессов или опухолей;
- в случае, если последствия заболевания несут серьезную угрозу здоровью или жизни пациентки.
Операция может быть органосохраняющей (фаллопиева труба остается на своем месте, устраняются только патологические процессы) или радикальной (маточная труба удаляется). После удаления одной маточной трубы пациентка имеет шансы (хоть и меньшие, чем при обычных условиях) забеременеть естественным путем. При возникновении проблем с зачатием применяются вспомогательные методы лечения бесплодия (ЭКО, ИКСИ).
Сальпингит — это инфекционно-воспалительное заболевание маточных (фаллопиевых) труб. Как самостоятельная патология развивается в 30% случаев, в 70% случаев сопровождается воспалительным процессом в яичниках. Общее воспаление придатков (маточных труб и яичников) называют аднекситом или сальпингоофоритом.
Сальпингит преимущественно развивается у женщин репродуктивного возраста, в основном у пациенток до 25 лет, но может возникнуть и после климакса. У нерожавших заболевание наблюдается значительно чаще, чем у рожавших. Воспалительный процесс обычно сначала поражает слизистую оболочку фаллопиевых труб, а затем распространяется на более глубокие слои.