Топ-лист лекарств от подагры — подбираем эффективные препараты выводящие мочевую кислоту
Содержание:
Восстанавливающая терапия
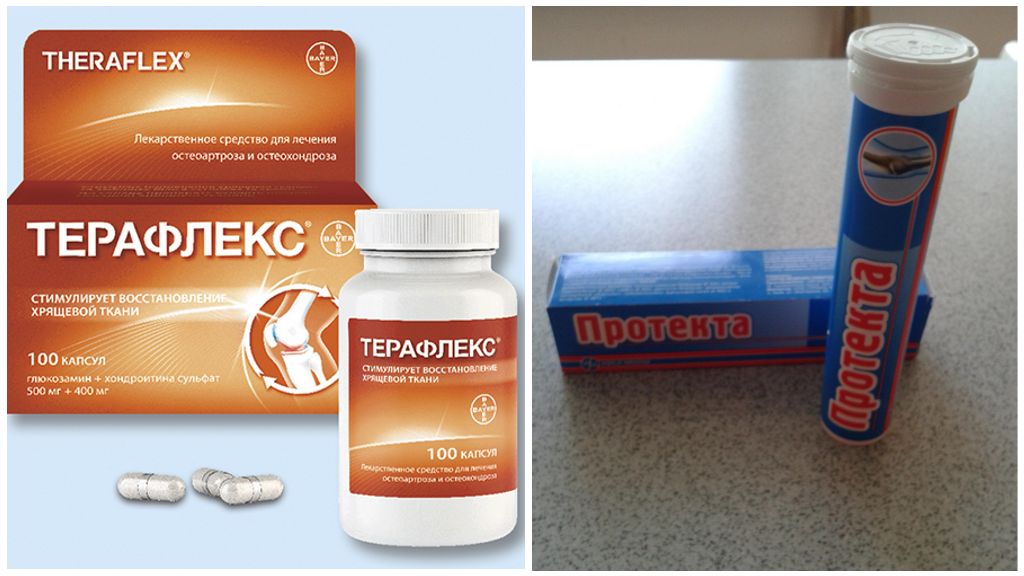
Для регенерации хрящевой ткани применяют хондропротекторы. Их назначают при первых признаках подагры на срок до 6 месяцев. Среди новых лекарств этой группы: Хондрофен, Протекта, Терафлекс и Терафлекс хондрокрем.
 Дополнительно используют гомеопатические средства и БАДы. Они не оказывают побочного действия и хорошо переносятся. Гомеопатию при подагре можно назначать даже детям. Среди популярных растительных препаратов:
Дополнительно используют гомеопатические средства и БАДы. Они не оказывают побочного действия и хорошо переносятся. Гомеопатию при подагре можно назначать даже детям. Среди популярных растительных препаратов:
- Беладонна;
- Колхикум;
- Безвременник;
- Бриония;
- Сарсапарилла.
Среди биологически активных добавок известен препарат Фулфлекс российского производства. Выпускается в форме мази и капсул. В капсулах содержится экстракт мартинии и вытяжка из коры ивы белой. Эти растения обладают анальгезирующими и противовоспалительными свойствами.
Стоимость 24 капсул Фулфлекса 500 рублей. Цена мази от подагры 174 рубля.
Неотъемлемой частью терапии является диета с исключением продуктов, провоцирующих подагру, и отказ от вредных привычек.
Медикаментозная терапия
Для медикаментозного лечения при подагре в период обострения применяются различные группы лекарственных средств. Выбирают подходящий препарат исходя из нескольких факторов:
- риска развития побочных эффектов;
- состояния почек;
- наличия язв в желудочно-кишечном тракте (в прошлом).
Крайне необходимо раннее начало лечения, оно позволит ускорить выздоровление и предотвратить развитие интенсивного болевого синдрома.
Чаще всего для этих целей используют нестероидные противовоспалительные средства (НПВС), колхицин или кортикостероиды.
Нестероидные противовоспалительные средства
НПВС назначают большинству пациентов с обострением подагры, если у них нет противопоказаний к их применению. Эти средства эффективно облегчают боль и уменьшают воспаление во время приступа. Чаще всего применяются индометацин, напроксен, диклофенак и эторикоксиб.
Наиболее распространенные при подагре нестероидные противовоспалительные средства
Если при предыдущих обострениях лечащий врач назначил пациенту один из этих препаратов, то в случае возникновения нового приступа его нужно принять сразу же после появления первых признаков болезни.
Прием НПВС следует заканчивать через 1–2 дня после исчезновения симптомов обострения.
Для лечения подагры нельзя применять аспирин, хотя это лекарство также принадлежит к группе НПВС. Дело в том, что аспирин может повышать уровни мочевой кислоты, а также потенциально усиливает и продляет приступ заболевания.
Если у вас обострение подагры, то противопоказаниями к применению НПВС являются:
- Заболевания почек и печени.
- Проблемы с кровоточивостью.
- Прием антикоагулянтов (препаратов, ухудшающих сворачиваемость крови).
- Язвенная болезнь желудка или двенадцатиперстной кишки.
Чтобы вылечить больного в острый период, НПВС можно вводить внутримышечно с помощью уколов, принимать внутрь в виде таблеток, наносить крем или мазь на кожу над больным суставом.
Применение НПВС в виде геля, крема или позволяет уменьшить частоту развития и тяжесть побочных эффектов этой группы лекарственных средств.
Самые серьезные и известные осложнения от НПВС – проблемы с желудочно-кишечным трактом.
Риск поражения желудочно-кишечного тракта препаратами НПВП
Иногда для уменьшения риска развития этих побочных эффектов врачи при применении НПВС назначают пациентам ингибиторы протонной помпы (омепразол, пантопразол, рабепразол) – препараты, снижающие кислотность в желудке.
Колхицин
Колхицин используют при обострении подагры в случае наличия противопоказаний к применению НПВС или их неэффективности. Лекарство также уменьшает боль и отек, возникающие во время приступа.
Для достижения максимальной эффективности лечения колхицин следует принять в первые 36 часов от момента появления симптомов обострения.
Препарат:
- не повышает риск образования язв в желудочно-кишечном тракте;
- при одновременном применении с антикоагулянтами не влияет на их действие: тромбы не образуются;
- не нарушает функции почек (при использовании в правильных дозах).
Однако в случае применения высоких доз колхицина могут появляться другие серьезные побочные эффекты: диарея, тошнота, рвота и спазмы в животе.
От применения этого препарата следует отказаться людям с:
- тяжелой почечной или печеночной недостаточностью;
- перекрытием желчевыводящих путей;
- неспособностью переносить диарею.
При подагре колхицин принимается только внутрь в виде таблеток.
Кортикостероиды
Примеры препаратов кортикостероидов. Нажмите на фото для увеличения
Иногда в тяжелых случаях обострения подагры врачи назначают кортикостероиды, если другие препараты (НПВС и колхицин) оказались неэффективными или противопоказанными. Эти препараты обладают сильным противовоспалительным действием.
Короткий курс кортикостероидов часто помогает облегчить боль при обострении подагры, но их длительное использование в высоких дозах может сделать состояние хуже и вызывать серьезные побочные эффекты, включая:
- Увеличение веса.
- Ослабление прочности костей (остеопороз).
- Повышенную кровоточивость.
- Мышечную слабость.
Врачи чаще всего при подагре назначают принимать кортикостероиды внутрь в виде таблеток. Однако иногда для быстрого облегчения страданий возможно введение этих препаратов внутримышечно, внутривенно или внутрисуставно.
https://youtube.com/watch?v=v-JUvZSzDBE
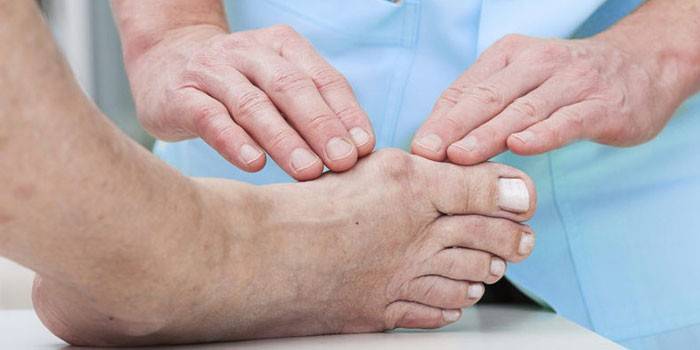
Подагра: признаки и лечение
В зависимости от течения болезни, подагра имеет различные признаки. Медицинские специалисты различают четыре стадии развития заболевания:
- гиперурикемия, проходящая без симптомов;
- артрит подагрический в острой фазе;
- состояние ремиссии;
- хроническая подагра.
Гиперурикемия бессимптомная названа так потому, что пациенты не замечают никаких неблагоприятных изменений в своем организме. Только анализы крови и мочи могут показать, что все совсем не так радужно, как хотелось бы. Медикаментозное лечение на данном этапе не требуется, только соблюдение безпуриновой диеты. Острый артрит подагрический начинается внезапно и чаще всего ночью. Резкая боль в воспаленном суставе не дает возможности прикоснуться к покрасневшей, горячей коже вокруг больного места. Повышается температура, больной чувствует озноб во всем теле. Зачастую провоцирует заболевание переедание или злоупотребление алкоголем. Врач назначает больному обезболивающие медикаменты, часто антибиотики, лекарства, способствующие выводу солей мочевой кислоты. Состояние ремиссии наступает после подавления острой боли медикаментозными средствами и обязательной диетой, не содержащей белков. Сколько продлится ремиссия, зависит только от самого пациента, от его готовности придерживаться режима питания и приема лекарств, которые назначил лечащий врач. На данном этапе рекомендуется домашнее лечение подагры с использованием старинных народных рецептов, которые наши предки собирали десятилетиями. Хроническая подагра характеризуется медленными разрушительными процессами, происходящими в организме больного: отмечаются дегенеративные разрушения в суставах, в процесс вовлекаются почки.
Особенности лечения подагры
Подагру считают наиболее распространенным типом воспалительных артритов. Характерными особенностями течения этого заболевания являются этапы ремиссий, перемежающиеся с периодами обострений. Это обуславливает наличие различных схем курации и медицинского лечения данного патологического процесса.
Фармакотерапию проводят параллельно с немедикаментозными методами. Последние включают ряд мероприятий, по снижению концентрации молочной кислоты в сыворотке крови:
- Диетическое питание, исключающее из рациона продукты, которые содержат большое количество пуринов, сахара и фруктозы. Одновременно включаются в меню обезжиренные молочные продукты, растительные масла, витамин С.
- Ограничение потребления либо полный отказ от алкоголя, а именно: пива, вина из винограда, коньяков.
- Нормализация массы тела.
- Поддержание достаточной гидратации. Следует выпивать не менее 1,5 – 2 литров чистой воды на протяжении дня.
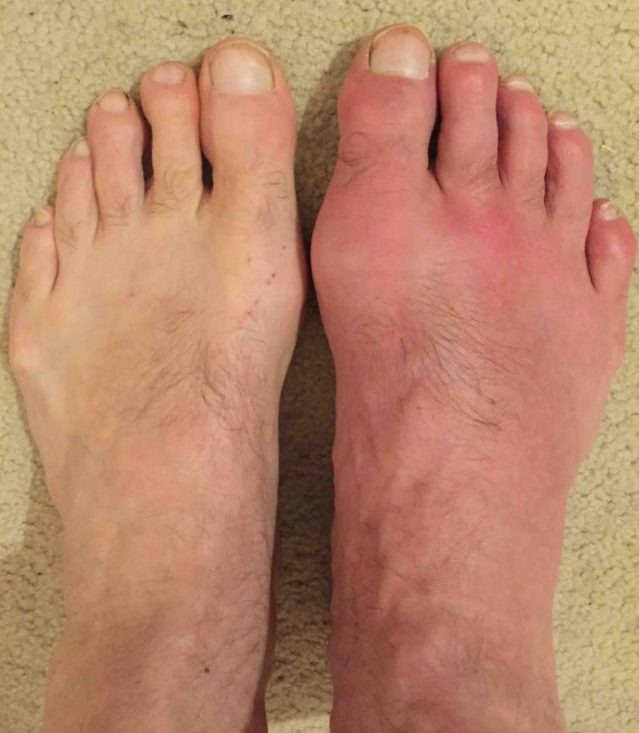
Довольно распространенным становится сегодня заболевание подагра
Таблетки от подагры назначают большинству пациентов. Весь фармацевтический арсенал можно разделить на несколько групп:
- Уратоснижающие препараты.
- Ингибиторы ксантиноксидазы: средства, позволяющие снижать образование молочной кислоты в организме человека.
- Лекарства, улучшающие экскрецию уратов почками и преобразующие кислотные соединения в аллантоин, растворимый в сыворотке.
- Средства, устраняющие симптоматику заболевания.
- Противовоспалительные медикаменты.
Индивидуальная схема лечения включает сочетание препаратов различных описанных групп, в зависимости от стадии и степени конкретного случая хондрокальциноза.
Лечение заболевания
Лечение подагры медикаментами требует индивидуального подхода направленного не только на борьбу с этим недугом, но и с сопутствующими ему заболеваниями. В основе лечения лежат – снятие болевого синдрома, предупреждение появления новых приступов, а также осложнений хронического характера, которые включают повреждение почек и разрушение суставов.
Терапия включает в себя приём медикаментов и диетическое питание. Лечение проводится в 2 этапа:
- Купирование приступа в момент обострения.
- Базовая терапия.
Как проводится купирование приступа?
В период обострения пациент должен прибывать на стационаре в специальных больничных отделениях.
Целью данного этапа лечения является снятие болевых ощущений, снижение в суставах воспалительного процесса, который оказывает влияние на обмен мочевой кислоты и восстановление нормальной подвижности сустава.
Для этого назначаются следующие группы лекарств.
НПВС – более эффективными лекарствами этой группы являются:
- Бутадион (мазь от подагры) – противовоспалительное, болеутоляющее, жаропонижающее и противоревматическое средство. Наносится вокруг поражённой области тонким слоем и не требует втирания;
- Индометацин (таблетки) — один из эффективных противовоспалительных препаратов для лечения подагры. Обладает выраженной анальгезирующей активностью. Суточная доза 150 мг – это по 0,05 г./3 р./день;
- Ибупрофен (таблетки) – это лекарство от подагры используют преимущественно на высоте подагрического приступа. Суточная норма этих таблеток от подагры от 1200 — 2400 мг.
Стероидные гормоны – препараты данной группы очень мощные, но содержат много побочных явлений. Их назначают коротким курсом или однократно в виде инъекций, которые делают непосредственно в повреждённый сустав в результате чего приступ удаётся остановить, причём воспалительный процесс идёт на спад. В основном назначаются:
- Бетаметазон – гормональный препарат для местного и системного использования (глюкокортикоид).
- Метилпреднизолон – лекарство, которое может использоваться в форме таблеток, мази и раствора для инъекций.
Колхицин –лекарство от подагры, полученное из безвременника, является сильным лекарством, купирующим подагру. Выпускается в таблетках – 0,5 мг для приёма внутрь и в ампулах для инъекций. Внутривенное его введение показано при тяжёлых приступах.
Механизм воздействия заключается в приостановлении процесса дегрануляции лизосом, угнетении лейкоцитов, затруднении фагоцитоза уратов. Помимо того, препарат оказывает лёгкое противовоспалительное, антинининовое, антигистаминное действие.
Терапию колхицином нужно начинать в продромальный период. После первого его приёма улучшение наблюдается спустя 12 ч. Препарат показывает свою эффективность в 90% случаев, при своевременном лечении. Воспалительный процесс исчезает в течение 48 часов. Отсутствие эффекта наблюдается при запоздалом его использовании.
Базовая терапия
К этому лечению переходят после того, как воспаление снято. Целью терапии является оздоровление организма в целом. Лечение проводится с помощью лекарств, которые входят в состав 2-х больших групп:
- Урикодепрессанты;
- Урикозурические средства.
Лекарственные препараты от подагры это группы воздействуют на главное звено патогенеза – снижают в крови уровень мочевой кислоты, а также её солей.
Самыми распространенными урикодепрессантами являются:
- Аллопуринол (таблетки) – принимаются в сутки 1 раз, в дозе 300 мг, после еды.
- Гепатокаталаза (раствор для инъекций) – препарат вводят внутримышечно 2-3 р./нед.
- Тиопуринол – назначают 3 р./день, внутрь по 0,1 г. Эффект виден уже через насколько дней от начала приёма. Он нормализует концентрацию мочевой кислоты в плазме крови.
К наиболее популярным урикозурическим средствам относятся:
- Бензбромарон (микронизированный порошок) – подавляет синтез пуринов. Средняя доза приёма 100 мг/сут.;
- Пробенецид (таблетки) – усиливает выведение мочевой кислоты. В течение 1-го месяца лечения препарат принимают 2 р./сут в дозе 250 мг. Если эффект не достигнут, дозу нужно довести до 500 мг./2 р./сут.
ДРУГИЕ ПРЕПАРАТЫ
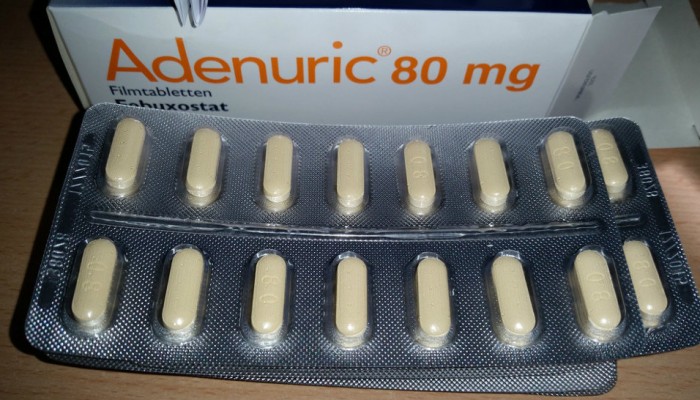
С 2015 года в Российской Федерации на фармацевтическом рынке появился аналог Аллопуринола – препарат фебуксостат (Аденурик).
Лекарство имеет высокую стоимость, но является единственным альтернативным вариантом при непереносимости Аллопуринола. Механизм действия фебуксостата схож с предыдущим средством, при приеме лекарства снижается уровень мочевой кислоты. Преимуществом Аденурика является возможность его применения при наличии у пациента почечной недостаточности.
В дополнение к Аллопуринолу могут назначаться урикозурические лекарства – эти средства усиливают выведение солей мочевой кислоты через почки. Примерами препаратов являются:
- Пробенецид.
- Сильфинпиразон.
К сожалению, препараты не доказали свою эффективность в виде монотерапии без Аллопуринола.
Если у пациентов нет жизненной необходимости в использовании мочегонных средств, следует отменить их использование для предотвращения метаболических нарушений.
Когда у больного подагрой человека имеется сопутствующая артериальная гипертензия или метаболический синдром, следует назначить ему сартаны или фибраты. Эти лекарства не только уменьшают уровень холестерина в крови, но и увеличивают выведение солей мочевой кислоты. Наиболее эффективны следующие антигипертензивные средства:
- Лозартан.
- Фенофибрат.
Однако использование этих лекарств без Аллопуринола не приносит выраженного эффекта по уменьшению мочевой кислоты.
Причины и патогенез
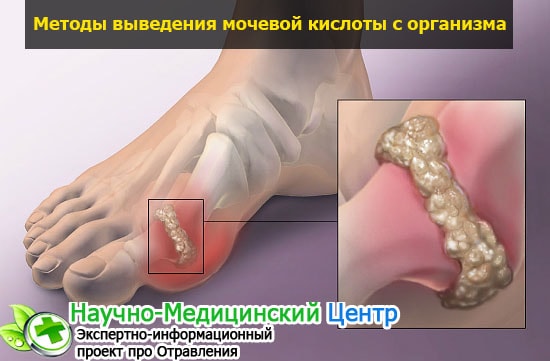
В основе возникновения болезни лежит метаболическое расстройство. Происходит усиленное накопление кристаллов урата натрия в суставах, внутренних органах и под кожей, что вызывает воспалительную реакцию, ухудшение состояния. Если своевременно не начать лечение болезни, происходит частичное или полное разрушение сустава метаболитами мочевой кислоты
Важно выявить первопричину заболевания – в больных почках или избыточном выделении пуриновых соединений
Пуриновый обмен происходит в организме, так как эти соединения им вырабатываются и попадают внутрь вместе с употребленной пищей. В ходе переваривания пищи эти соединения расщепляются до кислоты. Если имеется излишек мочевой кислоты, она начинает накапливаться в организме. В повышенных количествах – в местах сниженного кровообращения, хрящах, суставах и сухожилиях. Чаще всего подагра сопровождается нарушением функции почек с появлением мочекаменной болезни.
Если не купировать симптомы болезни в течение нескольких недель, подагра переходит в хроническую форму. В течение нескольких лет под кожей появляются «подагрические узелки», которые постепенно увеличиваются без терапии. Важен комплексный подход в лечении.
Провоцирующие факторы и риска развития включают:
- Избыточную массу тела. На фоне ожирения возникает нарушение метаболизма, связанное с неправильным питанием, когда человек ест жирную, жареную и высокоуглеводную пищу с низким содержанием белка и клетчатки. Хоть роль ожирения в возникновении подагры второстепенна, но статистические данные доказывают, что у лиц с повышенной массой тела подагра развивается чаще.
- Наличие гипертонии, в качестве сопутствующего диагноза. Данная патология негативно влияет на состояние здоровья почек.
- Наличие сопутствующих заболеваний мочеполовой системы – пиелонефрита или глумерулонефрита. Не леченные воспалительные состояния в почках со времени ухудшают скорость клубочковой фильтрации, что приводит к почечной недостаточности, на фоне которой растут показатели мочевой кислоты в организме.
- Наличие сопутствующей патологии в организме, связанной с гиперурикемией. К примеру, псориаз.
- Злоупотребление алкоголем.
- Питание едой, имеющей в составе большое содержание пуринов – мясные, соленые блюда, грибы, острая пища, жирное и жареное.
- Имеется генетическая предрасположенность к избыточному синтезу организмом пуринов. Обычно такое состояние является редкостью, и первые признаки подагры проявляются уже до 30 лет.
- Использование лекарств, которые повышают образование мочевой кислоты в организме, включая противоопухолевую терапию.
- Наличие почечной недостаточности.
- Возраст. Лица среднего возраста, в пределах 40 – 50 лет, по статистике, чаще всего впервые встречаются с признаками подагры в этот период.
Важно понимать, что в большинстве случаев подагра – это болезнь праздной жизни. Наиболее подвержены подагре лица с ожирением, ведущие малоподвижный образ жизни, употребляющие постоянно алкоголь, жирную еду
Также нужно учитывать генетический фактор развития болезни.
Обезболивающие средства от подагры
Обычно подагру выявляют на стадии обострения, когда возникает отек, покраснение и боль в суставе. Выявление подагры до начала проявления клинической картины – случайность. На начальном этапе развития болезни, когда мочевая кислота еще не накопилась в большом количестве в суставах, возникают характерные изменения в биохимическом показателе крови – уровень данного компонента существенно повышается, выходят за рамки норм. Течение бессимптомное, поэтому начало болезни можно обнаружить, ежегодно сдавая анализы крови.
В 90% случаев редко кто занимается проверкой состояния здоровья регулярно, поэтому болезнь и проявляется внезапно с резкого приступа. Мера скорой помощи – использование анальгетиков и обезболивающих средств от подагры, которые помогут облегчить состояние пациента, до момента обращения к врачам. Приступ можно перетерпеть, ведь обычно боль проходит спустя 2-3 дня, но без лечения дискомфорт будет проявляться все сильнее и чаще.
Эти лекарственные средства устраняют припухлость за счет симптоматического снятия воспаления. Также одновременно утихает боль. Данный тип препаратов подходит исключительно для симптоматической и кратковременной терапии. Какие лекарства из группы НПВС обычно назначают:
- Диклофенак. Это мощное обезболивающее и противовоспалительное лекарство от подагры, направленное на устранение дискомфорта, связанного с поражением суставно-связочного аппарата. Препарат является средством первой линии выбора при возникновении ревматического или подагрического приступа, так как наиболее эффективно убирает боль в таких случаях. Форма выпуска – таблетки, уколы, мази, трансдермальные пластыри, пероральные капсулы. Средство по силе действия не уступает многим аналогам и стоит недорого, поэтому его часто прописывают для краткосрочного использования. Нельзя пить Диклофенак дольше 2-3 суток, так как без приема гастропротекторов у многих пациентов могут возникнуть проблемы с желудком. Средство не оказывает негативное влияние на хрящевую ткань сустава, поэтому может использоваться лицами с дегенеративными заболеваниями опорно-двигательного аппарата. Торговые названия – Олфен, Вольтарен, Диклофенак Натрия.
- Мелоксикам. Этот НПВС также относится к препаратам первой линии выбора при обострении подагрического артрита с целью устранить неприятные симптомы. У Мелоксикама имеются свойства избирательного ингибитора ЦОГ-2, что снижает гастротоксические риски, поэтому это хорошее средство от подагры. Это значит, что Мелоксикам можно дольше принимать, не беспокоясь о поражении желудочно-кишечного тракта. Приема средства не должен превышать 3 недели, что в 10 раз дольше, чем использование неизбирательных ингибиторов циклооксигеназы. Препарат быстро устраняет сильную боль, связанную с воспалительным процессом в суставе. Мелоксикам также помогает при дискомфорте ревматоидного характера. Имеются данные, что этот медикамент благотворно влияет на состояние хрящевой ткани. Действует средство около 24 часов. Формы выпуска – таблетки, инъекционные растворы. Торговые названия – Мелоксикам-Тева, Мовалис, Мелокс.
- Пироксикам. НПВС неизбирательного типа действия, который относится ко 2 линии выбора препаратов для борьбы с болью, связанной с подагрическим приступом. Медикамент обладает большим перечнем возможных побочных эффектов, поэтому не рекомендуется его принимать больше 2-х дней подряд. Чаще всего Пироксикам назначают для купирования приступов ревматоидного артрита, но и для симптоматического лечения боли при подагре медикамент также подойдет. Форма выпуска лекарства – таблетки от подагры. Данных о негативном влиянии на суставы нет. Торговое название – Пироксикам.
- Кеторолак. НПВС, обладающее мощным обезболивающим действием, но слабым противовоспалительным и жаропонижающим эффектом. По силе обезболивания среди НПВС Кеторолак обладает самым сильным действием. Обычно этот препарат назначают в том случае, если воспаление в суставе не сильное, но пациент тяжело переносит боль. По ощущениям препарат начинает действовать через несколько часов. Медикамент можно использовать не более 3-х суток. Форма выпуска – таблетки, инъекционный раствор. Торговые названия – Кетанов, Кеторол, Кеторолак.
Нередко назначают НПВС в виде наружных мазей и гелей. Такая форма выпуска менее эффективна в плане обезболивания, но позволяет существенно снизить риски системных побочных явлений. Также наружные НПВС подходят для длительного использования. Реже назначают гомеопатию и гели растительного происхождения.
Подагра: лечение народными средствами
Традиционная медицина признает лечение только медикаментозными средствами вкупе со строгой диетой, но пациенты, страдающие от болезни не один год, стараются использовать народные средства от подагры. Лечение подагры в домашних условиях оказывает положительный результат при вялотекущей хронической подагре, когда пациента не донимает острая боль воспаленных суставов.
Рецепты при подагре
Ванночки для ног с шалфеем. Сто грамм травы шалфея залить 6 литрами воды и кипятить в течение 10 минут. После остывания до комфортной температуры, необходимо делать ванночки для больных суставов рук или ног (от 30 минут до 1 часа). Периодически подливать горячий отвар. Данную процедуру необходимо проделывать ежедневно перед сном на протяжении 1-2 месяцев. После окончания принятия ванны насухо вытереть руки или ноги и надеть шерстяные носки либо перчатки. Ванночки хорошо снимают боль и способствуют рассасыванию шишек.
Народная медицина при подагре советует самостоятельно сделать отличную мазь для воспаленных суставов: свежее несоленое сливочное масло растопить на огне. После закипания снять пленочку с масла и добавить равное количество медицинского спирта
Осторожно поджечь спирт и дать выгореть ему полностью, а оставшуюся масляную смесь использовать для втирания в больные суставы.
Лечить подагру в домашних условиях хорошо помогает ромашка аптечная, вернее, ее цветы. Готовим отвар ромашки: для этого следует взять 100 грамм соцветий на 10 л воды, прокипятить, добавить стакан соли
В этом растворе необходимо делать ванночки для воспаленных суставов.
Народное лечение подагры цветами сирени известно с давних времен: необходимо заполнить бутыль (пол-литровую или литровую) доверху, залить спиртом медицинским или водкой. В темном месте настаивать 3 недели. Процедить, принимать по 30 капель настоя, разведенного с водой, за 30 минут до еды на протяжении 3 месяцев, а также делать компрессы для суставов.
Для лечения подагры народными рецептами отлично подойдет свежая рыба. Отделите от костей рыбье филе в количестве двух килограмм, поделите на десять равных частей, упакуйте каждую часть в целлофановый пакет и поместите в морозильник. Перед сном предварительно размороженную рыбу наложите на воспаленный сустав, оберните целлофановым пакетом, и спокойно засыпайте. С утра снимите компресс и вымойте тело. Компрессы необходимо делать ежедневно в течение 10 суток.
Как снять боль при остром приступе подагры?
При остром подагрическом артрите проводят противовоспалительное лечение. Чаще всего используют колхицин. Его назначают для приёма внутрь обычно в дозе 0,5 мг каждый час или 1 мг каждые 2 ч, и лечение продолжают до тех пор, пока:
- Не наступит облегчение состояния больного;
- Не появятся побочные реакции со стороны желудочно-кишечного тракта или
- Общая доза препарата не достигнет 6 мг на фоне отсутствия эффекта.
Колхицин наиболее эффективен, если лечение начинают вскоре после появления симптомов. В первые 12 ч лечения состояние существенно улучшается более чем у 75 % больных. Однако у 80 % больных препарат вызывает побочные реакции со стороны желудочно-кишечного тракта, которые могут проявляться раньше клинического улучшения состояния или одновременно с ним.
При приёме внутрь максимальный уровень колхицина в плазме достигается примерно через 2 ч. Следовательно, можно предположить, что его приём по 1,0 мг каждые 2 ч с меньшей вероятностью обусловит накопление токсичной дозы до проявления терапевтического эффекта. Поскольку, однако, терапевтическое действие связано с уровнем колхицина в лейкоцитах, а не в плазме, эффективность режима лечения требует дальнейшей оценки.
При внутривенном введении колхицина побочные эффекты со стороны желудочно-кишечного тракта не наступают, а состояние больного улучшается быстрее
Важно помнить, что внутривенный путь введения требует аккуратности и что препарат следует разводить в 5—10 объёмах обычного солевого раствора, а вливание продолжать не менее 5 мин. Как при пероральном, так и при парентеральном введении колхицин может угнетать функцию костного мозга и вызывать алопецию, недостаточность печёночных клеток, психическую депрессию, судороги, восходящий паралич, угнетение дыхания и смерть
Токсические эффекты более вероятны у больных с патологией печени, костного мозга или почек, а также у получающих поддерживающие дозы колхицина. Во всех случаях дозу препарата необходимо уменьшить. Его не следует назначать больным с нейтропенией.
Индометацин можно назначать для приёма внутрь в дозе 75 мг, после которой через каждые 6 ч больной должен получать по 50 мг; лечение этими дозами продолжается и на следующие сутки после исчезновения симптомов, затем дозу уменьшают до 50 мг каждые 8 ч (трижды) и до 25 мг каждые 8 ч (тоже трижды). К побочным эффектам индометацина относятся желудочно-кишечные расстройства, задержка натрия в организме и симптомы со стороны центральной нервной системы. Несмотря на то, что указанные дозы могут вызывать побочные эффекты почти у 60 % больных, индометацин переносится обычно легче, чем колхицин, и служит, вероятно, средством выбора при остром подагрическом артрите.
Для системного введения, будь то пероральное или внутривенное, следует назначать умеренные дозы в течение нескольких дней, так как концентрация глюкокортикоидов быстро уменьшается и их действие прекращается. Внутрисуставное введение длительно действующего стероидного препарата (например, гексацетонид триамцинолона в дозе 15—30 мг) может купировать приступ моноартрита или бурсита в течение 24—36 ч. Это лечение особенно целесообразно при невозможности использовать стандартную лекарственную схему.