Все за и против лапароскопии при лечении бесплодия
Содержание:
Гели и мази

Для быстрого заживления шрамов рекомендовано использовать следующие средства:
- «Левосин» – бюджетная противовоспалительная мазь с антибактериальным эффектом. Средство используется наружно. Помогает ускорить процесс регенерации тканей, оказывает анестезирующее и антибактериальное воздействие. Мазь наносится на марлю, а после накладывается на обработанный перекисью водорода участок кожи.
- «Медерма» – средство, которое представляет собой гель для устранения рубцов и шрамов сроком до года. Со старыми рубцами на коже такой препарат не справиться, для этого следует использовать косметические устройства и лазер. Из-за особых компонентов в составе гель помогает смягчить кожу, сделать ее более гладкой. Мазь можно наносить на шрамы на лице, шее, животе. Средство продается в аптеке и не требует рецепта от врача
- «Дерматикс» – гель на силиконовой основе, который помогает увлажнить кожу, улучшить внешний вид рубцов, разгладить поврежденные участки. Также такое средство устраняет дискомфорт в больных местах, избавляет от зуда, улучшает пигментацию кожи. Чаще всего препарат назначается для ухода за гипертрофическими и келоидными рубцами.
Что такое холецистэктомия
Лапароскопическая холецистэктомия – это щадящий метод удаления желчного пузыря с использованием лапароскопического оборудования. За довольно короткое время этот способ стал успешной альтернативой классической операции, поскольку обладает уникальными преимуществами. Поэтому он активно практикуется хирургами АО «Медицина», при выполнении операции в клинике пациенту гарантируется:
- малая травматичность оперативного вмешательства – незначительная кровопотеря и повреждение тканей;
- сведенный к минимуму риск развития инфекционных воспалений и послеоперационных осложнений ввиду закрытой методики и стерильного инструментария;
- краткий период госпитализации – 1-3 дня;
- быстрая реабилитация – восстановление трудоспособности уж через 20 дней;
- хороший косметический результат – небольшие рубцы после проколов со временем практически незаметны.
Важный для многих пациентов психологический фактор – уже спустя несколько часов после выхода из послеоперационного наркоза больной может самостоятельно передвигаться, а болевые ощущения небольшие и проходят спустя 1-2 дня.
Лапароскопическая передняя резекция прямой кишки c D3 лимфаденэктомией, сохранением левой ободочной артерии, трансвагинальным извлечением препарата (N.O.S.E.S. technique)
Лапароскопическая передняя резекция прямой кишки c D3 лимфаденэктомией, сохранением левой ободочной артерии, трансвагинальным извлечением препарата (N.O.S.E.S. technique)
Оперирует Пучков Д. К. (2020 г).
Пациентка Б., 49 лет, находилась на лечении с диагнозом: Рак верхнеампулярного отдела прямой кишки fT2N2M0, G2. В ходе предоперационного обследования по данным МРТ малого таза в прямой кишки на 11 см определялось объемное образование ~ 2 см в диаметре, выявлены увеличенные лимфатические узлы по ходу верхней прямой кишечной артерии, в области устья нижней брыжеечной артерии. Гинекологический анамнез — 1 беременность, 1 роды.
Над пупком установлен 10 мм троакар, введена оптика. В мезогастрии справа и слева введены 5-мм троакары, в правой подвздошной области введен 10 мм троакар. После выполнения обзорной лапароскопии, пациентка переведена в положение Тренделенбурга. Опухоль визуально не определяется, выполнена интраоперационная ФКС с целью определения границы резекции.
Париетальная брюшина рассечена вдоль НБА, выполнена медиа-латеральная мобилизация, визуализирован левый мочеточник, далее мобилизована НБА, селективно пересечена верхняя прямокишечная артерия, первая сигмовидная артерия аппаратом «LigaSure» 5 мм. Левый фланг ободочной кишки мобилизован с помощью аппарата Harmonic («Ethicon»).
Выполнена мобилизация прямой кишки до уровня резекции в пределах мезоректальной фасция.
Выполнена кольпотомия, в брюшную полость заведен пластиковый рукав для предотвращения опухолевой контаминации влагалища. Из брюшной полости выведена толстая кишка, визуализирована проксимальная граница резекции (с учетом линии демаркации), препарат отсечен экстракорпорально. В проксимальную часть кишки заведена головка аппарата СDH-29, фиксирована кисетным швом нитью «Vicryl 2,0», погружена в брюшную полость. Полость влагалища промыта раствором «Йодоперон». Кольпотомическое отверстие интракорпорально ушито нитью «Vicryl 2-0» непрерывным обвивным швом. Контроль герметичности — поступления воздуха нет.
Рассечение спаек брюшной полости и малого таза
Рассечение спаек брюшной полости и малого таза
Оперирует профессор К. В. Пучков (2020 г).
Пациентка — молодая девушка с тотальным спаечным процессом и бесплодием. Она перенесла 4 лапаротомии в анамнезе: нижнесрединная лапаротомия по поводу кист яичника, спленэктомия (удаление селезёнки) и лапаротомии по поводу спаечной кишечной непроходимости.
При лапароскопии очень важно безопасно ввести первый троакар. В этом помогает проведение предоперационного УЗИ с обнаружением, так называемого «акустического» окна – ультразвуковое сканирование брюшной полости в разных положениях тела пациента позволяет определить места фиксации кишечных петель к брюшной стенке и выявить свободный участок от спаек
Именно в этом месте оптимально устанавливать первый троакар для оптики. Его необходимо вводить по методике Хассана, с предварительным вскрытием брюшины под контролем глаза. Далее уже под контролем зрения вводятся последующие рабочие 5 мм троакары. Суть лапароскопической операции заключается в ревизии органов брюшной полости и последовательном пересечении всех обнаруженных спаек. Спайки между петлями кишки или между кишкой и брюшной стенкой я всегда рассекаю «холодным» способом 5 мм острыми ножницами, без использования электрохирургии. В конце операции я использую современные противоспаечные барьеры, которые минимизируют выпадение фибрина в области вмешательства и в несколько раз снижают вероятность развития рецидива спаечной болезни. Барьеры располагаются между органами и препятствуют прилипанию и сращениям. Эти материалы в течение 7–10 дней самостоятельно бесследно рассасываются в брюшной полости. Не стоит забывать, что это обязательный компонент хирургического лечения. Считается, что рассечение спаек — это относительно простая по технике операция, на самом деле — это достаточно сложное вмешательство, которое часто приводит к серьезным осложнениям!
В этом помогает проведение предоперационного УЗИ с обнаружением, так называемого «акустического» окна – ультразвуковое сканирование брюшной полости в разных положениях тела пациента позволяет определить места фиксации кишечных петель к брюшной стенке и выявить свободный участок от спаек. Именно в этом месте оптимально устанавливать первый троакар для оптики. Его необходимо вводить по методике Хассана, с предварительным вскрытием брюшины под контролем глаза. Далее уже под контролем зрения вводятся последующие рабочие 5 мм троакары. Суть лапароскопической операции заключается в ревизии органов брюшной полости и последовательном пересечении всех обнаруженных спаек. Спайки между петлями кишки или между кишкой и брюшной стенкой я всегда рассекаю «холодным» способом 5 мм острыми ножницами, без использования электрохирургии. В конце операции я использую современные противоспаечные барьеры, которые минимизируют выпадение фибрина в области вмешательства и в несколько раз снижают вероятность развития рецидива спаечной болезни. Барьеры располагаются между органами и препятствуют прилипанию и сращениям. Эти материалы в течение 7–10 дней самостоятельно бесследно рассасываются в брюшной полости. Не стоит забывать, что это обязательный компонент хирургического лечения. Считается, что рассечение спаек — это относительно простая по технике операция, на самом деле — это достаточно сложное вмешательство, которое часто приводит к серьезным осложнениям!
Области применения
Область применения роботов «да Винчи» обширна. Они позволяют проводить сложные или нетипичные лапароскопические операции на сердце, щитовидной железе, органах малого таза и брюшной области. Роботизированные устройства применяются при разных онкологических заболеваниях.
Возможно проведение лапароскопии при серьезных патологиях:
- рак легких до 4 стадии;
- новообразования доброкачественной и злокачественной природы в груди;
- поражения желудка и других органов брюшного пространства;
- серьезные гинекологические патологии у женщин;
- онкологические поражения простаты и почек.
Универсальностью устройства пока не обладают. Роботы не проводят лапароскопическую операцию самостоятельно. За панелью всегда сидит хирург, контролирует процесс работы. Применение таких устройств оправданно в случаях, где требуется тонкая работа и дрожание рук недопустимо.
Искусственный интеллект способен сделать терапию эффективной, менее травматичной и снизить риск развития осложнений у пациентов. Робот – это просто руки хирурга, позволяющие проводить сложные операции, снижая риски в их ходе.
В онкологии
Лапароскопические методики широко используются в онкологии и считаются лучшим методом борьбы с опухолями. Высокая информативность картины, получаемой на монитор, позволяет снизить риск развития осложнений. При помощи специальных инструментов, врач получает расширенные в сравнении с традиционными методиками операции возможности.
Преимущества лапароскопии следующие:
- снижение вероятности кровопотери во время лапароскопической операции;
- повышается точность и эффективность удаления самого новообразования и его метастазов;
- уменьшается период восстановления.
Принцип лапароскопического метода основывается на использовании специальных эндоскопических инструментов под контролем видеоснабжения. Для обеспечения лапароскопии в онкологии достаточно 3–5 разрезов длиной по 12 см. Процедура проводится всегда под общим наркозом. Период восстановления в сравнении с открытыми полостными операциями минимальный и комфортный. Надо учитывать, что в онкологии лапароскопический метод хирургии может рассматриваться как однокомпонентный и окончательный способ лечения опухоли или выступать в качестве этапа необходимого для комплексного лечения.
Схема терапевтического воздействия во многом зависит от характера, объема и агрессивности образования, общего состояния пациента и его анамнеза. Лучшие результаты при эндоскопической операции проявляются при удалении доброкачественных образований или злокачественных опухолей без метастазов на ранней стадии развития.
В гинекологии
Роботическая хирургия часто используется в гинекологии. Применяется лапароскопический метод не только при онкопатологиях, но и в ходе резекции эндометриоидных инфильтратов. Перечень производимых при помощи лапароскопии операций довольно широк. Они могут быть органосохраняющими и радикальными.
Для флуоресцентной визуализации используется система «firefly». Она позволяет выявить размещение патологически измененных тканей в режиме реального времени. Для обеспечения работы этой системы, пациентке вводят контраст, который связывается с белками плазмы. В режиме реального времени, за счет эффекта люминесценции, хирург выявляет границей между злокачественными и здоровыми тканями. Это обеспечивает возможность полноценного удаления пораженного очага без затрагивания здоровых тканей. Это условие снижает риск возникновения рецидива болезни.
Для диагностики
Метод лапароскопической диагностики используется в таких случаях:
- Пациента беспокоит симптомокомплекс под общим названием «острый живот». Состояние часто проявляется на фоне травм, остропротекающих заболеваний и инфекционно-воспалительных процессов.
- Диагностика такого характера применяется при брюшных кровотечениях и недостаточном кровоснабжении брюшных органов.
- Показанием для проведения диагностической лапароскопии могут выступать закрытые травмы живота и разные поражения. Процедура помогает выявить проникающие ранения и травмы внутренних органов.
- Применяют лапароскопию при выявлении скопления нескольких литров жидкости в брюшной полости из-за непонятных причин.
- Для обнаружения причин асептического или бактериального инфицирования брюшной полости. Часто лапароскопический метод используется для уточнения границ злокачественных и доброкачественных образований, позволяет выявить распространение метастаз.
Какие операции можно сделать при лапароскопии?
С помощью лапароскопического доступа можно делать практически все операции, которые проводятся открытым способом, т.е. с помощью разреза. Сюда включаются: удаление различных кист яичников, разделение спаек и восстановление проходимости маточных труб, удаление узлов миомы (с сохранением матки), удаление тела матки и придатков матки, а также операции на маточных трубах при внематочной беременности.
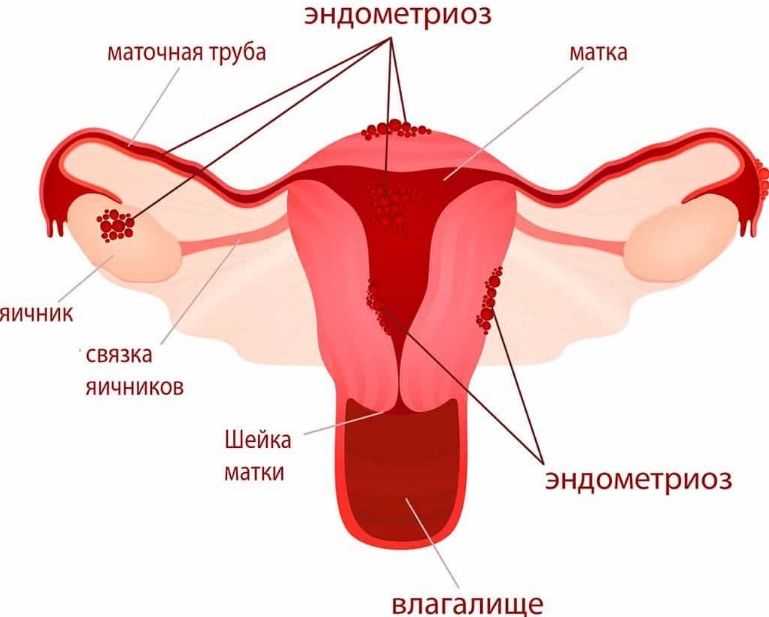
Решение некоторых хирургических задач, таких как например устранение генитального эндометриоза, вообще невозможно без применения лапароскопии. Данная технология открыла новую эру в диагностике и лечении бесплодия, позволив добиться существенного улучшения результатов. Своевременное выявление и удаление кист яичников лапароскопическим доступом значительно сократило частоту рака яичников. Можно смело утверждать, что степень освоения и внедрения эндоскопической техники является залогом качества предоставляемых медицинских услуг. Из этого необходимо исходить при выборе гинекологического стационара.
Профилактика шрамов и рубцов
Профилактика представляет собой полное соблюдение правил послеоперационной реабилитации. Чтобы предотвратить образование шрамов, следует:
- ограничить физическую активность;
- не допускать попадание грязи на рану;
- носить свободную одежду, не сдавливающую шов и не вызывающую его зуд;
- осуществлять регулярный уход за швами после лапароскопии кисты яичника;
- отказаться от приема ванн, посещения бань и саун на месяц;
- не загорать на солнце без средств, снижающих влияние ультрафиолета на кожу;
- соблюдать правила питания.
Образование шрамов и рубцов после лапароскопии яичника можно свести к минимуму. Для этого достаточно соблюдать все рекомендации, предписанные врачом. Проколы следует регулярно обрабатывать антисептиками. В случае длительного сохранения болей или нагноения швов следует обратиться за медицинской помощью.
Послеоперационный период
Сразу после лапароскопии, пациент доставляется в палату, где на протяжении часа он приходит в себя после наркоза. В это время могут проявляться диспептические расстройства, например, чувство тошноты. По истечении нескольких часов начинаются боли разной степени интенсивности. Их обязательно купируют, используя различные обезболивающие препараты. В некоторых случаях допускается использование наркотических анальгетиков.
Инфузионное лечение назначают лишь по показаниям. Антибиотики могут назначить в случае дегерметизации органа во время ЛХЭ либо в случае острого воспаления. В течение первых 6 часов пациенту не разрешается пить и подниматься с постели. На протяжении всего дня также не допускается принятие пищи. Разрешено лишь употребление обычной питьевой воды без газа малыми порциями (не более 2 глотков каждые 20 минут). Общий объем воды не должен превышать 0,5 литра. На следующие сутки пациенту проводят процедуру перевязки. Спустя 6 часов допускается подъем с кровати. Вставать лучше постепенно: сначала сесть и некоторое время посидеть. Если пациент не испытывает в это время слабость или чувство головокружения, то можно аккуратно встать и сделать несколько шагов возле кровати. Первое время вставать лучше под присмотром медицинского персонала, поскольку вследствие долгого пребывания в лежачем положении и под влиянием медицинских препаратов существует вероятность обморока.
Пациент постепенно возвращается к привычному образу жизни, начинает ходить. На следующие после операции сутки пациенту разрешается свободно перемещаться по территории стационара. Требуется строгое соблюдение диеты. Разрешается принимать жидкую пищу, такую как овсяная каша, диетические супы, кефир. Происходит постепенный возврат к нормальному режиму потребления жидкости. В среднем пациент находится на стационарном лечении от 1 до 7 суток, что зависит от конкретного случая и характера проведенной операции.
На протяжении первых 7 дней после удаления желчного пузыря категорически противопоказано употребление любой алкогольной продукции, крепких напитков, таких как кофе и крепкий чай, а также любых сахаросодержащих продуктов, шоколада и сладостей. Недопустимо потребление жирной или жареной пищи.
Первое время питание пациента, перенесшего холецистэктомию, должно включать кисломолочную продукцию, в том числе обезжиренные творог, кефир или йогурт, различные овсянку либо гречневую кашу на воде. Из фруктов допускается употребление бананов и печеных яблок. Можно кушать отварное мясо с низким содержанием жиров (говядина, куриная грудка).
Если отсутствуют выделения, а послеоперационный период протекает в нормальном режиме, то производят удаление дренажа. Это процедура не является болезненной и обычно проводится в процессе перевязки пациента, занимая считанные секунды.
Рекомендуем почитать:
Можно ли есть бананы после удаления желчного пузыря
Также существуют некоторые особенности на ранних этапах восстановления:
Антибактериальная терапия
- Для избежания инфицирования, некоторые из случаев лапароскопии требуют принятие антибактериальных лекарственных средств.
- В случаях, когда вмешательство было малоинвазивным, возможно сохранение активности в первые дни, поэтому спустя первые 10 часов после операции разрешается самостоятельно вставать в туалет.
- В первые 5 часов разрешается употребление очищенной питьевой воды без газа, а при проявлении аппетита можно попробовать употребить нежирный бульон.
- Лапароскопию проводят с использованием особого газа, что приводит к проявлению в период восстановления ломоты в коленях, области шеи, животе и плечах у людей с худощавым строением тела. Для удаления остатков вещества из организма медперсонал показывает пациенту особые упражнения, которые выполняются в лежачем положении.
- В некоторых случаях назначаются средства, обладающие свойствами антикоагулянтов, поскольку лежачим положением может быть спровоцирован тромбоз. Также в таких случаях помогают чулки, которые надевают до лапароскопии и продолжают носить после нее, держа тем самым состояние сосудов под контролем.
Период реабилитации
В течение первых 2–3 часов после лапароскопии, пациент пребывает в отделении реанимации. Медицинский персонал контролирует его состояние. Если все прошло хорошо, пациента переводят в стандартную палату, где он должен лежать в горизонтальном положении не менее 4 часов.
Первый прием пищи разрешен по истечении суток после лапароскопии, а воду можно пить через 5–6 часов. Допускается употребление только негазированной воды, небольшими глотками с интервалом в 5–10 минут. Вставать пациент может медленно, в присутствии персонала или близких. На второй день после лапароскопической операции, больной может ходить самостоятельно и употреблять жидкую пищу. В течение всего периода восстановления необходимо исключить любые физические нагрузки. Поднимать вес более 5 килограмм запрещается в течение полугода.
Рекомендации после процедуры
Перечень общих рекомендаций для пациентов, перенесших лапароскопическое удаление желчного пузыря, включает:
- в течение одного месяца стоит воздержаться от половых контактов;
- пересмотреть питание, чтобы исключить запоры;
- восстанавливать спортивные нагрузки можно не раньше чем через месяц, интенсивность их должна расти постепенно, в первое время они должны быть минимальными;
- тяжелый физический труд, подъем тяжестей противопоказан как минимум один месяц после лапароскопии;
- в течение полугода пациент должен соблюдать рекомендации диетического стола № 5 по Певзнеру.
При соблюдении всех перечисленных правил, пострадавший может вернуться к полноценной жизни через полгода. Скорейшее восстановление обеспечивают физиопроцедуры. Курс проводится по назначению врача через месяц после удаления органа.
Диета
Пациент должен питаться в соответствии с рекомендациями врача. Это условие сократит период реабилитации и поможет организму адаптироваться к новым условиям работы. Первые несколько месяцев после лапароскопической операции, диета должна включать полужидкую протертую пищу, без жиров и грубой клетчатки.
Допустимо употреблять:
- обезжиренные молочные продукты;
- отварное нежирное мясо;
- вареные овощи (свекла, морковь);
- различные крупы (лучше гречку или овсянку).
Строго запрещены маринады, копчености, бобовые культуры и белокочанная капуста. Адаптировать организм к новым условиям и восстановить течение пищеварительных процессов поможет увеличение кратности приема пищи. Есть нужно 5–7 раз в день, но небольшими порциями. Это позволит нормализовать процесс выработки желчи.
Возможные осложнения
Лапароскопическое удаление желчного пузыря также может сопровождаться осложнениями:
- повреждение кровеносных сосудов;
- возможен прокол или повреждение инструментами желудка и других ближайших органов;
- нельзя исключать кровопотери;
- есть риск присоединения инфекции.
Перечисленные последствия устраняются безоперационно, главное – своевременно их обнаружить. Избежать опасных последствий можно, если пациент соблюдает рекомендации доктора и находится под наблюдением в стационаре.
Но, несмотря на все возможные риски, лапароскопический метод считается безопасным в сравнении с лапаротомией. После лапароскопии у 5–7% пациентов может сформироваться грыжа. Чаще всего это происходит у пациентов с избыточной массой тела. Риску подвержены люди после экстренной операции.
Лапароскопический способ пользуется популярностью у современных хирургов. Он отличается безопасностью и коротким периодом восстановления у пациента. Дальнейшие работы в разрезе развития хирургии идут именно в этом направлении. Последней разработкой стал робот-хирург, работающий по лапароскопической методике, потому что будущее за малоинвазивными способами терапии.
Проведение лапароскопии
Операция начинается с заполнения брюшной полости углекислым газом. В районе пупка делается небольшой разрез 0,5-1 см, не превышающий диаметр трубки. Верхняя стенка брюшины приподнимается за кожу. Затем вводится медицинсткая игла Вереша, под маленьким наклоном.
В брюшину закачивается 3-4 л углекислого газа. При этом давление не должно быть выше 12-14 мм р. с. Процедура увеличивает объем брюшной полости, появляется свободное место, что улучшает обзор, минимизирует риск травмирования внутренних органов.
Затем игла Вереша удаляется, в это же отверстие вставляется основной тубус с трокаром. Он извлекается после сделанных проколов. Через тубус вводится лапароскоп со световодом и камерой. Изображение внутренней области брюшины, органов появляется на мониторе.
Небольшие отверстия делаются еще в 2-х местах, в них вводятся отдельные тубусы, с их помощью хирург манипулирует инструментами. Сначала осматривается вся брюшная полость, выявляется наличие опухолей, спаек, гнойного содержимого. Проверяется состояние печени и ЖКТ.
Затем хирургический стол наклоняется по методу Тренделенбурга или Фовлера. Это облегчает работу врачей во время операции. После осмотра принимается решение об оперативном лечении, необходимости проведения биопсии, дренирования.
При необходимости выполняется частичное или полное иссечение больных органов, спаек, новообразований. Это делается с помощью инструментов, вводимых через тубусы. После завершения диагностики или операции трубки вынимаются, разрезы зашиваются косметическими швами. Они могут быть рассасывающимися или снимаются через 10 дней.
Проведение трансвагинальной лапароскопии
Во время операции тонкой иглой делается прокол задней стенки влагалища. Через отверстие вводится специальная жидкость. Она способствует расправлению тканей и улучшает обзор. Затем в прокол опускается камера, с помощью которой осматриваются яичники, матка женщины. Проходимость труб определяется с помощью введения контрастного вещества. Оно растекается по органам и потом выходит в брюшину.
Болезненность метода в гинекологии
Щадящая эффективная операция бывает либо экстренной, либо плановой. Гинекология не единственная область, где применяют лапароскопию. Однако специалисты «ЭКО» специализируются именно на проведении «женских» операций, так как занимаются решением проблем репродуктивного здоровья. Лечение заболеваний не всегда выступает целью докторов. В некоторых случаях гинеколог назначает больной процедуру, чтобы углублённо провести диагностику. Лапароскопия даёт возможность досконально осмотреть внутренние органы и ткани, оценить их состояние. На основании результатов диагностики доктор отделения гинекологии ставит диагноз и разрабатывает индивидуальную программу лечения.
- удаление маточной трубы;
- рассечение спайки;
- оперирование яичника.
Диагностика позволяет найти ответы на все вопросы, взять образцы биологического материала для более подробного исследования. Экстренная хирургия уместна только в ситуациях, когда стоит вопрос жизни и смерти либо результаты ранее проведённых исследований не объясняют причину плохого самочувствия и невыносимых болей пациентки. Предварительно берут анализы и дают рекомендации по подготовке к операции только при плановом её назначении.
Как проходит лапароскопия в гинекологии? Сначала проводят обезболивание. Общая анестезия избавляет больную от мучений. Пациентка в момент проникновения специального оборудования в брюшную полость спит и ничего не чувствует. Наркоз при лапароскопии нужно делать обязательно! Несмотря на безопасность операции, разрезы провоцируют возникновение резкой боли.
Важно! Перед тем как сделать какие-либо манипуляции, специалисты «ЭКО» накладывают пневмоперитонеум. Надувание живота позволяет тщательно осмотреть внутренние органы и не ошибиться в решении
Именно после накладывания пневмоперитонеума берут биопсию, если в этом есть необходимость. Хорошо также просматриваются размеры, характер и локализация образования в случае его наличия.
Провоцирует ли бесплодие лапароскопический гинекологический метод лечения и диагностики? Нет, нашим специалистам удаётся сохранить репродуктивную функцию. Однако однозначно ответить на вопрос лечащий врач отделения гинекологии сможет после оценки клинической картины. Каждый пациент индивидуален, как и проблематика.
Лапароскопия – одна из оперативных и быстрых инвазий. Пациенты нашей клиники ничего не чувствуют во время операции. Неприятные ощущения возникают только после выхода из состояния общего наркоза. Они проходят в течение нескольких дней.
Чтобы стабилизировать психоэмоциональное состояния пациентов, специалисты назначают обезболивающие и успокоительные препараты. Наши доктора оказывают психологическую поддержку больным!
https://www.youtube.com/watch?v=JX62OAPZx-E
Передняя резекция прямой кишки (парциальная ТМЭ) с использованием монополярного электрода типа «крючок»
Лапароскопическая резекция прямой кишки (парциальная ТМЭ) с использованием монополярного электрода типа «крючок»
Оперирует доктор Джим Хан, Портсмут, Великобритания (2018 г).
В фильме показана техника выполнения низкой передней резекции прямой кишки (парциальная ТМЭ) с использованием монополярного электрода типа «крючок».
Пациент 44 лет, находился на лечении с диагнозом: Рак среднеампулярного отдела прямой кишки fT2N0M0, G2. В ходе предоперационного обследования по данным РКТ органов брюшной полости, МРТ органов малого таза данных о наличии увеличенных лимфатических узлов в брюшной полости, малом тазу и мезоректуме не получено.
Использовалась «классическая» схема расстановки рабочих троакаров – в справа в подвздошной области, мезогастрии справа и слева. Операция начинается рассечения брюшину справа от прямой кишки, идентификации межфасацильного бессосудистого слоя с помощью монополярного инструменты «крючок» («Karl Storz»). Пересечение нижней брыжеечной артерии происходит у основания аппаратом Harmonic («Ethicon»), после предварительного клипирования ее титановыми клипсами. Далее происходит выделение прямой кишки по задней стенке с идентификацией левого мочеточника. Следующим этапом происходит выделение нижней брыжеечной вены, идентификация эмбриологического слоя толстой кишки, выделение ее в медиа-латеральном направлении в сторону селезеночного изгиба. Для безопасной мобилизации селезеночного изгиба ободочной кишки используется инфрамезоколический доступ, предварительно произходится диссекция поджелудочной железы, вскрытие сальниковой сумки, после чего рассекается брюшина левого латерального канала, мобилизация нисходящего отдела ободочной кишки, селезеночного изгиба ободочной кишки. Выделение прямой кишки осуществляется на 5 см ниже опухоли по задней и далее по правой и левой полуокружностям и только в конце – по передней стенке. Пересечение толстой кишки в дистальной части осуществляется с помощью аппарата EchelonFlex-60 (синяя кассета) («Ethicon»). Далее выполняется срединная минилапаротомия (~ 5 см), в рану устанавливается латексное кольцо «Dextrus» для отграничения тканей передней брюшной стенки от кишки с опухолью, выводится кишка, производится резекция препарата, в проксимальный конец заводится головка аппарата СDH-29 («Ethicon»), фиксирована кисетным швом нитью «Vicryl 2,0», погружена в брюшную полость.
Трансанально вводится аппарат CDH-29, осуществляется прошивание и извлечение аппарата. Следующим этапом в правой подвздошной области выводится петлевая илеостома.