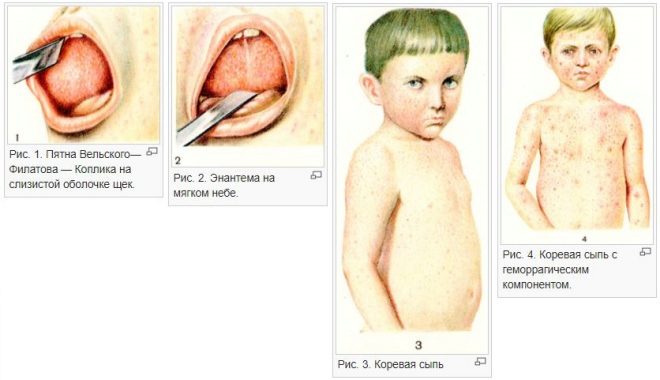
Признаки краснухи у взрослых
Содержание:
Диагностика
Для достоверности диагноза могут проводиться сбор анамнеза, информации об эпидемиологической обстановке, сдача лабораторных анализов. К лабораторным показателям относят общий анализ крови, концентрацию иммуноглобулинов, мазок со слизистой носа на серологическое соответствие. Иногда даже при визуальном осмотре можно обнаружить сыпь петехиального характера на небе, зеве, гортани.
Краснуха по симптоматике часто схожа на другие заболевания. Болезнь дифференцируют от:
1Аденовируса. Характерно сильное увеличение лимфоузлов, катаральные проявления.
2Энтеровируса. Патология поражает кишечник, кожу, лимфоузлы, органы дыхания.
3Инфекционного мононуклеоза. Вирус поражает селезенку, печень, лимфоузлы. Проявляется как простуда.
4Розового лишая. Грибковое поражение провоцирует образование пятен на кожном покрове.
5Крапивницы. Патология носит аллергический характер.
6Инфекционной эритемы. Проявляется сыпью.
7Кори. Болезнь передается вирусом. Ей характерны кожные высыпания, катаральные явления.
8Скарлатины. Проявляется сыпью, катаральными явлениями, изменением цвета языка.
Сравнение краснухи с корью, скарлатиной, оспой
Чтобы исключить осложнения помимо стандартных анализов требуется провести исследования мочи, ЭКГ, рентгенографию грудной клетки.
Диагностика
Наиболее достоверными лабораторными методами диагностики краснухи являются вирусологический и молекулярно-биологический (ПЦР) анализ. Вирусологический метод базируется на выделении вирусов со смывов из биологических жидкостей:
- слюны;
- крови;
- кала;
- мочи и т. д.
Обнаружить вирус можно путем заражения культуры клеток. Метод ПЦР позволяет выявить ДНК вирусов во всех вышеупомянутых биологических жидкостях. Оба метода могут быть применены к пациентам как с приобретенной, так и врожденной формой краснухи.
Тем не менее, вирусологический метод из-за его сложности и высокой стоимости на практике почти не применяется. Метод ПЦР, в основном, используется для диагностики врожденной краснухи. У новорожденных и детей возрастом до 1,5-2 лет материалом для исследования служит кровь и смывы из носоглотки, реже проводиться анализ мочи.
В перинатальном периоде с 11-й недели гестации исследуют околоплодные воды беременной, а с 22-23-й недели — околоплодные воды и пуповинную кровь. Получить эти материалы для анализов можно путем амнио- и кордоцентеза.
В клинической практике для диагностики краснухи наиболее широко используются серологические методы — анализ крови на антитела к вирусу. Наличие специфических антител свидетельствует о том, что на момент забора крови организм пациента борется с этим заболеванием.
Оценка результатов исследования проводится с учетом особенностей иммунного ответа организма на проникновение вирусов. Это позволяет дифференцировать острый процесс с иммунитетом и реинфекцией. С помощью такого анализа также можно диагностировать внутриутробное инфицирование плода.
Установлено, что при приобретенной краснухе специфические антитела к вирусу появляются в крови уже с первых дней болезни. Это значит, что отправляться к врачу можно сразу после появления первых симптомов. Ведь чем быстрее будет поставлен диагноз и назначена схема лечения, тем лучше. Особенно это касается беременных женщин.
Самой высокой концентрации в крови больного антитела достигают через три-четыре недели после заражения. После этого их уровень постепенно снижается. Окончательно антитела перестают определяться только через три месяца, то есть выявить их в крови можно даже после полного выздоровления.
Независимо от формы перенесенной краснушной инфекции, специфические антитела в невысоких концентрациях обнаруживаются в крови человека пожизненно. Вырабатывается приобретенный иммунитет, который исключает возможность повторного заражения. Случаи реинфицирования медицине все же известны, но они обусловлены проблемами с иммунной системой и случаются они крайне редко.
Атипичная (скрытая) форма краснухи обычно протекает бессимптомно, поэтому обследование терапевта является бессмысленным. В этом случае достоверный диагноз можно установить только на основе результатов анализа крови.
Серологические методы исследования также наиболее информативны при скрининговом обследовании женщин во время беременности и в период её планирования. Лучше всего обследоваться заранее, ведь инфекция, которая выявлена во время беременности, может уже нанести непоправимый вред ребенку.
В этом случае положительный результат на наличие антител к вирусу исключает возможность рождения ребенка с синдромом врожденной краснухи. Ведь если в матери есть специфический иммунитет, он передается и плоду. В этом случае возможность инфицирования плода исключается. Иммунитет к инфекции сохраняется в течение первых шести месяцев жизни ребенка.
Отрицательный результат предусматривает планирование беременности после иммунизации (прививки).
Наиболее информативные методы диагностики внутриутробной краснухи — результаты серологических исследований, которые получены до 12-й недели гестации. Благодаря им можно максимально точно определить степень поражения плода вирусом. Если существует высокая степень риска рождения ребенка с тяжелыми отклонениями, может быть показано прерывание беременности.
Негативные результаты анализа на определение антител обусловливают необходимость динамического наблюдения за беременной женщиной. Обязательно показано периодическое исследование крови и применение медикаментов, которые направлены на предотвращение инфицирования.
Если в женщины на любом сроке беременности, которая никогда не болела краснухой и не была привитой, обнаруживают рост антител в два и более раза, значит, в её организме происходит острый процесс развития инфекции. Это также свидетельствует о высокой вероятности поражения плода.
Осложнения краснухи
Специфические осложнения при приобретенной краснухе встречаются редко, преимущественно у взрослых.
Наиболее типичным осложнением являются доброкачественно протекающие острые артриты. Они возникают одновременно с появлением сыпи и могут продолжаться несколько недель. Чаще других поражаются коленные суставы, суставы кисти и лучезапястные суставы. Хронический краснушный полиартрит формируется крайне редко. Вирус краснухи при остром артрите обнаруживается в синовиальной жидкости, при хроническом — в крови.
К серьёзным, но довольно редко встречающимся (1 на 3000 случаев) специфическим осложнениям приобретённой краснухи следует отнести возможные кровоизлияния во внутренние органы (например, в глаза, головной мозг), обусловленные тромбоцитопенией и повышением сосудистой проницаемости. Описаны случаи тромбоцитопенической пурпуры.
К ещё более редким осложнениям относят развитие энцефалита, менингоэнцефалита и энцефаломиелита. Летальность при этих осложнениях достигает 20-50%.
Прогрессирующий краснушный панэнцефалит (ПКПЭ) прежде регистрировался исключительно у лиц с синдромом врождённой краснухи. Начиная с 1976 года были получены данные о возникновении ПКПЭ у пациентов, которые перенесли краснуху не внутриутробно, а в первые 1-2 года жизни и до появления симптомов ПКПЭ были здоровы.
ЭПКП, как правило, развивается на втором десятилетии жизни, протекает как медленная инфекция с летальным исходом. Возникает в результате реактивации персистирующего в нейронах ЦНС вируса краснухи.
Заболевание сопровождается прогрессирующим уменьшением количества нейронов, выраженным астроцитозом с образованием глиальных узелков в коре и других структурах мозга. Обширные процессы демиелинизации объясняются гибелью нейронов в результате реализации цитокиновых и иммунных механизмов, а также цитопатического действия вируса на олигодендроциты, нейроны или аксоны. О роли иммунных механизмов в патогенезе ПКПЭ, в частности, свидетельствует обнаружение в спинномозговой жидкости и сыворотке крови больных в РСК и РТГА противокраснушных антител IgG-класса в высоких титрах.
Проведенный сравнительный анализ соотношения их титров в ликворе и сыворотке крови дал основание говорить о синтезе этих антител в пределах ЦНС (при неповрежденном гематоэнцефалическим барьере). Вокруг сосудов ЦНС образуются лимфоцитарные и плазмоклеточные инфильтраты (муфты), образованные преимущественно CD4+, Т и В клетками. Развитие эксудативно-продуктивного васкулита также способствует прогрессированию дегенеративно-атрофических изменений тканей мозга.
Клинически ПКПЭ характеризуется развитием прогрессирующих нарушений интеллекта, и двигательных расстройств со смертельным исходом. В клинической картине появляются и медленно нарастают моторные и психические расстройства (сенсорных нарушения нет). Развивается парез лицевого нерва, который может сопровождаться подергиванием челюсти, речь замедляется, становится невнятной. Повышается мышечный тонус, развивается клонус стоп, больной не может стоять. Прогрессирует слабоумие.
В терминальной стадии возникают судорожные приступы с утратой сознания.
На ЭЭГ видны нарушения во фронтальных проводящих путях. Диагноз устанавливается, когда развивается прогрессирующее неврологическое повреждение на фоне повышения количества клеток, общего белка и гамма-глобулина в СМЖ, а также при выявлении повышенного титра антител к вирусу краснухи или при выделении вируса из ткани мозга. Специфическое лечение этого заболевания отсутствует.
Неспецифические осложнения при приобретённой краснухе: пневмония, отит, артрит, ангина — встречаются редко и обусловлены присоединением вторичной микробной флоры.
Особенности лечения малышей до года
Дети до года чаще всего заражаются вирусом от матери. Их лечение должно осуществляться в стационаре под наблюдением врачебного персонала. Ребенку могут назначать:
- Антигистамины. Нужны для устранения аллергических проявлений, снятия зуда.
- Капельницы с инфузионными средствами для снятия интоксикации.
- Препараты для снятия симптоматических проявлений – рвоты, температуры.
- Витаминные комплексы.
В зависимости от полученных осложнений кроху могут наблюдать офтальмолог, отоларинголог, невролог, эндокринолог, дерматолог.
Если ребенок перенес вирусное заболевание до года, то у него формируется стойкий иммунитет. В этом случае маленькому пациенту не нужны вакцинации от этой патологии.
Краснуха
Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Наиболее часто краснухой болеют непривитые дети 2-9 лет. Особенно опасна краснуха в первые 3 месяца беременности при этом нередко развиваются тяжелые врожденные пороки развития ребенка, возможна внутриутробная гибель плода. В целом, у взрослых людей краснуха протекает тяжелее, чем у детей.
Источником инфекции является человек с клинически выраженной или стертой формой краснухи. Пути передачи — воздушно-капельный (при разговоре с больным, поцелуях) и вертикальный (от матери к плоду). Возможен также контактный путь заражения— через детские игрушки. Больной становится заразным за 1 неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Ребёнок с врождённой краснухой выделяет возбудитель более длительное время (до 21-20 месяцев).
Что происходит при заражении краснухой?
Инкубационный период заболевания длится от 11 до 24 дней (чаще 16-20).
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится кровью по всему организму, вызывая увеличение лимфатических узлов, в особенности тех, что расположены на затылке и задней стороне шеи. Иногда возникает незначительный насморк и сухой кашель, чувство першения в горле, слезотечение. Наиболее тяжело краснуха протекает у взрослых: характерно повышение температуры тела (до 38-39°С ), головная боль, боли в мышцах, снижение аппетита.
В первый день болезни у 75-90% больных возникает характерная сыпь на коже, причем высыпания чаще наблюдаются у детей. Элементы сыпи представляют собой круглые или овальные розово-красные мелкие пятна. Чаще сыпь вначале возникает на лице и шее, за ушами и на волосистой части головы, а затем в течение суток она появляется на туловище и конечностях. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует. Иногда одновременно мелкие единичные высыпания появляются на слизистой оболочке рта. Сыпь держится два-три дня.
У детей краснуха обычно протекает легко.
Осложнения краснухи крайне редки и встречаются у детей с иммунодефицитом. К ним относятся: пневмонии, отиты, артриты, ангины, тромбоцитопеническая пурпура. Очень редко (в основном у взрослых) возникают поражения головного мозга — энцефалиты и менингоэнцефалиты. Краснуха у беременных не представляет серьезной опасности для будущей матери, но значительно увеличивает риск пороков развития плода.
Диагностика и лечение краснухи
Диагноз краснухи, как правило, ставится, если у ребёнка был контакт с больным краснухой, он не привит, отмечается характерная кожная сыпь, увеличение лимфатических узлов, другие симптомы.
Диагноз подтверждается с помощью анализа крови из вены на противовирусные антитела, который проводится на 1-3-й день болезни и спустя 7-10 дней. О краснухе свидетельствует увеличение антител в 4 раза и более.
Лечение обычно проводится в домашних условиях. В период высыпаний ребенку необходим постельный режим. Специальное лечение не назначают, иногда применяют симптоматические средства (лекарства, устраняющие симптомы заболевания).
При появлении осложнений необходима срочная госпитализация.
Прогноз заболевания в большинстве случаев благоприятный. Повторное заражение краснухой невозможно.
Профилактика краснухи у детей
Для предотвращения распространения инфекции заболевших краснухой изолируют в течение 5 дней с момента появления сыпи. В отношении общавшихся с ними лиц никаких ограничительных мероприятий не предусмотрено, карантин на группы детских учреждений не накладывают
Важно предотвратить контакт больного ребёнка с беременными женщинами
Вакцинация от краснухи входит в календарь прививок. В России наиболее часто применяется тривакцина корь-краснуха-паротит. Вакцину вводят подкожно или внутримышечно в 12 -15 месяцев и повторно в 6 лет. Специфический иммунитет развивается через 15-20 дней почти у 100% привитых и сохраняется более 20 лет.
Как диагностировать и лечить краснуху у детей
Чтобы точно знать, с чем вы имеете дело, важно отличить краснуху от других «сыпучих» болезней и, в принципе, от любых возможных высыпаний на теле малыша:
- —Акне новорожденного—, как правило, совершенно не опасно, но маленькие пятнышки на лице могут насторожить неопытных родителей. Хотя это всего лишь физиологическое приспособление кожи к новой среде обитания. Сыпь выражена в виде прыщиков и не сопровождается другими симптомами.
- Пищевая аллергия у ребенка также проявляется высыпаниями, но они мелкие, распространяются по телу постепенно и равномерно. Кроме того, быстро сходят, когда продукт, вызвавший аллергию, исключается из рациона.
- —Атопический дерматит у детей— проявляет себя сыпью по всему телу. При этом, никаких других признаков, характерных третьей болезни, нет. Такая сыпь сопровождается зудом и общим беспокойством малыша.
- Корь активнее проявляет себя на начальном этапе – у крохи резко повышается температура, наблюдаются признаки интоксикации организма. Красные пятнышки появляются постепенно, а не единовременно.
- Скарлатина отлична локализацией пятнышек – их больше всего на передней части тела. Носогубный треугольник при этом белеет.
- Мононуклеоз характеризуется острой ангиной уже на первом этапе болезни, а лимфоузлы увеличиваются значительно больше и по всему телу, не только в заднешейной и затылочной части.
На первых порах педиатр может поставить диагноз краснухи на основании результатов пальпации лимфатических узелков на затылке и задней части шеи ребенка. Также поможет осмотр нёба малыша на предмет наличия там красных точек.
Для окончательной постановки диагноза врач назначает такие исследования, как:
- ОАМ (общий анализ мочи);
- ОАК (общий анализ крови);
- иммуноферментный анализ крови на предмет наличия антител к Rubella virus.
Анализ мочи собирают для того, чтобы понимать, есть ли осложнения на почки и мочевыводящую систему. При исследовании крови у больного краснухой могут выявить лейкопению (малое содержание лейкоцитов), повышение сывороточных антител, которые иммунитет начинает вырабатывать в ответ на действие Rubella virus или высокий уровень иммуноглобулина М. Все это является основанием для подтверждения предварительного диагноза.
Специфического лечения краснухи на сегодняшний день не существует. По сути, с этим вирусным заболеванием организм вполне может справиться самостоятельно. При высокой температуре врач может назначить жаропонижающее средство. В случае сильной боли в горле и покраснения миндалин педиатр пропишет местные антисептические препараты.
В целом, любые медицинские манипуляции при этой болячке направлены на устранение симптомов и предупреждение присоединения вторичных инфекций. Никаких антибиотиков, противовирусных или иммуностимуляторов не назначают. Лечение проходит исключительно за счет ресурсов детского организма, и вполне может проводиться дома.
Исключение составляют детки до первого года жизни. Их иммунитет не в состоянии справиться самостоятельно с той же легкостью, что и иммунная система малышей постарше. Потому ребенок должен находиться в стационаре под пристальным присмотром медиков до полного выздоровления. Во всех остальных случаях достаточно соблюдать простые истины:
- Изолируйте малыша на три недельки от других деток. Так он никого не заразит, и выздоровление пройдет спокойнее.
- В течение 5-7 дней, то есть, в разгар болезни, обеспечьте маленькому пациенту покой и постельный режим.
- Максимально уменьшите зрительные нагрузки в виде чтения, телевизора и компьютера до того, как сыпь пройдет.
- Следите, чтобы питание карапуза было разнообразным и достаточным по количеству белковых продуктов. Притом, лучше кормить больного понемногу, но часто.
- Давайте малышу как можно больше жидкости, не менее двух литров в сутки. Желательно часть воды заменить минералкой или солевым раствором (например, Регидроном).
Из лекарств можно использовать то, что облегчит состояние маленького:
- жаропонижающие – при слишком высокой температуре;
- анальгетики и спазмолитики – чтобы облегчить головные боли;
- антигистаминные – чтобы уменьшить отек слизистых оболочек носика при сильной заложенности;
- специфические препараты – для предупреждения тромбогеморрагического осложнения, и только с назначения педиатра.
В редких случаях, когда на фоне третьей болезни начинает свое развитие какая-то бактериальная инфекция, может иметь место назначение антибиотических препаратов. Они никак не повлияют на течение краснухи, но справятся с началом того же бронхита или ангины. Однако такое назначение вправе делать только педиатр, наблюдающий больного краснухой карапуза.
Осложнения
Серьезными осложнениями являются краснушные энцефалит (см.) и энцефаломиелит (см.); один случай этих осложнений приходится на 5—6 тысяч больных К. Артропатии, отиты, бронхопневмонии, нефриты, полиневриты также представляют большую редкость.
Рис. 4. Ребенок с признаками неонатальной тромбоцитопенической пурпуры при врожденной краснухе (желтуха как проявление гепатита и генерализованная сыпь)
При заболевании Краснухой беременных женщин в первые три месяца беременности (в период органогенеза) у плода часто (в среднем в 50% случаев) возникают пороки развития различных органов и систем (см. Эмбриопатии), в т. ч. синдром Грегга (катаракта, глухота, пороки сердца), может быть микроцефалия (см.), нарушение развития скелета и черепа. При заражении К. беременных женщин в более поздние сроки у плода как результат вирусного поражения развиваются Фетопатии (см.) — гемолитическая анемия, тромбоцитопеническая пурпура, гепатит (цветн. рис. 4), поражение костей, легких и пр.
Диагностика краснухи
Диагностика иногда сложна, ведь около трети случаев заболеваний у детей после года протекает медленно или без привычных признаков, таких как сыпь на теле.
Что помогает в правильной постановке диагноза?
- Диагностика краснухи начинается со сбора анамнеза, при этом нужно выяснить был ли контакт с больными людьми. Во время вспышки заболевания подробная информация о контактах помогает быстрее поставить правильный диагноз.
- При осмотре ребёнка обнаруживаются увеличенные лимфоузлы чаще в области шеи, которые сохраняются на всём протяжении заболевания. Сыпь при этом является второстепенным признаком, но не менее показательным.
- Во время развития заболевания нужно обязательно сделать общие обследования и анализ крови на краснуху. Обнаружение в крови иммуноглобулинов класса M свидетельствует о развитии заболевания.
- Основа диагностики — это иммуноферментный анализ.
- Для диагностики врождённого заболевания используют специальные методы РСК и РТГА, иммуноглобулины класса M и G (IgM, IgG). Нахождение последних в крови свидетельствует о заражении ребёнка.
- Если нет типичной клинической картины заболевания — ребёнка исследуют на антитела к вирусу краснухи. Анализ более показателен в том случае, когда произошло нарастание титра в 4 раза или обнаружены антитела в повторном анализе крови.
- Общий анализ крови незначительно проясняет картину, это всего лишь дополнительный метод диагностики, благодаря которому можно установить наличие воспалительного процесса в организме и стадию заболевания.
- До момента появления сыпи при подозрении на краснуху вирус может быть выявлен из отделяемого носоглотки и в крови путём посева, но ждать результатов иногда приходится несколько дней.
- При врождённой инфекции вирус длительно обнаруживается в моче и кале ребёнка.
В большинстве случаев к специальным методам исследования прибегают редко, так как многие из них дорогостоящие или требуют длительного времени для роста возбудителя. В случае обнаружения очага инфекции проводят исследование краснухи на антитела с помощью РТГА (реакция торможения гемагглютинации) минимальный защитный титр должен быть 1:20, в противном случае ребёнка нужно прививать.
Заболевания, похожие на краснуху
Кроме увеличения периферических лимфоузлов и появления сыпи, нет чётких внешних признаков развития краснухи, глядя на которые можно с уверенностью поставить диагноз. Лёгкое или малосимптомное течение инфекции ставит в тупик даже бывалых врачей
Поэтому важно знать о заболеваниях, немного напоминающих течение краснухи
папулы при псевдокраснухе
Первое заболевание, о котором нужно помнить — это псевдокраснуха. Есть несколько названий этой болезни: детская розеола, шестая болезнь и экзантема субитум. Ничего общего с обычной краснухой у данной инфекции нет. Вирусы, вызывающие эти два недуга, относятся к разным семействам. Причина развития псевдокраснухи — вирус герпеса типа 6 и 7. У взрослых этот микроорганизм вызывает синдром хронической усталости, а у детей розеолу. В отличие от краснухи температура тела может повышаться до 40 °C, полностью отсутствуют катаральные проявления, а сыпь, несмотря на то что тоже распространяется, имеет вид папул (небольшие по размеру элементы, с жидкостью внутри). Пик появления ложной краснухи у детей — это конец весны, начало лета, что совпадает с классической краснухой. Отличить заболевания помогает анализ на присутствие вируса герпеса в организме.
С чем ещё нужно проводить дифференциальную диагностику краснухи:
- с аллергическими реакциями на лекарства;
- с корью;
- инфекционным мононуклеозом;
- аденовирусной инфекцией.
Запутаться в диагнозах можно лишь в случае атипичного или малосимптомного течения данных заболеваний.
Основные симптомы краснухи
Вирусное заболевание начинается в острой форме. Распространяется инфекция воздушно-капельным способом, но заразившийся об этом не знает около десяти дней, пока не появятся первые признаки. Весь этот период он представляет угрозу для других. Часто болезнь встречается у малышей, но у взрослых, не переболевших в детстве, она протекает мучительно. Самое опасное – инфицирование во время беременности – приводит к патологиям развития плода.
Вирусы, попавшие в организм, поражают кожу, лимфоузлы, эмбриональную ткань. Проникая в кровь, они добираются до мелких капилляров, которые при поражении лопаются – так появляется сыпь. Как выглядит краснуха? Высыпания очень быстро проходят стадии:
- образуются сначала на лице;
- спускаются вниз по телу;
- охватывают ягодицы;
- покрывают спину;
- появляются на слизистой рта;
- поражают сгибы конечностей.
Сыпь выглядит как мелкие круглые пятна красно-розового цвета, имеющие диаметр до 4 мм. В отличие от иных видов инфекций, они не поднимаются над поверхностью кожи, не наполнены жидкостью. При этом высыпания могут чесаться, доставляя неудобства. Появляются они после признаков, похожих на ОРВИ. Особое проявление краснухи – отсутствие сыпи на ступнях и ладонях. Эти скопления проходят быстро – через пять дней не остается следов на коже. Так сыпь выглядит на фото.
Какие симптомы у краснухи являются основными? Кроме высыпаний на коже, происходит воспаление лимфоузлов, расположенных в области затылка, сзади на шее. Они становятся болезненными, увеличиваются по размерам. Особо это ощущается при надавливании. Заболевание сопровождается:
- опуханием суставов;
- сильной головной болью, не устранимой лекарствами;
- повышением температуры.
Лечение
В своем развитии краснуха у маленьких детей протекает намного легче, чем у взрослых. Только у малышей со сниженным иммунитетом или с хроническими заболеваниями могут возникнуть опасные для жизни осложнения.
Не все знают, сложно ли вылечить краснуху в домашних условиях. Если заболевание протекает в типичной и довольно легкой форме, то лечение проводят и дома. Необходимость госпитализации в инфекционный детский стационар бывает только в сложных случаях, когда болезнь развивается в тяжелом варианте. Решение о лечении в условиях больницы принимает лечащий педиатр. Госпитализируются в стационар все малыши с тяжелыми проявлениями болезни или имеющие неблагоприятные осложнения.
Для лечения краснушной инфекции не назначают противовирусные препараты или антибиотики. Вся терапия сводится к соблюдению неспецифических методов терапии. К ним относят:
- Соблюдение постельного режима. На весь период острых проявлений малышу лучше оставаться в кровати. С появлением сыпи можно разрешать ребенку вставать из постели (но не ранее, чем через неделю после появления первых кожных высыпаний).
- Обязательная уборка и обработка дезинфицирующими средствами всех предметов и игрушек, которые находятся в комнате у малыша. Вирусы краснухи очень легко гибнут после воздействия таких химических агентов. Если дома есть бактерицидная или кварцевая лампа, ее также можно использовать для проведения обеззараживания помещения.
- Достаточное количество питья. Для снятия интоксикационных симптомов малышу обязательно нужно давать больше жидкости. Это может быть любой напиток до 40 градусов. Более горячие жидкости могут навредить слизистой полости рта и даже вызвать появление язвочек. Выбирайте компоты из высушенных фруктов и ягод, а также различные морсы.
- Лечебная диета. Во время вирусной инфекции у малыша возрастает потребность во многих витаминах и микроэлементах. Появляется необходимость в дополнительной энергии, которая может потребоваться для успешной борьбы с болезнью.
- Симптоматическое лечение для устранения основных симптомов. При насморке применяются различные капли в нос. Для улучшения общего состояния врачи назначают антигистаминные средства. Они уменьшат сонливость и даже несколько уменьшают кожные проявления. При повышении температуры до 38-39 градусов можно использовать жаропонижающие средства. Все препараты для снятия основных симптомов инфекции должен назначить лечащий врач, после полного осмотра ребенка.
- Достаточный сон. Для быстрого восстановления во время инфекции малыш обязательно должен спать не менее 10 часов в сутки. Во время такого отдыха восстанавливаются защитные силы организма, появляется дополнительная энергия для борьбы с инфекцией.
Профилактика краснухи
Лучший способ профилактики краснухи – вакцинация согласно Национальному календарю профилактических прививок. Вакцинация проводится в два этапа: первый раз в возрасте 12-15 месяцев, вторично – в 6-7 лет. Также прививку от краснухи делают девочкам, достигшим 13 лет и не привитым ранее (а также не болевшим краснухой). Обратитесь к врачу, если вы не уверены, делалась ли вам или вашему ребенку эта прививка.
Прививку от краснухи можно также сделать в любом возрасте. Детей чаще прививают комплексной вакциной, которая защищает сразу от трёх инфекций: краснухи, кори и паротита. Иногда потребность в вакцинации возникает во время вспышки заболеваемости этими инфекциями, а также если планируете беременность (см. ниже). Если вам уже делали прививку ранее, повторная вакцинация не причинит вам вреда.
-
Прививка перед путешествием
Краснуха распространена в некоторых регионах, например, в некоторых частях Африки, Азии и Южной Америки. Проконсультируйтесь со своим врачом перед поездкой в регионы, где распространена краснуха, если вы не уверены, что обладаете иммунитетом к этому заболеванию. В некоторых случаях перед поездкой рекомендуется сделать прививку от краснухи.
Если вы планируете завести ребенка
Если вы планируете завести ребенка, попросите вашего терапевта проверить, есть ли у вас иммунитет к краснухе, перед тем, как пробовать забеременеть. Иногда иммунитет к краснухе со временем ослабевает (даже если вам делали прививку), поэтому необходимо, чтобы врач проверял ваш уровень иммунитета перед каждой беременностью.
Если по результатам анализа у вас нет иммунитета к инфекции, рекомендуется сделать прививку от краснухи. После вакцинации необходимо предохраняться от беременности в течение 3 месяцев. Во время беременности вакцинация противопоказана.
Если вы беременны, в рамках дородового наблюдения вам положено сделать анализ крови на краснуху. В большинстве случаев, анализ подтверждает наличие иммунитета к инфекции и никаких дополнительных действий не требуется. Если у вас нет иммунитета к краснухе, постарайтесь избегать контакта с больными. Сообщите вашему врачу, если вы контактировали с больным краснухой.
Лечение краснухи
Специального лечения краснухи нет. Если симптомы краснухи у вас или вашего ребенка вызывают дискомфорт, вы можете облегчить их, пока болезнь не пройдет.
При необходимости можно принимать парацетамол или ибупрофен, чтобы снизить температуру и снять боль. Маленьким детям можно давать детский парацетамол в жидкой форме. Не следует давать аспирин детям младше 16 лет. Если вы не уверены, какое лекарство подходит вашему ребенку, обратитесь к фармацевту.
Если поднялась высокая температура, вы можете сбить её, охладив ребенка. Может помочь прохладный (но не холодный) компресс, например, из влажной фланелевой ткани.
Если у вашего ребенка высокая температура, давайте ему обильное питье, чтобы избежать обезвоживания. Это также поможет облегчить дискомфорт, причиняемый кашлем.
Если у вас появились симптомы как при простуде – насморк, боль в горле или кашель, можно облегчить их с помощью ингаляции пара. Для этого нужно держать голову над емкостью с горячей водой. Накиньте на голову полотенце, закройте глаза и глубоко вдыхайте, стараясь избегать попадания горячего пара в глаза.
Ингаляции пара не следует делать детям, так как они могут обжечься. Вместо этого отведите ребенка в ванную комнату, предварительно наполнив ванную горячей водой или открыв душ. Или положите влажное полотенце на батарею в детской, чтобы увлажнить воздух. Давайте ребенку теплое питье, особенно с лимоном или медом, это поможет расслабить дыхательные пути и мышцы, а также облегчит кашель. Детям до одного года мед давать нельзя.
Симптомы
- Инкубационный период. Это период от момента заражения (попадания вируса в организм) до начала неспецифических проявлений болезни. На данном этапе симптомы заболевания отсутствуют. Продолжительность периода от 10 до 25 дней.
- Продромальный период. Период от начала неспецифических симптомов до появления симптомов свойственных данному заболеванию. Продолжительность периода 1- 3 дня.
Неспецифические симптомы (легкое познабливание, сонливость, першение в горле, покашливание, небольшой ринит и др.).
- Разгар заболевания (в этот период проявляются симптомы характерные для краснухи)
Появление сыпи
Эпидемиология
Возбудителем инфекции является вирус, который довольно не устойчив во внешней среде, быстро погибает под влиянием ультрафиолетовых лучей.
Заболевание считается высоко контагиозным, так как вирус легко передается воздушно-капельным путем в пределах одного детского коллектива или семьи. Можно заразиться и контактным путем, например, через игрушки. Источником инфекции являются больные в острой фазе болезни или больные стертой формой.
Заразный период начинается с конца инкубационного периода и еще 2-5 дней после появления высыпаний. Поскольку заболевание у детей протекает в легкой или субклинической (стертой) форме, последние особенно опасны в эпидемиологическом плане. Заражение в закрытых коллективах порой доходит до 100%.
Врачи считают, что на одного ребенка с явными признаками инфекции приходится двое детей со стертой формой болезни. Если к этому присоединить скученность детских коллективов, недобросоветность некоторых родителей, приводящих больного ребенка в детский сад, тогда становится понятным появление вспышек краснухи.
У некоторых детей вирус продолжает оставаться в организме довольно длительное время (до 2-х лет). Такие дети становятся источником заражения для более старших детей и взрослых, в том числе беременных, не болевших ранее краснухой и не привитых против нее.
Особенно опасно заражение краснухой беременных женщин, так как возбудитель передается через плацентарный барьер и крайне негативно влияет на развитие плода, вызывая различные аномалии развития и уродства.
Дети до 6-месяного возраста заражаются и болеют краснухой редко в виду того, что они имеют иммунитет, унаследованный от матери, болевшей краснухой.
После перенесенного заболевания остается пожизненный иммунитет.