Индекс атерогенности
Содержание:
Как снизить коэффициент атерогенности: принципы лечения
Если в анализах крови наблюдается повышенный уровень ЛПВП, коэффициент атерогенности также, вероятнее всего, окажется выше нормы. Поэтому главная цель лечения при высоком индексе атерогенности – снижение концентрации в крови «вредных» ЛП и общего холестерина за счет повышения «полезных» ЛПВП.
Уменьшить коэффициент атерогенности можно с помощью следующих общих мероприятий:
- Диета. Снижение повышенного холестерина – процесс длительный. Первым этапом всегда выступает немедикаментозное лечение и, в частности, соблюдение диеты. Терапевты рекомендуют ограничить или полностью исключить из рациона продукты, богатые холестерином – жирное мясо свинины и баранины, сало, шпик, колбасы и сардельки, жирные сливки и прочие молочные продукты, яичный желток. Все эти вещества являются источником большого количества холестерина и нежелательны при высоком коэффициенте атерогенности. Напротив, включить в рацион следует продукты, богатые полезными не насыщенными жирными кислотами и ЛПВП. К ним относятся: растительные масла (врачи рекомендуют ежедневно делать овощные салаты, заправляя их подсолнечным или оливковым маслом), рыба красных сортов, орехи.
- Изменение образа жизни. Чтобы уменьшить показатель, нужно отказаться от курения и употребления алкоголя. Рекомендуется совершать ежедневные прогулки на свежем воздухе, делать легкую зарядку, заниматься согласованными с врачом видами спорта (плаванием, трекингом, спортивной ходьбой, конным спортом и т. д.).
- Лечение сопутствующих заболеваний. Регулярный прием гипотензивных (снижающих давление) препаратов при артериальной гипертензии: целевые значения давления у гипертоников должны оставаться на уровне 130-140/80 мм рт. ст. и ниже. Также больным сахарным диабетом, у которых наблюдается повышенный индекс атерогенности, показано соблюдение диеты не только с ограничением животных жиров, но и легкоусвояемых углеводов и сахара. Часто желаемая концентрация глюкозы в крови достигается за счет приема сахароснижающих препаратов.
- Снижение избыточной массы тела при ожирении. Консультация диетолога.
- При возможности – устранение или минимизация стрессовых ситуаций на работе и дома.
Медикаментозное лечение повышенного уровня коэффициента атерогенности заключается в уменьшении концентрации липопротеинов низкой плотности и общего холестерина в крови, устранении патогенетических факторов риска развития атеросклеротической бляшки. К препаратам, позволяющим уменьшить коэффициент атерогенности, относятся:
- Статины (Аторвостатин, Розувостатин, Симвастатин) – наиболее эффективные средства, способные уменьшить коэффициент атерогенности. Они уменьшают синтез холестерина в печени на 30%, снижают концентрацию липопротеинов низкой плотности и повышают – высокой. Согласно статистике, регулярный прием статинов в течение 5 лет и более снижают риск развития сердечно-сосудистых осложнений атеросклероза на 40%.
- Фибраты (Ципрофибрат, Фенофибрат) – другая группа препаратов для уменьшения общего холестерина и коэффициента атерогенности. Аналогично статинам, фибраты снижают уровень ЛПНП и повышают – ЛПВП.
- Секвестранты желчных кислот (Холестирамин) – средства, связывающие жирные кислоты в кишечнике и препятствующие их всасыванию в кровь. Ранее использовались в качестве препаратов для похудения. Часто назначают в дополнение к статинам и фибратам для усиления их действия.
Кому рекомендуется снижать коэффициент атерогенности?
Снижение этого показателя обычно происходит в составе комплексной терапии атеросклероза. Как правило, такие пациенты уже состоят на учете у терапевта и наблюдаются по поводу ишемической болезни сердца или дисциркуляторной энцефалопатии (холестериновые бляшки в сосудах головного мозга). Они могут жаловаться на частые тянущие, ноющие боли в грудной клетке, одышку, непереносимость физических нагрузок, головные боли, снижение памяти. Обычно в анализах таких больных наблюдается значительное повышение общего холестерина и значительная дислипидемия.
Поэтому важно обратить внимание на повышение коэффициента атерогенности в самом начале заболевания, когда явления нарушения жирового обмена выражены незначительно. Даже абсолютно здоровым людям, не имеющим никаких жалоб, рекомендуется сдавать анализ на холестерин и липопротеины 1 раз в 3-5 лет. Внимательное отношение к своему здоровью и регулярные профилактические обследования позволят сохранить здоровье и долголетие
Внимательное отношение к своему здоровью и регулярные профилактические обследования позволят сохранить здоровье и долголетие.
https://youtube.com/watch?v=U9lcMqesciU
Что делать, если индекс атерогенности не в норме?
Если этот показатель ниже принятой нормы, то в большинстве случаев специфического лечения не требуется. Врачи могут порекомендовать пройти дополнительные исследования у других узкопрофильных специалистов для исключения некоторых возможных заболеваний (эндокринных, болезней почек). Кроме этого, таким пациентам часто назначают повторную сдачу анализа спустя 1-2 месяца, так как некоторые факторы (тяжелая физическая работа, медикаментозная терапия) могут существенно отразиться на значении коэффициента атерогенности.
Если же он выше нормы, пациенту нужно принять все меры для его нормализации. Такой результат диагностики говорит о том, что малое количество «полезного» холестерина не способно блокировать множество клеток «плохого», который откладывается на стенках сосудов и вызывает атеросклероз и другие соответствующие патологии. Целью нормализации липидного обмена становится увеличение количества «хорошего» холестерина и уменьшение плохого.
Часто таким пациентам нужны лекарственные средства – холестерин понижающие препараты. Основной группой медикаментов, применяемых для этих целей, являются статины. Они блокируют выработку липопротеинов низкой и очень низкой плотности, способствуют их выводу из организма, а также увеличивают концентрацию в крови «полезного холестерина.
Но не всем группам пациентов можно применять эти лекарства ввиду большого списка противопоказаний. Другими медикаментами, нормализующими липидный обмен в организме, могут быть:
- фибраты;
- никотиновая кислота;
- ингибитор абсорбции холестерина;
- секвестранты желчных кислот;
- полиненасыщенные жирные кислоты.
Иногда требуется их комбинированный прием.
Во время проведения медикаментозной терапии нужен постоянный контроль содержания липопротеинов в крови. Для этого пациенту нужно регулярно делать липидограмму, которая не только определяет конечный результат коэффициента атерогенности, но и рассчитывает количество всех липидов в крови по отдельности. Так, если в результате проводимого лечения уровень ЛПВП начал снижаться, стоит немедленно изменить медикаментозную тактику, так как дальнейшее ее применение может только ускорить развитие атеросклероза.
Второй важной составляющей мероприятий по снижению индекса атерогенности является грамотно подобранная диета. Основная ее задача – минимизировать поступление холестерина с едой
Поэтому нужно отказаться от продуктов с животными жирами, больше обращать внимание на растительные и полиненасыщенные жиры, продукты, богатые клетчаткой, источники фитостеринов (авокадо, чеснок, овсяные отруби и т. д.)
Диета должна быть направлена и на снижение веса, что поможет снизить риск развития атеросклероза. Поэтому нужно не только тщательно подбирать продукты, из которых состоит ежедневный рацион, но и следить за общей суточной калорийностью.

Немаловажной в процессе нормализации является и регулярная физическая нагрузка – не менее 4 раз в неделю по полчаса. Но допустимые нагрузки должен подобрать лечащий врач, учитывая состояние сосудов и сердца
Если у человека выявлен высокий коэффициент атерогенности, нельзя самостоятельно пытаться наладить свое здоровье. Только опытный врач может грамотно составить схему лечения и подобрать индивидуально подходящие лекарства и методики. Обращение к квалифицированным специалистам обусловлено и тем, что пациент в период лечения нуждается в регулярном взятии анализов для проведения липидограммы.
https://youtube.com/watch?v=U9lcMqesciU
Причины повышения коэффициента
Повышенный индекс атерогенности часто остается незамеченным со стороны пациента. Главный фактор риска – образ жизни, который формируется еще в детстве, и человек следует ему на протяжении всей жизни. Поэтому при выявлении повышенных липидных показателей в крови пациента рекомендовано проверить членов его семьи.
Причины повышенного коэффициента атерогенности:
Неправильные пищевые привычки
Безусловно, жиры – важное и необходимое человеку вещество, выполняющее множество функций в организме (к примеру, холестерин является строительным материалом для клеточных мембран и гормонов надпочечников, ЛПНП – транспортная форма жиров, доставляющая их из тонкого кишечника для дальнейших биохимических превращений в печень, ЛПВП –липопротеин, переносящий жиры из печени в клетки всего организма). Поэтому включать жиры в свой ежедневный рацион можно и даже нужно
Но не все жиры одинаково полезны. Причина повышенного коэффициента атерогенности – избыточное употребление животных жиров, содержащихся в жирном мясе, сале, шпике, субпродуктах (почках, мозгах), колбасах, сливочном масле, жирном молоке и молочных продуктах, яичном желтке.
Повысить коэффициент атерогенности может и артериальная гипертензия. Согласно статистике, повышенное артериальное давление – проблема 35-40% жителей развитых стран старше 45 лет. Давление более 140/90 мм рт. ст. провоцирует повышенный тонус сосудов, что негативно влияет на кровоснабжение органов и тканей. Дело в том, что артерии рассчитаны на определенное давление: кратковременное их сужение возможно при занятиях спортом или стрессовых ситуациях, такая нагрузка «мобилизует» внутренние резервы организма, перераспределяя ток крови. При артериальной гипертензии постоянно повышенный тонус сосудов способствует их повреждению, а на микротравмы быстро оседают молекулы липопротеинов низкой плотности.
Курение также способно повысить коэффициент атерогенности. Регулярное вдыхание табачного дыма приводит к снижению насыщения крови кислородом и постоянным микроповреждениям сосудов. Липиды вместе с тромбоцитами быстро заполняют эти повреждения, и формируется атеросклеротическая (холестериновая) бляшка.
Злоупотребление алкоголем приводит к патологическому перераспределению сосудистого давления. Периферические (поверхностные) артерии расширяются, а висцеральные, питающие сердце, головной мозг и прочие внутренние органы, сужаются. Таким образом, кровоснабжение органов и систем нарушается, в суженных сосудах образуются микроповреждения, и образуются холестериновые бляшки.
Еще одна причина повышенного показателя – сахарный диабет II типа. Это обменное заболевание характеризуется избытком глюкозы (сахара) в крови. Ее молекулы повреждают нежную внутреннюю стенку артерий, и формируется большое количество холестериновых бляшек. Кроме этого, при диабете нарушается не только углеводный, но и жировой обмен: пациенты с этим заболеванием склонны к ожирению даже при соблюдении диеты. Избыток липидов в организме при сахарном диабете также способен привести к повышенному коэффициенту.
Ожирение – еще одна причина, которая может повысить коэффициент атерогенности. Существует несколько факторов, приводящих к ожирению, наиболее распространенными являются алиментарный (регулярное употребление в пищу калорийных, насыщенных жиром блюд) и эндокринный (различные нарушения гормональной регуляции процессов жизнедеятельности). При ожирении уровень липидов в крови растет, увеличивается риск формирования повышенного показателя и развития атеросклероза.
Семейный анамнез. Медики отмечают, что чаще всего коэффициент атерогенности повышен у лиц, чьи близкие кровные родственники страдали от атеросклероза, сердечно-сосудистых заболеваний и перенесли один или несколько инфарктов, или инсультов. Поэтому всем лицам с отягощенным семейным анамнезом рекомендуется регулярно проходить обследования и сдавать анализы на холестерин и липидограмму.
Малоподвижный образ жизни сравнительно недавно стали относить к факторам, способным повысить коэффициент атерогенности. Доказано, что люди, ведущие активный образ жизни, реже сталкиваются с повышенным уровнем атерогенности.
Все эти причины воздействуют на организм длительное время, поэтому увеличение коэффициента атерогенности чаще встречается в возрасте старше 40 лет. Однако в последнее десятилетие повышенный показатель индекса атерогенности встречается и у подростков 13-15 лет, поэтому исследование липидограммы приобретает все большую популярность.
Расчёт коэффициента атерогенности
Коэффициент атерогенности можно рассчитать по следующей формуле: (Общий холестерин — ЛПВП)/ЛПВП, где ЛПВП — липопротеины высокой плотности. Общий холестерин является суммой липопротеинов высокой, низкой плотности (ЛПНП) и очень низкой плотности (ЛПОНП).
Подготовка пациента к сдаче анализа крови
Чтобы результаты анализа крови были верны, к исследованию следует подготовиться
За 2–3 недели до исследования пациент не должен нарушать диету. Если человек перенёс тяжёлое заболевание (например, инфаркт миокарда) или обширную операцию, то выполнение теста переносят на 3 месяца — за исключением случаев, когда кровь удалось взять в течение 12 часов после приступа. На 2–3 недели его откладывают после нетяжёлых заболеваний.
За 24 часа до исследования нельзя употреблять алкоголь, за 12 часов до сдачи крови — принимать пищу, за 30 минут — курить. Пациент должен быть выспавшимся и посидеть 5–10 минут до процедуры, иначе результат анализы может быть искажённым.
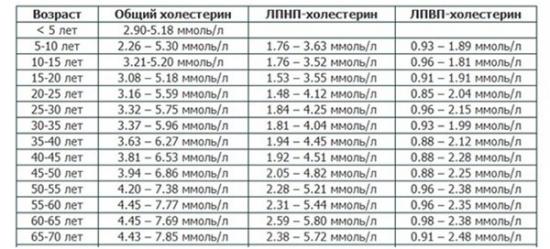
Значения КА в норме — таблица
| Группа лиц | Нормальные значения коэффициента |
| Женщины | От 2 до 3,2 |
| Мужчины | От 2 до 3,5 |
| Дети | Обычно около 1 |
| Беременные женщины | Обычно выше 3,5 |
Нормальные значения коэффициента атерогенности лежат в диапазоне от 2 до 2,5, но не более 3,2 для женщин и 3,5 для мужчин. Значение выше 3 означает, что в организме начинает преобладать «плохой» холестерин — есть вероятность развития атеросклероза.
На протяжении жизни коэффициент меняется. Он имеет минимальное значение в младенчестве и равен единице, хотя этот тест не предназначен для детей, поэтому высокие цифры индекса атерогенности не несут смысловой нагрузки в этот период. С возрастом коэффициент растёт, но даже у пожилых людей он не должен выходить за указанные в таблице границы.
Беременным не рекомендуется сдавать данный анализ, так как в период вынашивания ребёнка он не является показательным и обычно выше нормы. Поэтому его рекомендуется делать как минимум через шесть недель после родов.
Факторы, влияющие на результат исследования
Курение оказывает влияние на липидный баланс и резко повышает риск развития атеросклероза
Любые факторы, влияющие на уровень липидов в крови, будут влиять и на итоговый коэффициент. Основные причины:
- Курение. Курение влияет на на уровень липидов в крови и способствует повреждению стенок сосудов, в местах которых начинают развиваться атеросклеротические бляшки.
- Нездоровое питание. Употребление жирной и жареной пищи, продуктов, которые богаты простыми углеводами (конфеты, хлебобулочные изделия, мёд, сладкие напитки и т. д.).
- Ожирение. Во-первых, люди, страдающие данным заболеванием, ведут малоподвижный образ жизни, что также является фактором риска. А во-вторых, они часто употребляют сладкую и жирную пищу.
- Сахарный диабет. Люди с данной патологией автоматически попадают в группу риска по развитию атеросклероза, так как высокий уровень глюкозы крови повреждает стенки сосудов, куда начинают присоединяться атеросклеротические бляшки.
- Повышенное артериальное давление. Так как стенки сосудов имеют определённый запас прочности, при постоянно высоком уровне артериального давления они повреждаются, что ведёт к развитию атеросклероза в этом месте.
- Голод на протяжении длительного отрезка времени.
- Приём:
- оральных контрацептивов;
- анаболических стероидов;
- глюкокортикоидов (Преднизолона, Дексометазона).
- Беременность.
- Наличие у родственников повышенного уровня холестерина. Иногда встречается генетически заложенный повышенный уровень липидов и соответственно высокий уровень коэффициента атерогенности.
- Употребление алкоголя. В настоящее время один из важных факторов развития атеросклеротического поражения сосудов.
Если коэффициент атерогенности повышен
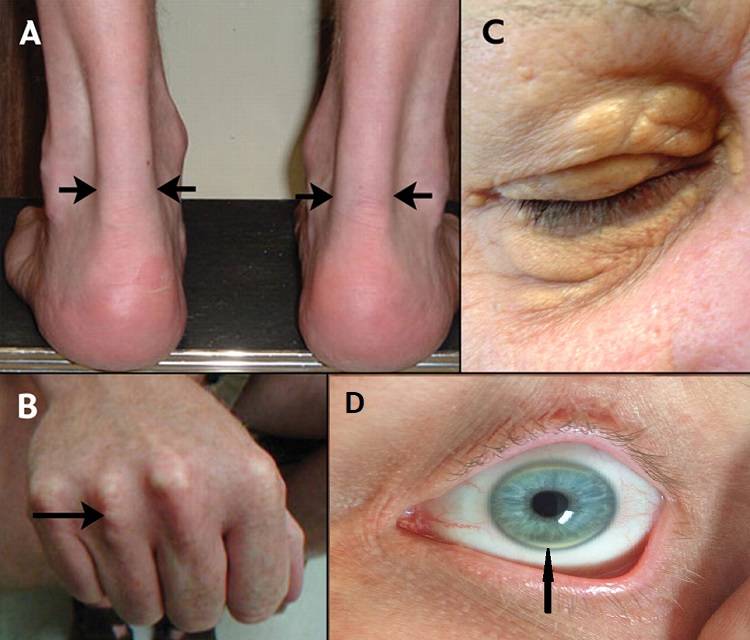
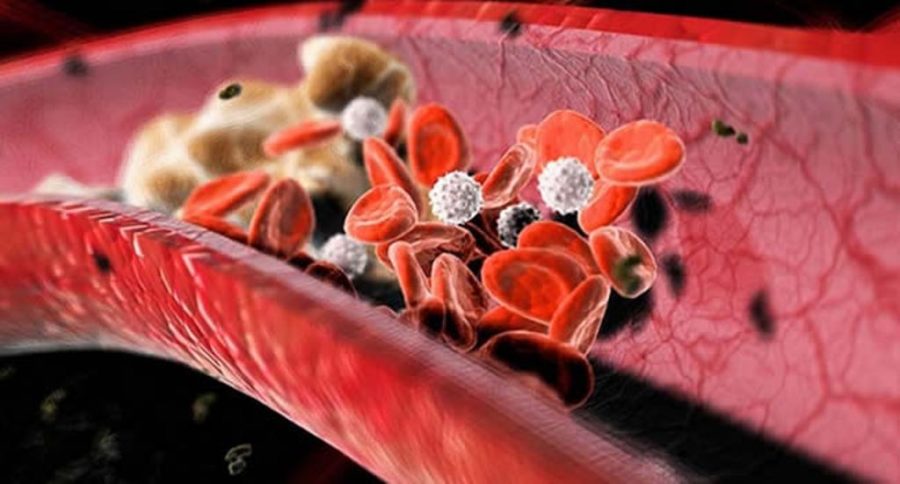
Образование холестериновых бляшек.
При современном образе жизни это довольно распространенное явление, особенно в возрасте 45 лет и более. Причем это не обязательно значение в районе 4 либо 5, часто встречаются пациенты, у которых коэффициент атерогенности повышен до 6, 7 и даже 8. Это значит лишь одно – организм не в состоянии выводить такое количество холестерина, который попросту откладывается на стенках сосудов. Последствием данной патологии может быть инфаркт и даже инсульт, поэтому пренебрегать подобным состоянием, особенно в пожилом возрасте, очевидно, не стоит.
Причины
Причинами высоких значений КА могут быть:
-
Продукты, повышающие коэффициент атерогенности.
Несбалансированное питание. Около четверти холестерина организм получает с пищей и если в рационе человека преобладают жиры животного происхождения. Ими богаты жирные сорта мяса, сало, колбасные изделия и полуфабрикаты, сливочное масло, молоко и молочные продукты с высокой жирностью. Также значительное количество вредного холестерина образуется в процессе жарки и прочих подобных способов приготовления, при которых используется большое количество масел.
-
Признаки сахарного диабета, который часто является причиной повышения индекса атерогенности.
Ожирение и сахарный диабет. Зачастую, эти 2 термина очень тесно связаны, поскольку второе является последствием первого. Но как ожирение, так и сахарный диабет, как правило, 2-го типа, способствуют повышению индекса атерогенности, за счет нарушения обмена веществ (в том числе и жирового).
- Вредные привычки. Сколько бы не существовало споров на счет влияния вредных привычек на организм, то, что чрезмерное употребление алкоголя и табакокурение также способствует повышению индекса атерогенности. Как алкоголь, так и табачный дым, тем или иным способом повреждают сосуды, сердце, нарушают работу печени, что ухудшает кровообращение и дестабилизирует выработку холестерина.
- Заболевания печени. Более половины холестерина вырабатывается в печени. Поэтому многие заболевания органа, влияют на баланс ЛПНП и ЛПВП, что в свою очередь влияет на КА.
Лечение
Принцип лечения заключается в снижении выработки и употребления ЛПНП – атерогенных фракций холестерина и параллельном повышении выработки ЛПВП – полезный фракций холестерина. Стоит понимать, что это довольно длительный процесс, который, в зависимости от степени отклонения от нормы, может затянуться на несколько месяцев и даже на 1-2 года.
Понизить коэффициент атерогенности можно следующими методами:
Овощи и фрукты, способствующие нормализации коэффициента атерогенности.
Питание. Первое, что назначают врачи – это грамотная гипохолестериновая диета, подразумевающая ограничение либо полное исключение из рациона продуктов, богатых на холестерин. К ним относятся жирные сорта мяса, жирные молочные продукты, яичный желток, кофе, шоколад, фаст-фуд. И напротив, необходимо увеличить употребление рыбы, растительных масел, зелени, овощей и фруктов. Они не только отличаются крайне низким уровнем холестерина либо полным его отсутствием, но и содержат большое количество клетчатки.
Корректировка образа жизни. Для обеспечения положительного эффекта, необходим комплексный подход
Потому важно избавиться от вредных привычек, табакокурения, ограничить употребление алкоголя, обеспечить себе здоровый сон и режим работы/отдыха. Да-да, даже столь простые меры способны повлиять на скорость лечения.
Лечение заболеваний, спровоцировавших отклонение
При наличии патологий эндокринной системы, печени либо пищеварения, прежде всего, необходимо направить усилия на их излечение. Только устранив источник нарушений, можно нормализовать коэффициент атерогенности.
Прием лекарственных препаратов. При серьезном повышении показателей, врачи прибегают к использованию фармацевтических препаратов группы фибратов и статинов последних поколений. Это специальные лекарственные препараты, предназначенные для купирования выработки печенью ЛПНП, а также увеличения синтеза ЛПВП. Наиболее эффективными и проверенными являются Фенофибрат, Аторис, а также Розувастатин. Выпускаются лекарственные средства в форме таблеток. Дозировку и длительность приема назначается врачом в индивидуальном порядке, как правило, основываясь на возраст пациента, степень повышения КА, а также наличие заболеваний в анамнезе.
Коэффициент атерогенности в расшифровках анализа
Чтобы вычислить коэффициент атерогенности КА, необходимо провести несколько тестов биохимического анализа:
- Это определение концентрации в составе крови общего ХС;
- Посчитать концентрацию высокоплотных липопротеидов в составе крови — ЛПВП.
Если человек имеет проблемы с высоким холестерином, или нарушения в липидном обмене, тогда ему необходимо расширенное исследование состава крови по методу липидного спектра:
- Индекс в составе крови общего ХС. При расчете значения КА, от общего ХС отнимается индекс ЛПВП и остается показатель концентрации молекул ЛПНП и ЛПОНП;
- Высокоплотных молекул холестерина, которые защищают кровоток от нарастания атеросклеротических бляшек;
- Индекс низкоплотного холестерина, что оседает на внутренних стенках артериальных оболочек и провоцирует нарастания холестериновых бляшек;
- ТГ — молекул триглицеридов. Повышенная концентрация ТГ затрудняет исследование состава крови на атерогенность.

Диагностика печени
Формула расчета
Для выявления коэффициента атерогенности существует чёткая формула расчёта:
КТ = (общий ХС минус ХСЛПВП) и разделить на показатель ХС ЛПВП:
- ХС — это коэффициент общего холестерина в составе плазме крови;
- ХСЛПВП — это концентрация в крови высокомолекулярного холестерина.
Также можно произвести и другой расчет коэффициента атерогенности:
КТ = (ХС ЛПНП прибавить ХС ЛПОНП) и разделить на индекс ХС ЛПВП
Для расчета по данной формуле, кроме индекса высокоплотных молекул липопротеидов и низкоплотных молекул липидов, необходимо просчитать коэффициент молекул ЛПОНП.
Очень низкой плотности молекулы липидов при помощи вычета индекса триглицеридов:
ХС ЛПОНП равняется коэф. ТГ (показатель в ммоль/литр) разделить на 2,2.
Некоторые биохимические лаборатории используют другой расчет коэффициента АГ:
КА равен ХС ЛПНП плюс ТГ/ 2,2 и делится данное число на атерогенный ХС фракции ЛПВП.
По данным расчётам видно, что отклонения в показателе КА зависят от концентрации в составе крови липопротеидов разных фракций.

Обмен холестерина
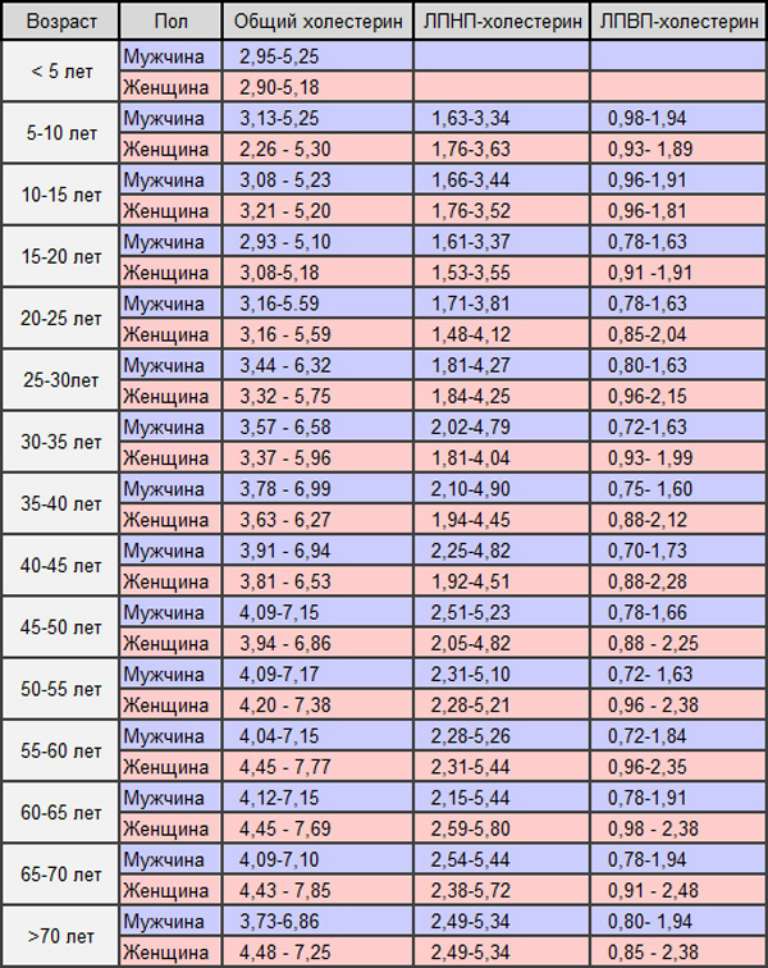
Норма у женщин
Для того чтобы высчитать индекс атерогенности, женщинам, также как и мужчинам, необходимо сдать венозную кровь на биохимию ее состава.
Нормативным показателем у женщин — коэффициент атерогенности находится в пределах от 2,0 до 3,0. Норма рассчитывается для человека среднего роста, а также нормальной комплекции тела, без избыточного веса.
При оценивании расшифровок липидограммы, доктор также должен учитывать возраст женщины.
Средние нормативные показатели коэффициента атерогенности для женского организма, в зависимости от возраста:
| Возраст женщины | 20-ти лет-30-летия | 30-лет -40-летия | женщины от 40 лет — 60-летия, которые не страдают патологиями сосудов и сердца | женщины с ишемией сердца от 40 лет до 60-ти лет. |
|---|---|---|---|---|
| АГ в моль/литр | 2,0 — 2,20 | 3,0 — 3,20 | до 3,20 коэф. | от 3,0 коэфф. до 4,0 коэфф. |
В зависимости от возрастной категории, индекс атерогенности у женщин увеличивается, поэтому с возрастом нужно больше уделять внимание правильному питанию, а также постоянно мониторить уровень липидов в составе крови, чтобы предотвратить нарастания атеросклеротических бляшек в артериях. С возрастом нужно больше уделять внимание правильному питанию
С возрастом нужно больше уделять внимание правильному питанию
Норма у мужчин
Для мужчин более широкий промежуток нормативных показателей атерогенности, что зависит от особенностей мужского организма:
| Возраст мужчины | 20 лет -30 лет | 30-летние — 40-летние | здоровые мужчины от 40 лет — 60-летия | мужчины с ишемией сердца от 40 лет до 60-ти лет. |
|---|---|---|---|---|
| Моль/литр | 2, 0 – 2,80 | 3,0 – 3,50 | до 3,50 коэф. | 3,0 коэфф. — 5,0 коэф. |
Независимо от разницы по половым признакам, у обоих полов нормативный коэффициент от 2,0 до 3,50 ммоль на литр плазмы крови.
Норма у женщин
Для женщин расчёт индекса атерогенности в липограмме — это фактор, который определяет риск формирования системной патологии атеросклероз, а также возникновение патологий сердечного органа и сердечной ишемии.
Рассчитанный индекс атерогенности (КАТ) для женщин, так же, как и КАТ для мужчин имеет одинаковую трактовку:
| Индекс атерогенности обоих полов | Меньше, чем 3,0 | От 3,0 до 4,0 | Выше, чем 5,0 |
|---|---|---|---|
| Прогнозирование развития патологий | Низкий риск формирования системного атеросклероза | Риск формирования таких патологий: | В организме происходят атеросклеротические изменения |
| · системный атеросклероз; | |||
| · патология тромбоз; | |||
| · нестабильная стенокардия; | |||
| · ишемия сердечного органа. |
Чтобы правильно расшифровать показатели липограммы, необходимо также учитывать возраст для женщины, а также те патологии, которые развиваются в организме у зрелой женщины.
Для женщин до 30-летия атерогенность не должна быть больше, чем 2,20 единиц. Когда женщина становится старше, КАТ может быть в достаточно большом диапазоне — норма атерогенности у женщин старше 30-летия от 1,880 до 4,40 единиц.
После изменений с возрастом в гормональном фоне женского организма, по норме атерогенность может быть 3,20 единиц, а если у женщин существуют признаки развития сердечной ишемии, тогда по норме КАТ 4,0 единицы.
Для женщин до 30-летия атерогенность не должна быть больше, чем 2,20 единиц.
Причины понижения уровня
У женщин в климактерический период происходит гормональное затухание и выработка гормона эстрогена становится ниже, поэтому КАТ может измениться в любую сторону, но чаще всего, в сторону повышения.
Но также существуют причины, которые могут понизить КАТ ниже нормы:
- Противохолестериновая низкокалорийная диета для снижения молекул плохого холестерина;
- Терапия гиполипидемическими медпрепаратами группы статинов. Медикаментозная терапия назначается при холестероле выше нормы при патологии гипохолестеринемия;
- Тяжелая физическая нагрузка, а также активный спорт. Чрезмерная физическая активность женщин в возрасте после 50 лет не всегда может принести пользу организму.
При лечении сатиновыми медикаментами гиперхолестеринемии у женщин, а также у мужчин, КАТ помогает доктору определить терапевтический эффект назначенных статиновых препаратов.
Суть лечения сатиновыми препаратами — это не только понижение концентрации молекул ЛПНП в плазменной крови, но и повышение концентрации в ней молекул ЛПВП, что отражается в липограмме КАТ.
Если при лечении статинами снижаются не только низкоплотные липопротеиды, но и молекулы высокоплотных липидов, тогда такую терапию немедленно необходимо отменять, потому что это чревато развитием системного атеросклероза.
Применение медпрепаратов для корректировки КАТ в качестве самолечения, категорически запрещается, потому что неправильно рассчитанная дозировка и схема терапии, может запустить в организме обоих полов необратимые последствия, которые спровоцируют инфаркт миокарда и мозговой инсульт с преждевременной смертью.
Лечении сатиновыми медикаментами гиперхолестеринемии у женщин