Cимптомы и лечение кисты поджелудочной железы
Содержание:
Профилактика
Чтобы избежать появления кисты в поджелудочной железе, следует придерживаться таких правил:
- Отказаться от пребывания в непосредственной близости с источниками токсического воздействия.
- Не курить, не злоупотреблять алкоголем.
- Минимизировать употребление кофе, газированных напитков, жареной, жирной, копченой пищи.
- Отказаться от употребления медикаментозных препаратов, которые не назначены специалистом.
- Избегать повреждений брюшной полости и поджелудочной железы в частности.
- Не носить подолгу чрезмерно обтягивающую, сдавливающую одежду – например, корсеты. Правильно подбирать и использовать лечебно-профилактические бандажи.
- Избегать переедания.
- Своевременно устранять инфекционно-воспалительные заболевания органов брюшной полости.
Не менее важно отказаться от употребления пищи, обогащенной красителями, консервантами, стабилизаторами и прочими искусственными веществами. Киста в поджелудочной железе – это заболевание, суть которого – образование на органе дефекта в виде мешочка
Патология может возникнуть как у мужчин, так и у женщин. Киста способна привести к нагноению органа, спровоцировать множественные осложнения. При болях в животе нужно посетить терапевта: после опроса и осмотра он выпишет направление к хирургу
Киста в поджелудочной железе – это заболевание, суть которого – образование на органе дефекта в виде мешочка. Патология может возникнуть как у мужчин, так и у женщин. Киста способна привести к нагноению органа, спровоцировать множественные осложнения. При болях в животе нужно посетить терапевта: после опроса и осмотра он выпишет направление к хирургу.
Механизм развития патологии
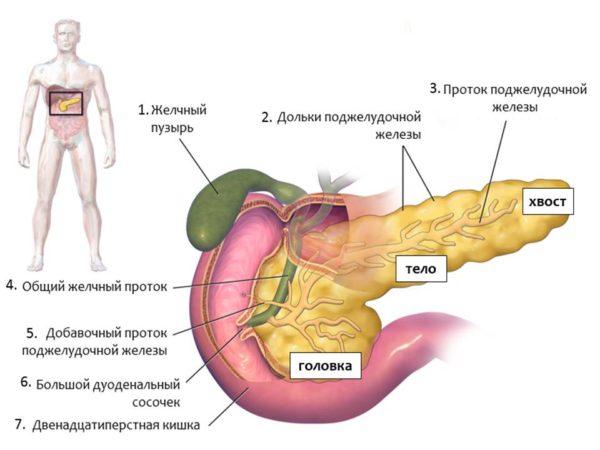
Поджелудочная железа имеет особенное строение, её условно можно разделить на 3 части: хвост, тело и головку. Чаще всего кистозные образования формируются в области хвоста и тела данного органа и реже ˗ на его головке.
В результате воздействия каких-либо негативных факторов ткани ПЖ повреждаются и погибают. Впоследствии в паренхиматозном слое органа эти скопления обрастают новым эпителием, поскольку организм купирует поражённые участки от здоровой ткани поджелудочной. Наслоение нормального эпителия на тот, который был подвержен некрозу, неизбежно приводит к формированию капсулы, состоящей из фиброзных или соединительных клеток. Постепенно подобное образование заполняется жидким секретом, увеличиваются и размеры отростка. Содержимым возникшей полости может выступать как панкреатический сок, так и воспалительный экссудат, некротические элементы, кровь (в случае повреждения сосудов). Подобное формирование становится причиной закупорки каналов панкреатического сока, в результате чего свободное передвижение пищеварительной жидкости становится уже невозможным. Именно так происходит развитие кисты ПЖ.
Профилактические меры и прогнозы
Небольшая киста, которая не отягощена рядом осложнений, обычно не подаёт симптомов, не опасна для здоровья человека, так как способна рассосаться. Достаточно следовать рекомендациям лечащего специалиста, соблюдать режим питания.
При кисте с осложнениями, прогноз будет зависеть от объёма нарушенных функций органа. Точная и своевременная диагностика, грамотно проведённая хирургическая операция даёт шанс на благоприятный исход.
Профилактические меры по предупреждению развития панкреатита считаются лучшим способом предупреждения кисты ПЖ. Выявление заболевания на ранней стадии даст возможность не перейти в статус хронического. Злоупотребление алкогольными напитками, воспалительные процессы желчевыводящих путей – вот основные причины возникновения болезни.
Медики рекомендуют соблюдать режим питания, избегать переедания. Правильно подобранный рацион – залог здоровья
Важно соблюдать примерное меню:
- мясо лучше использовать менее жирное, готовить на пару;
- обезжиренная молочная продукция;
- больше фруктов;
- хлеб – предпочтение следует отдать цельнозерновому;
- овощи полезны в любом виде (свежем, отварном, запечённом).
Необходимо отказаться от жареной пищи с использованием масла, маргарина, сливок, жирных сортов мяса, рыбы
Кроме диеты важно соблюдать клинические рекомендации врачей по диагностике и лечению
Диагностическое обследование
Диагностирование кистообразований поджелудочной железы включает посещение гастроэнтеролога. Врач проводит осмотр, пальпируя брюшную область. Ощупывание данной области позволяет определить округлое образование плотно-эластической консистенции с четкими границами
Специалист опрашивает пациента, особое внимание уделяя следующим критериям: возраст, наличие хронических заболеваний, вредные привычки, образ жизни
Подтвердить диагноз помогают методы инструментально-лабораторной диагностики:
- Лабораторные анализы: изучение крови, биохимия. Наличие кистозных образований отразят сдвиги в СОЭ (скорость оседания эритроцитов), увеличенный билирубин, повышенная активизация щелочной фосфотазы, увеличенное количество лейкоцитов. Воспалительные процессы в кистозных полостях отражает наличие лейкоцитов и общего белка в моче;
- Инструментальные методы:
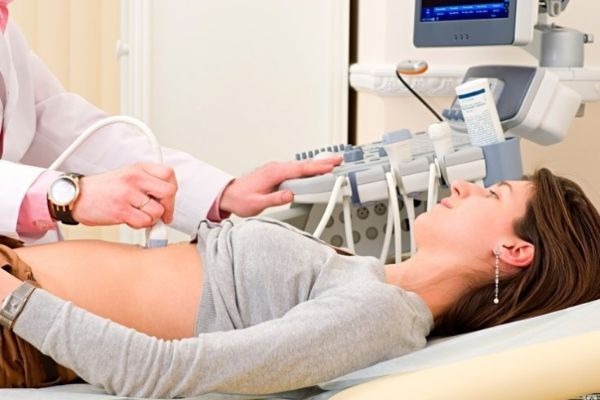
- Ультразвуковое обследование, которое позволяет определить размеры образований, место локализации, степень кистозного поражения, возникшие осложнения;
- Магнитно-резонансная томография (МРТ) детально выявляет структурные особенности кистозных образований, размеры, степень воздействия на близлежащие ткани и структуры;
- Эндоскопическая холангиопанкретография, представляет собой высокоточный метод исследования, который детально позволяет изучить структуру кисты, особенности ее строения, воздействие на окружающие ткани, связь с протоками;
- Радионуклидная визуализация (сцинтиграфия). Метод применяется в качестве дополнительного способа исследования для уточнения места локализации образования поджелудочной железе;
- Общая рентгенограмма брюшной полости применяется для определения границ кистозных образований;
- Биопсия. Исследование проводится в случае уточнения характера внутреннего содержимого образований. Обследование позволяет выявить раковые клетки. Биопсия проводится во время компьютерной томографии или под контролем эхографии. Данный вид обследования позволяет точно дифференцировать кистозные образования, определить злокачественные опухоли, предотвратить развитие нетипичных клеток.
Симптоматика
Кистозные образования ПЖ с незначительным размером (до 4-5 см), не вызывают дискомфорт у больного, поэтому обнаружить их на раннем этапе крайне трудно. В целом формирование этих отростков происходит не за один день, для них свойственно несколько этапов развития:
- Первичное возникновение полости: если киста является следствием панкреатита, то она образуется спустя 1-1,5 месяца после перенесённого заболевания;
- Формирование капсулы, стенки которой ещё достаточно рыхлые, обычно этот процесс происходит через 2-3 месяца;
- По истечении примерно полугода начинается уплотнение стенок новообразования;
- Отделение капсулы, наполненной жидкостью, от прилегающих тканей и начало «самостоятельной жизни» отростка, который имеет способность перемещения с первоначального участка локализации.
Охарактеризовать клиническую картину при наличии кисты ПЖ как однотипную невозможно, поскольку проявления патологии напрямую зависят от целого ряда факторов: от параметров отростка, его структурного типа, локализации, а также от причины, вызвавшей аномальное формирование. Кисты небольшого размера обычно никак не сказываются на самочувствии больного по той простой причине, что они не сдавливают рядом расположенные органы или нервные сплетения. Крупные образования, наоборот, дают о себе знать, и в первую очередь они проявляются ярко выраженным болевым синдромом. Ещё одним симптомом крупного кистозного отростка выступают интервалы покоя, для которых характерно лишь временное затихание боли после перенесённого панкреатита острой формы или травмы органа.
Своего апогея болевые ощущения достигают в период развития псевдокисты при остром воспалении ПЖ или же при течении хронической формы заболевания. Болевой синдром имеет тенденцию к снижению, боль постепенно становится тупой, а симптоматика в целом приобретает скудный характер. Иногда приступы возобновляются, это связано с внутрипротоковой гипертензией. Если болевые ощущения возникают резко и неожиданно, необходимо в неотложном порядке обратиться за медицинской помощью, поскольку такое явление может быть свидетельством разрыва кисты. Кроме того, при наличии повышенной температуры тела с сохранением интенсивных и даже нарастающих болей можно говорить и о другом малоприятном обстоятельстве ˗ о нагноении кистозного отростка.
Однако на этом признаки кисты ПЖ не заканчиваются, специалисты выделяют ряд следующих дополнительных симптомов:
- Тошнота;
- Рвота, после завершения которой болевой синдром обычно снижается;
- Неустойчивый стул;
- Потеря веса;
- Механическая желтуха (пожелтение не только кожных покровов, но и глазных склер, зуд) ˗ чаще всего это происходит при локализации кистозного образования на головке поджелудочной железы и сдавливании им соседних органов;
- Отёчность ног ˗ в случае пережатия воротной вены;
- Задержка мочеиспускания, которая наблюдается при нарушении оттока мочи по мочеточникам;
- Кишечная непроходимость ˗ достаточно редкое явление при наличии кисты ПЖ, однако и оно имеет место быть тогда, когда патологическое образование сдавливает просвет кишечника.
Несколько иная клиническая картина наблюдается в условиях пережатия кистой солнечного сплетения. Боль в таком случае имеет жгучий и постоянный характер, она может иррадировать в спину, и порой, чтобы уменьшить страдания больному, требуются наркотические анальгетики. При наличии таких ощущений специалисты рекомендуют принять коленно-локтевую позу: обычно в таком положении самочувствие больного значительно улучшается.
Причины
Киста поджелудочной железы — новообразование на стенках железы, которое имеет в своем содержимом панкреатическую жидкость или гнойное выделение, образовавшиеся в результате повреждения органа. Симптомы новообразования вплотную зависят от размера очага поражения, причины возникновения патологии и дискомфортного состояния организма. Для выявления заболевания применяют диагностические мероприятия:
- УЗИ;
- КТ;
- МРТ органа;
- ЭРХПГ.
Лечение патологии предусматривает проведение хирургического вмешательства, внутреннего и наружного дренажа, а также иссякание части пораженного органа железы, но этот метод доктора используют только при острой необходимости при угрозе жизни для пациента. Поджелудочная железа человека имеет свое индивидуальное строение:
- хвост;
- тело;
- головка.
строение поджелудочной
Основным местом возникновения новообразований в поджелудочном органе является тело, хвост и в меньшей степени головка. Киста хвоста пораженной железы или киста на головке органа, способствуют развитию ракового состояния, онкологической патологии. Поэтому при обнаружении проблемы, в первую очередь устраняют причину.
Поджелудочный орган человека осуществляет очень важный процесс для организма, он, расщепляя еду, способствует ее быстрому всасыванию и пополнению организма полезными микроэлементами, содержащимися в еде (белки, углеводы, полезные микроэлементы, жиры). Эти вещества необходимы человеку и принимают непосредственное участие в жизни тканей организма, сосудов, кожного покрова. Недостаточный объем веществ, при патологии железы, влечет сбой в работе органов ЖКТ и всего организма
Зарождение кистообразных уплотнений – последствие повреждения органа поджелудочной железы и ее тканей. Получается, что поврежденные края ткани, обрастают новым слоем тканевого составляющего, так как организм старается купировать пораженный участок от здоровой части поджелудочной железы. При этом, возникновение провоцирует проблемы свободного передвижения панкреатического сока, а это становится причиной некроза и приступа панкреатита. Помимо этого, само нарастание новой ткани на поврежденную некрозом ткань, создает капсульную оболочку, которая заполняется жидкостным секретом. Со временем патология увеличивается в размере и объеме, что приводит к последующим проблемам и перекрытию каналов панкреатического сока.
Существуют причины и критерии появления очага новообразования:
- врожденная патология;
- камни в желчном пузыре и ее протоках;
- панкреатиты различных форм (острые, хронические, алкогольные);
- некроз тканей органа;
- травмы;
- побочных заболеваний (сахарный диабет, избыточный вес);
- паразитарное поражение органа.
камни в желчном пузыре
Возникающие кисты, имеют свою общепринятую классификацию, которой пользуются для обозначения патологии и устанавливают после проведения диагностических мероприятий. Установление и понимание ее клинической картины протекания, дает возможность назначить правильное лечение болезни.
Причины
В последнее время эта патология встречается все чаще. Причем, причиной ее во многих случаях становится панкреатит. Острая форма заболевания, приводящая к гибели клеток паренхимы, примерно в 15-20 % случаев приводит к образованию подобной полости. Случается такое через 3-4 недели после начала воспаления, когда в ткани железы появляется участок некроза. Но в большинстве случаев подобные полости образуются при хроническом панкреатите. Более половины больных, особенно те, которые не соблюдают рекомендации врача, сталкиваются с таким диагнозом.
Вызвать образование постнекротической кисты может нарушение оттока панкреатического сока, сужение сфинктера Одди, желчнокаменная болезнь. Все эти патологии приводят к гибели клеток поджелудочной железы, и во многих случаях на их месте образуется полость. Но вызвать развитие такого процесса могут и другие причины:
- травмы брюшной полости;
- нарушение кровоснабжения железы из-за закупорки сосудов тромбом;
- расслоение артерии;
- нарушения во внутриутробном развитии протоковой системы железы;
- паразитарные инфекции.
Лечение
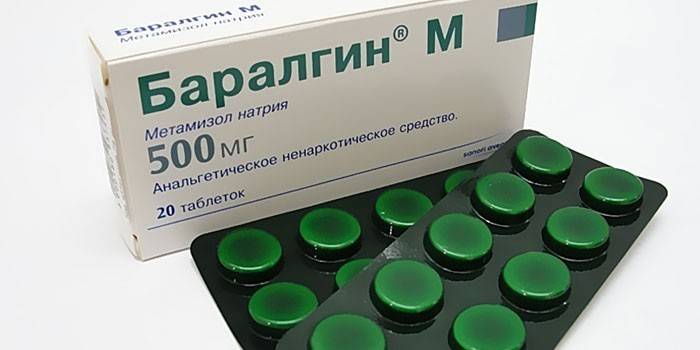
Симптомы и лечение друг с другом перекликаются, во всяком случае, если речь пойдёт о боли. При остро развившемся панкреатите борьба с болевым синдромом является важным элементом комплексной терапии. С этой целью используются такие сильные анальгетики, как Баралгин.
Консервативная терапия проводится если:
- Киста в единственном числе и чётко ограничена.
- Не наблюдается признаков механической желтухи.
- Размер образования не превышает 2 см.
- Нет выраженного болевого синдрома по типу кинжальной боли.
Во всех остальных случаях выбор падает на оперативное лечение. Варианты вмешательства разные, зависят от характера поражения и места нахождения кисты. Ещё в начале ХХ века кисту опорожняли, если она была заполнена гематомой или в ней находился эхинококк.
Дно полости вскрывают и удаляют содержимое отсосом, а стенку зашивают кетгутом (шовный материал, который со временем рассасывается). Затем зашивают брюшную полость.
Наиболее часто хирурги останавливаются на таком же «древнем» методе, который предполагает дренирование кистозного образования. Показания для такого вмешательства – образование кисты вследствие травмы или воспаления.
Кроме того метод применяется при кистах, которые по разным причинам удалить просто невозможно. Оперируют таким способом и больных, тяжесть состояния которых не позволяет провести более сложное вмешательство.
Подойдя к кисте, её обкладывают стерильным материалом. Проколов стенку троакаром (специальный инструмент для выпускания жидкости) содержимое кисты эвакуируют. Место введения инструмента расширяют и удаляют избыточную ткань. В полости оставляют дренаж, выведенный наружу, который остаётся в кисте до полного спадания её стенок.
Лечение
Чтобы постнекротическая киста не дала осложнения, необходимо начинать лечить ее сразу же после того, как она была диагностирована. Однако в этом случае применение каких-либо медикаментозных средств не даст никакого результата, так как такие образования не обладают свойством к саморассасыванию. Поэтому в данном случае на помощь приходит только хирургия. Операция может осуществляться несколькими способами:
- склерозированием новообразования;
- пункционным дренированием кисты.
В первом случае лечение кисты поджелудочной железы подразумевает под собой применение специального лекарственного препарата – склерозанта, который вводится непосредственно в полость новообразования, склеивая его стенки между собой.
Оперативное лечение кисты поджелудочной железы – радикальный метод избавления от недуга
Во втором случае проводится удаление кисты, после чего устанавливается дренаж. Дренирование является очень важным моментом, так как оно обеспечивает нормальный отток жидкости из железы и препятствует возникновению в ней застойных явлений. Если кистозное образование стало причиной деформации органа или появления в нем раковых клеток, во время оперативного вмешательства могут также производить частичную резекцию поджелудочной. Однако в этом случае чаще всего прибегают к лапароскопическому методу проведения операции.
Данный метод хирургического вмешательства отзывы имеет очень хорошие и считается наименее травматичным, так как во время него в проекции железы делают всего несколько проколов, через которые и проводятся все необходимые мероприятия, а именно производится отсасывание содержимого кисты, удаление ее стенок и пораженных участков органа.
После удаления кистозного образования всем пациентам без исключения назначается консервативная терапия, которая препятствует возникновению послеоперационных осложнений и ускорению процесса восстановления больного.
Как правило, стандартная терапия в послеоперационный период включает в себя:
- прием обезболивающих и спазмолитических препаратов, устраняющих болезненные ощущения в поджелудочной и препятствующие возникновению в ней спазмов;
- прием ферментных препаратов, способствующих нормальному пищеварению;
- диетическое питание, которое обеспечивает снятие излишней нагрузки на поджелудочную;
- ограничение физических нагрузок первые 3-5 месяцев после операции.
Важно! Если не следовать всем этим правилам в послеоперационный период, то не исключены негативные последствия. После проведенной операции в органе развиваются воспалительные процессы, которые могут привести не только к ее дисфункции, но и повторному формированию кистозных образований, что потребует проведения повторного хирургического вмешательства
Строгое соблюдение рекомендаций врача позволит избежать многих проблем со здоровьем в послеоперационный период
Диета при кисте поджелудочной железы назначается сразу же после операции. При этом первые несколько дней пациенту вообще запрещается что-либо употреблять в пищу. Можно только пить воду в небольшом количестве. Если состояние больного улучшается, через 2-3 дня ему разрешают покушать. Только введение всех продуктов питания должно происходить постепенно и в очень маленьких количествах.
При этом диетический рацион должен соблюдаться на протяжении 4-7 недель после голодовки. Он может включать в себя:
- отварное нежирное мясо;
- рыбу, приготовленную на пару;
- крупы (из них готовят супы и каши);
- овощные супы (готовить их на мясном, рыбном или грибном бульоне нельзя);
- молочные и кисломолочные продукты.
После проведенной операции пациенту необходимо в обязательном порядке исключить из рациона:
- жирную и жареную пищу;
- соленья;
- копчености;
- мучные изделия;
- кондитерские изделия;
- острые соусы и приправы;
- газированные и алкогольные напитки;
- крепкий чай и кофе.
Диета в послеоперационный период играет важную роль, так как если ее не соблюдать, это может в несколько раз снизить эффективность проводимой терапии и увеличит риски возникновения осложнений
Чтобы ускорить процесс восстановления функциональности поджелудочной железы после проведенной операции, также рекомендуется проводить лечение народными средствами. Однако перед этим следует обязательно проконсультироваться с врачом. Как правило, в этом случае применяются различные отвары и настои, приготовленные из лечебных трав – чистотела, тысячелистника, смородины, календулы и брусники.
Симптомы кисты поджелудочной железы
Проявления рассматриваемого образования могут быть совершенно разными, в зависимости от вида и места локализации опухоли. Например, если киста не достигла 5 см в диаметре и наполнена жидкостью, она может совсем никак не проявлять себя. В этом случае ее можно обнаружить только случайно. Тем не менее, некоторые кисты, достигнув 3 см в диаметре, начинают оказывать давление на окружающие органы и могут становиться причиной болевых ощущений в спине или животе.
Так как в большинстве случаев причиной образования кисты становится острый панкреатит, то при появлении опухоли человек испытывает сильную опоясывающую боль, у него нарушается пищеварение и наблюдается панкреатический «жирный» стул. Кроме того, у такого больного поднимается температура и отмечается слабость. В некоторых случаях может желтеть кожа и склеры глаз, что намекает на локализацию кисты в головке поджелудочной железы. В этом случае к перечисленным симптомам добавляется тошнота и рвота.
Что характерно, боли при панкреатите часто «отдают» в спину и левое подреберье, и не утихают даже после приема НПВС. После длительного болевого приступа, как правило, наступает период затишья, так называемый «светлый промежуток», после которого состояние только ухудшается. Кстати, иногда острые боли в области желудка могут сигнализировать о разрыве кистозной полости, а появившиеся вслед за ними признаки интоксикации – о развитии тяжелых инфекционных осложнений (перитонита и сепсиса).
Если киста передавливает воротную вену, у больного появляются сильные отеки ног. Когда же разрастающаяся опухоль давит на солнечное сплетение, боль в этой области можно унять только мощными наркотическими анальгетиками. Медицине известны случаи разрастания кисты до такой степени, когда она полностью перекрывает просвет кишечника, провоцируя развитие кишечной непроходимости.
Если новообразование нарушает секреторную функцию железы, больной может ощущать сухость во рту и сильную жажду. Такую кисту необходимо как можно быстрее удалить, ведь мешая работе поджелудочной, она приводит к полиурии (увеличенному образованию мочи), а затем и к развитию гипергликемической либо гипогликемической комы.
Диагностика патологии
Данные лабораторных исследований для диагностики кисты неспецифичны, поэтому малоинформативны. Изменения в анализах указывают на воспаление в паренхиме. Поэтому основные методы выявления кисты ПЖ – функциональные:
- обзорная рентгенография брюшной полости;
- УЗИ – определяет размер, количество образований, наличие осложнения;
- МРТ, КТ – более точно оценивают параметры и взаимосвязь кисты с протоками и окружающими органами;
- сцинтиграфия (с использованием радионуклидов) – уточняет локализацию полости в ткани железы;
- ЭРХПГ (эндоскопическая ретроградная холангиопанкретография) подробно показывает структуру образования и связь с главными протоками, но ее проведение опасно инфицированием.
При обзорной рентгенографии выявляется смещение любого органа с его нормального месторасположения. Это расценивается как косвенный признак полости с жидкостью огромных размеров в ПЖ. Также можно обнаружить мелкий камень в зоне бывшего некроза после перенесенного панкреатита.
Лабораторная диагностика
Лабораторные исследования не представляют особой ценности, поскольку никак не характеризуют кистозное образование. С их помощью выявляется наличие воспаления либо нарушение инкреторной функции (гипергликемия) как результат длительно существующей кисты в хвосте.
Изучаются общий анализ, биохимические показатели крови и мочи, сахар. При патологии выявляется повышенная СОЭ, лейкоцитоз, высокий билирубин и его фракции, амилаза, повышенная щелочная фосфатаза.
Инструментальная диагностика
Эффективными методами выявления кист ПЖ являются УЗИ и КТ.
УЗИ – доступный и безопасный метод, позволяющий без специальной подготовки и осложнений проводить диагностику. Его легко переносит даже ребёнок любого возраста, поэтому исследование получило хороший отзыв врачей всех специальностей.
Протокол исследования включает подробное описание кисты:
- размеры;
- локализацию;
- распространенность;
- связь с протоками или другими органами и сосудами.
В нем содержатся выводы с указанием, что могут означать полученные результаты.
Для более детального обследования, если после проведенного УЗИ диагноз остается неясным, назначается МРТ или КТ (если есть противопоказания к проведению МРТ). Эти методы намного чувствительнее, выявляют полости от 2 см, дают возможность видеть исследуемый орган в трехмерном изображении, подробно указывают на связь кисты с сосудами и другими органами.
Обзорная рентгенография, помимо смещения органов, выявляет кальцификаты или отдельные очаги солей кальция даже в стенке кисты.
ЭРПХГ – опасный метод, поскольку вводимый в вирсунгов проток контраст в направлении, препятствующем току поджелудочного сока, вызывает обострение воспалительного процесса.
Инвазивные методы
При неясном диагнозе используются инвазивные (нарушающие целостность кожных покровов) манипуляции:
- ЭРХПГ применяется для исследования протоков железы (холедоха и вирсунгова) и взятия материала для биопсии. Существует высокая вероятность обсеменения организма раковыми клетками, если они обнаружатся.
Метод устанавливает связь полостного образования с панкреатическим протоком. Состоит из последовательного проведения эндоскопического и рентгенологического исследований. Сначала в просвет ДПК вводится эндоскоп со специальной боковой оптикойи подачей с помощью катетера контраста через устье фатерова сосочка. Затем с помощью рентгеновского оборудования проводятся снимки. На их основании верифицируется диагноз. При необходимости с помощью этого метода берется биоптат для изучения. Но чаще всего забор материала проводят чрескожным способом иглой или с помощью биопсийного пистолета.
- Лапароскопия основана на осмотре органа прибором с оптикой, который вводится в брюшную полость через разрез (его примерный диаметр – 0,5-1 см) в брюшной стенке. Возможен одномоментный забор тканей для дальнейшего гистологического исследования и проведения дифференциальной диагностики. Для этого делается дополнительный разрез для введения еще одного инструмента.
- Биопсию проводят для уточнения строения образования, подтверждения или исключения злокачественности.
Народные средства для лечения
Результативностью обладают травяные сборы, это могут быть смеси-миксы из цветков календулы, пижмы, зверобоя, ромашки, травы тысячелистника, бессмертника и чистотела. С чистотелом следует быть особенно аккуратным из-за высокой концентрации в растении активных веществ, способных спровоцировать симптомы отравления. Для лечения кисты также эффективны: листья брусники, смородины и алоэ. Необходимо помнить, что лекарственные травы могут иметь противопоказания и вызывать аллергические реакции.
Пижму, календулу и подорожник в пропорциях 2:2:1 заваривают в четвертой части литра крутого кипятка и настаивают в течение 1 – 2 часов. Настой цедят через марлю и хранят в холодильнике. Пьют по 60 – 80 мл за полчаса до еды в течение месяца.
Может применяться растение под названием очиток. Его добавляют в салаты и употребляют в сыром виде в количестве 3 – 4 листика за день.
Эффективное устранение симптомов возможно после употребления лекарственной настойки. Понадобятся: листья брусники, земляники и черники, кукурузные рыльца и створки от стручка фасоли. Все ингредиенты берутся в равном соотношении, перемалываются. Одну столовую ложку заливают кружкой кипящей воды и настаивают в течение 12 часов в теплом месте. Цедят через марлю и принимают целебный настой 2 недели по половине стакана за полчаса до приема пищи.
Для лечения используют мумие. Небольшой кусочек рассасывается во рту, процедуру проводят единожды за день на протяжении двух недель. Для максимального эффекта мумие принимают с утра, на голодный желудок. Полезно пить теплую щелочную минеральную воду, если заболевание находится вне фазы обострения и не имеет резких симптомов.
Внимательное отношение к здоровью — залог долголетия и хорошего самочувствия. Даже небольшая киста может привести к серьезным проблемам, если не лечить ее вовремя и не соблюдать рекомендаций врача.