Виды ингаляционного наркоза
Содержание:
Основные препараты, используемые для внутривенной анестезии.
Барбитураты.
Производные
барбитуровой кислоты до настоящего
времени остаются основными для
внутривенного наркоза. Применяется
гексенал и тиопентал-натрия.
Гексенал
— порошок
желтоватого цвета, хорошо растворим в
воде. Является препаратом короткого
действия. Раствор гексенала готовится
непосредственно перед введением.
Применяют 1-2 % растворы. Максимальная
разовая доза 1г.
Обладает
хорошим снотворным эффектом, больные
засыпают через 40-60 секунд после
внутривенного введения. Стадия возбуждения
отсутствует. Действие прекращается
через 15-30 минут, пробуждение быстрое.
Тиопентал-натрия.
По своим свойствам близок к гексеналу.
Дозы также аналогичны. Однако тиопентал
сильнее. Отрицательным является то, что
может возникать кашель и ларингоспазм.
Положительными
свойствами препаратов этой группы
являются: 1) быстрое и приятное усыпление;
2) короткое действие; 3)простота
использования. Недостатки: 1) угнетается
дыхание и кровообращение; 2) повышение
гортанного и глоточного рефлексов.
Применяют
для небольших, кратковременных операций,
вводного наркоза.
В
и а д р и л
(предион для инъекций) — препарат
стероидной природы. Белое кристаллическое
вещество, хорошо растворяется в воде.
По токсичности в три раза меньше
барбитуратов. Наркотический эффект
слабее тиопентала. Сон наступает через
3-5 минут, а обезболивающий эффект через
10-15 минут. Пробуждение наступает
постепенно. Применяют в дозе 15 мг/кг.
Недостатком является гипотония при
больших дозах, а также развитие флебитов
в местах введения. Применяется для
базис-наркоза, при операциях под местной
анестезией (сочетанная анестезия).
Оксибутират
натрия (ГОМК)
— гамма-аминомаслянная кислота. Является
естественным метаболитом организма,
участвующим в регуляции процессов
бодрствования и сна. Очень «мягкий»
анестетик. Применяют 20 % растворы. Вводят
внутривенно очень медленно. Средняя
доза для усыпления 35-40 мг/кг. Сон наступает
через 15-20 минут. Создает поверхностную
анестезию. Малотоксичен. В случае
быстрого введения может вызывать
эпилептические судороги.
Применяется
в сочетании с другими наркотическими
препаратами, например барбитуратами,
пропанидидом. Используется для вводного
или базис-наркоза.
Кетамин
(кеталар) —
сильный аналгетик и анестетик короткого
действия.
Один
из самых популярных средств для
внутривенной анестезии. Обладает большой
терапевтической широтой действия и
малой токсичностью. Выпускается в
растворе. Вводится 2-3 мг/кг. Возможно
внутримышечное введение. Эффект наступает
через 15-20 секунд и длится 8-10 минут. Иногда
возникает двигательная активность.
Может сохранятся сознание, однако
больные впоследствии ничего не помнят
(ретроградная анестезия). Анальгезия
сохраняется достаточно долго после
операции. Недостатком является
галлюциногенность.
Применяется
для вводного наркоза и мононаркоза при
небольших операциях.
Не
рекомендуется применять при гипертонии.
Пропофол
(деприван) —
препарат короткого действия, является
одним из основных препаратов для
внутривенной анестезии. Представляет
собой водно-изотоническую эмульсию
мелочно-белого цвета. Выпускается в
ампулах по 20 мл 1 % раствора.
Вызывает
быстрое наступление сна при внутривенном
введении в дозе 2, 5- 3 мг/кг через 20-30 с.
Продолжительность его составляет 5-7
мин. Иногда наблюдается кратковременное
апноэ до 20 секунд, брадикардия.
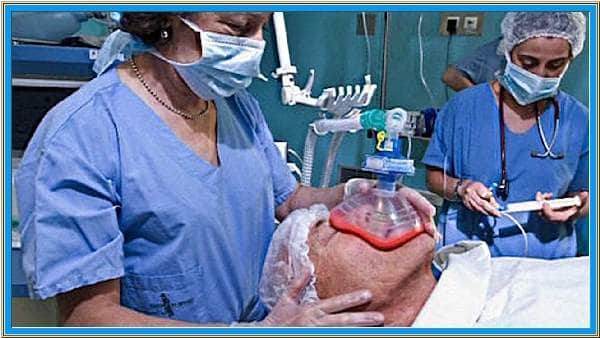
Подготавливаем ребенка к наркозу
Очень важный момент – это эмоциональная сфера. Ребенку не всегда необходимо сообщать о предстоящем вмешательстве. Исключением являются только такие случаи, когда заболевание мешает малышу, и он сам сознательно старается от него избавиться.
Для родителей наиболее неприятной является голодная пауза, то есть те несколько часов (примерно 4-6) до наркоза, когда нельзя кормить дитя и даже поить водой. Новорожденного малыша, который находится на грудном вскармливании, последний раз можно покормить за 4 часа до проведения наркоза, а для ребенка-искусственника этот срок удлиняется до 6 часов.
Благодаря голодной паузе можно избежать такого осложнения при даче наркоза, как аспирация (попадание в дыхательные пути желудочного содержимого).
Нужно ли делать клизму малышу перед операцией? Обязательно перед операцией кишечник пациента необходимо опорожнить, чтобы в процессе вмешательства избежать возможности непроизвольного отхождения стула. Это условие обязательно необходимо соблюдать, планируя операцию на кишечнике. За 3 дня до вмешательства больному назначается диета, которая предусматривает исключение продуктов, содержащих растительную клетчатку и мяса. Иногда накануне операции пациенту назначают слабительное. Клизма в таком случае не нужна, разве на ее необходимости будет настаивать хирург.
Детские анестезиологи имеют множество приспособлений, чтобы отвлечь внимание маленького пациента от предстоящей процедуры наркоза. Это лицевые маски, пахнущие апельсином и клубникой, дыхательные мешки с изображениями разнообразных животных, электроды ЭКГ с мордочками любимых зверюшек – все то, чтобы засыпание ребенка было комфортным
Но до того момента, пока малыш не уснет, родители обязательно должны находиться рядом с ним. И проснуться от наркоза ребенок должен тоже рядом с родителями (за исключением случаев, когда после операции его переводят в отделение интенсивной терапии).
Какие изменения происходят с ребенком?
После того, как малыш уснул, начинается так называемая хирургическая стадия наркоза. При ее достижении хирург начинает оперативное вмешательство. «Сила» наркоза постепенно уменьшается по окончании операции и ребенок просыпается.
Малыш спит и никаких ощущений, в том числе болевых, не испытывает. Его состояние оценивает анестезиолог по видимым слизистым и кожным покровам, глазам, сердцебиению и деятельности легких. Проводится мониторинг жизненно важных органов, при наличии показаний выполняют лабораторные экспресс-анализы.
При помощи современного мониторного оборудования можно отследить частоту дыхания и сердечных сокращений, уровень артериального давления, насыщение крови кислородом, степень обезболивания и глубины сна, уровень мышечного расслабления и многое другое. Анестезиолог проводит инфузионную терапию (по необходимости иногда и трансфузионную), кроме средств для наркоза вводят антибактериальные, противорвотные, кровоостанавливающие средства.
Isoflurane — Изофлуран
Форма выпуска:
— фл. 100 мл, 250 мл.
Вызывает хорошую
анальгезию и расслабление мышц,
потенцирует действие недеполяризующих
миорелаксантов. Бронходилатирующее
действие относительно слабое. Для
изофлурана характерна минимальная
биотрансформация с низким риском
печеночных и почечных токсических
эффектов.
Недостатки:
-
обладает
резким запахом, раздражает верхние
дыхательные пути -
сенсибилизация
миокарда к катехоламинам (слабее, чем
у галотана) -
сильнее других
ингаляционных анестетиков снижает
минутную вентиляцию легких -
коронарная
вазодилатация с развитием синдрома
«коронарного обкрадывания»
Препарат
противопоказан:
-
при повышенном
внутричерепном давлении; -
при злокачественной
гипертермии в анамнезе.
Enflurane—
Энфлуран—
по
свойствам близок к
галотану.
Форма выпуска:
— фл. по 125 мл, 250 мл.
Сенсибилизирует
миокард к катехоламинам слабее, чем
галотан. Способен расслаблять скелетную
мускулатуру и имеет более слабое
анальгетическое действие. Не раздражает
верхние дыхательные пути. При длительном
назначении нефротоксичен из-за почечного
метаболизма с образованием в почках
ионов фтора.
Десфлуран—
наиболее легко управляемый анестетик
(наряду с севофлураном и закисью азота),
т.е. имеет быстрое начало действия и
период пробуждения. Однако имеет ряд
недостатков,
делающих его использование проблематичным:
-
имеет
низкую температуру кипения (23ºС), что
требует использования специальной
аппаратуры; -
очень
едкий запах,
всегда
вызывающий кашель, задержку дыхания
и ларингоспазм (поэтому никогда не
применяется для введения в наркоз); -
при
быстром увеличении концентрации
повышает тонус симпатической нервной
системы, что приводит к тахикардии и
повышению АД.
Севофлуран—
ближе
всех других ингаляционных анестетиков
к идеальному средству для наркоза: не
огнеопасен, очень быстрое начало действия
и быстрое пробуждение, вызывает наркоз
с достаточной анальгезией и миорелаксацией.
Не
имеет запаха, не раздражает дыхательные
пути, незначительно влияет на
сердечно-сосудистую систему. При
длительной анестезии из-за накопления
большого количества метаболитов (ионов
фтора) может оказать нефротоксическое
действие. Используется, как и галотан,
также и в педиатрической практике.
Противопоказан:
-
при
тяжелой гиповолемии; -
при
злокачественной гипертермии; -
при
внутричерепной гипертензии.
Газообразные
вещества
Nitrogeniumoxydulatum—
Азота закись
N2O
Представляет
собой бесцветный газ, не воспламеняется
(но горение поддерживает), не взрывоопасен.
Храниться в больших баллонах под
давлением в сжиженном состоянии, вводят
в дыхательные пути с помощью аппаратов.
Закись
азота является легко управляемым, но
слабым анестетиком. Очень быстро
проникает в ЦНС, вызывает хорошую
анальгезию, сопоставимую с силой
морфином. Однако вызывает неглубокий
наркоз до стадии III1,
стадия возбуждения проявляется
опьянением, мышечная релаксация
отсутствует. Из-за опасности гипоксии
его используют в концентрации 50-80% в
смеси с кислородом (50-20%).
Не
имеет запаха, не раздражает ткани
дыхательных путей (нет удушья, спазма
голосовой щели), минутный объем дыхания
уменьшает незначительно. Закись азота
умеренно стимулирует симпатическую
нервную систему, вследствие чего АД и
ЧСС не изменяются или слегка увеличиваются.
Как и другие анестетики снижает почечный
кровоток и диурез.
Закись
азота малотоксична, однако может вызвать
побочные
эффекты:
-
диффундирует
в воздухсодержащие полости, увеличивая
их объем; -
при
длительном применении вызывает окисление
кобальта в молекуле В12,
что может вызвать лейкопению,
мегалобластическую анемию, нейропатию; -
оказывает
тератогенное действие.
Закись азота
используют:
-
для обезболивания
при травмах, инфаркте миокарда, родов; -
при
выполнении малых хирургических
вмешательств, в стоматологии; -
в
сочетании с другими средствами для
наркоза (например, с фторотаном) с целью
ускорения наступления наркоза и
уменьшения их концентрации.
Противопоказана:
-
в первой половине
беременности; -
у
пациентов с воздушной эмболией, кишечной
непроходимостью, пневмотораксом и
легочными кистами.
Эфир
для наркоза. Одно
из первых в истории анестезиологии
средств для наркоза. В настоящее время
не используется из-за горючести,
взрывоопасности, выраженной стадии
возбуждения и др. недостатков.
Правила подготовки больного перед наркозом
Техника ингаляционного наркоза начинается с предварительной подготовки, в которую входит осмотр рта, нервного состояния, при необходимости назначаются дополнительные обследования. Переднаркозная подготовка включает разговор с больным об успешном протекании операции, поход в туалет, снятие всех съемных зубов. Во время отдыха дают успокаивающие, чай, сухарики.
При ингаляционном наркозе выделяют такие стадии:
- Аналгезия. На этой стадии больной находиться в сознания, но проявляется небольшое торможение, непонимание действительности, с трудностями отвечает на поставленные вопросы. Болевые ощущения на поверхности кожи отсутствуют, но еще наблюдается тактильная и тепловая ощущаемость. Продолжительность до 5 минут.
- Возбуждение. Протекает затормаживание центров коры большого мозга, в то время как подкорковые центры имеют возбужденное положение. Отсутствует сознание, но больной может кричать, пробовать встать. Зрачок в этот момент расширенный, при этом реагирует на свет. Продолжительность такого состояние обычно 7-15 минут. Операционные вмешательства проводить не допустимо.
- Хирургическая стадия. На этом периоде больной успокаивается. В это время допустимо выполнение необходимых действий.
- Пробуждение. Если в организм прекращается подача наркотического вещества, больной постепенно приходит в себя. При этом следует все стадии только в обратном пути.
Существуют следующие препараты ингаляционного наркоза:
І. В жидком виде:
- Эфир. Обладает неким запахом, бесцветен. Эта жидкость имеет возможность испаряться, превращаться в газ. Этот вид наркоза проходит с помощью маски Эсмарха. Имеет вид проволочного каркаса, накрытого плотным термоселектом с дырами для рта и носа. В середине расположена марля с каплями эфира. Данный наркоз сопровождается недлительным раздражением дыхательных путей. Часто используется в практике из-за простоты, дешевизны.
- Хлороформ. Прозрачное вещество, имеющее запах сладкого. Разлагается под воздействием светового источника и воздуха с возникновением высокотоксических веществ. Обладает большим наркотическим эффектом, нежели эфир. Очень токсичный препарат, влияет на сердечно-сосудистую систему, респирацию, печень. Используется в незначительных количествах.
- Фторотан. Внешне он похож на хлороформ. Место хранения – закрытые от света доступы. Наркоз наступает после 3 минут. Задействует сердечно-сосудистую деятельность, понижает артериальное давление.
ІІ. В газовом виде:
- Закись азота. Бесцветная жидкость, отсутствует какой-либо запах. Содержится в баллонах под давлением 50 атм. Не сопровождается никакими ощущениями. Характеризуется слабым эффектом. Больной приходит в себя на моменте окончания подачи газа. Применяется при небольших вмешательствах.
- Циклопропан. Присущий запах нефти, без цвета. Храниться в баллонах под напором 50 атм. Не раздражает пациента, но может вызвать сердечную аритмию. Его предлагают употреблять больным с кровопотерей и шоком.
Для ингаляционного наркоза используется:
- Дозиметр – служит для определения точного необходимого количества вещества.
- Испаритель – емкость, превращающая жидкость в паровой вид.
- Баллоны для газообразных веществ.
- Дыхательный блок.
Ухудшения после наркоза могут стать причинами из-за последующих пунктов:
- Неточная процедура совершения
- Влияние наркотических веществ на организм
Возможные осложнения
Ингаляционная анестезия самым распространенным эндотрахеальным методом редко вызывает осложнения. Если анестезиолог сделал все грамотно, а во время хирургического вмешательства не было чрезвычайных ситуаций (слишком глубокий сон, скачки давления или пульса), то реабилитационный период после операции пройдет нормально. И на здоровье пациента последствия наркоза никак не отразятся.
Но иногда осложнения все же случаются. Опаснее всего, если это происходит прямо во время операции.
- Нарушение акта дыхания вплоть до внезапной его остановки.
- Внезапно открывшаяся рвота пациента.
- Гортанный спазм с нарушением положения интубационной трубки.
- Кардиогенный шок.
- Остановка сердца.
- Анафилактический шок.
Эти состояния сразу начинают купироваться анестезиологом-реаниматологом. Если ему удается быстро восстановить положение, операция продолжается. В экстренных случаях (при угрозе жизни пациента) приходится приостанавливать хирургическое вмешательство и заниматься реанимацией.
Послеоперационные осложнения обычно связаны с плохим самочувствием пациента. Из-за недавнего наркоза у него кружится голова, возникает тошнота, общая слабость. Здоровые молодые люди переносят постоперационный синдром проще, а у пожилых нередко серьезно подкашивается здоровье: физиологическое и душевное.
Минимизации осложнений во время ингаляционного наркоза и после него способствует несколько факторов:
- использование исправного оборудования;
- принятые меры асептики и антисептики;
- профессионализм бригады врачей (в частности, анестезиолога-реаниматолога);
- соблюдение пациентом врачебных рекомендаций (подготовка к операции и послеоперационный период).
Сложно представить, насколько бы усложнилась жизнь современного человека без ингаляционного наркоза, благодаря которому пациент может спокойно «спать», пока врачи так же спокойно делают свою работу. И, чтобы погружение в наркотический сон и выход из него проходили с минимальными последствиями для собственного здоровья, каждый человек должен готовиться к операции не менее ответственно, чем это делают врачи, и соблюдать все их рекомендации и назначения.
Показания и противопоказания к интубационному наркозу
Выбор метода анестезии — всегда зона ответственности хирурга. Его задача — определить наиболее щадящий и надежный вариант, учитывающий особенности организма пациента, его вес, возраст и др.
Ряд операций не позволяет использовать этот метод, так как доктору важно, чтобы легкие находились в расслабленном (сжатом) состоянии, газ же их сильно раздувает. Эндотрахеальный наркоз рекомендуется:
Эндотрахеальный наркоз рекомендуется:
- при длительных (от 1 часа) сложных оперативных вмешательствах;
- в случаях, предполагающих возможную остановку дыхания (что повлечет гибель пациента);
- при угрозах удушения (отеки горла, ларингоспазмы, экстренное вмешательство при полном желудке и др.);
- при ЛОР-операциях, во время которых необходимо защитить дыхательные пути от попадания крови и слюны;
- при вмешательствах на щитовидной железе, шее, голове, лице;
- при микрохирургических операциях, требующих абсолютного расслабления тела и др.
Абсолютных противопоказаний к проведению эндотрахеального (интубационного) обезболивания нет
С осторожностью его применяют при острых респираторных болезнях, заболеваниях и пороках развития дыхательных путей, делающих введение эндоскопической трубки опасным или очень сложным, при острых почечных и печеночных патологиях и при инфаркте миокарда
Что такое ингаляционный наркоз
Ингаляционный наркоз – это способ общего обезболивания, позволяющий погрузить организм человека в состояние глубокого медикаментозно-наркотического сна в результате вдыхания препаратов. При этом возникает полная потеря сознания, болевой и других видов чувствительности, способности к произвольным мышечным сокращениям. Все перечисленные компоненты являются залогом успешного выполнения оперативных вмешательств, как для больного, так и для хирурга.
Механизм действия такого вида наркоза основан на способности легочной ткани к интенсивному газообмену. Физиологическая роль данного процесса представлена дыхательным актом. Он состоит из вдыхания воздуха, обогащенного кислородом и выдыхания отработанной смеси, перенасыщенной углекислым газом. В норме легочной кровоток очень интенсивный и приспособлен к быстрому растворению любых газов в крови. Поэтому существует возможность введения в состав вдыхаемой газовой смеси не только кислорода. На данной физиологической особенности построен механизм действия ингаляционного обезболивания.
Существуют жидкие формы препаратов для наркоза, которые при контакте с кислородом легко переходят из привычного состояния в газообразное. Путем подведения к дыхательным путям в составе вдыхаемой смеси активные вещества через легкие всасываются в системный кровоток и разносятся к каждой клетке организма. В первую очередь, это головной мозг. Результатом подобного контакта является плавное погружение в мягкий наркотический сон. Крайне тяжело контролировать его глубину, что является главным недостатком.
Важно помнить! Ингаляционный наркоз представляет собой один из видов общего наркоза. Ему свойственны все характеристики общего обезболивания
Главная отличительная особенность – это ингаляционный способ введения лекарственных препаратов через дыхательные пути и легкие!
Препараты для ингаляционного наркоза. Жидкие ингаляционные анестетики
Эфир
– этиловый или диэтиловый эфир. Бесцветная
летучая жидкость со своеобразным
запахом. Удельный вес эфира 0, 714—, 715
г/мл. Температура кипения 34-35С.
Хорошо растворим в жирах и спирте. 1 мл
жидкого эфира дает при испарении 230 мл
пара. Взрывоопасен, пары хорошо горят.
Хранится в плотно укупоренных темных
флаконах, так как на свету разлагается
с образованием вредных продуктов,
которые раздражают дыхательные пути.
Для наркоза применяется специально
очищенный эфир (Aether pro narcosi). Обладает
достаточной широтой терапевтического
действия и сильным наркотическим
эффектом. Выделяется из организма через
легкие.
Отрицательные
свойства.
Плохо переносится больными; длительное
усыпление и пробуждение; выражена стадия
возбуждения; возбуждает симпатико-адреналовую
систему; раздражает слизистые оболочки
дыхательных путей, вызывая увеличение
секреции бронхиальных желез; токсичен
для паренхиматозных органов; довольно
медленно выводится из организма; нередко
наблюдается тошнота, рвота.
Фторотан
(галотан, флюотан, наркотан)
— прозрачная бесцветная
жидкость с нерезким сладковатым запахом.
Температура кипения 50,2 °С. Хорошо
растворим в жирах. Взрывобезопасен.
Хранится в темных флаконах. Обладает
мощным наркотическим эффектом: примерно
в 4-5 раз мощнее эфира, вызывает быстрое
наступление наркоза (3-4 мин), с приятным
усыплением, практически без фазы
возбуждения и быстрое пробуждение.
Фторотан не раздражает слизистых
дыхательных путей, поэтому может быть
использован у больных с заболеваниями
органов дыхания, и быстро элиминируется
из организма. Фторотановый наркоз хорошо
управляемый. Отрицательным свойством
является небольшая широта фармакологического
действия. При передозировке угнетается
сердечно-сосудистая деятельность,
снижается артериальное давление.
Токсичен для печени. Фторотан повышает
чувствительность сердечной мышцы к
адреналину и норадреналину, в связи с
чем эти препараты во время наркоза
фторотаном применять не следует.
Метоксифлюран
(пентран, ингалан)
– бесцветная прозрачная жидкость с
характерным фруктовым запахом. Температура
кипения 104°С, невзрывоопасен. Обладает
мощным наркотическим эффектом, сильнее
эфира. Наркотический сон наступает
медленно, через 8-10 мин. Характерна
выраженная стадия возбуждения, пробуждение
наступает медленно. Обладает минимальным
токсическим действием на организм.
Однако длительная анестезия и большие
дозы оказывают отрицательное действие
на сердце, дыхательную систему и почки.
Повышает чувствительность миокарда к
адреналину и норадреналину.
Трилен
— прозрачная
жидкость с резким запахом. Температура
кипения 87,5˚С. Не взрывоопасен. Разлагается
на свету, поэтому хранится в темных
флаконах. Обладает выраженным
обезболивающим эффектом. Отрицательным
свойством является узкий диапазон между
наркотической и терапевтической дозой.
Поэтому его не следует использовать
при длительных операциях. В больших
концентрациях урежает дыхание и вызывает
нарушения сердечного ритма. Повышает
чувствительность миокарда к адреналину
и норадреналину.
Энфлюран
(этран) — прозрачная,
бесцветная жидкость с приятным запахом.
Не воспламеняется. Обладает мощным
наркотическим действием. Вызывает
быстрое наступление наркотического
сна и быстрое пробуждение. Имеет хорошее
миорелаксирующее действие, не угнетает
сердечную деятельность и дыхание, не
вызывает аритмии даже при высоких
концентрациях адреналина и норадреналина.
Гепатотоксическое действие меньше, чем
у фторотана. Является хорошей альтернативой
ему.
Такие
ингаляционные анестетики как хлороформ
и хлорэтил в настоящее время не
применяются. В тоже время в последние
десятилетия широкое распространение
получили современные анестетики-изофлюран,
севофлюран, десфлюран, обладающие мощным
наркотическим действием и меньшим
количеством негативных воздействий на
организм.
Общие показания и противопоказания к неингаляционному наркозу
Показания определяются такими особенностями Неингаляционного наркоза, как достижение быстрой индукции наркоза (при этом психическая травма, наносимая больному, минимальна); относительная простота применения; отсутствие явлений возбуждения и раздражения дыхательных путей; наличие ретроградной амнезии периода засыпания. Кроме того, применение Н. н. полностью исключает загрязнение воздуха операционных парами средств для наркоза, что предупреждает вредное воздействие их на медперсонал. Во всех случаях, где перечисленные обстоятельства имеют принципиальное значение, для общей анестезии показан Н.н. Он показан также при наличии прямых противопоказаний к ингаляционному наркозу (см.).
Противопоказания связаны с местным и общим влиянием на организм применяемого для Н. н. препарата.
Все виды Н. н. могут применяться лишь квалифицированным анестезиологом и при наличии аппаратуры (в частности, дыхательной), необходимой для лечения возможных осложнений.