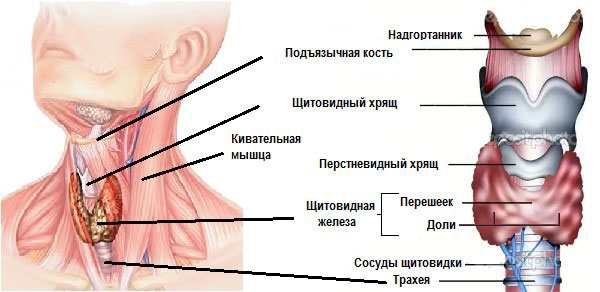
Гиперплазия щитовидной железы: что это такое?
Содержание:
Диагностика ↑
Исход болезни напрямую зависит от того, на каком этапе развития гиперплазии был поставлен диагноз. Первоначальное выявление заболевания происходит путем элементарной пальпации на приеме у врача. После этого назначается обследование. В первую очередь, это анализ на гормоны щитовидной железы. Пониженный их уровень и, в то же время, повышенный уровень гормонов гипофиза указывает на то, что болезнь появилась в результате сбоев в работе щитовидки. Помимо лабораторных исследований для диагностики заболевания назначают ультразвуковое исследование. Это позволит не просто убедиться в наличии болезни, но и определить размеры разросшихся тканей и их структуру. При обнаружении в измененном органе узлов, назначается процедура – тонкоигольная биопсия. Манипуляция проводится почти безболезненно. Тонкую иглу вводят в ткани и берут материал на исследование. Это необходимо для точного определения характера измененных тканей. Еще одно исследование, к которому прибегают при постановке диагноза, сканирование органа при помощи радиоактивным йодом. Эта процедура помогает определить, не являются ли узлы «холодными», так как новообразования с подобной структурой не способны на поглощение радиоактивного йода. Порой единственное, что можно сделать в такой ситуации, это удалить ткани, плохо поддающиеся лечению
Им необходимо уделять особое внимание, так как они имеют свойство перерождаться в злокачественные новообразования
Диффузно-очаговые изменения щитовидной железы при ХАИТ
ХАИТ или хронический аутоиммунный тиреоидит это хроническое воспалительное заболевание, развитие которого обусловлено аутоиммунным поражением щитовидной железы и является исходом АИТ, при этом выявляются диффузные изменения паренхимы щитовидной железы.
Наиболее распространено у женщин старшего возраста, редко страдают мужчины, единичные случаи выявлены у детей и в подростковом возрасте.
Только такой отвар запустит РЕГЕНЕРАЦИЮ щитовидной железы
Зоб пропадет уже через 3 дня! Это средство стало сенсацией в лечении щитовидной железы!
- Коротко о причинах
- Развитие изменений в железе
- О симптомах
- Диагностика ХАИТ
- Лечение
Коротко о причинах
Основные причины:
- наследственная отягощенность,
- травмы,
- инфекционные заболевания,
- ионизирующее облучение,
- низкий или высокий уровень йода в организме.
Развитие изменений в железе
Структура выявленных патологических состояний в паренхиме железы не всегда точно характеризует причину и процесс начальных изменений, которые в итоге обуславливают появление клинических проявлений заболевания.
О симптомах
На начальных этапах развития появляются симптомы тиреотоксикоза, при прогрессировании заболевания развивается гипотиреоз, появление ощущения образования в области горла, затрудненное глотание и одышка.
В большинстве случаев больные обращаются к специалисту при появлении проблем с глотанием грубой пищи. На приеме квалифицированный врач должен отличить АИТ от ХАИТ, потому что их течение имеет схожие симптомы.
Аит развивается по типу аутоиммунного воспаления, при котором иммунная система принимает паренхиму щитовидной железы в качестве чужеродной и атакует ее, от чего нарушается физиологическая структура органа. Это приводит к развитию нарушения секреторной функции, что приводит к тиреотоксикозу или гипотиреозу. Клинические проявления, в основном умеренные, но возможно и тяжелое течение заболевания, все зависит от организма больного.
Развитие заболевания начинается с болезненности в горле, повышения температуры, что часто принимается за обычную простуду. Но с течением времени болезненность усиливается, развивается общая слабость, потливость, раздражительность и дрожание верхних конечностей. Такая симптоматика ярко свидетельствует о патологии щитовидки. Наиболее часто АИТ выявляется у женщин, которые способны иметь детей.
ХАИТ является следствием неверно проводимого лечения или его полного отсутствия, а также рецидивом АИТ. Течение заболевания непредсказуемо и определяется степенью агрессивности иммунной системы к клеткам щитовидки, структура изменяется, что обуславливает образование неоднородной консистенции или узлового перерождения органа, что подтверждает эхоструктура органа.
Течение характеризуется наличием снижения памяти и внимания, повышенной утомляемости, головными болями, ознобом, появление нервозности и неустойчивой психикой.
Итогом течения хронического аутоиммунного тиреоидита является развитие гипотиреоза, что обуславливает пожизненное назначение заместительной терапии.
Диагностика ХАИТ
Основным методом диагностики является ультразвуковое исследование, при проведении которого изучается эхоструктура щитовидной железы на экране прибора. Полученные данные помогают специалисту описать структуру выявленных патологических процессов и сделать правильные выводы о заболевании, часто выявляется неоднородная структура железистого органа. Этот метод диагностики можно применять даже у детей без опасности навредить их здоровью.
Патологии приводящие к появлению неоднородной структуры железы довольно разнообразны и развиваются по-разному, развитие одних обусловлено воспалительными процессами, развитие других провоцируется атипичным ростом клеток, поэтому и эхопризнаки отличаются.
При ультразвуковой диагностике хронический аутоиммунный тиреоидит необходимо дифференцировать от заболеваний:
- диффузно-токсического зоба,
- АИТ,
- диффузного эутиреоидного зоба,
- острого тиреоидита,
- подострого тиреоидита.
Также ультразвуковое исследование позволяет определить:
- узловой зоб,
- аденому,
- рак.
Радиоизотопная сцинтиграфия определяет зоны высокого или низкого накопления радиоактивного йода, что помогает верифицировать тиреотоксикоз или гипотиреоз развился у больного.
К прочим диагностическим методам относятся лабораторная диагностика, при помощи которой можно установить гормональный статус, показатели обмена веществ и прочее.
Лечение
Проводимая терапия во многом зависит от клинических проявлений и подбирается индивидуально.
Как действовать при превращении доброкачественного узла в рак щитовидной железы
Имя: Татьяна Николаевна, Инта Коми
Вопрос: В 2008 г. был обнаружен узел щитовидной железы размером 20 мм, после пункции было заключение — коллоидный узел; далее в мае 2009 г. была на УЗИ в левой доле был обнаружен гипоэхогенный конгломерат размером до 20 мм; после проведения тонкоигольной биопсии под контролем УЗИ — заключение «коллоидный узел» — доброкачественный.
После последнего УЗИ 29 июня 2017 г. эндокринолог поставила диагноз — рак; результаты УЗИ:
- контуры щитовидной железы ровные, эхоструктура неоднородная правая доля 19*17*54 мм V8,4 см куб;
- левой доли 20*19*56 мм V10,2 перешейка 3,0 мм, эхогенность средняя к тенденции к повышенной.
В левой доле в н/з неоднородный гипоэхогенный узел (конгломерат узлов) с неровным контуром 21*14*17 мм с кальцинатами в структуре и слабовыраженным интранадулярным кровотоком в УДК; рядом 3 мелких узла 4,0, 4,5 мм и 4,8 мм в диаметре.
В правой доле расширенные фолликулы до 2,5 мм.
Заключение — Узловая гиперплазия левой доли щитовидной железы.
Прошу, подскажите, как надо оперативно действовать, чтобы не опоздать; живу в маленьком городе, эндокринологов нет; биопсия под УЗИ контролем назначена только на 11 июля; анализы на гормоны и онкомаркеры сдала в республиканском центре, результаты будут не ранее 7 июля. От страха заболело горло, тошнота, паника.
Ответ:
До проведения биопсии невозможно установить, является ли опухоль злокачественной или нет.
Да, к сожалению, доброкачественные образования могут превращаться в злокачественные.
У вас были довольно крупные узы, почему тогда не была назначена резекция? Сопровождают ли состояние какие-то симптомы – удушливые приступы кашля, одышка.
Далее, вы сдавали биохимический анализ крови, что он показал? Какой уровень тиреоидных гормонов и ТТГ? Являются ли узлы «горячими» или «холодными».
К сожалению, слишком мало клинических данных, чтобы я могла объективно оценить ситуацию.
В любом случае, узел слишком крупный, и проводить операцию, скорей всего, придется.
Если же подтвердится диагноз о злокачественном новообразовании, стоит довериться современной медицине, так как лечение большинства опухолей щитовидки имеет благоприятный прогноз.
Неблагоприятный возможен при агрессивном росте опухоли и метастазировании, поэтому я рекомендую пройти комплексное обследование (КТ, МРТ). И даже, несмотря на это, процент смертности и рецидива после операции довольно небольшой.
Действовать стоит быстрее, возможно будет назначена частичная резекция железистого органа.
Также возможно и удаление близлежащих лимфоузлов, если новообразование проросло в них..
Чаще всего при таких патологиях проводится тиреоидэктомия. Процедура проводится под общим наркозом в виде спинальной или внутривенной анестезии.
Только такой отвар запустит РЕГЕНЕРАЦИЮ щитовидной железы
Зоб пропадет уже через 3 дня! Это средство стало сенсацией в лечении щитовидной железы!
После удаления железы рана зашивается, и вставляются трубки для дренажа. Почти все пациенты хорошо переносят операцию и качество их жизни не ухудшается.
Женщины после этого могут забеременеть и выносить здорового ребенка.
После удаления щитовидки назначается следующая терапия:
- Прием радиоактивного йода для деструкции возможных метастазов. Такую терапию начинают через месяц после хирургического тиреоидектомии.
- Минеральные добавки с витамином D и кальциевыми веществами. Они необходимы для быстрого восстановления и правильной работы органов;
- Заместительная гормональная терапия, в виде приемов препарата , содержащего левотироксин.
В случае удаления щитовидки назначается пожизненная гормональная терапия, поэтому препараты левотироксина придется принимать на постоянной основе.
Составы практически не имеют побочных эффектов, поэтому их прием считается безопасным.
Чем отличается узелковый зоб от других видов
- Туберозный (узелковый) зоб. При этой патологии щитовидная железа увеличена и имеет ощутимые узелки. Если они производят слишком много гормонов щитовидной железы, то мы имеем дело с токсическим узловым зобом. Если узелки не влияют на работу железы, речь идет об узловом зобе. Наиболее распространенная причина узлового зоба — дефицит йода.
- Загрудинный зоб. При этом состоянии около 30-50% массы увеличенной щитовидной железы достигает грудины. Патология может быть связана как с гипертиреозом, так и с гипотиреозом. В то время как увеличенная щитовидная железа, расположенная на шее, легко заметна, загрудинный зоб может быть невидимым. Бывает, что увеличенная таким образом щитовидная железа видна только на рентгеновском изображении, которое выполняется например из-за постоянного кашля.
- Нейтральный зоб. Нейтральный зоб – это увеличение железы, не связанное с дисфункцией щитовидной железы. Основная причина его формирования — дефицит йода в рационе питания. Также может быть вызван генетическими факторами или устойчивостью к гормонам щитовидной железы.
Размеры зоба: классификация ВОЗ (2001)
Для стандартизации оценок распространенности и тяжести зоба Всемирная организация здравоохранения (ВОЗ) предложила использовать простую и доступную классификацию.
Выделяют 3 степени гиперплазии:
- 0 степень. У пациента нет зоба.
- 1 степень. Увеличение заметно при ощупывании шеи, но не видно при осмотре.
- 2 степень. Зоб заметен при осмотре шеи.
При 0 степени размеры щитовидной железы в пределах нормы. Врачи используют легкий прием, чтобы определить границы физиологического объема для данного случая. Они сравнивают размеры каждой из долей и крайней фаланги большого пальца пациента. Если тиреоидная ткань меньше по объему, то гиперплазии нет.
Щитовидная железа расположена поверхностно, поэтому ощупывание и осмотр шеи дает много информации медикам. Но такая диагностика не является точной.
Из-за анатомических особенностей пациента зоб иногда остается нераспознанным. Также довольно часто выявленная при осмотре гиперплазия не подтверждается на УЗИ. В среднем ошибка в измерениях размеров достигает 40 %. Стандартом для диагностики считают инструментальную методику – УЗИ. Хотя и эта технология все-таки довольно субъективна.
Диффузно узловой зоб мкб 10 что это такое
Для того чтобы разобраться, какой имеет диффузно узловой зоб код по мкб 10 и что он означает, нужно разобраться, что представляет собой обозначение «мкб 10». Расшифровывается она как «международная классификация болезней» и является нормативным документом, задачей которого является объединение методических подходов и сопоставление материалов среди врачей всего мира. То есть, говоря простым языком, это международная классификация всех известных заболеваний. А цифра 10 указывает версию пересмотра этой классификации, на данный момент она 10-я. И диффузно узловой зоб как патология относится к IV классу, включающему заболевания эндокринной системы, состояния нарушения обменных процессов и пищеварения, которые имеют буквенно-цифровые коды от Е00 до Е90. Заболевания именно щитовидки занимают позиции с Е00 по Е07.
Классификация
Если говорить про диффузно узловой зоб, следует помнить, что классификация по мкб 10 объединяет в группу различные патологии щитовидки, которые различаются как по причинам появления, так и по морфологии. Это и узловые новообразования в тканях щитовидной железы (одноузловые и многоузловые), и патологическое разрастание ее тканей вследствие дисфункции, а также смешанные формы и клинические синдромы, связанные с заболеваниями эндокринного органа.
Морфология болезней позволяет выделить следующие типы: диффузный, узловой и диффузно узловой зоб.
Одним из изменений, внесенных 10 пересмотром в мкб, стала классификация патологий щитовидной железы не только по морфологическим признакам, но и по причинам появления.
Таким образом, выделяются следующие виды зоба:
- эндемического происхождения вследствие йододефицита;
- эутиреоидный или нетоксический;
- тиреотоксикозные состояния.
Примеры классификации заболеваний щитовидной железы по мкб 10
К примеру, если рассматривать возникший вследствие йододефицита, эндемический зоб мкб 10 присвоен ему код Е01. Официальная формулировка звучит следующим образом: «Болезни щитовидной железы, связанные с йодной недостаточностью и сходные состояния». Так как данная группа объединяет диффузные и узловые формы эндемического зоба, а также их смешанные формы, диффузно узловой зоб можно отнести к данному коду международной классификации, но только вид, развившийся вследствие недостатка йода.
Код мкб 10 Е04 подразумевает спорадические нетоксические формы зоба. Сюда относятся как диффузные его виды, так и узловые — один узел или множество. То есть диффузно узловой зоб, имеющий в качестве причины не йододефицит, а например, генетическую предрасположенность к дисфункции щитовидной железы, можно «маркировать» буквенно-цифровым кодом Е04.
Если обратить внимание на группу заболеваний под кодом мкб Е05, основным понятием этих патологий будет тиреотоксикоз. Тиреотоксикозом называют состояние, при котором происходит токсическое отравление организма вследствие избытка тиреоидных гормонов в крови, например, аденома щитовидной железы. Основными причинами таких процессов являются токсические виды зоба: диффузный токсический зоб, узловой токсический зоб (одно- и многоузловой) и смешанная их форма
Так что токсический вид диффузно узлового зоба относится именно к группе Е05
Основными причинами таких процессов являются токсические виды зоба: диффузный токсический зоб, узловой токсический зоб (одно- и многоузловой) и смешанная их форма. Так что токсический вид диффузно узлового зоба относится именно к группе Е05.
Однако не всегда удается наблюдаться у одного врача. Бывают случаи, когда возникает необходимость переехать в другой город или страну. Или появляется возможность продолжить лечение в зарубежной клинике у более опытных специалистов. Да и врачам нужно обмениваться данными исследований и лабораторных испытаний
Именно в таких случаях ощущается важность и полезность такого документа, как мкб 10. Благодаря ему стираются границы между врачами разных стран, что, естественно, экономит как время, так и ресурсы. А время, как известно, очень дорого
А время, как известно, очень дорого.
Диагностика
Проблемами эндокринной системы занимается врач-эндокринолог, к которому необходимо обращаться сразу при обнаружении подозрительных симптомов. Человек может заметить, что его шея изменилась с одной или обеих сторон. Диагностика гиперплазии начинается с осмотра пациента, проводится пальпация шеи на предмет припухлости щитовидной железы.
Если заболевание находится на ранних стадиях, диагностировать увеличенную железу можно только на ультразвуковом исследовании. На УЗИ оценивается состояние перешейка во время глотания, его левой и правой доли, вне зависимости от того, какая из частей органа увеличилась в диаметре.
Если заболевание находится на ранних стадиях, диагностировать увеличенную железу можно только на ультразвуковом исследовании.
Во время исследования изучаются эхопризнаки органа в частях левой доли и правой. Для подтверждения первичного диагноза и получения полной картины состояния щитовидной железы проводится ряд медицинских анализов, например, анализ на гормоны, чтобы выявить, какие вещества вырабатываются в недостаточном количестве. При незначительном отклонении от нормы, когда болезнь находится на 1-2 стадии развития, требуется регулярное прохождение ультразвукового исследования для отслеживания динамики состояния органа.
Формы гиперплазии и различия между ними
Содержание происходящих в щитовидке изменений формирует варианты данного заболевания. Всего насчитывается три вида:
- Диффузная гиперплазия охватывает всю щитовидку целиком, обеспечивая ее равномерное увеличение;
- Очаговая, или узловая гиперплазия формирует рост одного или нескольких участков железы, образуя шишки, или так называемые узлы;
- Диффузно-очаговая гиперплазия выражена обеими формами. То есть, на фоне общего увеличения щитовидки на ней образуются выраженные шишки, припухлости отдельных участков железы.
Щитовидная железа – симметричный орган. Поэтому пролиферация (разрастание тканей) щитовидной железы может быть
- Односторонней;
- двухсторонней.
Выраженность патологии также имеет три стадии.
- Первая стадия – начальная. Она протекает бессимптомно и может быть обнаружена только с помощью УЗИ. На данной стадии лечение не назначается, но врач дает пациентке профилактические рекомендации, замедляющие рост, определяет график профилактических осмотров.
- На второй стадии железа прощупывается при пальпации, но ощутимого дискомфорта пациент не испытывает. В этом состоянии гиперплазия признается умеренной и требует профилактических мероприятий. Это самый распространенный вид гиперплазии железы.
- Третья стадия – самая опасная. В работе железы наблюдаются серьезные отклонения, сама щитовидка становится заметной невооруженным глазом. На данной стадии болезни, кроме наблюдения, требуется лечение. Рассматривается возможность злокачественного новообразования.
Несмотря на то, что диффузная гиперплазия щитовидной железы в умеренной стадии не беспокоит пациента, относиться к этому равнодушно нельзя. Болезнь нуждается в профилактических осмотрах и лечении, чтобы не допустить перехода в злокачественную форму. Но не только злокачественными новообразованиями опасна гиперплазия щитовидной железы. Недостаток йода в организме и увеличение органа приводят:
- к дисбалансу половых гормонов, и, как следствие, к бесплодию и раннему климаксу;
- сахарному диабету и другим эндокринным нарушениям.
Поэтому столь важно проведение профилактики данного заболевания
Чем опасна узловая гиперплазия щитовидки
Щитовидная железа человека несет ответственность за нормальное функционирование организма.
К сожалению, похвастаться бесперебойной работой эндокринного органа могут не все, — заболевания щитовидки диагностируются все чаще, и одной из таких патологий является гиперплазия.
Описание заболевания
Гиперплазия железы — это патологические изменения в органе, которые привели к его увеличению, в связи с чем возникли сбои в работе эндокринной системы и произошло нарушение его нормальных функций.
Существует несколько видов гиперплазии:
- Диффузная
- Узловая
- Диффузно-узловая
Остановимся подробнее на узловом виде увеличения эндокринного органа.
Итак, при узловой гиперплазии диагностируются единичные и множественные узлы (новообразования) в щитовидной железе. Обычно эти узлы имеют твердую консистенцию, поэтому являются достаточно плотными при пальпации.
Их формирование взаимосвязано с неравномерным ростом тканей железы.
Узлы могут поражать орган как частично, так и полностью.
Кстати, специалисты уверены, что узловые изменения в железе есть у каждого второго человека в мире, они являются самой распространенной проблемой в эндокринологии, что обусловлено ухудшением экологических факторов, йоддефицитом и высокими стрессовыми факторами в современном обществе.
Причины болезни
Щитовидная железа начинает увеличиваться в объеме на фоне повышения выработки тиреотропных гормонов, оказывающих непосредственное влияние на эндокринный орган, — то есть они контролируют его работу.
Гипофиз, усиленно стимулирующий деятельность щитовидки, своими действиями приводит к тому, что клетки железы начинают свой патологический рост.
Причины гормональных нарушений, провоцирующих развитие узловой гиперплазии, могут быть разными, перечислим основные из них:
- дефицит йода в организме, приводящий к недостаточной продукции тиреотропных гормонов;
- генетические гормональные нарушения;
- иммунные и аутоиммунные заболевания;
- узловой коллоидный зоб;
- аденома гипофиза;
- злокачественный процесс в железе;
- застойные явления крови и лимфы в области железы, например связанные с атеросклерозом сосудов, отвечающих за отток продуктов обмена из органа;
- облучение организма, особенно в детском возрасте;
- негативное воздействие гормоносодержащих препаратов, например оральных контрацептивов;
- трудовая деятельность, связанная с вредными условиями труда;
- неблагополучие окружающей среды;
- отравление организма сильными токсинами;
- ухудшение иммунной защиты;
- стрессы, черепно-мозговые и психические травмы.
Диагностика
Если узловые изменения достигли значительных размеров, патология легко выявляется не только пальпаторным методом, но и при визуальном осмотре больного.
Лабораторные и инструментальные диагностические методы, как правило, подтверждают предположения врача — в анализах повышено количество тиреотропных гормонов и снижен уровень гормонов, продуцируемых щитовидной железой.
Также назначается УЗИ-диагностика, радиоизотопное исследование и тонкоигольная биопсия узловых изменений для определения характера новообразований.
Лечение узловой гиперплазии
После того, как будет обнаружена причина узловых изменений и подтвержден диагноз гиперплазии, пациенту назначается лечение, характер которого зависит от характера заболевания.
В большинстве случаев врач выписывает гормонозаместительную терапию, основанную на приеме синтезированных гормонов, необходимых для нормализации функций эндокринного органа и прекращения роста узловой гиперплазии.
После резекции железы образцы патологических узловых изменений следует направить на гистологическое исследование, чтобы подтвердить изначально поставленный диагноз.
Кроме того, хирургическое лечение можно заменить терапией радиоактивным йодом и этаноловой склеротерапией.
Эти методы чаще практикуются в случае множественной узловой гиперплазии железы.
Профилактика
С профилактической целью для предупреждения заболевания назначается ежедневный прием йодсодержащих препаратов в оптимальной дозировке и коррекция питания, максимально направленная на восполнение йододефицита в организме.
Дозировку препаратов йода должен рассчитывать специалист с учетом следующих показателей: возраст пациента, особенности его место проживания, наличие эндокринных нарушений и патологий щитовидной железы.
По стандартным дозировкам, рекомендованным ВОЗ, препараты йода должны приниматься в следующем ежесуточном режиме:
- Дети — 100 мкг/сутки,
- Взрослые — 200 мкг,
- Беременные и кормящие — 250 мкг.
Симптомы заболевания
Сразу заподозрить патологию сложно, слишком мало признаков, которые могут на нее указывать.
Масса железы увеличивается постепенно, появляются симптомы:
- боль в шее;
- дисфония;
- гипертония;
- эпизоды нервозности;
- повышенная возбудимость;
- хронический запор и понос;
- затруднение дыхания;
- кашель;
- изменение веса;
- затруднение глотания;
- потливость;
- краснота лица.
Щитовидная железа расположена поверх трахеи. Гормон тироксин регулирует метаболическую активность организма, его можно сравнить с педалью газа на автомобиле. Слишком большая его концентрация ускоряет обменные процессы, вызывая потерю веса, раздражительность, повышение температуры тела и нервозность.
Если тироксина мало, метаболизм замедляется. Голос становится глуше, увеличивается вес, появляются отеки. У детей замедлен рост и умственное развитие. При обоих процессах отмечают сухую кожу, ухудшение состояния волос, функций кишечника и нарушение менструации.
Любопытно, что при увеличении щитовидной железы она производит мало гормонов или слишком много.
Что нужно знать о гиперплазии щитовидной железы?
Гиперплазия щитовидной железы, или зоб, – патологическое разрастание ткани органа, вызванное ускоренным делением клеток. Различают две формы болезни – диффузную и узловую.
В первом случае доли увеличиваются симметрично, а во втором образуются единичные или множественные узлы.
Гиперплазия носит компенсаторный характер, то есть возникает в ответ на дисфункцию органа или негативное воздействие внешних факторов.
Почему развивается гиперплазия щитовидки
Гиперплазия (увеличение) щитовидной железы провоцируется разрастанием тироцитов – фолликулярных клеток, вырабатывающих йодсодержащие гормоны. Гиперплазия вторична, поскольку возникает как реакция на изменения в организме. Разрастание щитовидки наблюдается при многих заболеваниях:
- врожденных эндокринных патологиях;
- йододефицитных состояниях;
- аутоиммунных нарушениях;
- опухолях гипоталамуса или гипофиза;
- генетических аномалиях;
- вторичных иммунодефицитах.
В 70% случаев гиперплазия щитовидки вызвана дефицитом йода. Из-за этого уменьшается синтез йодсодержащих гормонов – тироксина, трийодтиронина. Для захвата большего количества йода из крови щитовидные доли начинают увеличиваться в размерах. Таким образом организм пытается компенсировать йододефицит и усилить синтез недостающих гормонов.
Нередко причиной гиперплазии становятся злокачественные образования в гипофизе. Он вырабатывает тиреотропин (ТТГ), который угнетает или усиливает секреторную активность щитовидной железы. Если тироксина вырабатывается недостаточно, это указывает на увеличение уровня ТТГ. Чтобы нормализовать гормональный фон, клетки щитовидки начинают делиться с большей скоростью.
Если причины патологии выяснить не удается, диагностируют идиопатическую гиперплазию. Согласно практическим наблюдениям, она чаще встречается у лиц с хроническими воспалительными болезнями. В группу риска входят люди, близкие родственники которых страдали онкопатологиями.
Гиперплазия щитовидной железы у маленьких детей часто указывает на врожденный гипотиреоз. Несвоевременное лечение чревато задержкой интеллектуального и физического развития.
Чрезмерное деление фолликулярных клеток органа провоцируют неблагоприятные факторы:
- злоупотребление алкоголем;
- радиационное облучение;
- витаминная и минеральная недостаточность;
- неблагоприятная экологическая обстановка;
- хроническое отравление организма;
- употребление канцерогенных продуктов.
Гиперплазия органа часто возникает при длительном приеме некоторых лекарств – противосудорожных таблеток, антидепрессантов, нейролептиков, гормональных контрацептивов. Разрастание в 2.5-4 раза чаще встречается у женщин во время беременности и после 65 лет в период постменопаузы.
Классификация
В зависимости от особенностей течения болезни различают формы гиперплазии щитовидки:
- Диффузная – увеличение размеров и количества тироцитов по всей площади органа или в одной его доле. В 86% случаев возникает на фоне других болезней – эндемического зоба, гормонозависимых опухолей, инфекционного воспаления железы, иммунодефицита и т.д. Гиперплазия одной из щитовидных долей возникает при недостатке в организме йода, селена, меди, цинка.
- Узловая – образование в железе множественных уплотнений из тироцитов. Встречается в 50% случаев гиперплазии щитовидки. Узелки склонны к озлокачествлению, поэтому узловая гиперплазия требует своевременного лечения.
- Диффузно-узловая – равномерное разрастание щитовидных тканей с образованием в их толще узелков. Часто диффузный рост органа прекращается, в то время как уплотнения только увеличиваются в размерах.
Если при узловом зобе в щитовидных долях возникают воспалительные очаги, в 90% случаев это указывает на подострый или аутоиммунный тиреоидит.
У пожилых людей болезнь становится одним из проявлений возрастной дегенерации органа. У 45% женщин детородного возраста разрастание щитовидной ткани сочетается с миомой матки. Поэтому при обнаружении гинекологических болезней пациенткам советуют сделать УЗИ щитовидки.
Симптомы заболевания
Продолжительный период болезнь протекает малосимптомно, не вызывая выраженных гормональных изменений. При сильной гиперплазии появляются признаки:
Сложности с глотанием и дыханием. Разросшийся орган начинает сдавливать пищевод и трахею. Возникают жалобы на ощущение комка в горле, затрудненное глотание, дыхательную недостаточность. Сначала признаки зоба проявляются только после избыточных физических нагрузок. Со временем симптоматика нарастает, доставляя дискомфорт даже в состоянии покоя.
Как эта дисфункция проявляется у детей?
Щитовидная железа у детей — гиперплазия диагностируется по другому. Связано это с тем, что для растущего организма иные маркеры служат нормой
Родителям нужно обращать внимание особенность развития этого расстройства, недуг может отразиться различными признаками и привести к заторможенности в развитии различных органов и мышления
При постановке диагноза ребенку должны быть учтены такие факторы:
- возраст;
- успеваемость на школьных занятиях;
- соответствие нормам развития физического и интеллектуального;
- поведение со сверстниками.
У детей норма уровня ТТГ отличается от нормы взрослого человека, поэтому не стоит приравнивать одно к другому. Показатель гормона, который для взрослого является критическим, для ребенка определенного возраста это считается нормой.
Диагностика заболевания у детей отличается от взрослых
Для каждого возраста ребенка есть определенный показатель максимального объема щитовидной железы и уровня выработки гормона.
Заключение
Нарушение железистой функции ведет к большому количеству заболеваний. В следствии недостатка гормона Т4, под удар попадают не только дыхательные пути, но и сердце. А это может привести к летальному исходу.
Не стоит надеяться на чудо и ждать пока проблема пройдет сама собой или при помощи народных методов. Если начать лечение на ранней стадии – гормональные препараты успешно справятся со своей задачей. Но чем больше опухоль, тем сложнее ее устранить и избежать рецидива.
Доверяйте своему лечащему врачу, выбранный метод обсуждайте для устранения сомнений. Но главное помните – грамотное лечение начальных стадий может восстановить пациента за 3-6 месяцев. Надейтесь на лучшее, но и не пренебрегайте операционными способами при необходимости. Патологии щитовидной железы – не шутки.
Мне нравитсяНе нравится