Делириозный синдром: виды, симптомы, причины и лечение
Содержание:
Причины возникновения
Делирий возникает в ситуациях декомпенсации мозговых функций, происходящего на фоне нарушения метаболизма. Его можно сравнить с острой почечной или печеночной недостаточностью. Является обратимым психическим расстройством. В среднем в популяции эта патология возникает примерно у 0,4% населения. Пациенты от 55 лет страдают патологий чаще. Она выявляется у 1,1% лиц.
В настоящий момент под делирием подразумевается не только появление галлюцинаций, но также кома, оглушение, сопор. В зависимости от общего состояния пациента и провоцирующего заболевания может проявляться в виде разовой атаки или доходить до стадии глубоких нарушений, при которых способна формироваться сложная система бреда.
Выявляются три ведущих причины:
- обусловленные соматической патологией состояния, возникающие, например, после оперативного вмешательства, инфекционных заболеваниях, которые сопровождаются повышенным уровнем гипотермии;
- неврологические нарушения, происходящие в случае заболевания энцефалитом, менингитом, туберкулезном менингите, поражениях головного мозга опухолевого, сосудистого или травматического характера;
- хронические и острые интоксикации.
Отдельно в медицинской практике выделяются две большие группы:
- патологии, вызванные наркологическим или алкогольным опьянением;
- не вызванные алкоголем и психоактивными веществами.
Стадии развития
Часто болезнь имеет непрерывное течение – клинические проявления алкогольного делирия постепенно нарастают, достигая пика завершающей стадии. В 10% случаев возникает 2-3 приступа, развивающихся с промежутком в сутки. Обострение завершается резко, после длительного сна. В редких случаях симптомы делирия при алкоголизме III степени (самой тяжелой) исчезают постепенно. Классический АлД длится 2-8 суток. В 5% случаев он продолжается больше недели.
Первая стадия характеризуется резкой сменой настроения – от эйфории до уныния. Речь сохраняется живой и быстрой. Наблюдается раздражительность. Сон становится поверхностным и сопровождается тревожными переживаниями.
На второй стадии в момент засыпания больной видит и слышит галлюцинации. После сна ему сложно отличить реальное от увиденного в сновидении.
Когда алкогольный делирий развивается в третью стадию, появляется бессонница, сопровождаемая устойчивыми галлюцинациями. Больным мерещатся мелкие несуществующие животные или реальные звери внушительных размеров. В большинстве случаев человек испытывает тактильные ощущения (к примеру, ползания по телу мелких насекомых).
Основное отличие АлД – повышенная внушаемость. Создавая образы со слов окружающих, зависимый видит несуществующие предметы или слышит звуки. При разговоре с реальным собеседником психотические галлюцинации отступают. Когда третья стадия заканчивается, пациент испытывает колебания настроения, вспоминает пережитые галлюцинации.
Делирий – отклонение психики, развивающееся постепенно. Для каждой стадии заболевания характерны свои особые признаки:
Первая стадия не всегда замечается окружающими и самим пациентом. Наблюдаются только предвестники заболевания, предделириозные симптомы. Человек становится более разговорчивым, переживает яркие воспоминания о прошлом, мыслит неожиданными ассоциациями. Уровень критичности мышления снижается, нарушаются ориентировки. В этот период нередко происходят нарушения сна, сбивается режим сна и бодрствования. Если человек спит, то очень легко просыпается. Характерны яркие, очень «реальные», правдоподобные сновидения. На второй стадии нарастают нарушение внимания, трудности с концентрацией, трезвым восприятием реальности. Человеку становится трудно ориентироваться во времени. Появляются первые предвестники галлюцинаций – зрительные иллюзии. Причем при попытке присмотреться к кажущемуся явлению оно не рассеивается, а становится отчетливее. Нарастает страх от привидевшихся опасностей. Третья стадия характеризуется началом настоящих галлюцинаций
Внимание больного переключается на эти видения. Чаще всего это зрительные образы, но могут быть слуховые, осязательные ощущения
Поведение человека начинает подчиняться этой дополненной (или параллельной) реальности. Он может лежать в постели и рвать постельное белье, перемещаться в панике, стряхивать с себя кажущихся насекомых, баррикадировать вход в жилище. В такие минуты больной может быть опасен как для окружающих, так и для себя самого в силу неадекватных поступков. В их числе – применение физической силы, агрессия, выход на оживленную проезжую часть, выпрыгивание из окна любого этажа и т.п. Вести диалог с человеком, находящимся в таком состоянии, крайне тяжело. Он перестает ориентироваться в пространстве, с трудом определяет свое местоположение. Характерны также трудности с засыпанием, сдвиг режима сна с ночи на утро.
Диагностика делирия
Диагноз выставляют на основании анамнеза и характерных клинических проявлений. Даже если делирий обусловлен соматической патологией, назначают консультацию специалиста в области психиатрии . Психиатр осуществляет дифференциальную диагностику, оценивает психическое состояние пациента до начала болезни (может потребоваться беседа с родственниками), его способность принимать решения (необходимо в случаях, когда нужно получить согласие на госпитализацию или операцию) и степень опасности больного для себя и окружающих.
Дифференциальный диагноз проводят с другими психическими расстройствами. У пожилых людей делирий нередко сочетается с деменцией , однако эти два расстройства обычно легко разграничить. Для делирия характерно острое начало, наличие люцидных промежутков, суточные колебания уровня сознания, нарушения восприятия, мышления, памяти, внимания и ориентировки в окружающем. Для деменции – постепенное начало, оскудение мышления и отсутствие изменений уровня сознания.
Иногда делирий приходится дифференцировать с адаптационными реакциями на тяжелую травмирующую ситуацию или на сообщение о неизлечимой болезни. Нередко возникают трудности при различении стертых форм делирия и депрессивного расстройства. Определяющими критериями при постановке диагноза депрессия становятся стертое начало, преобладание аффективных нарушений, отсутствие иллюзий и галлюцинаций. Начальный этап делирия и периоды возбуждения в разгар болезни порой напоминают ажитированную депрессию, тревожное расстройство или маниакальную фазу биполярного аффективного расстройства . Дифференциальную диагностику проводят с учетом наличия или отсутствия галлюцинаций и люцидных промежутков, характера когнитивных нарушений и других симптомов.
Лечение делирия начинается с создания правильной психологической обстановки (терапия средой). Оптимальным вариантом является размещение больного в одноместной палате с неярким освещением. Друзьям и родственникам рекомендуют как можно чаще посещать пациента – знакомые лица снижают уровень стресса и помогают лучше ориентироваться в окружающей обстановке. Еще одним способом улучшить ориентировку в месте и времени являются упоминания о том, где находится больной, какой сегодня день недели, какие события происходили в течение этого дня и т. п.
При выборе медикаментозной терапии по возможности исключают лекарственные средства, усугубляющие расстройства сознания. Если использование подобных препаратов необходимо для лечения основного заболевания, выбирают средство с наиболее мягким действием. Для устранения возбуждения назначают галоперидол или другие нейролептики. Вначале препарат вводят парентерально, после устранения возбуждения переходят на пероральный прием.
В некоторых случаях применяют хлорпромазин, однако его использование ограничено из-за возможного седативного, гипотензивного и гепатотоксического действия. При белой горячке хлопромазин противопоказан из-за высокой вероятности развития эпилептиформных припадков. Для улучшения сна на ночь назначают диазепам, триазолам и другие препараты из группы бензодиазепинов. При алкогольном делирии осуществляют детоксикацию , вводят ноотропы и витамины, проводят мероприятия по нормализации водно-солевого и кислотно-щелочного баланса, восстановлению деятельности всех органов и систем.
Стадии развития делирия
На поздних стадиях заболевания выйти самостоятельно из алкогольного психоза практические невозможно, данное состояние требует медицинской помощи. Существует несколько этапов заболевания, которые имеют специфическую характеристику. Схема терапии назначается с учетом состояния больного, поэтому это важный диагностический момент. Ниже описаны основные стадии развития алкогольного психоза (делирия).
Начальная
На первой стадии отмечают характерные нарушения эмоционального состояния человека. Оно быстро меняется, на смену беспокойству и тревоге сразу же приходит приподнятое настроение, эйфория, затем может наступить уныние, подавленность. Мимика и речь больного остаются живыми, поэтому человека просто похож на обеспокоенного и взвинченного. Для этой стадии характерны следующие проявления:
- Любые раздражители вызывают острую реакцию: запахи, звук, вспышки света.
- Больной будет рассказывать о ярких воспоминаниях, образах, которые всплывают в его сознании.
- Отмечаются отрывочные зрительные, слуховые галлюцинации.
- Ночью человек ощущает выраженную тревогу, часто просыпается, сон поверхностный.
Стадия появления иллюзий
Это стадия совершившегося делирия, когда все симптомы болезни становятся более яркими. Отмечаются следующие признаки алкогольного психоза:
- Полноценные зрительные галлюцинации, добавляются слуховые и тактильные, в некоторых случаях даже тепловые, обонятельные и вкусовые.
- Человеку чудится, что его пытаются убить, его кто-то преследует.
- Зрительный бред проявляется в виде пауков, мошек, летающей по комнате паутине, иногда появляются образы умерших близких людей.
- Человек ощущает, как по коже ползают крысы, змеи, мелкие насекомые – это тактильные галлюцинации.
- Вышеописанный симптом приводит к повышению температуры тела, ЧСС, артериального давления.
- Если у больного присутствуют сопутствующие патологии, к примеру, депрессия, тяжелая травма, ранее перенесенный делирий, то вторая стадия быстро переходит в третью.
Истинный галлюцинаторный делирий
Это финальная стадия заболевания, которая требует стационарного лечения. Для терапии используются медикаментозные и физиотерапевтические методы. Истинный делирий обладает следующими симптомами:
- Пациент перестает адекватно реагировать на внешние команды, речь несвязная и тихая.
- Наблюдается снижение на 20% по отношению к норме артериального давления.
- Происходят частые судороги, зрачки расширены, дыхание прерывистое, по всему телу проходит дрожь.
- Мышцы затылка перестают деформироваться.
- В тяжелых случаях больной впадает в кому, может произойти отек мозговой ткани, что приводит к летальному исходу.
- Происходит безвозвратное нарушение функционирования многих внутренних органов.
Делирий: виды, симптомы и лечение
Делирий является одним из самых часто встречающихся видов помрачения сознания.
Это преходящее психическое расстройство имеет экзогенную природу и развивается вследствие функциональных нарушений работы головного мозга на фоне тяжелых интоксикаций и заболеваний.
Поэтому лечение делирия направлено не только на купирование основных психотических симптомов, но и на коррекцию первичных нарушений.
Этиология и патогенез
Причиной развития делириозного состояния является нейрональная дисфункция, связанная с гипоксией, дисметаболическим и токсическим поражением нервной ткани.
В этот процесс вовлекается кора головного мозга и основные подкорковые образования.
Причем в основе патогенеза лежат не структурные изменения, а дисбаланс нейромедиаторов, замедление работы нейронов и скорости межнейрональной передачи.
Состояния, которые чаще всего способствуют развитию делирия:
- гипоксия головного мозга вследствие поражения церебральных сосудов среднего и мелкого калибра, при декомпенсации сердечно-сосудистых заболеваний;
- системные инфекции, особенно сопровождающиеся лихорадкой и выраженной общей интоксикацией;
- инфекции центральной нервной системы, при этом ключевыми моментами патогенеза является набухание нервной ткани и токсическое поражение церебральных сосудов;
- абстинентный синдром при наркотической и алкогольной зависимости;
- экзогенные интоксикации неалкогольного генеза, в том числе вызванные приемом психотропных и непсихотропных лекарственных препаратов и их комбинацией;
- хроническая ишемическая болезнь головного мозга в стадии декомпенсации;
- декомпенсация тяжелых сердечно-сосудистых заболеваний и другой соматической патологии;
- послеоперационный период, особенно в случае применения общей анестезии;
- тяжелые эндокринопатии.
Предрасполагающими факторами являются пожилой возраст, обезвоживание, наличие комплекса хронических заболеваний, необходимость одновременного приема различных препаратов, общая ослабленность пациента. Но при наличии тяжело протекающих инфекций делирий может развиться и у ранее здорового человека.
Симптомы делирия
Начало делирия острое. Развернутой клинической картине предшествует продромальный период. Первые симптомы появляются на фоне усугубления основного соматического заболевания, по мере приближения к критической точке инфекционного процесса, через несколько часов или дней после резкой отмены алкоголя. Основное место в клинической картине занимают галлюцинации, бред, эмоциональные и когнитивные нарушения, сопровождающиеся повышенной потливостью, мышечной слабостью, перепадами температуры и артериального давления, учащением пульса, неустойчивостью походки и дрожанием конечностей.
В продромальном периоде отмечается беспокойство, раздражительность, трудности при попытке сосредоточиться, нарушения сна и аппетита. Пациенты с тяжело переносят яркий свет и громкие звуки, с трудом засыпают, по ночам их мучают кошмары. При засыпании нередко возникают гипнагогические галлюцинации. В дневное время возможны отдельные эпизоды нарушения восприятия действительности, проявляющиеся в виде отрешенности или неуместных реплик.
В последующем нарушения сознания становятся постоянными, более явными. Отмечается определенная цикличность: днем сознание больных несколько проясняется, возможны люцидные промежутки (периоды просветления с адекватным восприятием окружающей действительности), вечером и в ночное время наблюдается усиление симптоматики
Расстройства сознания проявляются затруднениями при попытке сконцентрировать внимание и дезориентацией в месте и времени. При этом пациент нормально ориентируется в собственной личности: помнит свое имя, возраст, профессию и семейное положение
Постоянными признаками делирия являются иллюзии и истинные галлюцинации. Иллюзии – своеобразное искажение реальности, необычное восприятие обычных сигналов из внешнего мира. Например, в трещине на стене больной видит змею, а шум дождя за окном воспринимает, как звуки восстания. В отличие от иллюзий, галлюцинации возникают «на пустом месте», без толчка извне и могут иметь очень сложный характер, от широко известных «зеленых человечков» до реалистичных, но несуществующих фигур, например, посторонней женщины, которая якобы моется в ванной. Сознание больного творчески перемешивает реальную обстановку с иллюзиями и галлюцинациями, однако реальные события и предметы пациент почти не замечает.
Бред связан с содержанием галлюцинаций, при этом степень его структурированности может сильно варьировать, от одиночных несвязных высказываний до стройной псевдологичной системы. Обычно наблюдается бред преследования или отношения. Эмоциональные нарушения определяются содержанием бреда и галлюцинаций. Превалирует страх, порой – всеобъемлющий, сопровождаемый учащением дыхания, дрожью и напряжением мышц. Страх растет по мере усиления помрачения сознания и достигает максимума в ночное время. Во время делирия нарушается кратковременная память и непосредственное запоминание. При этом долговременная память почти не страдает.
Делирий продолжается от нескольких дней до нескольких недель. Признаком, свидетельствующим об окончании делирия, является спокойный крепкий сон. Люцидные промежутки постепенно становятся более длинными, нарушения сознания – менее глубокими. В большинстве случаев в исходе наблюдается полное выздоровление, в отдельных случаях делирий заканчивается смертью пациента. После выхода из делирия возникает частичная амнезия , воспоминания о пережитом смутные, неопределенные, отрывочные, напоминающие кошмарные сны.
Выраженность клинической симптоматики может существенно варьировать не только у разных пациентов, но и у одного больного. Иногда обнаруживаются отдельные признаки делирия, иногда наблюдается развернутая клиническая картина. В легких случаях иллюзии и галлюцинации фрагментарны или практически не выражены, отмечаются лишь отдельные периоды легкого помутнения сознания, сопровождающиеся рассеянностью, затруднением контакта с окружающими и бессвязными высказываниями.
Течение болезни
В большинстве случаев алкогольный делирий внезапно начинается очень бурными явлениями и быстро достигает своего полного развития. Он продолжается 3-9 дней, протекает нередко с колебаниями в интенсивности симптомов. В типических случаях бред оканчивается сном, длящимся 12-24 часа, после чего больные просыпаются с совершенно ясным сознанием и ориентировкой. В течение бреда больные плохо питаются, часто совершенно отказываются от еды и питья; после болезни появляется довольно хороший аппетит.
В редких случаях болезнь принимает несколько более затяжное течение. Проходит несколько недель, иногда с ремиссиями, пока больные совершенно не освободятся от оставшихся ложных представлений и не обнаружат вполне сознательного отношения к своей болезни. Встречаются также абортивные случаи.
Исходом алкогольного делирия в случаях с обычным течением является выздоровление, относящееся, конечно, только к приступу бреда, а не к хроническому алкоголизму вообще. В определенном числе случаев заболевание оканчивается смертью. Иногда алкогольный делирий переходит в хроническую душевную болезнь, например в Корсаковский психоз, или постепенно переходит во вторичное слабоумие.
Возвраты болезни наблюдаются очень часто, так как после окончания бреда остаётся хронический алкоголизм и лишь в редких случаях больной алкоголизмом человек после подобного приступа бросает пить.
Алкогольный делирий
Алкогольный делирий – это состояние возникающее в момент отмены алкоголя, для которого характерно буквально трясущееся помрачение.
Алкогольный делирий появляется на II—III стадии алкоголизма, а также в период прекращения пьянства. Для него характерен бред, галлюцинации, озноб, повышение температуры. Галлюцинации представляют угрожающий характер и предстают перед человеком в образе опасных, мелких существ (черти, насекомые). Прогнозы благоприятные, зачастую наступает выздоровление. Опасность представляют самоповреждения.
Характерной особенностью является то, что алкогольный делирий редко развивается после опьянения. Зачастую его развитие наступает на пятые сутки после отмены принятия алкоголя и спустя пять лет после систематического употребления алкоголя. Заболеванию подвержены лица, страдающие хроническим алкоголизмом II—III стадии, а также после длительного запоя и после его прекращения. Лица, не страдающие хроническим алкоголизмом, меньше подвержены болезни. В группу риска попадают лица, перенесшие тяжёлые заболевания ЦНС, а также черепно-мозговые травмы. У пациентов, которые в прошлом перенесли алкогольный психоз возможно повторение алкогольного делирия после приёма алкогольных напитков.
Заболевание нуждается в наблюдении за больным, обеспечении безопасности, а также требует проведение лекарственной интенсивной терапии. При необходимости следует проводить реанимационные мероприятия.
Делирий алкогольный лечится на базе психоневрологического стационара с участием врача терапевта и реаниматолога. Существует много препаратов, однако нет единого мнения на алгоритм лечения данного состояния. Европа придерживается в лечении Клометиазола. Россия и США применяют Бензодиазепины. Побочные эффекты от них – это угнетение дыхания, кумуляция седативного эффекта. Большинство случаев в лечении алкогольного делирия сводится к внутривенной комбинированной терапии Галоперидолом или Бензодиазепинами. Одновременно с купированием психической симптоматики в лечении используются все интенсивные мероприятия, устраняющие соматические расстройства. Используя все эти препараты, следует учитывать их степень влияния на нервную систему.
Принципы лечения
Лечение находящегося в делириозном состоянии пациента должно быть комплексным. Объем проводимых мероприятий определяется с учетом этиологии и клинической картины. А при назначении лекарственных препаратов стараются избегать избыточной седации в дневное время, усугубления соматической патологии и раннего развития специфических осложнений.
Лечение делирия может включать:
- коррекцию всех имеющихся клинически значимых метаболических расстройств;
- поддержание адекватного водного баланса;
- борьбу с инфекцией и обусловленной ею интоксикацией;
- меры по стабилизации работы сердечно-сосудистой системы, снижению выраженности печеночной и почечной недостаточности;
- дезинтоксикацию и применение специфических антидотов при отравлениях;
- улучшение кровоснабжения мозга (при признаках церебральной ишемии);
- применение антипсихотических (нейролептических) препаратов для быстрого купирования большинства симптомов делирия;
- назначение средств бензодиазепинового ряда, оказывающих анксиолитическое, седативное, неспецифическое противосудорожное и гипнотическое (снотворное) действие.
Применение антипсихотических препаратов с профилактической целью в настоящее время считается нецелесообразным. Для предупреждения развертывания делирия рекомендовано своевременно корректировать соматическое состояние пациентов, принимать меры для снижения послеоперационного стресса
Важно также снижать количество внешних раздражителей и контролировать поддержание адекватного режима сон-бодрствование
Сам делирий не является угрожающим жизни состоянием, но его развитие нередко служит признаком выраженной декомпенсации тяжелой соматоневрологической патологии, что требует особого внимания к такому пациенту.
Причины делирия
Делирий достаточно полиэтиологическое состояние, насчитывая в своих причинах очень много патологий. Для упрощения классифицирования удобнее всего подразделять причины на подгруппы.
Соматическая патология, особенно провоцирующая серьезные интоксикации способна привести к этому неприятному состоянию. Инфекционные болезни, особенно сопровождаемые лихорадкой, могут стать провокацией. Брюшной тиф, имеющий фекально-оральный способ заражения и вызывающий гектические скачки температуры. Заболевания из разряда острых респираторных, особенно грипп, так как при нем самая высокая степень интоксикации. Пневмония также достаточно распространенная причина, похожий случай даже описан в стихе Гете «Лесной царь». Стрептококковая инфекция, в частности вызванная группой А, ревматизм, септицемия, бешиха. Тяжелые протозойные заболевания, распространенные в жарких странах, например малярия, которая сопровождается повреждением эритроцитов. Гепатиты, особенно с прогрессированием до печеночной недостаточности также служат причиной. СПИД и тяжелые иммунодефициты также в группе риска. Недостаточность внутренних органов: почечная, сердечная и даже острая патология: инфаркты, инсульты способны усугубиться такой симптоматикой. Вся острая хирургическая патология: аппендицит, перитонит, непроходимость кишечника, а также острые гинекологические состояния осложняют эти симптомы. Такая проблема возможна и в послеоперационном состоянии, особенно если пациент переживал гипоксию, ведь токсины от такого накапливаются.
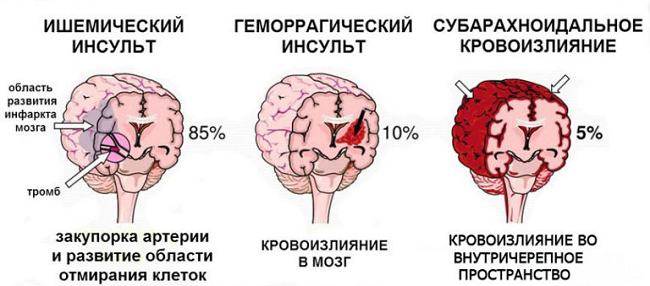
Неврологическая патология также весьма часто созвучна в контексте делирия. Так, при герпетическом энцефалите наблюдаются данные характерные нарушения. Нередко и бактериальные менингиты, вирусные менингоэнцефалиты, туберкулез тоже ведут к выраженной неврологической симптоматики с включениями делирия. Опасными могут стать менингококки, реже другая кокковая флора. Туберкулез, поражая нервную систему, диагностируется с трудом и вызывает много изменений на организменном уровне. Это патовое состояние может осложнять ветряную оспу, цитомегаловирус и Епштейна-Барр вирус. Разнообразные гематомы, кровоизлияния, в частности субарахноидальные, а также геморрагический инсульт. Неопластические процессы с размещением в головном мозге, разнообразные травмы головы, в том числе послеродовые гематомы, а также эпилепсия, сосудистая патология, аневризмы сосудов в головном мозге. При ожоговых состояниях, особенно больших площадей, также развивается интоксикационный синдром, поэтому в этих стационарах можно встретить делирий.
Делирий также является подвидом острых психозов при сосудистых деменциях после атеросклероза и гипертонической болезни. Неоплазия головного мозга, а иногда и другой локализации при осложнении раковой интоксикацией могут провоцировать состояния помрачения. В целом при выявлении такой симптоматики стоит поискать органические поражения в тканях головного мозга, ведь имеется высокая вероятность ее наличия, особенно в стволе мозга, его верхних отделах, височных долях.
Интоксикационные делирии тоже не редкость. Отравление может быть как медикаментами при наркозе, барбитуратами, передозировка снотворных, стимуляторов нервной системы, кофеина, атропина, камфары. Алкогольный делирий или наоборот белая горячка – делирий при абстиненции. Наркотики также могут становиться причиной такой грозной патологии, даже амфетамины и марихуана.
Основой патогенеза делирия становятся острые мозговые нарушения, которые приводят к неправильному метаболизму нейромедиаторов в мозге. В силу выраженных внешних и внутренних влияний все это приводит к декомпенсации мозговых функций. Нейромедиаторы чрезмерно стимулируют отдельные участки коры, поэтому в делирии человек наблюдает разнообразные образные картины, иногда слышит звуки, фразы
Это состояние очень захватывает внимание человека
Симптомы делирия

Все проявления делирия можно разделить на психические и соматические.
Основные соматические симптомы, помимо проявлений основного заболевания, следующие:
- перепады артериального давления,
- слабость,
- тремор конечностей,
- потливость,
- тошнота или рвота,
- повышенная частота сердцебиения,
- неустойчивая походка,
- колебания температуры тела.
Психические симптомы делирия гораздо разнообразнее и лучше изучены.
Галлюцинации возникают в вечерние и ночные часы или при переходе от сна к бодрствованию, в том числе ранним утром. Иногда они воспринимаются больным как продолжение кошмарных снов.
Начало делирия всегда острое, с паники и тревоги, сопровождающейся психомоторным возбуждением и описанными выше соматическими нарушениями. Больные сохраняют осознание собственной личности, однако дезориентированы в пространстве и времени. Дезориентировка во времени обычно ограничивается периодом от нескольких дней до месяца в прошлом или будущем.
Пациенты демонстрирую лёгкую внушаемость, веря всему, что им говорят окружающие или медперсонал. Так, больной может держаться за несуществующую верёвку, которую ему якобы дал врач, смотреть выключенный телевизор. Зрительные образы появляются в форме галлюцинаций, иллюзий или парейдолий.
Поведение больного во время наплыва галлюцинаций определяется их содержанием. Чаще всего это бегство, защита, борьба, поиск, нападение, характерные для профессии больного действия. Взгляд больного не фиксирован, он следит за передвижением мнимых противников и не реагирует на реальных людей и объекты. Характерен растерянный и блуждающий взгляд.
Эмоциональное состояние неустойчиво, наблюдаются резкие перепады настроения, не адекватные действительности. Бредовые идеи при делирии не систематизированы и формируются под влиянием галлюцинаций. Обычно это бред преследования, отношения, воздействия, включающий магические или фантастические элементы.
Снижение двигательной активности, появление мелких обирающих движений руками, смена внятной громкой речи бормотанием – признаки ухудшения состояния. Они свидетельствуют о переходе делирия в более тяжелые формы помрачнения сознания – аменцию или кому.