Методы лечения суставов: традиционная медицина, физкультура и народные средства
Содержание:
- Правила диагностики
- Как протестировать болевой синдром в тазобедренном суставе?
- Причины боли в колене: травмы, патологии
- Болезнь Мухи—Хаберманна
- Дистрофические суставные болезни
- Воспалительные заболевания суставов: артриты
- Причины появления боли в колене
- Искривление пальцев
- Виды лечения
- Диагностика
- Распространенность суставных заболеваний
- Профилактика
- Болезнь Бехтерева
- Лечение инфекции суставов
- Методы диагностики
- Заключение
Правила диагностики
Диагноз выставляется на основании жалоб пациента, анамнестических данных, результатов инструментальных и биохимических анализов. Наиболее информативной является рентгенография, позволяющая выявить деформацию костных структур. Для обнаружения локализации воспалительного процесса проводятся МРТ, КТ, УЗИ. Результаты этих исследований помогают оценить состояние хрящевых и мягких тканей, нервных стволов, кровеносных сосудов, связочно-сухожильного аппарата.
Биохимические анализы проводятся при подозрении на аутоиммунные заболевания, а также для их исключения. Определяется уровень С-реактивного белка, антинуклеарных антител, ревматоидного фактора.
Для установления видовой принадлежности патогенных микроорганизмов производится посев биологических образцов в питательные среды. Исследование позволяет выявить и чувствительность инфекционных агентов к препаратам.
Как протестировать болевой синдром в тазобедренном суставе?
Тазобедренный сустав – это многоосное образование суставной поверхности, сформированной из головки бедренной кости и вертлужной впадины, позволяющей осуществлять движение сустава в нескольких осевых направлениях:
- сгибать и разгибать сустав позволяет фронтальное осевое расположение;
- отведение в сторону и приведение сустава обратно возможно из-за сагиттальной оси;
- осуществлять пронацию и супинацию бедра, то есть наклоны и повороты наружу, можно благодаря вертикально расположенной оси.
Осуществление кругового вращения бедра возможно благодаря шаровидной поверхности, анатомическое строение которой напоминает шарнирный механизм.
Основная сложность клинической патологии тазобедренных суставов заключается в схожести симптоматических болевых признаков с прочими реакционными состояниями в органах жизнедеятельности, например, болевыми ощущениями в ноге, поясничной области или крестцово-подвздошном суставе.
Существует несколько простых тестов, позволяющих определить заболевания тазобедренного сустава:
- В положении лежа на спине необходимо согнуть ногу в колене. При отягощающем компрессионном давлении на коленный сустав внутрь бедренной поверхности можно почувствовать острую боль в паху, что свидетельствует о функциональном нарушении в работе тазобедренного сустава. Усилив движение внутренней ротацией бедра, болевая симптоматика проявляется более интенсивно, так как провоцируется ущемление передней части тазобедренного сустава.
- Поместив тыльную часть ладони в области паха, производим интенсивную компрессию. Если существует клиническая патология в суставе, то она отзывается острой болью.
- Нащупав вертел тазобедренного сустава, который при надавливании реагирует болевым ощущением, можно предположить трохантерит.
Своевременное обращение к врачу позволит определить болезненное состояние в тазобедренной области и, правильно установив диагноз, начать адекватное терапевтическое лечение.
Причины боли в колене: травмы, патологии
Любое движение – это нагрузка на коленный сустав. В этот момент все анатомические элементы активно взаимодействуют между собой, и давление на ткани усиливается. Чем дольше и активнее мы двигаемся, тем больше трудится колено.
Для здорового органа повседневные нагрузки под силу, но если ткани сустава травмированы или ослаблены болезнью – появляется группа «сигнальных» симптомов. Один из основных – боль в колене при ходьбе, подъеме по лестнице, при движении по пересеченной местности (вверх–вниз).
Травмы как причина боли
Ушиб, неловкий поворот, вращение ноги приводит к повреждению части клеток, из которых состоят мениск, связка, сухожилие. На месте травмы возникает локальное острое асептическое воспаление (то есть неинфекционное).
Под влиянием непрекращающейся нагрузки (если после незначительных травм человек быстро начинает нагружать ногу в привычном режиме) едва зажившие ткани снова травмируются, и процесс идет по кругу, становясь хроническим.
В этот период в окружающие ткани выделяется большое количество ферментов, продуктов распада мертвых клеток, а также других особых гормоноподобных веществ (простагландинов) – все они раздражают и разрушают нервные клетки.
В ответ на раздражение нервных окончаний возникает болевой синдром, который:
- в покое напоминает о себе ноющей, тянущей, почти незаметной болью;
- при нагрузках на колено (ходьба на длинные дистанции, бег, сгибание-разгибание) боль резко усиливается.
Какие травмы могут стать причиной появления болей в колене при ходьбе, подъеме и спуске по лестницам:
- Ушиб мягких тканей.
- Разрыв мениска – нарушение целостности хрящевой пластинки, которая не дает суставным поверхностям бедренной кости выйти за пределы сустава.
- Растяжения связок, сухожилий – разрыв коллагеновых волокон, из которых состоят связки, сухожилия, окружающие сустав.
- Подвывих – незначительное смещение суставных поверхностей относительно друг друга.
- Трещины костей – нарушение целостности костной ткани бедренной или большеберцовой кости.
Разрывы менисков. Нажмите на фото для увеличения
Причинами довольно острой боли в колене могут стать:
- повреждение собственной связки надколенника, которой он крепится к большеберцовой кости;
- повреждение сухожилия четырехглавой мышцы бедра (над коленной чашечкой).
Болезни
Любой патологический процесс ослабляет ткань, делает ее менее устойчивой к любым повреждениям, ускоряет процесс старения и разрушения.
Под влиянием различных факторов – проникновения инфекции, активизации собственного иммунитета против клеток соединительной ткани, нарушения питания, нагрузок – в суставе развивается воспалительный процесс.
Здоровые клетки отмирают, заменяются рубцами, фиброзом. Их функции нарушаются, уменьшается эластичность, прочность тканей сустава. Из-за этого любая, даже повседневная, нагрузка может быть причиной повреждения и болей.
При каких патологиях болят колени при ходьбе:
| Заболевание | Когда возникает боль |
|---|---|
|
Артроз – преждевременное старение суставного хряща с последующей деформацией и разрушением суставных поверхностей |
При подъеме или спуске по лестнице. После долгой ходьбы (чем быстрее начинает болеть колено, тем сильнее патологические изменения). |
|
Хронический артрит – вялотекущее воспаление тканей сустава |
При движении, при покое – проходит. Для ревматоидного артрита характерны неприятные симптомы сразу в 2-х коленных суставах. |
|
Асептические синовит и бурсит – воспаление внутренних синовиальных оболочек полости сустава (синовит) или сумок (бурсит), окружающих его периферии, с увеличением количества синовиальной жидкости в них |
При согнутом положении ноги – когда жидкость сдавливает нервные окончания, крупные сосуды. |
|
Лигаментит – воспаление связок Тендинит – воспаление сухожилий – воспаление сухожилия и его оболочки |
При движениях колена. Причина: постепенное утолщение воспаленных сухожилий, связок и их оболочек – из-за этого они не скользят, а трутся об окружающие ткани. |
|
Остеохондрит – отслоение хряща в полость сустава |
Во время ходьбы, подъема по лестнице. Причина: отслоившиеся кусочки попадают между суставными поверхностями. |
|
Хондроматоз – появление хрящевых узелков в синовиальной оболочке сустава |
При движении. Причина боли: попадание потерявшей упругость, разросшейся синовиальной оболочки в щель между суставными оболочками, ущемление. |
Нажмите на фото для увеличения
Сосудистые боли (нарушение кровоснабжения), часто симметричные (в 2-х суставах) – возникают из-за кислородного голодания тканей (ишемии).
Также боль в коленном суставе может появиться на фоне прогрессирующего остеопороза (уменьшения плотности кости) и целлюлита.
Болезнь Мухи—Хаберманна
Болезнь Мухи—Хаберманна (Mucha—Habermann) — довольно распространенное, но редко распознаваемое кожное заболевание, встречающееся у детей. Характерно появление оспоподобных везикул на коже туловища, бедер, предплечий. Эти элементы могут эволюционировать в геморрагии, некроти-зироваться и разрешаются обычно с образованием корочек. Как правило, кожные поражения протекают изолированно, но иногда сопровождаются субфебрильной лихорадкой, а в ряде случаев — артритом (в том числе по типу ревматоидного артрита), склеродермией, интерстициальным пневмонитом, повышенной чувствительностью к укусу пчел. Предполагают возможную связь заболевания с реактивацией инфекции, вызванной вирусом Эпштейна—Барр.
Дистрофические суставные болезни
Эти патологии развиваются как результат таких провоцирующих факторов:
- избыточный вес;
- эндокринные расстройства;
- значительные статические нагрузки;
- врожденная дисплазия (нарушение развития органов и тканей);
- гормональные сбои;
- возрастные изменения;
- нарушение кровоснабжения;
- травмы.
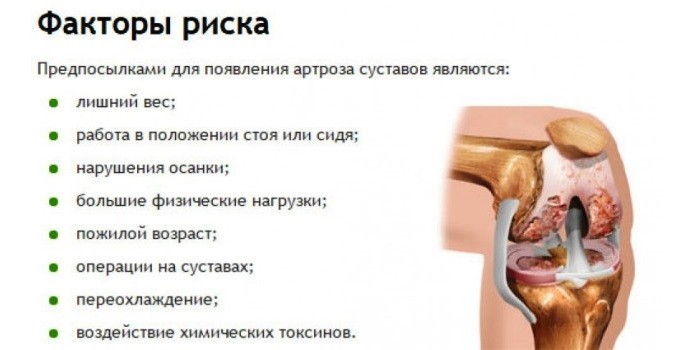
Дистрофические болезни имеют такой механизм развития:
- Под воздействием провоцирующих факторов нарушаются обменные процессы в хрящевых тканях.
- Болезнь охватывает костные структуры.
- Изменяется синовиальная жидкость.
- Происходит изнашивание, деформация суставов.
- Нарушается их подвижность.
- Развивается вторичный воспалительный процесс.
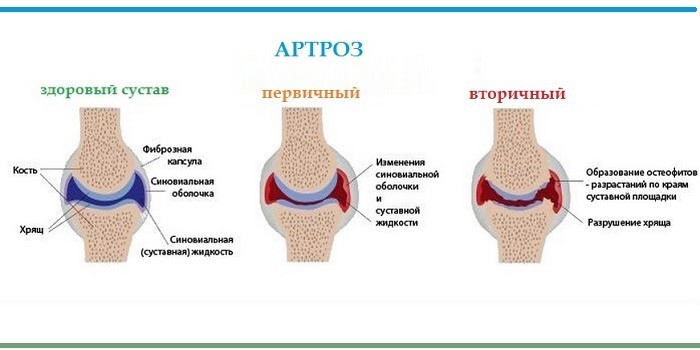
Виды артрозов
Дегенеративные изменения долго развиваются в скрытой форме. Распространенные типы артрозов:
- Межпозвоночный остеохондроз. Поражает шейный, позвоночный отдел, позвонки в области грудной клетки. Развивается при гиподинамии, больших нагрузках на позвоночник. Симптомы зависят от области поражения: боли, ограничение подвижности, дискомфорт, нарушение функций органов малого таза, головокружения.
- Хондропатия, вызванная изменениями костной ткани. Симптомы болезни суставов: боли при нагрузках, отечность, хруст, атрофия мышц.
Часто встречающиеся виды артрозов:
- Остеоартроз. Патология связана с лишним весом, возрастными изменениями, наследственностью, травмами. Наблюдаются покраснение, боли, нарушение подвижности в утренние часы, отек.
- Деформирующий спондилоартроз. Возникает при расстройстве питания хрящевой ткани в любой части позвоночника. Сопровождается деформацией, болью, ограничением подвижности.
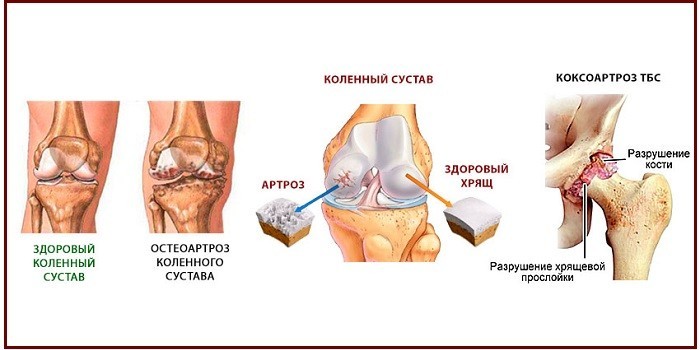
Воспалительные заболевания суставов: артриты
К артритам причисляют все дегенеративные изменения, протекающие в тканях, и носящие воспалительный характер. Вначале поражается синовиальная мембрана.
Когда недуг становится хроническим, начинает разрушаться хрящевая ткань внутри сустава. Происходит это по причине сдавливания ее зернистой тканью.
У больного отмечается явная деформация суставов с ухудшением двигательных функций. Артриту характерно быстрое прогрессирование.
Исходя из числа пораженных суставов, бывают моноартриты, олигоартриты и полиартриты. Болезнь может быть спровоцирована ревматизмом или инфекцией.
Разделяют формы течения: острые, подострые и хронические.
Причины появления боли в колене
Артроз
Факторов и причин, которые провоцируют болезненность ноги, существует немало. Одна из них — наличие артроза колена, или гонартроза. Вследствие этой патологии отмечается истончение хряща. Впоследствии в процесс вовлекаются кости. Если поражаются мыщелки, отмечается появление боли в суставе с внешней стороны в момент ходьбы.
Развиться артроз колена может вследствие:
- наличия ожирения;
- патологий ЖКТ;
- врожденных аномалий колена;
- снижения защитных сил организма;
- несбалансированного питания;
- генетической предрасположенности;
- наличия эндокринных патологий.
Гонит
Второй причиной может быть воспалительный процесс, или гонит. Заболевание характеризуется развитием воспаления в синовиальных суставных оболочках и последующим накоплением жидкости в суставной полости.
При данной патологии отмечается появление сильной боли, а также ограничение подвижности коленного сустава. Основной причиной гонита является инфекция, проникающая в сустав при травмировании или посредством кровотока.
Травмы
Самой частой причиной болезненности коленного сустава с внешней стороны является травма. От травмирования колена не застрахован абсолютно никто, однако, больше всего данному состоянию подвержены молодые люди, в частности, спортсмены и те, кто постоянно выполняет тяжелую физическую работу.
Важно понимать, что травма — это далеко не всегда поражение кости. Ушиб колена при падении, надрыв, растяжение или разрыв связок коленного сустава (крестообразных или боковых) – не менее распространенные поражения сочленения. Состояние характеризуется появлением интенсивных болезненных ощущений, которые усиливаются в момент сгибания ноги
Вследствие повреждения связок могут поступать жалобы на болезненность в коленном суставе, в том участке, на который пришелся удар, отечность и гематому, контрактура сустава. Если в момент сгибания колена отмечается усиление болевых ощущений, причем во внутреннем боку коленного сустава, то это свидетельствует о поражении внутренней связки.
Разрыв мениска
Неприятные ощущения возникают также вследствие разрыва мениска. Неудачное падение или сильный удар могут спровоцировать не только смещение или сдавливание, но и разрыв прокладки хряща. Оторвавшаяся частичка остается в полости сустава. Если элемент расположен оптимально, подобное травмирование может вовсе никак не проявляться. Любая нагрузка, бег — все это провоцирует появление интенсивных болей с внешней стороны сбоку сустава, так как при сильных нагрузках или движении отмечается смена положения оторванного фрагмента.
Состояние характеризуется увеличением температуры, появлением покраснения и отечности кожного покрова, хрустом и щелканьем в коленном суставе при любом движении ногой.
Игнорировать подобные травмы не стоит ни в коем случае. Хрящевая ткань не восстановится сама, тем более когда в пораженной области кровоснабжение, как таковое, отсутствует. Отсутствие терапии может спровоцировать серьезные изменения — от расслоения до перерождения образований в кисту и появления эрозий и трещин. Впоследствии мениски не смогут выполнять свои амортизационные и защитные функции, что чревато развитием артроза.
Синовит, бурсит
Нередко боль в ноге появляется из-за развития воспаления в синовиальной оболочке колена – синовита или в суставной сумке — бурсита. Оба заболевания характеризуются скоплением экссудата в суставных сумках и оболочках. На начальных стадиях симптоматика патологий неявна. Жалобы поступают на появление болезненности и припухлости в пораженной области.
Как бурсит, так и синовит могут развиться вследствие:
- травмы;
- аллергической реакции;
- нарушения обменных процессов.
https://youtube.com/watch?v=Io186k5vMkE
Искривление пальцев
В современном мире нередко диагностируются болезни суставов пальцев стопы. Они могут искривляться. Пальцы при этом приобретают неестественный вид. Это приводит к появлению болезненности в суставах ног, судорог в мышцах, язв, а также различных хронических заболеваний в этой области.
При нарушении мышечного баланса строение костей меняется. Причиной появления такого недуга часто становится плоскостопие. Из-за этого мышцы и сухожилия пальцев работают неправильно. Сгибательные их разновидности функционируют активнее, чем разгибательные мышцы. Сухожилия сильно натягиваются. В результате положение пальца становится неестественным. Искривление может быть когтеобразным или молоткообразным.
Причиной появления такого недуга может стать также ношение узкой, неудобной обуви, туфель на высоком каблуке. Также к такому исходу приводят травмы и хронические заболевания суставов, лишний вес.
Лечение предполагает ношение ортопедической обуви, посещение сеансов массажа, ЛФК, физиотерапию. Если вовремя не устранить неблагоприятные воздействия на сустав, со временем исправить неправильное положение пальца поможет только операция.
Виды лечения
Лечение суставов — процесс сложный, требующий комплексного подхода. Терапия складывается из немедикаментозных и медикаментозных методов, а при необходимости проводится хирургическое вмешательство.
Медикаментозная терапия
В большинстве случаев приём лекарственных препаратов составляет основу лечения. Используются разные группы лекарственных средств, направленных на устранение причин и симптомов заболеваний:
- антибактериальные препараты;
- противовоспалительные — стероидные и нестероидные;
- обезболивающие;
- цитостатики;
- витаминные комплексы;
- хондропротекторы.
Как правило, требуется применение нескольких средств из разных фармакологических групп одновременно. Препараты используются для приёма внутрь, наружно, инъекционно. Справочник по заболеваниям суставов предлагает разные схемы терапии.
Лечение заболеваний суставов:
| Заболевание | Группы препаратов |
| Артроз | Кортикостероиды, НПВС, обезболивающие, хондропротекторы, витамины. |
| Ревматоидный артрит | Кортикостероиды, НПВС, обезболивающие, цитостатики. |
| Реактивные артриты | Антибиотики, НПВС. |
| Подагрический артрит | Препараты золота, аллопуринол, НПВС, обезболивающие. |
| Псориатический артрит | НПВС, цитостатики, обезболивающие, витамины. |
| Болезнь Бехтерева | НПВС, цитостатики, кортикостероиды. |
Длительность лечения зависит от характера заболевания. Для каждого препарата имеется инструкция, которой следует придерживаться при их назначении. Лекарства можно приобрести в аптеке по рецепту врача. Цена на них может быть разной — это зависит от многих причин.
Немедикаментозные методы
Все они относятся к вспомогательному лечению, дополняющему приём медикаментов. Сестринский процесс при заболеваниях суставов заключается в обучении пациентов правильному образу жизни, самомассажу, рациональному питанию, использованию ортопедических средств.
Определенное значение имеет правильное питание при заболеваниях суставов. Рекомендуется полноценный рацион, включающий все питательные вещества. Исключают консерванты, алкогольные напитки, острую и жареную пищу.
Обязательным компонентом лечения должна быть физиотерапия. Она назначается при любой патологии, исключая период острого воспаления.
Используют следующие методики:
- электрофорез с лекарственными препаратами;
- диадинамические токи и токи Бернара;
- магнитотерапия;
- парафиновые и озокеритовые аппликации;
- ультрафиолетовое облучение.
В зависимости от характера заболевания проводят тот или иной вид физиотерапии. Системные заболевания суставов лечат и народными средствами. Такое лечение обязательно должно быть согласовано со специалистом во избежание развития осложнений.
В восстановительном периоде требуется массаж и лечебная гимнастика. Применяется классический массаж на область поврежденного сустава. Лечебная гимнастика начинается с минимальных нагрузок, постепенно их объём расширяется. Подробнее об этих методиках расскажет специалист в видео в этой статье.
Хирургическое лечение
Применяется в случае неэффективности консервативной терапии, на поздних стадиях заболеваний. Чаще всего хирургического лечения требуют артроз и ревматоидный артрит, а также болезнь Бехтерева — те патологии, которые приводят к выраженным деформациям суставов. Проводятся такие операции, как эндопротезирование суставов и артропластика.
Профилактические мероприятия
Профилактика заболеваний суставов заключается в соблюдении здорового образа жизни, избегании переохлаждений, своевременном лечении хронических инфекций.
Заболевания суставов достаточно разнообразны, имеют как сходные проявления, так и отличительные признаки. Многие из них в отсутствие лечения могут привести к инвалидности.
Диагностика
С первыми симптомами болезней обращаются к терапевту. После осмотра, выявления характерных признаков, пальпации воспаленных участков, определения состояния мышц, врач может направить к таким специалистам:
- Ревматолог – лечит аутоиммунные патологии.
- Артролог – занимается воспалительными и дегенеративными заболеваниями.
- Ортопед – решает проблемы врожденных патологий.
- Инфекционист – устраняет причину заболевания, вызванную вредоносными микроорганизмами.
Диагностика суставных заболеваний включает лабораторные методы исследования:
- Общий анализ крови – выявляет воспалительный процесс.
- Серологическое исследование – определяет возбудителя инфекции.
- Реакция Манту при подозрении на туберкулез.
- Гормональные анализы и онкомаркеры.
- Пункция синовиальной жидкости.
Для уточнения диагноза применяют инструментальные исследования:
- УЗИ – отмечает воспаление, изменение тканей, трещины, объем синовиальной жидкости.
- Рентгенография – обнаруживает нарушения в костях, дефекты, признаки разрушений.
- Компьютерная и магнитно-резонансная томография – исследует суставы, позвоночник, мягкие ткани, выявляет опухоли, области воспалений и дегенеративных нарушений.
Распространенность суставных заболеваний
Возникновение патологий связано с внешними и внутренними факторами. С суставными болезнями сталкивается каждый третий человек в мире, независимо от возраста:
- У грудничков наблюдают врожденные патологии.
- В зрелом возрасте болезни у мужчин и женщин провоцируют физические перегрузки, ограниченная подвижность, инфекции, травмы.
- Ювенильный ревматоидный артрит поражает несовершеннолетних детей.
Особенности распространения патологий:
- Для женщин характерно развитие суставных болезней в период гормональных сбоев при климаксе.
- У пожилых людей происходят естественные дистрофические изменения в костных тканях.
- Воспалительные процессы развиваются при спортивных нагрузках, ожирении, хронических патологиях, системных болезнях, неправильном питании.
Профилактика
Лечение болезней суставов ног и стоп требуется незамедлительное. Чтобы не допустить развитие патологии, нужно уделять достаточно времени профилактическим действиям. Ведение здорового образа жизни позволяет избавиться от многих болезней. Поэтому нужно отказаться от вредных привычек, не употреблять алкоголь, не курить. Нужно пересмотреть рацион. Он должен быть сбалансированным.
Рекомендуется заниматься спортом. Причем это не должны быть бег или силовые упражнения. Они оказывают воздействие на суставы. Лучше всего заниматься плаваньем. Этот вид спорта позволяет укрепить все группы мышц. При этом вертикальные нагрузки на суставы отсутствуют.
Рекомендуется закалять организм. Это позволит избежать развития воспалительных заболеваний. Нужно принимать контрастный душ или делать для ног ванночки с горячей и холодной водой.
Если у человека выявлено сопутствующее заболевание, нужно его вылечить. В противном случае проблема с суставами будет появляться снова. Только устранив причину, можно побороть основной недуг.
Рассмотрев особенности и разновидности болезней суставов ног и стоп, лечение часто диагностируемых патологий, можно вовремя понять, что в организме развивается заболевание. Своевременные действия позволят избежать осложнений в ходе лечения.
Болезнь Бехтерева
https://youtube.com/watch?v=Hp-RGdBzk6I
Болезнь Бехтерева имеет несколько форм:
- центральная,
- ризомелическая,
- периферическая,
- скандинавская.
Могут поражаться отдельные участки организма: позвоночник, плечевые и тазобедренные суставы. В межпозвонковых суставах возникает воспалительный процесс, приводящий к дальнейшему срастанию сустава, что неизбежно ограничивает подвижность пациента.
Чаще всего диагностируется в возрасте от 16 до 30 лет. Женщины менее подвержены болезни, чем мужчины. Первыми симптомами является боль в области поясницы. Далее у больного образовывается сутулость в грудном отделе, болезненность в локтевых, коленных и бедренных суставах.
Лечение инфекции суставов
В остром периоде заболевания пациента госпитализируют. Лекарственная терапия включает использование антибиотиков, которые подбираются с учетом возбудителя, проведение дезинтоксикационных мероприятий. Из медицинских препаратов, помимо антибактериальных средств, назначаются нестероидные противовоспалительные лекарства, при диагностировании туберкулезного артрита – химиопрепараты. После купирования инфекции проводят профилактические мероприятия: массаж, ЛФК (лечебную физкультуру), закаливание.
Консервативные методы лечения
При острых болях проводят полную иммобилизацию поврежденного сочленения, фиксируя конечность на специальных распорках. После затихания инфекции двигательную активность постепенно возобновляют. При гнойно-воспалительном процессе вводят дренажную трубку для откачивания гноя. Чтобы купировать болевой синдром назначают средства наружного использования (Быструмгель, Вольтарен Эмульгель, Индометацин) или обезболивающие (Ибупрофен, Анальгин, Диклофенак), местные антисептики.
Помимо симптоматического лечения прибегают к эмпирической антибактериальной терапии. Если возбудитель еще не установлен, назначают препараты широкого спектра действия –пеницилины, аминогликозиды, цефалоспорины. Лечение занимает много времени (от 3 до 8 недель), но при грамотной медикаментозной терапии прогноз хороший – у 90% пациентов полностью восстанавливается подвижность конечностей. Вопрос о хирургическом лечении рассматривается только при отсутствии результатов консервативной терапии.
Оперативное вмешательство
Хирургическое лечение является основным методом восстановления функциональности сочленений у пациентов, которые невосприимчивы к антибиотикам, имеют поражение крупных частей тела, или сочленение было повреждено в результате огнестрельного проникающего ранения. Из оперативных методов применяются:
- Артроскопия –малоинвазивное вмешательство, через проколы выполняют удаление костного нароста и спаек или иссечение пораженного участка мягкой ткани (синовэктомия).
- Артродез – процедура по полному обездвиживанию суставной части тела.
- Эндопротезирование или артропластика – полная или частичная замена сустава или его компонентов.
Методы диагностики
Независимо от того, какого характера неприятные ощущения (тотального или локализованного), чтобы понять, что делать, если болят суставы, необходимо провести диагностическое обследование.
Врач осмотрит больного, выслушает его жалобы, задаст необходимые вопросы о семейном анамнезе. Анализ мочи и крови – неотъемлемый этап диагностики. Пациенту нужно будет сдать образцы на общие и специальные тесты (биохимический, ревмопробы, посевы и пр.). При необходимости может быть назначено МРТ, УЗИ, КТ, рентгенологическое исследование.
Если у больного в анамнезе имеются соматические заболевания, то перечисленные виды диагностики могут не дать четкого ответа, почему болят суставы по всему телу. Тогда врач назначает лечебную терапию по результатам обследования и корректирует ее уже в самом процессе, опираясь на реакцию организма.
Заключение
Таким образом, сустав болеть может по разным причинам, это могут быть и инфекционные проблемы, и неврологические. Болезни сочленений – основная причина боли. Не стоит игнорировать боли, пытаясь вылечиться самостоятельно или глуша боль обезболивающими препаратами.
Существует два основных способа лечения тканей:
- Консервативный метод.
- Оперативный метод лечения.
Довольно редки случаи, когда оперативными способами начинают лечение сразу, не прибегая к консервативным способам. Однако и такие случаи бывают, например, если человек обездвижен, а процессы дегенерации находятся на той стадии, что лечить препаратами бесполезно. В таких случаях болит так, что человек может терять сознание от интенсивности боли.