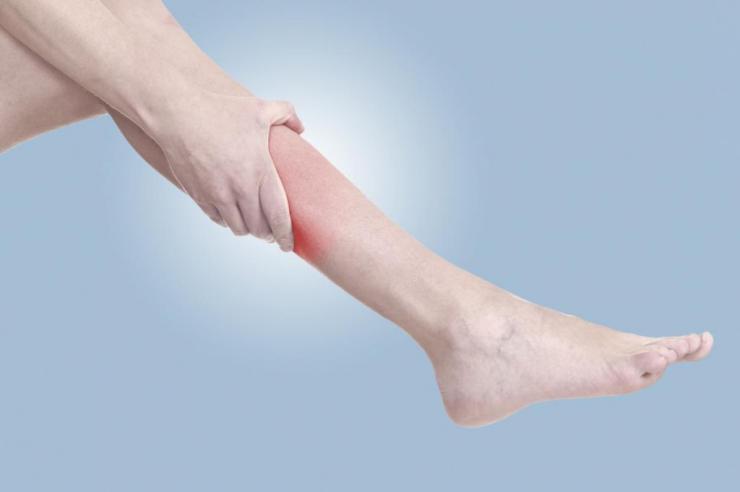
Мышечная боль в ногах
Содержание:
Причины боли в мышцах
Причины боли в мышцах могут быть разными. Ниже представлены наиболее распространённые из них.
Травмы мышц
Травмы мышц, как правило, возникают вследствие физических нагрузок. Они охватывают определённые группы мышц и включают в себя:
- растяжения — возникают из-за резкого сильного мышечного растяжения или сокращения и характеризуются жёсткостью мышц и болью, которые держатся несколько дней;
- перегрузки мышц, или крепатура, возникают при интенсивных тренировках при переходе на новый уровень нагрузок, характеризуются болезненными ощущениями в мышцах, которые возникают по причине их микротравм.
Мышечно-тонический синдром
Мышечно-тонический синдром — это длительное стойкое напряжение мышцы, сопровождающееся формированием в ней болезненных уплотнений. Для этого состояния характерен мышечный спазм, который появляется рефлекторно, как правило, при патологиях позвоночника вследствие раздражения нервных корешков. Синдром возникает при:
- ;
- интенсивной нагрузке на спину;
- длительных по времени статических нагрузках.
Принято различать два вида синдрома:
- диффузный — вовлечён участок мышцы;
- генерализованный — вовлечены мышцы сгибатели и разгибатели.
Самыми распространёнными видами мышечно-тонического синдрома являются синдромы следующих мышц:
- передней стенки грудины;
- грушевидной;
- малой грудной;
- косой мышцы головы;
- подвздошно-поясничной;
- икроножной;
- спины.
Инфекционные заболевания мышц
Миозиты паразитарной, бактериальной и вирусной природы представляют собой воспаление мышц, возникающих, в том числе и вследствие осложнения других заболеваний. При миозитах могут болеть все мышцы тела: верхних и нижних конечностей и туловища. При движениях боль проявляется ярче, в мышцах можно прощупать плотные узелки.
При гнойном миозите боль усиливается и сопровождается:
- повышением температуры тела;
- напряжением поражённой мышцы;
- отёком больной мышцы и покраснением кожи над ней.
Фибромиалгия
Фибромиалгия — это симметричная боль в мышцах, связках и сухожилиях хронического характера. Она может локализоваться в области:
- затылка;
- грудной клетки;
- шеи;
- нижней части спины;
- бедра возле коленного сустава.
Чаще всего этот болевой синдром встречается у женщин. Помимо симметричной боли во всём теле, присутствуют следующие симптомы:
- нарушения сна;
- утренняя скованность
- синдром хронической усталости;
- апноэ.
Другие причины боли в мышцах
К другим факторам, которые могут спровоцировать боль в мышцах, относят:
- ревматическую болезнь (ревматическая полимиалгия);
- приём лекарственных препаратов для снижения артериального давления и статинов
- системную красную волчанку;
- воспаления мышц аутоиммунной этиологии;
- дефицит кальция и калия в организме.
Наши врачи
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 5 лет
Записаться на прием
Волошин Алексей Григорьевич
Специалист по лечению боли, анестезиолог-реаниматолог, заведующий Клиникой Боли, кандидат медицинских наук
Стаж 17 лет
Записаться на прием
Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 7 лет
Записаться на прием
Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 15 лет
Записаться на прием
Диагностика боли в мышцах
Перед тем как назначать лечение боли в мышцах, необходимо провести диагностику, которая позволит выявить первопричину их появления. В зависимости от характера боли в Клинике боли ЦЭЛТ вас могут направить к одному из следующих специалистов:
- ;
- ревматолог;
- инфекционист.
Как правило, диагностика основывается на истории заболевания и его клинических проявлениях. Для подтверждения или дифференцирования причины миалгии могут применяться:
- рентгенологические исследования;
- ;
- ;
- ;
- лабораторные методы исследования;
- биопсия мышц.
Лечение боли в мышцах
В Клинике боли ЦЭЛТ применяются современные методики лечения боли в мышцах, которые позволяет эффективно справляться с существующей проблемой. В первую очередь оно направлено на устранение её первоисточника. Системная терапия позволяет свести к минимуму (а то и полностью исключить) болезненные ощущения. Она предусматривает применение обезболивающих средств, нестероидных противовоспалительных препаратов и опиатов. Системная терапия комбинируется с другими методами лечения:
- ЛФК;
- массажем;
- электромиостимуляцией;
- физиологической и мануальной терапией.
- Боль в седалищном нерве
- Боль в кистях
Видео
Острая боль в мышцах рук лечение может потребовать при воспалении мышечных тканей при миозите. Это серьезная болезнь, провоцируемая воспалением скелетных мышечных тканей, является осложнением гриппа. Нередко миозит развивается в результате перенапряжения мускулатуры, травмы или чрезмерной физической нагрузки. Боль ноющая, но при движении усугубляется. В мышцах ощущается тяжесть и чувствуются маленькие плотные узелки. При открытой травме внутрь может проникнуть инфекция, вызвав гнойную форму болезни. При заболевании возрастает температура тела, появляется озноб и конечность опухает, мускулатура уплотняется и перенапрягается, а на коже возникает покраснение.
Болевой синдром на фоне паразитарного миозита встречается нечасто. Болезнь возникает при поражении мышц паразитами. Больного сильно лихорадит, грудная клетка болит, а также появляется болезненность в жевательных мышцах и языке.
Профилактика мышечных болей
Во многих ситуациях воспаление и нарушение кровообращения провоцирует малоподвижный образ жизни и сидячая работа. В среднем офисный работник проводит за столом 8,5–9,5 часов. Это замедляет метаболизм, провоцирует патологии позвоночника, защемление нервных окончаний. Для профилактики осложнений врачи рекомендуют:
- Каждые 30–40 минут вставать из-за стола, делать несколько простых упражнений, приседаний или махов руками.
- Заниматься спортом под контролем тренера, не пытаться ставить рекорды. Лучше выбирать плавание, танцы, гимнастику или йогу.
- Обязательно лечить простуду, грипп, не запускать бактериальные инфекции.
- Вести здоровый образ жизни, отказаться от сигарет и алкоголя.
- Не забывать о ежедневной зарядке, контрастном душе и обливаниях, самомассаже после посещения спортзала или пробежки.
Варикозное расширение вен чаще диагностируется при работе в положении стоя или сидя. При резкой смене позы возникает перепад давления, провоцирующий боли. По назначению флеболога необходимо носить компрессионное белье, использовать для профилактики кремы с аскорутином, выбирать только удобную обувь на низком каблуке.
Если причины миалгий связаны с авитаминозом, необходимо скорректировать уровень витаминов группы В, магния, кальция, токоферола. Ежедневно в меню включают мясо птицы, рыбу, морепродукты, творог, сыры, растительное масло и свежие овощи. Для перекуса лучше использовать орехи, сухофрукты и тыквенные семечки.
Профилактика боли в разных группах мышц заключается в ведении активного образа жизни. Для укрепления мышечного корсета рекомендуется лечебная гимнастика и плавание, занятия на тренажерах. Ежедневное употребление полезных продуктов насыщает витаминами, помогает справиться с болезненными спазмами и инфекциями.
Локализованная мышечно-суставная боль
Боль в грушевидной мышце возникает при сдавливании ствола седалищного нерва и идущих с ним сосудов в подгрушевидном пространстве. В качестве основного фактора компрессии выступает спазмированная и измененная грушевидная мышца. Патологическое стойкое сокращение грушевидной мышцы сопровождается утолщением её брюшка. Это приводит к существенному сужению подгрушевидного отверстия. Сосуды и нервы, проходящие в нём, прижимаются к костной основе и крестцово-остистой связке. Это является причиной болевого синдрома.
Основным признаком синдрома грушевидной мышцы является стойкая и зачастую устойчивая к лечению боль. Диагностика синдрома грушевидной мышцы складывается из данных физикального осмотра и результатов дополнительных инструментальных методов исследования. Врачи Юсуповской больницы включают в схему лечения синдрома грушевидной мышцы медикаментозные и немедикаментозные меры. Медикаментозная терапия включает применение нестероидных противовоспалительных средств, миорелаксантов, анальгетиков, препаратов для улучшения микроциркуляции.
При стойком и выраженном болевом синдроме и двигательных нарушениях врачи клиники неврологии проводят лечебную блокаду с местными анестетиками и глюкокортикоидами. Реабилитологи применяют следующие методики:
- массаж;
- физиотерапевтическое лечение;
- мануальную терапию с использованием постизометрической и постреципроктной релаксации мышц;
- рефлексотерапию на основе иглоукалывания, вакуумной и лазерной акупунктуры.
Проводимые с помощью старшего инструктора-методиста ЛФК упражнения направлены на расслабление грушевидной мышцы и одновременную активацию её антагонистов.
Причиной боли в трапециевидной мышце являются следующие факторы:
- работа за компьютером;
- сидячий образ жизни;
- проблемы с шейным отделом позвоночника;
- артроз плечевого сустава.
При внезапном появлении болевых ощущений следует отдохнуть, избегать тяжестей и нагрузки и сделать мягкую разминку. Каждые 1,5 часа можно прикладывать пакет со льдом на 15 минут к области трапеции.
Реабилитологи рекомендуют при боли в трапециевидной мышце выполнять следующие упражнения:
- обхватите затылок рукой, которая находится со стороны болезненного участка трапеции, и удерживайте в течение нескольких секунд;
- наклоните туловище вперёд, опустив обе руки;
- положите обе руки на затылок, сделайте глубокий вдох, задержите на 5 секунд дыхание, голову максимально прижмите к рукам (повторите упражнение 5 раз).
Боль в большой ромбовидной мышце возникает при ослаблении мускулатуры спины. Многие культуристы и тяжелоатлеты переутомляют грудные мышцы и в результате получают сутулую фигуру. Сила перегруженной работой грудной мышцы тянет плечи вперёд, а последовательная нагрузка на ромбовидную мышцу ослабляет их, в результате чего развиваются болевые зоны. Любой вид работы, при которой приходится наклоняться вперёд с округленными плечами, подвергает ромбовидную мышцу опасности появления точек напряжения.
Боль в ромбовидной мышце чувствуется по внутреннему краю лопатки. Она не зависит от движения. Приступ боли может возникнуть и во время отдыха. Простой способ устранения точек напряжения в ромбоидной мышце состоит в том, чтобы лечь на пол и расположить мяч между лопаткой и позвоночником. Для комфорта нужно положить голову на тонкую подушку. Куда поместить мяч, вы поймете тогда, когда ляжете на него и испытаете болезненность от нажатия на точку напряжения. Позвольте телу расслабиться, дышите глубоко. Сила тяжести тела и сжатие мяча расслабят мышцы спины.
Выполните растяжку. Сядьте на стул, наклонитесь вперёд и опустите голову. Захватите перекрещенными руками противоположные колени. Удерживайте это положение в течение 20 секунд. Чтобы препятствовать развитию сутулой осанки во время сидения, поднимите верхнюю часть груди и опустите лопатки. Наденьте поясничный бандаж на нижнюю часть спины немного выше талии. Для этих целей хорошо подходит скатанное полотенце.
Ноющие боли в мышцах
Нарушение микроциркуляции, проницаемости стенок сосудов, ишемия, атеросклероз сосудов – вот далеко не полный перечень причин, которые могут вызвать ноющие боли в мышцах.
Протопатический характер болевого симптома характерен для сосудистых патологий в принципе, не исключение и боли в мышечной ткани. Если нарушено кровоснабжение, питание мышц, развивается нарушение окислительного процесса, соответственно появляются тупые, ноющие боли. Симптоматика развивается медленно, осознается только в период обострения, также трудно определяется четкая локализация боли. Следует отметить, что болевые мышечные зоны чаще всего диагностируются с помощью внешней пальпации, когда от пораженных мышц поступает четкий сигнал.
Заболевания, которые провоцируют ноющие боли в мышцах, всегда имеют хроническую форму и могут быть такими:
- Хроническая форма воспаления мышц, миозит. Чаще всего миозит сопровождается интенсивным болевым симптомом, однако его хроническое течение характеризуется адаптацией к патологическому процессу, когда боль носит притупленный, ноющий характер и может обостряться только при переохлаждении, дополнительной травматизации. Как правило, это относится к миозиту поясничного отдела, который проявляется болевыми ощущениями средней интенсивности, усиливающимися при пальпации или физической нагрузке.
- Фибромиалгия, которая до сих пор является «загадочным» заболеванием неясной этиологии. Миалгия развивается постепенно, затрагивает практически все мышцы тела, боль носит постоянный, ноющий, маловыраженный характер. Фибромиалгия никогда не сочетается с воспалительными процессами в опорно-двигательном аппарате или внутренних органах, при комплексном обследовании каких-либо органических патологий не выявляют, единственными определяющими критериями служат ноющие боли в мышцах в определенных триггерных точках.
- Тупые, ноющие болевые симптомы могут свидетельствовать о воспалении сухожилий или сухожильной клетчатки – миоэнтезите, паратенотите. Причинно этих состояний является сильное переутомление, перенапряжение определенных групп мышц и микротравмы сухожилий. Мышцы в зоне поражения напряжены, отечны, боль четко локализована в зоне нагрузки.
[], [], []
Лечение миалгии
Как лечить миалгию вообще и чем лечить боль в икроножной мышце, возникающую при ходьбе или в покое или болезненность мышц выше колена? Лечение миалгий во многом определяется их этиологией, а объем лечебных мероприятий зависит от выраженности болевого синдрома и наличия сопутствующих нарушений (спазм, слабость мышц, воспалительные явления и др.). Так при стандартных отсроченных миалгиях после чрезмерных нагрузок лечение практически не требуется, поскольку болевой мышечный синдром как правило регрессирует самостоятельно на протяжении нескольких суток или сводится к назначению препаратов для локальной терапии, обладающих отвлекающим, раздражающим и разогревающим действием (Апизартрон, Дип Хит, Аналгос, Випратокс, Вирапин, Меновазин, Финалгон и др.).
В случаях фибромиалгии и миофасциального синдрома, а также если у пациента имеется артралгия проводится комплексная терапия, включающая обеспечение мышце покоя, особенно при лечении боли в мышцах ног выше колена или в икроножной мышце. Назначают в острой фазе анальгетики, НПВС, нейротропные витамины и миорелаксанты, чтобы купировать болевой синдром. С этой целью могут применять анальгетики, такие как Анальгин, Парацетамол, а при сильном болевом синдроме — Трамал или препараты из группы НПВС как системного, так и местного действия (Кенотал, Мелоксикам, Нимид, Диклофенак, Ацеклофенак, Фламакс, Кетопрофен и др.).
При этом, следует учитывать побочное действии препаратов этой группы на ЖКТ и применять их осторожно у пациентов с заболеваниями желудка/двенадцатиперстной кишки. Таким пациентам предпочтительно назначать селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), которые не оказывают выраженного действия на систему ЖКТ
Важнейшим компонентом купирования болевого синдрома являются миорелаксанты, назначение которых позволяет разрывать сформировавшийся патологический круг «боль – мышечный спазм – боль». С этой целью рекомендуется назначать миорелаксанты центрального действия (Сирдалуд, Баклофен, Мидокалм, Толперизон), миорелаксирующее действие которых осуществляется на уровнях периферических нервов, спинного мозга и ствола головного мозга.
При наличии выраженного мышечного спазма может назначаться блокада мышцы, для чего используются препараты-анестетики (Прокаин, Лидокаин), зачастую в комбинации с кортикостероидами (Дексаметазон, Депос, Гидрокортизон и др.) в количестве 3-4 блокад.
Лечение миалгии медикаментами должно включать препараты нейрометаболической терапии (Актовегин) для улучшения трофики мышц или их сочетание с антихолинэстеразными лекарственными препаратами (Ипидакрин, Неостигмин, Метилсульфат) и витаминами группы В (Нейробион). При длительном болевом синдроме существует необходимость назначения антидепрессантов на длительный срок (Коаксил, Дулоксетин, Венлафаксин, Амитриптилин и др.) с целью профилактики развития депрессивного состояния.
Доктора
специализация: Травматолог / Ревматолог / Физиотерапевт
Вашаева Татьяна Васильевна
1 отзывЗаписаться
Подобрать врача и записаться на прием
Лекарства
Парацетамол
Анальгин
Трамал
Мелоксикам
Нимид
Диклофенак
Кетопрофен
Нимесулид
Мидокалм
Баклофен
Кеторол
Актовегин
Нейробион
- Препараты-анестетики (Лидокаин, Прокаин).
- Препараты-анальгетики (Парацетамол, Анальгин, Трамал).
- Препараты группы НПВС (Кенотал, Мелоксикам, Нимид, Диклофенак, Ацеклофенак, Фламакс, Кетопрофен).
- Препараты группы селективные ингибиторы ЦОГ-2 (Целекоксиб, Целебрекс, Кеторол, Нимесулид).
- Миорелаксанты (Сирдалуд, Баклофен, Мидокалм, Толперизон).
- Антихолинестеразные препараты (Ипидакрин, Неостигмина Метилсульфат).
- Кортикостероиды (Депос, Гидрокортизон, Дексаметазон).
- Антидепрессанты (Коаксил, Дулоксетин, Венлафаксин, Амитриптилин).
- Препараты-нейрометаболики (Актовегин, Нейробион).
При острой миалгии показаны магнитотерапия, диадинамические токи, УФ-облучение, поля СВЧ, иглорефлексотерапия. В не острый период и периода ремиссии назначаются физиопроцедуры, позволяющие улучшить трофику мышечной ткани и увеличить объем движений (кинезотерапия, массаж, мануальная терапия, ЛФК, лазеромагнитотерпия, ультразвук, тепловые процедуры (озокерит, грязи).
Спорт – это нагрузки
Почему-то многим кажется, что спорт – это здоровье. На самом деле здоровье – это физкультура, а спорт – это повышенные физические нагрузки, мышечное перенапряжение, болезненные ощущения, от которых на время избавиться можно после очередной тренировки.
Мышечная боль после физических нагрузок возникает оттого, что при усиленной работе в мускулах накапливается молочная кислота. Если тренировка была «по силам», то после нее чувствуется небольшое жжение, и лечение не требуется.
Душ, чтобы расслабиться, напиток, восстанавливающий энергетические потери – например, клюквенный сок – и болевой порог повысится.
Даже у тренированных спортсменов после занятий спортом появляется болезненность. При освоении новых элементов или увеличении нагрузки в мышечных волокнах происходят микроскопические разрывы. Эти крошечные травмы болят, организм, чтобы их залечить, выбрасывает в кровь гормоны и вещества, ускоряющие регенерацию тканей. Мышцы увеличиваются в объеме – «накачиваются», метаболизм ускоряется, иммунитет повышается.
Но иногда приходится задумываться, как снять мышечную боль после тренировки. Это случается, если перетренировался, и травмы оказались значительными.
Причины таких травм:
- нагрузка оказалась завышенной;
- режим тренировок рассчитан неправильно, в связи с чем к следующей тренировке организм не успевает восстановиться.
В этих случаях необходимо принимать меры, иначе иммунитет понизится, и работа организма нарушится.
Как избавиться от мышечной боли после активной тренировки?
- Горячая ванна с солью магния. Если нет соли магния, справится с задачей и морская соль. Соли проникают сквозь кожный покров, восстанавливают поврежденные мышечные волокна, горячая вода усиливает кровоснабжение;
- Специальный массаж;
- Повторная тренировка с дозированной нагрузкой.
Если травма была значительной, то поможет только полный покой, наложение – если повреждения в конечностях – эластичной повязки, и нестероидные обезболивающие препараты.
Что советует народная медицина
Если вы уверены, что мышечная боль в руках не вызвана серьезной травмой или патологией, можно прибегнуть к народным средствам.
Компрессы из вербы
. В весенний период несколько свежих веток вербы нарезать мелкими кусочками, залить кипятком и дать настояться в течение 2-3 часов. Использовать полученный настой в виде компрессов на больное место.
Настой ягод физалиса
. Два десятка свежих ягод залить 0,5 литра кипятка, поставить на огонь и довести до кипения. Убавить огонь и проварить в течение 20-30 минут. Снять с огня и остудить. Пить перед едой по 50 мл 4-5 раз в день.
Отвар из листьев ивы
. 2-3 столовых ложки ивовых листьев залить стаканом кипятка и настоять в течение часа. Процедить и принимать внутрь по столовой ложке через каждые 3-4 часа.
Медовый компресс
. Тщательно обмазать больную конечность жидким медом, и наложить сверху компресс. Оставить на 20-30 минут. Процедуру можно повторять по 2-3 раза в день до улучшения состояния.
Причины боли в правой и левой руке
Болевой синдром в конечностях, в том числе и в руках чаще всего обусловлен дегенеративно-дистрофических поражением позвоночника. Боль возникает с той стороны, с которой находится источник.
Но для поражения сердечнососудистой системы частым признаком является боль в левой руке. Для правой руки могут быть закономерными болезни печени и желчного пузыря. В зависимости от клинической картины заболевания может понадобиться лечение у невролога, терапевта, кардиолога, гастроэнтеролога или инфекциониста.
Либо болевой синдром сочетается с поражением суставов и других внутренних органов.
Тендинит, фасцит, синовиит
Воспаления в суставах, связках, фасциях могут быть асептические или бактериальной природы. Достаточно часто поражаются синовиальные оболочки при длительно существующей инфекции передающейся половым путем, например, при гонорее, хламидиях, уроеоплазме.
Характер боли
Эпизодически возникает боль в суставах и связках, затем присоединяется в мышцах, которая самостоятельно начавшись, также без видимых причин исчезает.
Сопровождается отёком и выпотом в полость сустава. Диагноз ставится при помощи специальных обследований, направленных на исключение заболеваний, передающихся половым путём.
Нарушение венозного оттока
При тромбозах сосудов верхних конечностей развивающихся на фоне коагулопатии, нарушении свёртываемости крови, после тяжелых травм, ожогов и после операций существует риск развития тромбоэмболических осложнений.
Характер боли
Если вены тромбируются поверхностно, то имеется характерная симптоматика в виде боли и уплотнения по ходу вены. Если развивается тромбоз глубоких вен, то боль в мышца рук может отсутствовать. Опасность заболевания заключается в возможности развития не совместимых с жизнью тромбозах и эмболиях магистральных сосудов, источником которых являются венозные сосуды верхних конечностей.
Патологические состояния, которые ведут к болевому синдрому
Основная масса пациентов, жалующихся на боль, имеет дегенеративно-дистрофическое поражение позвоночного столба. Боль в мышцах может стать сигналом, свидетельствующим о наличии остеохондроза, спондилоартроза, межпозвонковых грыж и протрузий.
 Необходимо помнить о следующих причинах, которые могут привести к болевому синдрому:
Необходимо помнить о следующих причинах, которые могут привести к болевому синдрому:
- травматические повреждения: растяжение, ушиб, вывих плечевого, локтевого, лучезапястного суставов, перелом;
- длительное фиксированное положение головы и верхнего плечевого пояса, например, при работе за компьютером;
- сильное физическое перенапряжение нетренированной мышцы;
- недостаточная выработка ферментов, необходимых для сокращения и расслабления мышечных волокон на фоне генетических заболеваний;
- стресс;
- интоксикация;
- миозит;
- паразиты;
- ревматическая полимиалгия;
- фибромиалгия;
- инфекции, например, вирусные или бруцеллез;
- мышечная боль во всех конечностях в том числе и в руках диффузного харарктера;
- остеомиелит;
- грыжа;
- невралгия;
- компрессионно-ишемические нейропатии;
- стеноз, окклюзия, тромбоз, эмболия артерий, вен различной природы;
- воспаление суставов, связок, синовиальных оболочек;
- судорожный синдром;
- инфаркт миокарда;
- нарушение углеводного обмена.
Режущая боль в мышцах
Острая, режущая боль в мышечных волокнах – это биологический ответ адаптивной системы организма на повреждение – начальное либо уже произошедшее. Чаще всего боль режущего характера связана с дисфункцией гладкой мускулатуры без сопутствующего травмирования и повреждения окружающих тканей. Продолжительность боли зависит от периода восстановление мышцы либо от скорости купирования первопричины – вертеброгенного, цервикогенного и других факторов.
Режущая, «ланцинирующая» боль в мышцах встречается довольно редко, ее причинами могут быть следующие факторы:
- Травма мягких тканей (открытая, закрытая), сильный ушиб с разрывом подкожной клетчатки и фасций, мышечных волокон.
- Миофасциальный синдром в комплексе с крампи, контрактурой.
- Острая форма инфекционного миозита, сопровождающаяся абсцессами.
- Полный отрыв мышцы, поперечный разрыв мышечных волокон.
Режущая боль в мышцах всегда свидетельствует о сильном травмировании, повреждении мышечных волокон либо остром воспалительном процессе в них. Режущие болевые ощущения также могут быть спровоцированы чрезмерными усилиями, нагрузкой на растянутую мышцу, которая начала восстанавливаться. Сильной болью сопровождаются и крампи, контрактура, когда при непроизвольном сокращении мышцы снижается уровень аденозинтрифосфата, нарушается электропроводимость мышечных волокон. Кроме того, резкую боль вызывают рефлекторное сокращение мышц при поражении глубоких слоев мягких тканей, карпопедальные спазмы (тетания).
Отдельной доли внимания заслуживает миозит, который характерен резкими, режущими болями в связи с воспалительным процессом в мышечной ткани. Если воспаление протекает в хронической форме, его острый период остался без должного лечения, нагрузка на воспаленную мышцу возрастает, внутри нее образуется фиброзное уплотнение – узел. Кроме того, что больная мышца спазмирована, в ней развивается блокада кровотока, ишемия, увеличивается скорость обменных процессов и выделение специфических химических веществ, провоцирующих боль. Наиболее типичные зоны болевого режущего симптома при миозите – это шея, плечи, спина.
При диагностике режущего болевого мышечного симптома всегда исключают возможные первопричины – онкопроцесс, воспаления внутренних органов инфекционной этиологии, острый спинальный синдром. Особенно тщательные обследования требуются, если резкая боль в мышечных волокнах не стихает и не зависит от смены положения тела, движений.
[], [], [], []
Боли, возникающие впереди и (или) сзади бедра
Если пациент на приеме у ортопеда жалуется, что у него болят мышцы ног выше колен и ягодиц, то обязательно проводятся дифференциальные инструментальные исследования. Дело в том, что человек оценивает возникающие ощущения субъективно. А патологический процесс может развиваться не в мышцах, а в хрящевых или костных суставных структурах, связочно-сухожильном аппарате, мягких тканях. Нередко причинами болей становятся пояснично-крестцовый остеохондроз, защемление или воспаление седалищного нерва, сформировавшаяся межпозвоночная грыжа, эндокринные и метаболические расстройства.
Точки боли при защемлении седалищного нерва.
Это наиболее частая локализация болезненных ощущений при развитии острых или хронических патологий. Они могут быть сильными, пронизывающими, иррадиирущими в поясницу или бока, или ноющими, тянущими, «грызущими». Боли сзади и спереди бедра одновременно появляются в результате различных травм: частичных или полных разрывов латеральных и крестцовых связок, переломов, вывихов, диспластических изменений, нарушения целостности мышц или сухожилий.
Дискомфортные ощущения могут быть спровоцированы развивающимся артритом — воспалительным поражением коленного или тазобедренного сустава различного патогенеза. Заболевание бывает ревматоидным, реактивным, инфекционным специфическим или неспецифическим, подагрическим, ювенильным, псориатическим. На артрит указывает отечность и покраснение кожи, тугоподвижность. В период рецидива нередко сопровождается общей интоксикацией организма с ее выраженными клиническими проявлениями:
- гипертермией (повышенной температурой тела);
- пищеварительными расстройствами;
- слабостью, сонливостью.
Боль, отдающая в бедро, при ревматоидном артрите ТБС.
Первые же боли в бедрах должны стать сигналом для обращения к ортопеду. Этот симптом является ведущим при остеоартрозе — патологии, пока не поддающейся окончательному излечению. Толчком к ее развитию становятся деструктивные изменения в хрящевых тканях. Они разрушаются, утрачивают способность смягчать удары костных поверхностей во время движения. Для стабилизации тазобедренного или коленного сустава начинают разрастаться, уплощаться края костных пластинок. Формируются костные наросты (остеофиты), сдавливающие кровеносные сосуды и нервные окончания, провоцируя боли сначала только при движении, а затем и в состоянии покоя.
Остеофиты в коленном суставе.
Опасность дегенеративно-дистрофических патологий (гонартроза или коксартроза) заключается в отсутствии симптоматики на начальной стадии. Возникающие боли свидетельствуют о значительном разрушении хрящевых тканей.
| Возможные причины болей в области бедер | Характерные признаки |
| Варикозное расширение вен, поражение тромбофлебитом задней вены голени | Специфические сосудистые «сеточки» и «звездочки», тяжесть в ногах |
| Остеохондроз пояснично-крестцового отдела позвоночника | Скованность движений, боли в пояснице, распространяющиеся на бедра |
| Синдром «конского хвоста» | Сильная боль в спине, распространяющаяся в нижние конечности с одной или обеих сторон |
| Ущемление седалищного нерва | Острая, пронизывающая боль, иррадиирущая в бока и бедра |
| Повреждение большеберцового нерва | Расстройство сгибания стопы вниз с нарушением движений в пальцах |
| Синовит, бурсит | Снижение объема движений, клинические появления общей интоксикации организма |
| Тендовагинит, тендинит | Болезненные ощущения, усиливающиеся при движении, сопровождающиеся хрустом |
При любой воспалительной или дегенеративно-дистрофической суставной патологии наблюдается постепенная атрофия мышечных волокон. При коксартрозе или гонартрозе 2 или 3 степени тяжести заметно снижение мышечного объема больной ноги по сравнению со здоровой. Поэтому при появлении первых дискомфортных ощущений в области бедер, часто ошибочно принимаемых за мышечные боли, следует обратиться за медицинской помощью. Это позволит своевременно приступить к лечению, избежать развития тяжелых осложнений, а иногда и инвалидизации.
Как избавиться от болей после тренировки
Мы разобрали причины боли, теперь поговорим о том, как от нее избавиться. Безопасные виды боли можно снять непосредственно во время занятий, повторив упражнение, которое ее вызвало, но с меньшей нагрузкой. Эти действия уберут скованность мышц и обеспечат усиленный приток крови, несущей тканям кислород и необходимые для регенерации питательные элементы.
Дискомфорт в мышцах ног и нижней части тела можно снять с помощью кардиоупражнений, а избавиться от болевых ощущений в мышцах верхней части тела можно, сделав упражнения с собственным весом или занимаясь йогой.
Правильное питание и режим сна
Это имеет первостепенное значение для восстановления мышечной ткани. После тяжелых тренировок вашим мышцам жизненно необходимы белки и углеводы: первые поставляют аминокислоты, нужные для быстрого заживления микроразрывов, а вторые обеспечивают мышцы гликогеном. Употребление не менее 2 литров воды в день способствует выводу из организма токсинов и исключает обезвоживание, приводящее к усталости мышц (однако не переборщите: чересчур обильное питье вызывает излишне активную работу почек). Не забывайте об отдыхе: придерживайтесь режима, старайтесь не ложиться слишком поздно и спать не менее 8 часов. Здоровый полноценный сон поможет вам восстановить силы и подготовиться к новым тренировкам.
Расслабляющий массаж
В студии Body&Mind знают, как правильно восстановиться после занятий спортом: новая услуга спортивного массажа поможет вернуть силы и хорошее самочувствие после качественной тренировки. Ищите в расписании Massage’30 и Massage’60 и записывайтесь на сеанс расслабляющего массажа.
Горячая ванна или сауна
Сауна в The Base – вот что отлично убирает болевые ощущения в мышцах! Во время пребывания в сауне расширяются сосуды, чем увеличивает объем крови в мышечных тканях, содействует выводу токсинов и ускоряет процесс восстановления.