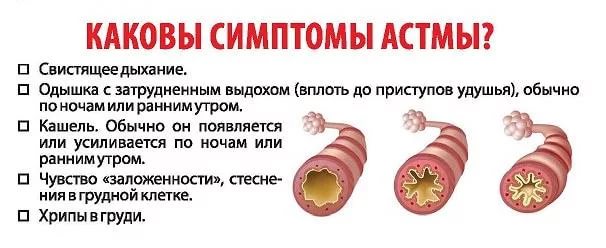
Формы бронхиальной астмы: о чем нужно знать больным?
Содержание:
Бронхиальная астма тяжелой 3 степени
В этом случае симптомы заболевания не оставляют человека, проявляясь в течение дня и в ночное время. Человек, у которого бронхиальная астма тяжелой 3 степени ограничен в физической активности, приступы бронхоспазма возникают спонтанно и на «пустом месте», обострения частые.
Во время приступа отмечается:
- Выраженное расстройство дыхания.
- Беспокойство, паника, чувство страха, холодный пот.
- Вынужденная поза.
- Свист при дыхании слышен даже на расстоянии.
- В наличии повышенное АД и тахикардия.
- При прослушивании выявляются сухие и влажные хрипы в большом количестве и по всей площади легких.
Астму тяжелого течения полностью контролировать не получится, но лечение направлено на достижение максимально возможных результатов, чтобы облегчить жизнь больного. Изначально предписываются ингаляционные кортикостероиды и пролонгированные бронходилататоры. Вместе с тем проводится терапия пероральных кортикостероидов покурсно или на постоянной основе.
Классификация по клиническим проявлениям
Советские учёные А. Д. Адо и П. К. Булатов в 1969 году первыми предложили классификацию бронхиальной астмы по причинам её возникновения.
Различают три основных вида бронхиальной астмы:
- аллергического вида;
- неаллергического происхождения;
- смешанный вид астмы – сочетание аллергического компонента с неаллергическим.
В зарубежных странах астму аллергического происхождения относят к экзогенной, т. е. связанной с воздействием внешних факторов (аллергенов).
Астму неаллергического происхождения относят к эндогенной, т. е. связанной с внутренними причинами.
Некоторые выделяют при эндогенной астме выделяют различные формы заболевания:
- инфекционно-зависимую;
- первично измененную реактивность бронхов;
- профессиональную;
- атипичную.
Аллергическая или атопическая астма
Приступы экзогенной, или аллергической (атопической) бронхиальной астмы возникают после попадания в респираторный тракт различных внешних возбудителей. Чаще всего реакция начинается в верхних его отделах, развивается так называемое предастматическое состояние – воспаляются гортань, слизистая трахеи и носовые пазухи, ярко выражен аллергический насморк. Со временем это приводит к полновесной бронхиальной астме. Существует огромное число раздражителей, самыми распространенными из которых являются:
- растительная пыльца (мужские половые элементы) и волокна некоторых семян (хлопок, тополиный пух, одуванчик и другие);
- пыль и плесень в жилых помещениях;
- шерсть и частички кожи домашних животных;
- мелкие паразиты, чаще всего клещи, и другие возбудители.
При аллергическом варианте бронхиальной астмы удается выявить аллерген (один или несколько), который эту астму вызывает.
У некоторых людей имеется наследственная предрасположенность к реакциям на определенные раздражители, что тоже может вызывать приступ удушья. Это так называемая атопическая астма.
Видео по аллергической астме
https://youtube.com/watch?v=DyYthzTX72w
Неаллергическая бронхиальная астма
Возникновение одышки, удушья и сухого кашля возможны из-за воздействия вредных микробов. Бактерии, вирусы и грибки могут породить и саму болезнь, и вызвать постоянные обострения. Из медицинских статистик ясно, что ОРВИ и ангина, нарушение работы легких и бронхов – это самая явная причина приступов различных видов бронхиальной астмы у детей. Эту проблему довольно просто выявить на основе данных симптомов. Особую эффективность показывает гормональная терапия и бронходилататоры.
Этот вариант бронхиальной астмы развивается из-за воздействия вредных микробов. Инфекционное заболевание (вирусной или бактериальной природы) дыхательных путей инициирует внутренние патологические процессы неаллергического характера, приводящие к развитию астмы.
Смешанный вид бронхиальной астмы или инфекционно-зависимая
Причинами развития астмы смешанного генеза выступают как наследственные особенности иммунной системы, так и раздражители внешней среды — инфекции, аллергены, токсические вещества, медицинские препараты. Заболевание часто протекает в тяжелой форме, плохо поддается лечению. Смешанной бронхиальной астме всегда сопутствуют хронические инфекционные болезни.
Первично-измененная реактивность бронхов
К этому варианту бронхиальной астмы относится аспириновая бронхиальная астма. При аспириновой бронхиальной астме предполагается четкая взаимосвязь приступов с приемом аспирина или других нестероидных противовоспалительных средств.
Для этого вида астмы характерно сочетание трех симптомов: непереносимость нестероидных противовоспалительных средств + рецидивирующий полипозный риносинусит + приступы удушья.
В большинстве случаев этот вид может сочетаться с аллергической или с инфекционно-зависимой бронхиальной астмой.
Большинство исследователей считает, что это проявление бронхиальной гиперреактивности, а не самостоятельная разновидность бронхиальной астмы.
Профессиональная бронхиальная астма
Бронхиальная астма, возникающая под действием вредных производственных факторов. Такие факторы чаще всего встречаются в сельском хозяйстве, пищевой, деревообрабатывающей, химической, текстильной промышленности. Для этого вида астмы характерна зависимость возникновения приступов от причинного фактора на производстве, уменьшение или исчезновение симптомов, когда больные находятся вне места работы.
Этот вид астмы смешанного происхождения, в котором могут участвовать как аллергические, так и неаллергические механизмы.
Профилактические меры
В первую очередь, необходимо исключить контакт с аллергенами. Непременно уберите из дневного рациона продукты, которые вызывают аллергическую реакцию.
Также следует придерживаться таких рекомендаций:
- полностью отказаться от спиртных напитков и сигарет;
- регулярно делать дыхательную гимнастику;
- принимать витамины;
- как можно чаще гулять на свежем воздухе;
- не допускать стрессов;
- соблюдать правила личной гигиены;
- давать организму умеренную физическую нагрузку.
Рекомендуется пройти лечение в санатории. Здесь доступен спектр целебных процедур, которые нацелены на сокращение симптоматики.
Внимание! Важно не реже чем раз в полгода сдавать требуемые анализы. Это позволит контролировать патологию и не допустить серьёзных последствий
Диагностирование
При первых признаках бронхиальной астмы, перед лечением больному следует обратиться к терапевту, который ответственен за первоначальный осмотр и составление клинической картины. Также он проводит выслушивание характерных звуков при вдохе и выдохе.
После этого врач выписывает направления на исследования:
- Анализ крови. По биохимическому изменению состава можно обосновать наличие воспаления. В частности, аллергологи отмечают уровень иммуноглобулина E, так как его повышение указывает на аллергическую реакцию.
- Бактериологический посев мокроты. С помощью исследования бронхиальной слизи выявляются инфекция и устойчивость патогенов к антибиотикам.
- Исследование функции внешнего дыхания. Процедура показывает тяжесть патологии дыхательных путей.
- Рентген. По снимку врачи определяют распространение воспаления и сопутствующие патологии. Для этих целей также применяется бронхографическое и бронхоскопическое исследование.
Рентген От поставленного диагноза зависит курс лечения астмы, поэтому пренебрегать процедурами не стоит. Неправильная терапевтическая тактика может отсрочить выздоровление и даже привести к осложнениям болезни.
Главные цели и задачи терапии
Терапевтические действия подразумевают выполнение конкретных задач, а именно:
- полное устранение и минимизирование кинической симптоматики;
- уменьшение регулярности приступов;
- профилактика осложнений и минимизирование наступления смертельных ситуаций;
- улучшение дыхательной функции;
- укрепление иммунитета и стимуляция активности больных;
- уменьшение дозы либо полная отмена бронхолитических средств;
- минимизация обращений за срочной медицинской помощью и профилактика побочных действий.
Соблюдение всех перечисленных принципов помогает исключить инвалидизацию пациента.
Главные направления лечения
Основными направлениями в лечении интермиттирующей астмы выступают:
- устранение причины патологического процесса;
- контроль терапевтической тактики;
- устранение обострения;
- осуществление аллерговакцинации;
- период восстановления;
- обучение пациентов определенной тактике поведения в случае острого развития приступа.
Стоит подчеркнуть, что в процессе терапии больные должны придерживаться особой диеты с минимизированием высоко-аллергенных продуктов питания и химических добавок.
Причины развития болезни
Механизм развития профессиональной бронхиальной астмы изучают до сих пор. Спровоцировать такую патологию могут внутренние и внешние факторы. Во втором случае провокаторами недуга выступают аллергические реакции. В качестве аллергенов выступают:
- пыль, плесень;
- продукты питания;
- пух и пыльца растений;
- строительные материалы;
- бытовая химия;
- медикаменты;
- шерсть домашних животных.
Организм может среагировать моментально либо спустя время после негативного влияния. Также профессиональная (приобретенная) бронхиальная астма может возникнуть в следующих случаях:
- при диагностировании заболеваний эндокринной системы;
- при чрезмерно низкой температуре окружающей среды;
- когда имеется предрасположенность;
- при наличии проблем с ЦНС;
- при сильных физических нагрузках.
Внимание! В категорию риска входят:
- женщины во время менопаузы и беременные женщины;
- люди, которые подвержены влиянию опасных химических веществ;
- заядлые курильщики;
- люди, которые столкнулись с вирусными инфекциями;
- те, кто проживают на территории с неблагоприятной экологической обстановкой.
Классификация
Астма — мультифакториальная хроническая болезнь,требующая дифференцированного лечения. Ее делят на стадии, формы, фазы и фенотипы
Важно максимально полно изучить факторы, приведшие к возникновению болезни. Используя эту информацию, врач назначит оптимальное лечение.
По причине происхождения
- Аллергическая (экзогенная). Причиной возникновения приступа является внешний раздражитель — пищевой или респираторный аллерген. Вначале дает о себе знать предастма — комплекс болезненных состояний верхних дыхательных путей, насморк, ларингит, трахеит. А затем развивается астматический приступ.
В эту группу входит атопическая астма, возникающая у людей с генетической предрасположенностью к тому или другому виду аллергена. Чаще всего пациенты чувствительны к продуктам жизнедеятельности пылевых клещей, шерсти животных, пыльце цветущих растений, продуктам или ингредиентам косметики.
- Инфекционная (эндогенная). Причиной приступов являются патологические микроорганизмы — вирусы, бактерии или грибки. Они провоцируют появление бактериальных бронхитов, ОРВИ или заболеваний легких, нарушают проходимость органов дыхания и провоцируют появление астмы.
- Смешанная астма. Является следствием сочетания аллергической и инфекционной форм астмы. Это результат плохой экологии, неподходящего человеку климата, стрессов или вредных привычек.
По степени тяжести
Астма может проявляться эпизодически и мало влиять на образ жизни пациента. Редкие обострения, вызванные взаимодействием с аллергеном, сменяются стойкой ремиссией.
Если приступы возникают несколько раз в неделю — речь идет персистирующей астме легкой степени, если ежедневно — о средней степени тяжести.
Астма тяжелой степени — это почти непрерывный патологический процесс, формирующий астматический статус и требующий наращивания дозировки противоастматических средств.
Для определения тяжести заболевания врач примет во внимание такие обстоятельства:
- насколько часто происходят приступы в дневное и ночное время;
- сколько времени необходимо для снятия приступа;
- общее состояние пациента.
- частоту и характер дыхания;
- насколько активно задействованы в процессе дыхания вспомогательные мышцы;
- есть ли хрипы и свистящее дыхание;
- вздувается ли при дыхании область груди;
- частоту сокращения сердечной мышцы;
- изменения в эмоциональном состоянии пациента;
- поза, которую вынужден принимать человек во время приступа;
- вынужденное ограничение физической активности пациента;
- необходимость врачебного вмешательства в ходе приступа.
Особые формы астмы
Это формы заболевания, различающиеся по своему происхождению и клиническим признакам:
- Профессиональная астма. Появляется при контакте с вредными или вызывающими аллергию веществами при профессиональной деятельности пациента. Для стабилизации состояния чаще всего достаточно сменить работу.
- Рефлюкс-индуцированная форма. Если снижен тонус сфинктера пищевода, существует вероятность заброса пищи из желудка в пищевод и дыхательные пути. В результате возникает спазм бронхов. Такие приступы чаще возникают ночью или если человек лежит.
- Аспириновая астма. Это псевдоаллергическая реакция на нестероидные противовоспалительные препараты, содержащие аспирин. Приступы протекают тяжело, с обструкцией бронхов и кашлем. Для купирования приступа используют глюкокортикостероиды.
- Астма физического напряжения. Приступ возникает после физической работы или усилия. Протекает тяжело, с нарастанием дыхательной недостаточности и нередко требует срочной медицинской помощи.
- Ночная астма. Возникает по ночам и чаще всего не имеет четкого объяснения. Требует коррекции подобранного ранее лечения.
- Кашлевая (скрытая) астма. Имеет смазанную клиническую картину, поэтому ее часто принимают за другие болезни с бронхиальной обструкцией — бронхит курильщика, хроническую обструктивную болезнь легких.
Неотложная помощь при Бронхиальной астме!
В-агонисты в аэрозоле применяют в первичной терапии острых приступов БА.
Дают каждые 20 мин до 3 доз; затем каждые 2 ч до купирования приступа.
Аминофиллин после первого часа может ускорить наступление эффекта.
Парадоксальный пульс, участие вспомогательной мускулатуры и выраженное увеличение ЖЕЛ служат индикаторами тяжести заболевания и показаниями к определению содержания газов в артериальной крови и пик флоуметрии — ПСВ (определению пика скорости выдоха) или ОФВ.
Ожидаемое значение: ПСВ < 20%; удвоение показателя через 60 мин, отсутствие этого удвоения на фоне терапии требует добавления глюкокортикоидов.Постоянное лечение.
- Терапия первой линии также складывается из применения В-агонистов.
- При сохранении симптомов необходимо добавить Противовоспалительные препараты (глюкокортикоиды или стабилизаторы клеточных мембран). Регулирование лекарственной терапии основано на объективном измерении функции легких (тест Тиффно, ОФВ).
Поздние симптомы бронхиальной астмы
Если болезнь не удалось вылечить в детском возрасте, она переходит в хроническую форму. Кашель беспокоит все чаще, интенсивность симптомов усиливается.
Постоянная гипоксия изменяет внешний вид взрослого человека. Его кожа становится бледной, а после – приобретает синюшный оттенок. Пальцы удлиняются и утолщаются на кончиках (по типу барабанных палочек). Ногти становятся круглыми и выпирающими (как часовые стеклышки).
Частота ударов сердца во время кашля ускоряется, и даже при ремиссии у больного остается легкая тахикардия. Такой симптом изнашивает организм, приводит к постоянному чувству усталости. Поэтому в повседневной жизни взрослый старается беречь силы: меньше двигаться, не волноваться, всегда иметь с собой баллончик бронхорасширяющего средства.
Профилактические меры
Смешанная бронхиальная астма, как и многие другие заболевания, проявляется в связи с неправильным образом жизни. Отличной профилактикой против ее возникновения станут постоянные прогулки на свежем воздухе, дыхательная гимнастика и закаливание. Эти простые меры очищают легкие и повышают иммунитет
При аллергии важно быстрее выявить ее источник, устранить, или минимизировать взаимодействие с ним
Важно следить за тем, чтобы вокруг было как можно меньше химических соединений, также необходимо пересмотреть рацион питания таким образом, чтобы организм получал все необходимые витамины и минеральные вещества
Один из самых распространенных недугов
Более трехсот миллионов людей по всей планете являются носителями возбудителя астмы. За последние два десятилетия, количество больных только возросло и продолжает расти. Нельзя игнорировать тот факт, что заболеванию подвержены не только взрослые, но и дети. При недостаточном лечении или его отсутствии – приводит к летальному исходу. Причин развития бронхиальной астмы существует множество, особенно ей подвержены представители сильного пола и люди, с наследственной предрасположенностью.
Факторы развития могут быть внутренними и внешними, которые в той или иной степени влияют на проявление первых признаков. Эпизоды сильного кашля, которые испытывает больной, могут появляться с различной периодичностью. Это происходит из-за того, что при контакте с аллергенами наблюдает обструкция бронхов (одна из форм дыхательной недостаточности. Происходит из-за нарушения проходимости бронхиального дерева и неправильного выведения слизи).
Во время развития недуга, происходят такие изменения в организме человека:
- Нарушения обмена в стенах бронхов;
- Гиперфункция дыхательных путей;
- Непроходимость респираторного тракта.
Своевременная диагностика и лечение бронхиальной астмы приводит к положительным результатам. Постоянный контроль пациента над своим состоянием и медикаментозная терапия, минимизирует риск развития патологий и осложнений.
Что собой представляет эта болезнь?
Бронхиальная астма представляет собой поражение дыхательных путей рецидивирующего характера с нарушением реактивности бронхов и наличием астматического статуса – обязательного клинического признака в виде приступов удушья. Смешанная форма болезни – это вид бронхиальной астмы, этиология которого соединяет атопический (аллергический) и неаллергический факторы. Чаще всего астма смешанного типа зарождается по атопическому механизму, но с наложением бактериальной сенсибилизации. Усиливающими факторами могут послужить и другие неаллергические причины: отравление, стресс, эндокринное заболевание и т. д.
Любая бронхиальная астма обусловлена появлением гиперреактивности бронхов в результате развития воспалительной реакции в их стенке. Это аномальное свойство вызывает чрезвычайное повышение чувствительности (сенсибилизацию) стенок дыхательных каналов к воздействию различных провоцирующих факторов, которые для здоровых людей являются безопасными. Обычно причиной воспалений становятся аллергены или неспецифические (неаллергические) воздействия, но при астме смешанной формы оба эти механизма объединяются.
Бронхиальная астма относится к хроническим патологиям, но имеет выраженный агрессивный рецидивный характер. Она включает две основные фазы: обострение (приступ) и ремиссия (межприступный период). Иногда выделяется отдельно фаза затихающего обострения. В случае когда обострение не удается купировать в течение 20-30 ч. может развиться астматическое состояние. Это явление представляет собой продолжительный период тяжелого состояния, который характеризуется нарастанием резистентности к терапии, постоянным кашлем, развитием дыхательной недостаточности, легочной обструкции с переходом в коматозное состояние.
Факторы, приводящие к развитию эндогенной бронхиальной астмы
Эндогенная форма провоцируется различными внешними и внутренними факторами. К первым относится сезонное понижение температуры воздуха (организм переохлаждается), работа на вредном производстве (в том числе, связанная с периодическим кислородным голоданием).
К внутренним факторам относятся сбои в работе эндокринной системы, не до конца вылеченные болезни дыхательных путей, патологические изменения формы грудной клетки, искривления носовой перегородки, значительное нарушение иммунитета. Также эндогенная астма может возникнуть вследствие воздействия таких аллергенов:
- шерстяная одежда и шерсть животных;
- определённые лекарства;
- плесень, пылевые клещи, грибок;
- домашняя пыль;
- пыльца растений;
- некоторые продукты питания.
Профилактика бронхиальной астмы
К списку основных средств для профилактики различных заболеваний, следует отнести:
- Правильная пища и здоровый образ жизни. Особенно касается беременных женщин. Если беременная имеет множественные аллергии, запрещено во время вынашивания ребенка принимать аллергенную пищу, следует избегать контакта с самими распространенными аллергенами;
- Адекватная физическая нагрузка. Плавание, дыхательные тренировки, длительные пешие прогулки;
- При проявлении первых признаков заболевания – нельзя заниматься самолечением. Курс может подобрать только врач-специалист;
- Лечение народными средствами возможно только в том случае, если лечащий врач дал свое согласие;
- Нормальные условия труда и использование средств личной безопасности. Относится к представителям профессий, которые находятся в постоянном контакте с химическо-активными веществами или ядовитыми элементами;
- Постоянный контакт с врачом, чтобы, если это будет необходимо, отреагировать на нестандартную ситуацию.
Степень тяжести заболевания
Для определенной степени тяжести бронхиальной астмы, характерны свои симптомы. Чтобы узнать насколько сильно она развита, необходимо оценить выраженность следующих факторов:
- частота приступов удушья в ночное время в течение суток, недели и месяца;
- количество дневных удушений за сутки, неделю и месяц;
- определить функцию внешнего дыхания (ФВД) и колебание показаний в течение одного дня.
- общее физическое состояние астматика.
Во время приступа удушья внимание обращают на следующие признаки:
- наличие свиста при выдохе;
- затруднена ли речь;
- частота пульса;
- возбужденность;
- ограничение двигательной активности.
По классификации, заболевание может протекать в четырех основных стадиях: интермиттирующая, персистирующая легкого течения, персистирующая средней тяжести и персистирующая тяжелого течения. У каждой присутствуют свои выраженные признаки, и лечить обострившуюся астму определенной стадии нужно по специальной схеме.
- Интермиттирующая (I стадия) – приступы удушья довольно редкие. По ночам симптомы астмы проявляются не более пары раз за месяц.Обычно приступы случаются после контакта с аллергенами, во время простуд или при столкновении с пылью.Состояние здоровья человека почти не изменяется, но некоторые симптомы все же присутствуют: выдох более длинный с тихим свистом, дыхание слегка затрудненное, а сердце бьется в ускоренном темпе.Лечение, как таковое, отсутствует. Единственное: зная о подобной предрасположенности к бронхиальной астме, больной должен всегда носить с собой ингалятор.
- Персистирующая легкого течения (II стадия) – развитие удушья постепенное и мучает человека не чаще одного раза в шесть дней, преимущественно в ночное время.На этой стадии проявляется затрудненный выдох и отдышка. В легких можно услышать сухие хрипы. Во время приступа, с кашлем выделяется мокрота, иногда даже с гноем. При физической нагрузке, человек начинает задыхаться. Эти симптомы проявляются даже в отсутствии приступов.В период удушья у астматика возбужденное состояние. Кожа бледнеет, а губы приобретают синий оттенок. Выдох более длинный, с характерным свистом.Лечение такого заболевания должно проводиться ежедневно. Приступ может застать в любое время, поэтому пациенту назначают профилактические препараты, с помощью которых можно контролировать астму.
- Персистирующая средней тяжести (III стадия) – проявление ночных приступов несколько раз в неделю и практически ежедневно удушье в дневное время.Проявить себя астма может в любое мгновение без видимой причины. На этой стадии, во время бронхоспазма, у человека наблюдается расстройство дыхания, повышенное давление, паника с холодным потом и громкий свист, который можно услышать на большом расстоянии.Контролировать развитие такой болезни не получится, поэтому все силы направлены на облегчение жизни астматика. Одновременно с пролонгированными бронходилататорами проводятся курсы приема пероральных кортикостероидов.
- Персистирующая тяжелого течения (IV стадия) – без применения глюкокортикостероидных препаратов уже не обойтись. С этой стадии легко можно перейти на астматический статус.
Если лечение не оказывает видимого эффекта, в таком случае идет развитие астматического статуса, при котором требуется незамедлительное подключение больного к аппаратам, регулирующим жизненно важные процессы.
Простимулировать развитие статуса может передозировка лекарственных средств или полная отмена их приема, простуда или воздействие большого количества аллергенов.
Классификация бронхиальной астмы
Смешанная бронхиальная астма классифицируется по следующим признакам: по выраженности течения, форме заболевания, контролируемости процесса.
Тяжесть протекания болезни.
Особенности течения:
- Легкая степень – характерны незначительные обострения, которое легко устраняются с помощью бронхолитических препаратов.
- Средняя степень тяжести смешанной формы бронхиальной астмы приводит к уменьшению физической активности человека, нарушениям режима сна. При ней отмечается возникновение более тяжелых и продолжительных обострений (несколько в неделю), иногда сопровождающихся приступами удушья. Для снижения негативных последствий астматику необходим ежедневный прием бронхорасширяющих препаратов.
- Тяжелая степень является самой опасной. Она сопровождается частичным или полным ограничением физической активности, затруднением речи, паническим состоянием, общей слабостью, частыми приступами. Приступы в этот период могут перейти в астматический статус, что представляет серьезную угрозу для жизни больного.
В зависимости от тяжести течения болезнь может носить эпизодический характер (развиваться постепенно с редкими приступами) или быть постоянной и протекать в легкой, средней или тяжелой форме.
Контроль заболевания.
По контролируемости процесса астма бывает:
- контролируемой — с отсутствием негативных проявлений и ограничений для любого вида деятельности;
- частично контролируемой — появляются клинические признаки с умеренным количеством обострений;
- неконтролируемой — наблюдаются множественные симптомы, значительное количество обострений, возникновение астматических приступов.
Для установления контроля над заболеванием больному необходимо научиться самостоятельно пользоваться пикфлоуметром (для определения максимальной скорости выдоха). Это поможет определить начало обострения, своевременно принять назначенные препараты и снизить риск появления астматических приступов.
Терапевтические методики
При проявлении симптомов сердечной астмы лечение проводится с учетом оценки состояния пациента. Медицинская помощь заключается в проведении реанимационных действий либо нормализации работы сердца. Чтобы стабилизировать состояние пациента, выполняются следующие действия:
- Назначение ЭКГ.
- Внутривенное введение мочегонного препарата (Лазикс).
- Нитроглицерин под язык, а в тяжелом случае — внутривенно капельно.
- Прием седативного средства (Реланиум). При подозрении на отек используется Морфин.
- Если ЭКГ подтвердило тахикардию либо мерцательную аритмию, принимаются сердечные гликозиды (Дигоксин либо Строфантин).
- Кислородная ингаляция.
Подобные мероприятия помогают нормализовать состояние пациента. Несвоевременное купирование СА приводит к развитию отека легких и смерти, поэтому экстренная помощь оказывается на месте. Терапевтические мероприятия направлены на подавление возбуждения нейронов, отвечающих за дыхательную функцию, снижение эмоционального напряжения, разгрузку малого круга кровообращения.
При проявлении первичных признаков синдрома рекомендуется вызвать бригаду скорой помощи либо самостоятельно доставить больного в медицинское учреждение. До приезда врачей обеспечивается максимальный покой. Пациент должен занять полусидячее положение, опустив ноги. При возможности организовывается горячая ванночка для ног. Показан прием Нитроглицерина с повторами каждые 5 минут. Проводится мониторинг давления.
Принципы лечения
Лица, которые страдают от сердечной астмы, одышки и боли, должны проходить симптоматическое лечение комплексного характера. Для устранения боли принимаются наркотические анальгетики. Если угнетается дыхание, появляется бронхоспазм, выписываются нейролептаналгетики (Дроперидолом).
Для быстрой разгрузки малого круга при гипертензии и венозном застое проводится кровопускание. Манипуляция осуществляется с 300−500 мл крови. Если отсутствуют противопоказания, на конечности накладывается жгут. Он сдавливает вены, создавая венозный застой на периферии. Через 30 минут жгут снимается. Во время процедуры контролируется артериальный пульс.
Рекомендуется лечить СА кислородными ингаляциями с этиловым спиртом, носовыми катетерами, масками. При отеке показана искусственная вентиляция легких (ИВЛ). Чтобы скорректировать давление, принимаются гипотензивные лекарства с мочегонными средствами. При СА пациентам вводятся растворы сердечных гликозидов:
- Дигоксин;
- Строфантин.
Если диагностические исследования выявили смешанную форму синдрома с бронхиальной астмой, назначается Эуфиллин. Для нормализации ритма сердца проводится дефибрилляция либо электроимпульсное лечение. После купирования приступа назначается дальнейшая терапия.
Названия препаратов
Для поддержки работы сердца показан прием препаратов нескольких фармакологических групп. Схема подбирается кардиологом в каждом случае индивидуально. При этом учитываются этиология, сопутствующая симптоматика. Чаще после приступа выписываются следующие медикаментозные средства:
- Нитраты. Способствуют расширению мелких сосудов, снижению периферического сопротивления, уменьшению притока крови к сердцу. К этой группе относятся следующие лекарства: Перлингатин, Нитроглицерин.
- Седативные препараты (Сибазон, Реланиум). Их действие направлено на снижение возбудимости, уменьшение тахикардии.
- Наркотические средства (Омномон). Способствуют уменьшению возбудимости дыхательного центра. Дополнительно устраняется боль.
- Мочегонные (Фуросемид). Снижают давление, уменьшая объем циркулирующей крови.
- Гипотензивные (Каптоприл). Принимаются с целью нормализации давления.
- Гликозиды (Строфантин). Препараты усиливают сократимость сердечной мышцы, увеличивая ударный объем.
- Противоаритмические средства (Кордарон). Оказывают прямое воздействие на поляризационные процессы, протекающие в миокарде.
Для проведения кислородной терапии используются пары спирта. Процедура необходима для уменьшения гипоксии и снижения образования пенистой мокроты. Если клиническая картина приступа носит скрытый характер, проявляются симптомы острого инфаркта, тогда требуется срочная госпитализация больного. Аналогичное решение принимается при первом приступе аритмии, альвеолярном отеке, низком давлении, неэффективности назначенной терапии.
Симптомы бронхиальной астмы
Перед началом приступа у пациента наблюдается период предвестников. Он проявляется беспокойством, раздражительностью, слабостью, сонливостью. Внешние проявления бронхиальной реактивности:
- расширение зрачка;
- тахикардия;
- покраснение лица;
- вазомоторный ринит;
- тошнота, рвота (редко).
Приступ удушья
Предвестники наступают за 2-3 суток до начала основных симптомов заболевания. Приступу часто предшествует сухой мучительный кашель. В период разгара присоединяются другие признаки удушья:
- дистанционные хрипы в груди (слышны на расстоянии);
- сильно затруднены вдох и выдох;
- расширены межреберные промежутки;
- шумное дыхание;
- вынужденное положение тела (для облегчения дыхания);
- одутловатость лица;
- пульс более 120 ударов в минуту;
- набухание шейных вен;
- постепенное отхождение мокроты.
Кашлевой вариант
Чаще диагностируется в детском возрасте. Кашлевой вариант БА характеризуется изнуряющим, непродуктивным кашлем. После приступа у пациента остаются боли в грудной клетке. Другие клинические проявления:
- свистящее, затрудненное дыхание;
- стеснение грудной клетки;
- одышка даже в состоянии покоя;
- усиление хрипов в положении лежа на спине;
- ухудшение состояния в ночное время.