Что такое аритмия: причины, признаки и устранение нарушений сердечного ритма
Содержание:
Блокады (нарушение проводимости)
работа проводящей системы сердца
Наиболее частые места локализации блокад:
- Синоаурикулярный и атриовентрикулярный узлы;
- Предсердия;
- Ножки пучка Гиса и их разветвления;
- Мышца желудочков.
В зависимости от скорости проведения импульсов различают 3 степени блокад:
- 1 ст. – проведение импульсов замедленное, с выпадением части сокращений желудочков;
- 2 ст. – не может пройти какая-то часть импульсов (неполная блокада);
- 3 ст. – импульсы вообще не добираются до лежащих ниже отделов проводящей системы (блокада полная).
Нарушения проводимости, вызывающие сбой в сердечном ритме, разделяют по месту их возникновения:
- Синоаурикулярная блокада имеет место, когда в предсердия не проходят импульсы из синусового узла, что больше характерно для выраженной ваготонии и органического поражения сердца. Терапия в первую очередь направлена на основное заболевание, а при явных нарушениях гемодинамики – применение атропина, препаратов белладонны, эфедрина или имплантация искусственного водителя ритма;
- Внутрипредсердная блокада сопровождает пороки сердца, миокардиты, ИБС и может возникать при передозировке некоторых противоаритмических средств или препаратов наперстянки. Ликвидируется путем успешного лечения основной болезни;
- Атриовентрикулярная (АВ) блокада – нарушение проведения возбуждения в желудочки из предсердий, с задержкой или прекращением проведения импульса. Она зачастую является спутницей воспалительных и дегенеративных процессов, происходящих в сердечной мышце, инфаркта миокарда или кардиосклероза. Повышенный тонус блуждающего нерва тоже играет определенную роль в формировании атриовентрикулярной блокады;
- Блокады внутрижелудочковые способны появляться на любом уровне системы Гиса-Пуркинье (нарушения в пучке Гиса, блокады частичные и полные правой и левой ножки п. Гиса). Обычно эти блокады не требуют лечения, однако учитываются в случаях назначения некоторых медикаментозных средств;
- Синдром W– P –W (Вольфа – Паркинсона –Уайта) или синдром преждевременного возбуждения желудочков возникает, если имеют место дополнительные проводящие пути, позволяющие импульсу распространяться из предсердий в желудочки. Синдром W – P – W сам по себе нечастый – около 0,2% всех людей, но до 80% из них имеют другие нарушения сердечного ритма (суправентрикулярная тахикардия и экстрасистолия, приступы мерцательной аритмии). Этот синдром больше предпочитает мужской пол всех возрастов, но чаще с наследственной предрасположенностью к нему или имеющих врожденные сердечные аномалии. Хотя не исключается и у здоровых лиц или у больных с НЦД и эндокринными расстройствами, которые ему очень способствуют. Синдром преждевременного возбуждения лечить не нужно, если он не сопровождается пароксизмальной тахикардией, в иных случаях назначают β-блокаторы, сердечные гликозиды, противоаритмические средства, а при отсутствии эффекта от них проводят электрическую дефибрилляцию.
Атриовентрикулярная блокада может создавать угрозу жизни
Атриовентрикулярная блокада, являясь последствием органических поражений сердца, сама дает еще худшие осложнения, в результате которых значительно возрастает опасность летального исхода. Если атриовентрикулярная блокада 1 ст. лечится путем воздействия на основное заболевание, то АВ блокада может переходить в полную, что нарушает кровоснабжение жизненно важных органов, которое приводит к развитию сердечной недостаточности. А это уже плохое последствие, поэтому лечение откладывать нельзя, больного госпитализируют и назначают препараты, стимулирующие сердечную деятельность в инъекционных растворах с постоянным наблюдением за состоянием пациента. Если брадикардия резко выраженная, отмечается тяжелая сердечная недостаточность, больному в экстренном порядке имплантируют искусственный водитель ритма.
Еще худших последствий можно ожидать от атриовентрикулярной блокады 3 степени – полной поперечной блокады. Поскольку проведение импульсов от предсердий к желудочкам через АВ узел полностью отсутствует, они начинают возбуждаться и сокращаться, как придется (независимо друг от друга). Если пульс становится ниже 20 уд/мин, можно наблюдать периодическую потерю сознания, сопровождающуюся судорогами, которые возникают в результате ишемии мозга. Это явление носит название приступов Адамса-Морганьи-Стокса, считается крайне тяжелым последствием и требует немедленных реанимационных мероприятий. В противном случае быстро наступает смерть.
Методы диагностических исследований
Симптомы предполагаемой аритмии нуждаются в тщательной проверке. К тревожным признакам можно отнести не только учащённое сердцебиение, но и внезапные замирания сердца, перепады давления, слабость, перемежающуюся с сонливостью.
Разработано множество методов, позволяющих диагностировать аритмию. Обязательно записывается электрокардиограмма — она может быть короткой и длительной. Иногда врачи провоцируют аритмию, чтобы записать показания и точнее определить источник проблемы. Таким образом, диагностика делится на пассивную и активную. К пассивным методикам относятся:
- Электрокардиография. Электроды крепятся к грудной клетке пациента, его рукам и ногам. Изучается длительность фаз сокращения сердечной мышцы, фиксируются интервалы.
- Эхокардиография. Здесь используется ультразвуковой датчик. Врач получает изображение сердечных камер, наблюдает за движением клапанов и стенок, уточняет их размеры.
- Суточный мониторинг ЭКГ. Эту диагностику также называют методом Холтера. Пациент постоянно носит с собой портативный регистратор. Это происходит в течение суток. Врачи получают информацию о сердечных сокращениях в состоянии сна, покоя и активности.
В некоторых случаях пассивных исследований недостаточно. Тогда врачи индуцируют аритмию искусственными способами. Для этого разработано несколько стандартных тестов. Вот они:
- физическая нагрузка;
- картирование;
- электрофизиологическое исследование;
- тест с применением наклонного стола.
Опасна ли аритмия для жизни
Структура, первоисточник эволюции любого нарушения сердечного ритма разнообразны, как и клинические симптомы. Лечение нарушений такого характера желательно начинать исключительно после полного врачебного обследования. Главное, отыскать подлинную причину, которая стала генератором формирования сердечной аритмии. Скачки пульса со всеми вытекающими наблюдают не только у взрослых и пожилых людей, но и у детей.
У взрослых
Выясним, чем опасно недомогание аритмия сердца у взрослых, и каковы его последствия. Уровень риска зависит от разновидности заболевания. Зачастую, нарушение сердечного ритма сопровождается сильными толчками в грудной клетке, сбоями, учащением или замедлением биения сердца. Похожие симптомы наблюдаются в случае доброкачественной аритмии, которая не угрожает жизни человека. Консультация у кардиолога не помешает, как и актуальное лечение.
Тяжелые или злокачественные типы сердечной аритмии встречаются при органических изъянах. Такие нарушения приводят к сбоям в системе кровообращения, в результате чего органы не получают необходимого количества кислорода. Этот вид сердечной аритмии вызывает болевые ощущения в груди, снижение артериального давления, развитие инфарктов. Тут требуется экстренная помощь специалиста. Главная угроза сердечных расстройств у взрослых состоит в том, что приступ начинается резко, стремительно прогрессирует. Если не обратиться к врачу, существует риск летального исхода.
У детей и подростков
Дети подвержены аритмии не меньше. Отрицательный прогноз до периода полового созревания у ребенка часто имеет мерцательное расстройство ритма, пароксизмальная тахикардия, другие нарушения сердечной работы. Есть риски внезапного летального исхода в случае тяжелых вариантов аритмии синусового узла, тахиаритмии (особенно при наличии ишемии, гипотонии артерий, потерях сознания). Лучшая основная «таблетка» от нарушений – вовремя обратиться за помощью.
У подростков наблюдают временную синусовую аритмию, которая не имеет серьезных осложнений. Причины сердечного недомогания часто кроются в эмоциональных переживаниях, стрессах, проблемах в общении со сверстниками или членами семьи. Для перестраховки лучше обратиться к семейному психологу и выявить нарушения заранее. Тут скорее потребуется «душевное» лечение сердечной болезни.
При беременности

Почти у всех беременных женщин случаются сбои ритма. По мере роста плода, увеличивается нагрузка на органы, в том числе и сердце. Существует несколько причин, увеличивающих шансы появления заболевания: врожденный порок сердца, наследственная предрасположенность. Женщины в положении подвержены экстрасистолии, мерцательной аритмии, тахикардии. По первому типу нарушения не назначают медицинские спецпроцедуры, новорожденная аритмия не проявится. Два последних грозят плоду гипоксией и в редких случаях приводят к выкидышу. Стоит вовремя обратиться к врачу-кардиологу.
Виды и симптомы
В медицинской практике насчитывается более десятка разновидностей этой патологии. Аритмия разных видов отличается механизмом возникновения, проявлением, характером течения заболевания. Нередко у здоровых людей наблюдается синусовая тахикардия, при которой происходит ускорение ритма сердца. Она практически не встречается при серьезных сердечных заболеваниях.
Брадикардия
Если наблюдается низкий ритм сердца, ниже 55 в минуту, это признак брадикардии. Основные симптомы:
- резкий упадок сил;
- перепады артериального давления;
- преждевременная утомляемость;
- частые головокружения.
Определяет наличие брадикардии терапевт на основании электрокардиограммы: на ленте хорошо видны нарушения ритма. Врач устанавливает частоту и причину симптомов, их остроту, давность, также большую роль играет возраст пациента. Причинами брадикардии являются различные заболевания: атеросклероз, постинфарктные рубцы, миокардиты и другие заболевания . Замедлять сердечный ритм могут эндокринные заболевания, тяжелые инфекции или высокое давление. Чтобы избавиться от брадикардии, обычно проводят медикаментозное лечение.
Тахикардия
Тахикардией называют учащенное сердцебиение, которое имеет разное происхождение. Частота сокращений иногда достигает 100 ударов в минуту. В зависимости от причины возникновения тахикардия бывает патологической и физиологической. Если физиологическая форма заболевания возникает у здорового человека вследствие острых реакций на внешние факторы, то патологическая тахикардия – это обязательное наличие каких-то заболеваний сердца.
Опасность тахикардии в том, что она уменьшает объем выброса крови, поэтому снижается кровенаполнение желудочков. Это влияет на артериальное давление, а внутренние органы недостаточно снабжаются кровью. Длительная тахикардия снижает эффективность работы сердца. Основные симптомы заболевания:
- усиленный пульс;
- потемнение в глазах;
- боли в груди;
- головокружение;
- потеря сознания.
Экстрасистолия
Распространенным видом аритмии сердца, когда оно сокращается несвоевременно или отдельными камерами, является экстрасистолия. Нередко возникает желудочковая разновидность этого вида аритмии, которая бывает и у больных, и у здоровых людей. Основная причина таких сбоев в работе сердца – стресс или переутомление, но нередко наблюдается экстрасистолия от воздействия алкоголя, кофеина, табака и других возбуждающих средств. Пациенты жалуются на слишком сильные удары, а также на ощущение его полной остановки.
К симптомам экстрасистолии также относят:
- нехватку воздуха;
- потливость;
- страхи;
- бледность кожи.
Лечение требует применения лекарственных препаратов. В половине случаев экстрасистолия связана не с сердечными заболеваниями, а с вегетативными или психоэмоциональными нарушениями, расстройством электролитного баланса организма, работы мочеполовой системы, рефлекторными воздействиями со стороны ЖКТ или длительным применением каких-либо лекарственных препаратов.
Мерцательная аритмия
Хаотичным возбуждением ритма сердца, подергиванием или частым сокращением предсердий сопровождается мерцательная аритмия. Иногда частота сердечных сокращений достигает 350-600 ударов в минуту. Если мерцательная аритмия длится более 48 часов, то увеличивается риск ишемического инсульта и образования тромбов. Врачи выделяют хроническую и переходящую формы этого заболевания. Хроническая мерцательная аритмия длится более 7 суток, а переходящая форма бывает рецидивирующей.
Проявление симптоматики зависит от состояния клапанного аппарата, миокарда, особенностей психики человека. Обычно вначале такая аритмия протекает приступообразно, а частота и продолжительность приступов индивидуальны. У ряда пациентов после нескольких приступов устанавливается хроническая форма, у других — наблюдаются очень редкие короткие ухудшения, которые не прогрессируют. Если у вас мерцательная аритмия, посмотрите видео ниже, где доктор Мясников рассказывает, что делать при возникновении заболевания:
О самом главном: Мерцательная аритмия, ранний инфаркт и тромбоз, цитомегаловирус
Смотреть видео
Блокады сердца
Когда импульс проходит по проводящей системе, он иногда встречает препятствие, в связи с чем происходит задержка ритма или он переходит на нижние отделы. В первом варианте блокада называется неполной, а во втором – полной. Блокада сердца бывает врожденной или приобретенной. При врожденной блокаде, если ритм колеблется от 50 до 60 ударов в минуту, человеку лечение не требуется, а только нужны профилактические меры. При приобретенной блокаде врачи назначают лекарственные препараты, улучшающие обмен калия в сердечной системе.
Анатомия проводящей системы сердца
проводящая система сердцаПроводящая система сердца –
- Синоатриальная часть регулирует работу предсердий. В нее входят:
- Синоатриальный (синусовый узел или водитель ритма) – это главная составляющая, которая обеспечивает нормальную деятельность сердца. Узел находится в правом предсердии, его размеры 15/5/2 мм. К нему подходят правый парасимпатический и симпатические нервы сердца. Они и задают темп работе органа в зависимости от наших эмоций и физической нагрузки.
- Три пучка межузлового быстрого проведения являются «проводами». Их задача передать сигнал из предсердий к желудочкам.
- Межпредсердный пучок быстрого проведения передает сигнал из правого предсердия в левое.
- Атриовентрикулярная часть регулирует работу желудочков. В нее входят:
- Атриовентрикулярный узел (АВ-узел) управляет работой желудочков. Его основная часть лежит на межжелудочковой перегородке, размеры меньше – 6/3 мм. Основная задача АВ-узла – немного задержать нервный импульс. Это необходимо для того, чтобы желудочки возбудились после того, как предсердья сократятся и наполнят их. Если из-за болезни синусовый узел не справляется со своей задачей, то атриовентрикулярный узел обеспечивает автоматизм сердца, задавая темп 40-60 ударов в минуту.
- Пучок Гиса – координирует работу предсердий и желудочков. Распадается на две ножки, которые оканчиваются в правом и левом желудочках.
- Волокна Пуркинье – волокна, которые отходят от пучка Гиса вглубь мышечной стенки желудочков.
Причины мерцательной аритмии
Сердечные причины
- Повышенное артериальное давление. При гипертонии сердце работает в усиленном режиме и выталкивает в сосуды много крови. Но сердечная мышца от такой нагрузки увеличивается, растягивается и ослабевает. В результате, нарушения происходят в синусовом узле и проводящих пучках.
- Болезни артерий сердца. Синусовый узел и другие составляющие проводящей системы сердца нуждаются в постоянном притоке артериальной крови, которая снабжает их кислородом. Если его поставка нарушена, то функции плохо выполняются.
- Клапанные пороки сердца. Например, пролапс митрального или аортального клапана. Этот дефект клапана обычно вызывает мерцательную аритмию у молодых людей. Клапан закрывается неплотно, поэтому при сокращении желудочков часть крови возвращается в предсердия и присоединяется к порции венозной крови. В результате увеличивается объем предсердий и толщина их стенок. Это ослабляет сердце и ухудшает его работу.
- Врожденные пороки сердца. При этих заболеваниях недостаточно развиваются сосуды, питающие сердце, а сердечная мышца местами сформирована слабо.
- Последствия операций на сердце. После операций могут быть повреждены проводящие волокна или появляется рубцовая ткань. Она замещает уникальные клетки проводящей системы сердца, поэтому нервный импульс проходит другими путями.
- Сердечная недостаточность может быть и причиной и последствием мерцательной аритмии. Сердце начинает хуже работать из-за переутомления, вызванного гипертонией или пороками. В результате нарушается его автоматизм.
- Перикардит и миокардит. Эти заболевания вызывают воспаление стенок сердца. В результате нарушается проводимость. То есть команды, которые посылает нервная система или синусовый узел остаются неуслышанными в других отделах сердца.
- Опухоли сердца. Опухоль вызывает нарушение в строении проводящей системы сердца и мешает прохождению импульса.
Несердечные причины
- Алкоголь и вредные привычки. Большие дозы алкоголя вызывают приступы мерцательной аритмии, которые получили название «аритмия праздничных дней». Никотин, амфетамин и кокаин могут стать причиной аритмии и более серьезных поражений сердца.
- Стрессы. Нервные потрясения вызывают разлад в центральной и вегетативной нервной системе, которая влияет на ритм сердца. К тому же в стрессовых ситуациях выделяется адреналин, который учащает скорость ударов.
- Физические нагрузки. Работа мышц требует большого притока крови. Сердце при этом ускоряет в свой ритм в 2 раза. В этот период проводящая система не успевает координировать его работу.
- Большая доза кофеина. Кофе и крепкий чай содержат много этого вещества, которое ускоряют пульс.
- Прием лекарств. Адреналин, атропин, мочегонные препараты влияют на работу сердца, нарушая баланс микроэлементов, которые участвуют в создании электрического импульса.
- Вирусные болезни. Повышение температуры на 1 градус ускоряет пульс на 10 ударов в минуту. К тому же во время болезни, интоксикация нарушает работу вегетативной нервной системы. Вместе эти факторы вызывают сбой в работе синусового узла.
- Заболевания щитовидной железы. Увеличение щитовидной железы (гипертиреоз) сопровождается высоким уровнем гормонов. 3-йод-тиронин повышает количество ударов сердца в минуту и может сделать ритм нерегулярным.
- Электролитические нарушения. Нарушения питания и различные диеты для похудания могут стать причиной нехватки калия и кальция, магния. Дефицит этих микроэлементов в крови и клетках сердца вызывает нарушения автоматизма. Электролитический импульс не формируется и не проводится по тканям сердца.
- Хронические болезни легких. Заболевания дыхательной системы могут стать причиной кислородного голодания, а оно очень плохо сказывается на проводящей системе сердца. В результате нехватки кислорода синусовый узел не может формировать импульсы равномерно.
- Сахарный диабет, сопровождающийся ожирением. Это заболевание нарушает обмен веществ и кровоснабжение всех органов. Сердце и мозг больше других чувствительны к нехватке кислорода и в результате нарушается их работа.
- Синдром ночного апноэ. Остановка дыхания во сне на 10 секунд и более вызывает кислородное голодание и нарушение биохимического состава крови. Эти причины ухудшают работу синусного узла, хотя механизм нарушения до конца не выяснены.
- Удар электрического тока. Правильное сокращение сердца обеспечивают электрические импульсы, а после поражения током этот отлаженный механизм дает сбой. Участки электрического возбуждения возникают не только в проводящей системе, но и в других клетках, вызывая беспорядочное сокращение предсердий.
Рецепты народной медицины
Как снять аритмию в домашних условиях? Для этого пригодятся следующие рецепты народной медицины, благодаря которым можно быстро избавиться от неприятных симптомов, стабилизировать частоту сердечного ритма и повысить уровень естественных защитных сил организма:
- Свежевыжатый сок из редьки, моркови и свеклы, смешанный в равных пропорциях, принимается ежедневно в первой половине суток. Регулярное употребление подобного средства значительно улучшает общее состояние при всех разновидностях аритмии.
- Цедра лимона с инжиром позволяет понизить интенсивность сердцебиения.
- Отвар из высушенных частей перечной мяты представляет собой весьма универсальный рецепт, спасающий от различных форм тахикардии. Пить его необходимо каждый день на протяжении длительного времени незадолго до первого приема пищи.
Хорошими терапевтическими свойствами обладают: боярышник кроваво-красный, пустырник, свекольный сок с добавлением меда, календула, мелисса, валериана, шишки хмеля, багульник, наперстянка, цветы василька и спаржа. Для взрослых и детей, страдающих от аритмии, весьма полезно будет разнообразить собственный рацион продуктами, богатыми магнием и калием (бананами, гречневой крупой, овсянкой, сухофруктами, молодым картофелем и орехами). Употреблять пищу предпочтительней всего, деля ее на небольшие порции. В противном случае переполненный желудок вызывает раздражение блуждающего нерва, который оказывает давление непосредственно на синусовый узел.
Диагностика аритмии
Диагностика аритмии позволяет детально изучить состояние пациента, определить вид аритмии и назначить наиболее эффективные способы лечения. Для того чтобы понять, как лечить аритмию сердца, доктор должен полностью обследовать пациента. Для этого используются следующие методы диагностики:
- сначала проводят общий осмотр пациента, он рассказывает о приступах и симптоматике;
- проводится электрокардиография сердца;
- ЭКГ при физических нагрузках;
- мониторинг ЭКГ в течение суток;
- назначается УЗИ сердца;
- биохимический анализ крови, мочи;
- иногда при аритмиях сердца назначается проведение гормональных анализов.
После этого доктор видит общую картину и может начать лечение аритмии. Начальная задача – устранить неприятные ощущения, потом укрепить сосудистую систему.
Дополнительная диагностика
Иногда причины возникновения аритмии кроются совсем в другом. ЭКГ может показать хорошие результаты, но проблемы все равно присутствуют. В таком случае назначаются дополнительные приемы диагностики аритмии для установления диагноза, если нет противопоказаний к их применению. К ним относятся:
- УЗИ почек;
- рентгенография;
- МРТ головного мозга;
- эхокардиография.
Так специалист сможет понять, по какой причине ЭКГ хорошее, а проблемы в сердечной системе все же есть.
Лечение аритмии сердца
После того, как диагноз поставлен, вид аритмии и степень
тяжести ее течения определены, кардиолог может разработать оптимальную тактику
лечения пациента. В каждом случае она будет своя и обязательно полностью учтет индивидуальные
особенности конкретного человека.
При аритмии лечение всегда комплексное и в первую очередь направлено
на устранение причины ее развития. Оно включает медикаментозную терапию,
мануальную терапию, коррекцию образа жизни.
При аритмии важно перейти на здоровый образ жизни, т. е.
отказаться от курения и злоупотребления алкоголем, ежедневно гулять на свежем
воздухе, больше двигаться и перейти на правильное питание
Это необходимо,
поскольку никотин, алкоголь, малоподвижный образ жизни, жирные и соленые
продукты являются провокаторами развития аритмии и способствуют развитию
осложнений. Не менее важно нормализовать психоэмоциональное состояние, а также
соблюдать режим труда и отдыха.
В рамках медикаментозной терапии пациентам могут назначаться
препараты разных групп:
- блокаторы кальциевых каналов;
- сердечные гликозиды;
- блокаторы натриевых каналов;
- антиаритмические средства;
- блокаторы калиевых каналов;
- β-адреноблокаторы;
- витамины.
Двум разным людям с одинаковыми симптомами может назначаться
разная схема лечения аритмии. Поэтому самостоятельно приобретать те или иные
лекарственные средства только потому, что соседке или родственнику их назначали
категорически нельзя. Подобная самодеятельность может привести к еще большему
усугублению ситуации и критическому нарушению сердечного ритма.
Также обязательно проводится лечение сопутствующих
заболеваний, ставших следствием или причиной развития аритмии. Поэтому
пациентам, кроме помощи кардиолога, может потребоваться консультация невролога,
эндокринолога и других узких специалистов. В результате при эндокринных
заболеваниях может назначаться заместительная терапия, при неврологических –
ноотропы, цереброваскулярные средства, при склонности к образованию крови
рекомендуются тромболитические препараты и т. д.
При необходимости пациентам может проводиться электрическая
кардиоверсия. Это достаточно болезненная процедура, поэтому ее проводят только
под наркозом или седацией. Она используется с целью нормализации ритма при
трепетании или мерцании желудочков или предсердий. Электрическая кардиоверсия
заключается в пропускании электрического тока через грудную клетку с помощью
дефибрилятора. Манипуляция проводится под контролем ЭКГ и в большинстве случаев
одного разряда достаточно для нормализации сердечного ритма.
Мануальная терапия при аритмии сердца
Грамотно проведенные сеансы мануальной терапии способны
существенно улучшить состояния пациентов за счет нормализации нервной
проводимости. Особенно они эффективны при наличии остеохондроза, который
сегодня присутствует практически у каждого взрослого человека в большей или
меньшей степени.
Поскольку в таких ситуациях аритмия становится следствием
нарушения работы вегетативной нервной системы, устранение компрессии
спинномозговых корешков положительно отражается на работе сердечной мышцы.
Справиться с этой задачей по силам мануальному терапевту, в особенности
владеющему методикой проведения лечения по методу Гриценко.
Она позволяет за счет воздействия на позвоночник,
восстановления правильного положения позвонков и улучшения качества питания
межпозвоночных дисков добиться остановки прогрессирования возникших в них на
фоне остеохонроза дегенеративных процессов и восстановления нормальной структуры.
Метод Гриценко имеет около сотни патентов и признан эффективной методикой
лечения не только остеохондроза, но и массы других заболеваний, которые стали
результатом возникновения нарушений в позвоночнике.
После курса сеансов удается не только уменьшить проявления
аритмии или полностью устранить их, но и укрепить весь организм в целом. Это
положительно отражается на общем самочувствии больного.
Хирургическое лечение аритмии сердца
В определенных случаях сохранить жизнь пациенту можно только
за счет проведения операции. Сегодня при лечении аритмии могут проводиться
следующие хирургические вмешательства:
- радиочастотная абляция;
- электрокардиоверсия;
- установка искусственного водителя ритма или
дефибриллятора.
Чтобы избежать проведения достаточно опасных и дорогостоящих
операций на сердце, стоит не запускать заболевание и своевременно начинать
лечение, пока справиться с ним можно безоперационным путем.
Аритмия у детей и подростков
Аритмия сердечного ритма у детей может возникнуть в любом возрасте. В большинстве случаев является доброкачественным проявлением и часто появляется, и исчезает спонтанно
Тем не менее очень важно отличить доброкачественные изменения от потенциально угрожающих жизни.
Доброкачественные протекают бессимптомно, гемодинамика пациента стабильная и она не переходит в угрожающее жизни состояние. Не требует лечения, ребенок может вести нормальную физическую активность с дальнейшим наблюдением у специалистов
Симптоматика нарушения ритма зависит от возраста и степени зрелости ребенка. Старшие дети могут жаловаться на головокружение, а у ребенка 3 лет и младше болезнь проявляется бледностью кожи, раздражительностью и отсутствием интереса к еде.
Мягкими формами считаются:
- синусовая брадикардия;
- суправентрикулярные экстрасистолы;
- идиопатическая желудочковая.
Особенное внимание для установки диагноза уделяется личной и семейной истории, возрасту пациента и типу. Синусовая тахикардия обычно переносится хорошо, исчезает после устранения причины и не требует специальной терапии
Ее причиной являются инфекции, чрезмерный тонус блуждающего нерва, гипертиреоз, повышенный уровень калия и кальция, сниженная температура, гипоксия, заболевания синоатриального узла и использование некоторых лекарств
Синусовая тахикардия обычно переносится хорошо, исчезает после устранения причины и не требует специальной терапии. Ее причиной являются инфекции, чрезмерный тонус блуждающего нерва, гипертиреоз, повышенный уровень калия и кальция, сниженная температура, гипоксия, заболевания синоатриального узла и использование некоторых лекарств.
Другим видом является болезнь синусового узла, которая может произойти после хирургического лечения врожденных пороков сердца. У пациентов без сердечной недостаточности может развиваться в ходе воспалений, метаболических или эндокринных нарушений. Часто происходит у подростков с анорексией, которые после еды вызывают искусственную рвоту. Характеризуется высокой изменчивостью симптомов и требует соответствующего лечения. Детям с симптоматической брадикардией необходима имплантация кардиостимулятора.
Еще одной причиной расстройств работы сердца являются наджелудочковые или суправентрикулярные аритмии, которые исходят от мерцательного узла. Это доброкачественное состояние, которое может возникать у детей с патологиями и без.
Аритмия сердца: симптомы и признаки
Общие симптомы отклонения:
- частое и/или нерегулярное сердцебиение;
- ощущение замирания сердца;
- приступы головокружения, обмороки;
- вегетативные реакции – внезапная слабость, ощущение жара или холода в конечностях, потливость;
- приступы необоснованного страха, беспокойства.
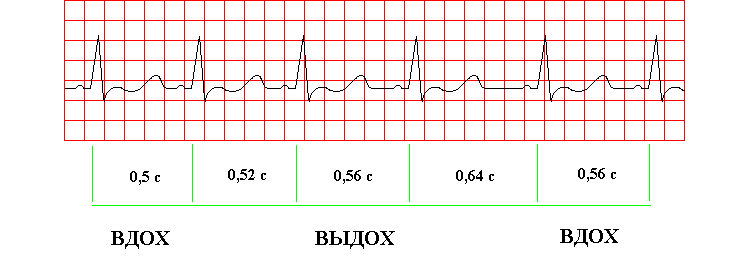
Синусовая аритмия – нарушения межимпульсных интервалов; ЧСС может быть увеличенной, замедленной или неизменной.
Синдром слабости синусного узла – неспособность ритмоводителя регулировать интервалы между импульсами; проявляется в виде колебаний ЧСС по типу брадикардия-тахикардия. Обычно развивается при поражениях миокарда (ишемия, воспаление), на фоне высоких психоэмоциональных стрессов, при передозировке некоторых лекарств, в том числе антиаритмических препаратов.
Синусовая брадикардия – водитель ритма генерирует слишком редкие импульсы, что замедляет ЧСС до 60 уд/мин и ниже (для маленьких детей – до 100 уд/мин и ниже); интервал между сокращениями сохраняется одинаковый. Регистрируется при травмах и опухолях мозга с нарушением внутричерепного давления, снижении функции щитовидной железы, прямом повреждении водителя ритма (травмы сердца, хирургические вмешательства на грудной клетке), отравлении лекарствами или внутренними метаболитами. При выраженном замедлении ЧСС возникает острая недостаточность кровообращения; в тяжелой форме – остановка сердца.
Синусовая тахикардия – синусовый пейсмекер генерирует слишком частые импульсы, что увеличивает ЧСС от 100 уд/мин и выше (для подростков – от 150 уд/мин, для новорожденных – от 200 уд/мин). Интервал между сокращениями сохраняется одинаковый. Возникает на фоне гормональных нарушений, эмоциональных стрессов, скачков артериального давления, передозировки некоторых лекарств.
Экстрасистолия – патология в виде внеочередных сокращений сердца или отдельных его структур. По локализации дополнительного водителя ритма различают синусовые, атриовентрикулярные, желудочковые экстрасистолы. Чем дальше расположен этот патогенный пейсмекер, тем серьезнее нарушения сердечной деятельности. Часто повторяющиеся экстрасистолы способны полностью подавить нормальный ритм и спровоцировать пароксизмальную тахикардию – приступообразное изменение частоты импульсов, исходящее от патологического пейсмекера.
Наибольшую опасность представлвяют трепетания и фибрилляция (мерцание) предсердий/желудочков. Их вызывают одновременное воздействие множественных центров ритмовождения, в результате чего сокращения становятся слишком частыми и поверхностными, что способно полностью остановить насосную функцию сердца. Достаточно заметить, что фибрилляция желудочков означает клиническую смерть пациента.
Осложнения
При отсутствии адекватного и своевременного лечения аритмия способна вызывать различные осложнения, вплоть до угрозы жизни пациента. Наиболее распространенные случаи:
- декомпенсированная сердечная недостаточность;
- инсульт – особенно высока вероятность при мерцательной аритмии;
- остановка сердца – характерна для тяжелой брадикардии и фибрилляции желудочков; в последнем случае требуется срочная медицинская помощь.
Описание сердечной аритмии
В 1978 году ВОЗ определил термин “аритмия” как такое нарушение ритма сердца, которое отличается от нормального ритма. Под нормальным следует понимать синусовый ритм сердечной деятельности. Патологическое состояние может развиваться как на фоне органических поражений сердца, так и функциональных расстройств его
деятельности. Больше всего неприятностей возникает при повреждении миокарда — мышечной ткани сердца.
Во время развития аритмии могут быть нарушены все или несколько функций сердца:
- автоматическое создание электрического импульса кардиомиоцитами, находящимися в зоне водителя ритма;
- возбуждение кардиомиоцитов других участков сердца, которые в норме генерируют потенциал действия;
- передачу импульса по специальной проводящей системе;
- сокращение кардиомиоцитов, сократительных клеток сердца;
- электрическое не восприятие кардиомиоцитами волны возбуждения, что в норме предотвращает повторное проведение импульсов;
- использование второстепенных проводящих путей.
Чаще всего нарушается механизм возбуждения и передачи электрического импульса, который лежит в основе экстрасистолии, пароксизмальной тахикардии, мерцательной аритмии. Например, механизм re-entry представляет собой повторный обратный вход ранее проведенного импульса. Также могут развиваться аномальные пути передачи сигнала, образованные под действием внешних и внутренних факторов.