Как проявляется вульвит у девочек и чем его лечить
Содержание:
Симптомы вульвита
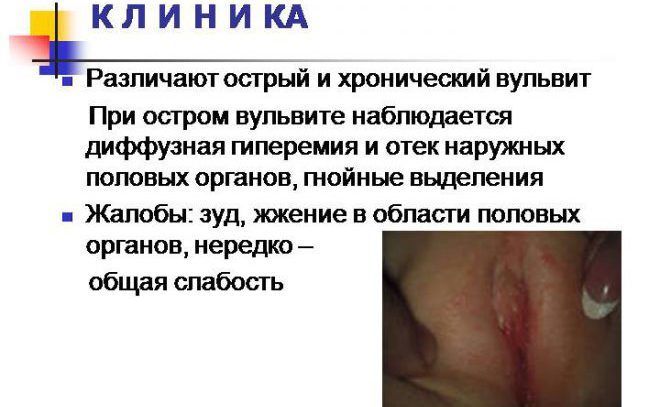
Выраженность клинической картины при вульвите зависит от характера возбудителя и формы заболевания. Острый вульвит протекает более выражено, а хроническая форма отличается скудной симптоматикой и затяжным течением с чередованием обострения и ремиссии.
Пациентки с вульвитом жалуются на боль разной интенсивности, дискомфорт в области входа во влагалище, усиливающийся при ходьбе и/или мочеиспускании. Менструации провоцируют усиление всех признаков вульвита. Часто появляется жжение и/или зуд. Подобно любому острому воспалению, острый вульвит может сопровождаться повышением температуры.
Так как в области вульвы находится отверстие мочеиспускательного канала, воспалительный процесс распространяется на уретру с возможным восходящим инфицированием мочевого пузыря. Появляются расстройства мочеиспускания – дизурия.
Выделения из влагалища появляются при вторичном вульвите. Их характер и количество зависят от возбудителя заболевания. Специфический процесс характеризуют обильные, неприятно пахнущие выделения, трихомонадный вульвит сопровождают гнойные выделения характерного пенистого вида. При остром вульвите грибкового происхождения (кандидозном) появляются обильные выделения творожистого вида. У пожилых женщин выделений немного.
В некоторых случаях пациентка может точно указать на провоцирующую вульвит ситуацию: прием антибиотиков или гормональных средств, общие инфекционные заболевания, незащищенный половой контакт, нарушения гигиенических норм и т.д.
Симптомы острого вульвита препятствуют нормальной половой жизни.
При хроническом вульвите симптомы выражены слабо, а в период ремиссии могут стихать. Если активных жалоб у женщины нет, признаки вульвита могут быть выявлены только во время гинекологического осмотра.
Выраженность вышеуказанных симптомов носит индивидуальный характер!
Предварительный диагноз вульвита устанавливается во время гинекологического осмотра. Визуально определяется отек наружных половых органов, диффузная или очаговая гиперемия малых и больших половых губ. При выраженном воспалении на поверхности вульвы можно обнаружить мелкие кровоизлияния и эрозии, покрытые гнойным налетом.
Острый вульвит сопровождается выраженным местным воспалением и отеком, из-за этого осмотр в зеркалах вызывает сильную боль.
Чаще вульвит при беременности (90%) развивается при участии грибов кандида, когда на фоне снижения эстрогенного влияния изменяется нормальный состав микрофлоры и pH (кислотности) влагалищной среды. Ведущими симптомами кандидозного поражения вульвы являются: мучительный зуд, жжение в области наружных половых органов, а также выделения из половых путей похожие на творог. Реже наблюдаются расстройства мочеиспускания и боли при половом акте.
Выявление воспалительных процессов верхнего отдела половых путей (влагалище и шейка матки) при осмотре в зеркалах указывают на вторичный характер вульвита.
Во время беседы с пациенткой необходимо выяснить наличие эндокринных заболеваний и аллергий. Иногда хронический вульвит сопровождает экстрагенитальную патологию и не может быть ликвидирован без адекватной терапии негинекологического заболевания.
Подробная беседа и гинекологический осмотр помогают установить наличие воспаления. Чтобы определить его непосредственную причину проводятся следующие лабораторные методы диагностики:
— Мазки из влагалища, цервикального канала и уретры. Значительное количество лейкоцитов говорит о воспалении, а изменения в составе нормальной микрофлоры укажут на возбудителя. При специфическом процессе в мазках появляются трихомонады, гонококки или хламидии.
— ПЦР-диагностика на основные урогенитальные инфекции. Относительно новый метод диагностики, отличающийся большей достоверностью. Помогает обнаружить даже самое незначительное количество возбудителя в материале.
— Бактериологическое исследование. Материал для исследования собирается в пробирку. Посев необходим не только для обнаружения возбудителя, но и для определения подходящего антибиотика, способного его уничтожить.
— Общий анализ крови и мочи актуальны при остром вульвите, особенно с высокой температурой.
— Исследование крови на RW и ВИЧ. Берутся у всех пациенток вне зависимости от диагноза и клиники заболевания.
Обследование женщин со вторичным вульвитом может быть расширено дополнительными методами в зависимости от первичного заболевания.
Параллельное обследование полового партнера необходимо при подозрении на специфический процесс.
Суть заболевания
Вульвит – заболевание наружных половых органов (вульвы) воспалительного характера. Нередко фиксируется сочетание с вагинитом – воспалением всей слизистой влагалища. Такое заболевание называется вульвовагинит.
Причины возникновения, виды
Диагностируются вульвиты в основном у девочек от рождения до десятилетнего возраста (более 70%). Рождается ребенок с абсолютно стерильным влагалищем, только через неделю слизистая начинает заселяться условно-патогенными бактериями. У новорожденных детей (до года) развитие воспалительного процесса обуславливается анатомическими особенностями – не сформирована нормальная микрофлора влагалища, зияет половая щель, наблюдается повышенный уровень кислотности, низкая локализация наружного отверстия уретры. Среди факторов, влияющих на возникновение болезни, — постоянное нахождение в подгузниках, неправильная гигиена, микротравмы гениталий. У грудничков заболевание может быть спровоцировано пеленочным дерматитом.

В медицине патология подразделяется на две большие группы – инфекционная, первично-неинфекционная.
Инфекционный вульвит существует двух типов:
- неспецифический (первичный), возникающий в результате увеличения количества условно-патогенных бактерий, обитающих в микрофлоре;
- специфический (вторичный), спровоцированный внедрением в организм различных инфекций (хламидий, гонококка, трихомонады, микоплазмы, дифтерийной палочки).
Путей передачи инфекций несколько – вертикальный (во время родов от инфицированной матери), контактный (в общественных местах), половой (в подростковом периоде).
Развитие первично-неинфекционного вульвита у детей провоцируют инородные предметы, глистная инвазия, онанизм, нарушение микрофлоры кишечника.
Подразделяется на виды:
- аллергический (атопический) – реакция на раздражитель (ткань, подгузники, средства гигиены, продукты питания, бытовая химия);
- атрофический провоцирует лишний вес, сахарный диабет;
- бактериальный (возбудителем является стафилококк, стрептококк, кишечная палочка);
- кандидозный – следствие активного размножения дрожжеподобных грибов;
- вирусный (на фоне наличия в организме вируса герпеса, папилломы).
Слипчивый вульвит (синехии) встречается до пятилетнего возраста. Точная этиология не известна, часто развивается на фоне несвоевременного лечения кандидозной формы, при нарушении обмена веществ, хроническом течении болезни.
Спровоцировать вульвит также могут следующие факторы:
- недостаточная или слишком частая гигиена гениталий;
- неправильное подмывание, подтирание;
- использование неподходящих средств гигиены;
- ненатуральные ткани нижнего белья, одежды;
- внутриутробное инфицирование;
- прием антибиотиков;
- иммунодефицит;
- сопутствующие заболевания;
- аномальное строение половых органов;
- нестабильный эмоциональный фон;
- плохая экология;
- неправильное питание.
Девочек в подростковом возрасте касается проблема вульвита при раннем начале интимных отношений, неразборчивых половых связях, сношениях во время менструации.
В дошкольном возрасте наиболее часто наблюдается неспецифический вульвит хронической формы.
Диагностика вульвита
В большинстве случаев при появлении вышеперечисленных жалоб мама с девочкой обращаются к педиатрам.
Диагностика основывается на осмотре маленькой пациентки, изучении ее истории жизни и начала заболевания и лабораторном обследовании.
Основным методом исследования, который позволяет выявить возбудителя воспаления, является микроскопическое исследование и бактериологический посев вагинального секрета на флору и чувствительность к антибиотикам.
В случае, если есть подозрение, что природа вульвита имеет специфический характер, то исследуется соскоб методом полимеразной цепной реакции. Кроме того, в обязательном порядке сдается общий анализ крови, мочи, посев мочи на флору и многие другие анализы, которые вам назначит детский гинеколог.
Симптомы вульвита
При развитии заболевания отмечаются такие основные симптомы вульвита у женщин:
- раздражение наружных половых органов, вследствие чего наблюдаются жжение и боль, усиливающиеся при ходьбе, мочеиспускании;
- ощущение зуда;
- появление выделений – иногда они желтые и прозрачные, в некоторых случаях желто-зеленого цвета и с неприятным запахом;
- болезненность во время полового акта;
- отек половых губ – сильный отек и воспаление отмечаются во время острой формы болезни;
- появление эрозий и язв – в некоторых случаях при остром течении болезни;
- слабость, повышение температуры тела, увеличение паховых лимфоузлов – в редких случаях.
Если отмечается раздражение на половых губах у ребенка, он может плохо спать, проявлять общее беспокойство и нервозность.
Симптомы вульвита у девочек приводят к дискомфорту и боли. Если не лечить это заболевание своевременно, это может привести к сращению в области половых губ (синехия).
Говоря о том, как проявляется и как выглядит вульвит у женщин, следует отметить, что состояние больной во многом зависит и от степени тяжести заболевания, а также от возбудителя инфекции. Если болезнь была спровоцирована кишечной палочкой, выделения будут водянистыми, если возбудителем стал стафилококк — желтыми, при поражении кандидозом – белыми и творожистыми.
Вследствие неприятных симптомов возможна раздражительность, плохой сон, снижение полового влечения. При тяжелой форме вульвита воспалительный процесс может распространяться на паховые складки, анальную область.
Важно учесть и тот факт, что за симптомы вульвита можно ошибочно принять признаки других болезней. Поэтому при подозрении на это заболевание необходимо обязательно посетить врача, который поставит правильный диагноз
Вульвовагинит у грудничка: симптомы, способы лечения, фото и видео советы
Вульвит – это воспаление, развивающееся во влагалище. Название пошло от вульвы.
- губы (малые и большие);
- вход в мочеиспускательный проток;
- клитор;
- вход во влагалище.
Вульвит редко встречается как самостоятельный недуг, чаще идет как сопутствующий. Название патологии в медицине – вульвовагинит. Классифицируют болезнь по нескольким параметрам.
- Острая форма: месяц.
- Подострая: происходит чередование улучшений и ухудшений, длится до 3 месяцев.
- Хроническая: длится в течение многих лет.
Возраст пациента:
- младенчество: до года;
- детство: до 8 лет;
- препубертатный: с 8 лет до начала менструаций;
- пубертатный период: после менархе.
- Инфекционный вид вызывается патогенными и условными микробными образованиями.
- Неинфекционный вид вызывается из-за травмирования или помещения во влагалище инородных тел, ожога, аллергической реакции, неправильного обмена веществ.
Болезнь может иметь и другие классификации. Инфекционные заболевания могут быть специфическими и неспецифическими. Кроме этого, вульвит делится на первичные и вторичные процессы. Очаг инфекции может исходить от других поразивших детский организм патологий.
Формы заболевания
В зависимости от этиологии и особенностей клинической картины вульвовагинит делится на формы:
- первично-неинфекционная (травматический, аллергический, дисметаболический, дисгормональный);
- первично-инфекционная.
Первично-инфекционные вульвовагиниты, в свою очередь, классифицируют на:
- неспецифические (кокково-бациллярные);
- специфические (хламидийные, трихомонадные, гонорейные, цитомегаловирусные, туберкулезные, кандидозные и т. д.).
В зависимости от возрастного фактора пациенток выделяют три основных группы:
- вульвовагиниты у девочек;
- вульвовагиниты у женщин репродуктивного возраста;
- вульвовагиниты в постменопаузе.
В зависимости от продолжительности вульвовагинит бывает:
- острый – до одного месяца;
- подострый – до трех месяцев;
- хронический – свыше трех месяцев.
В зависимости от характера течения хронические вульвовагиниты могут быть персистирующими (постоянными) и рецидивирующими (обострения сменяются ремиссиями).
Для вульвовагинитов у детей характерно протекание в острой форме, однако и хронизация заболевания происходит нередко.
Местные признаки воспаления обычно ярко выражены, часто сопровождаются болью в нижней части живота, боль может иррадиировать в крестцово-поясничную область. Маленькие девочки стараются задержать мочеиспускание из-за его болезненности. Страдает общее состояние – снижается аппетит, ребенок становится капризным, нарушается сон. Могут возникать дизурические явления, запоры.
У детей вульвовагинит протекает в острой форме и сопровождается болями внизу живота
При переходе вульвовагинита в хроническую форму могут формироваться синехии малых половых губ(сращение на всем протяжении или в нижней трети), что создает препятствия для мочеиспускания, а в дальнейшем способно приводить к развитию вторичного цистита, нарушениям сексуальной и репродуктивной функции.
Вульвовагинит — это серьезное заболевание, характеризующееся воспалением стенок влагалища и непосредственно самой вульвы. Согласно статистическим данным, оно диагностируется в 60% случаев у девочек в возрасте до 8 лет. Причины развития патологического процесса различны. Чаще всего заболевание обусловлено анатомическими особенностями строения слизистой влагалища.
У новорожденных детей оно покрыто несколькими слоями плоского эпителия. В его составе присутствует гликоген, а секрет имеет кислую реакцию. Примерно на четвертой неделе жизни наблюдается слущивание эпителия, поскольку эстрогенное влияние со стороны материнского организма прекращается. Слизистый шар истончается, в результате чего микробы могут беспрепятственно проникать в организм.
Во время полового созревания эпителизация влагалища вновь усиливается, но уже под воздействием собственных эстрогенов.
Различные повреждения слизистой половых органов (ожоги, введение инородного тела) нарушают установившийся баланс.
В результате равновесие между клетками эпителия влагалища и обитающими в нем микроорганизмами дестабилизируется, увеличивается количество лейкоцитов и продуцируемого секрета, развивается воспаление.
Симптоматика и клиническая картина
Главный признак острого вульвита – покраснение на половых губах у ребенка. Кроме этого появляется отек. Раздражение переходит на всю паховую область, поднимается до бедер.
Профилактика вульвовагинита у девочек
Предупредить возникновение этого заболевания у маленьких девочек под силу всем родителям
Нужно лишь вовремя уделить внимание вопросу, касающемуся профилактики вульвовагинита. Она включает в себя несколько мер
-
- Регулярный туалет наружных половых органов. Чтобы не столкнуться с заболеванием и необходимостью лечения вульвовагинита у девочек, необходимо ежедневно проводить гигиенические мероприятия. Подмывания должны осуществляться после опорожнений кишечника и перед сном. Гигиена включает в себя омывание промежности, вульвы и анального отверстия (родителям малышек стоит помнить, что тёплую и чистую воду нужно направлять от наружных половых органов в сторону заднего прохода, а не наоборот). Можно 2–3 раза в неделю использовать детское мыло.
- Ношение нижнего белья, изготовленного из натуральных тканей. Синтетические вещи носить не рекомендуется, ведь они отрицательно сказываются на детском здоровье. Такое белье не пропускает воздух, не впитывает кожные выделения, создаёт для размножения микроорганизмов благоприятные условия. Именно поэтому не нужно покупать детям белье из синтетики.

- Нельзя разрешать детям носить тесную и облегающую одежду. Из-за подобных вещей создаётся повышенная влажность в области промежности. Такие условия благоприятствуют росту и размножению бактерий. Также стоит запретить девочкам надевать стринги. Это нижнее белье кажется юным модницам очень красивым, но его ношение небезопасно для здоровья. Стринги могут спровоцировать попадание кишечной микрофлоры во влагалище и развитие воспалительного процесса. Тогда необходимости проведения лечения вульвовагинита у девочек не удастся избежать.
- Исключение необоснованного приёма антибиотиков. Применение этих препаратов без назначения врача не пойдёт на пользу ребёнку. Из-за антибиотиков нарушается баланс микрофлоры в организме. Из-за преобладания одних микроорганизмов над другими у девочки может развиться какое-нибудь заболевание (в частности и вульвовагинит). Чтобы этого не произошло, нужно все лекарственные средства принимать только по назначению специалиста, а антибиотикотерапию проводить на фоне приёма пробиотиков.
- Исключение частого использования ежедневных прокладок. Родители должны объяснить своим дочерям, что постоянно применять такие средства гигиены нельзя. Производители, рекламируя свой товар, говорят, что прокладки позволяют коже дышать. Врачи же это отрицают. Они отмечают, что прокладки имеют непроницаемый для воздуха и влаги слой. Частое использование средств гигиены может привести к появлению на коже раздражений, покраснений.
Таким образом, вульвовагинит – это заболевание, которое вполне можно предупредить. Родители должны проводить профилактику этого недуга и приучить своих девочек к выполнению несложных действий. Если же, несмотря на все усилия, заболевание возникло, то нужно обратиться к врачу, а не заниматься самолечением и не думать, что всё само по себе пройдёт. Вульвовагинит у девочек опасен, так как он может привести к образованию синехий и появлению более серьёзных проблем., поэтому задача мамы — научить дочку правильной гигиене и следить за её здоровьем.
Рекомендуем к просмотру: консультация эксперта
Советуем почитать: Лечение ООВИ: разбираемся в медикаментах и народных рецептах
Автор
Mama66.ru
Редакция портала Mama66.ru
Поделиться
Причины заболевания
В силу физиологических особенностей данное заболевание часто встречается среди девочек возрастом до 8-9 лет. Также нередко вульвит наблюдается у грудничков. В зависимости от причин, которые спровоцировали заболевание в том или ином случае, различают три вида вульвита.
Неспецифический вульвит
Здесь причиной недуга является увеличение численности микроорганизмов, которые в небольшом количестве проживают на слизистой влагалища каждой девочки и женщины. В данном случае причинами вульвита могут быть:
- частый и бесконтрольный прием антибиотиков;
- частые простудные заболевания;
- гельминты;
- попадание инородных тел во влагалище, например, во время игры.
Специфический вульвит
- заболевания и патологии мочевыделительной системы (цистит);
- гипотериоз, сахарный диабет и другие соматические заболевания.
Аллергический вульвит
Аллергический вульвит у девочек также встречается достаточно часто и обусловлен следующими факторами:
- пеленочный дерматит;
- использование средств личной гигиены с ароматизаторами;
- синтетическое белье;
- слишком частые банные процедуры, которые могут нарушить целостность кожных покровов;
- в подростковом возрасте возможен половой путь передачи патогенной микрофлоры.
Наглядно разобравшись в причинах вульвита, самое время перейти к классификации и симптоматике заболевания.
Диагностика вульвита
В большинстве случаев при появлении вышеперечисленных жалоб мама с девочкой обращаются к педиатрам.
Диагностика основывается на осмотре маленькой пациентки, изучении ее истории жизни и начала заболевания и лабораторном обследовании.
Основным методом исследования, который позволяет выявить возбудителя воспаления, является микроскопическое исследование и бактериологический посев вагинального секрета на флору и чувствительность к антибиотикам.
В случае, если есть подозрение, что природа вульвита имеет специфический характер, то исследуется соскоб методом полимеразной цепной реакции. Кроме того, в обязательном порядке сдается общий анализ крови, мочи, посев мочи на флору и многие другие анализы, которые вам назначит детский гинеколог.
Чем лечить вульвит у девочек?
Первым делом необходимо посетить гинеколога, где дочка пройдет осмотр на гинекологическом кресле, и сдаст анализы крови, мочи и мазок. Также нужно будет сделать УЗИ. В некоторых случаях причиной становится цервицит, молочница, половые инфекции и другие воспалительные процессы. Выявив причину, врач выпишет вам нужное лечение.
Лечение детского вульвита
Нужно чтобы девочка пила антибиотики, промежность обрабатывайте мазью, имеющей антибактериальный эффект, а также не забывайте про вагинальные свечи. Проводите лечение по рецепту врача, тогда симптомы заболевания начнут ее покидать. Для лучшего эффекта проводите еще и вспомогательную терапию.
- Вульвит у маленьких девочек может быть осложнён наличием гельминтов. Поэтому диагностируя заболевание, нужно сделать обязательные анализы на паразитов. Если проблема не будет выявлена, лечение может затянуться и усложнится.
- Появление болезни — это результат халатности, поэтому нужно восстановить нормальные условия соблюдения гигиены для малыша. Подмывать ребёнка нужно три раза в день. После, каждого мытья обрабатывайте половые органы.
- Половые органы и повреждения дермы обрабатывают антисептиками, заживляющими и подсушивающими составами. Повреждения кожи будут вызывать дискомфорт у ребёнка, поэтому стоит использовать охлаждающие мази и кремы, чтобы снять эти эффекты.
- После того, как вы закончите прием лекарственных средств и прочие манипуляции, начните курс лечения у девочек средствами, содержащими бифидо и лактобактерии. Это поможет вам восстановить во влагалище нормальную среду после симптомов вульвита. Было бы хорошо принимать и витаминные препараты. Ведь после лечения необходимо, чтобы организм вновь окреп, поэтому потратьте на это максимум внимания. Посетите гинеколога, после того, как закончите лечение, чтобы он сделал контрольный осмотр.
- Вульвит предусматривает противовирусные или противогрибковые препараты для лечения. Лучше использовать предписания врача в точности с рецептом. Лечение этой проблемы может осложняться массой факторов, а сама проблема будет вызывать неприятный и сильный болевой эффект у ребёнка. Лучше избавить свою кроху от этой проблемы.
Конечно же, лекарственные препараты, в том числе, мазь для лечения должен прописывать только врач-гинеколог, иначе можно только ухудшить состояние слизистой внешний половых органов. Прежде чем применять мазь при симптомах вульвита, необходимо сдать все анализы и убедиться, что такой метод лечения действительно будет эффективным и победит возбудителя заболевания.
Мазь при вульвите у девочек для лечения
Лечение мазью назначается в зависимости от того микроорганизма, который вызвал воспаление:
- Женщинам на период лечения посредством мази показано воздержаться от половых контактов.
- Можно обрабатывать вульву 0,5% раствором хлоргексидина, а также можно использовать бетадин, вокадин, цитеал, мирамистин, инстиллагель.
- Во влагалище можно вводить таблетки или тампоны со специальными мазями, которые прописываются для каждого конкретного возбудителя для лечения.
Как лечить вульвит
Бактериальный и грибковый вульвит
После обследования врач расскажет, как лечить выявленный вульвит. Современная акушерско-гинекологическая практика использует только комплексную терапию местного и общего действия. Комбинированная терапия позволяет быстро достичь положительного лечебного эффекта и убрать все проявления болезни. Лекарства подбираются индивидуально для каждого пациента с учетом формы вульвита, возраста женщины, индивидуальных особенностей организма и непереносимости лекарственных препаратов. Антибактериальные и противовирусные препараты назначаются от вульвита бактериальной или вирусной этиологии. Лекарственные препараты назначаются на срок не менее семи дней. Избавиться от воспалительных явлений в области наружных половых органов помогают противовоспалительные мазевые формы. Мази и крема кроме этого имеют в своем составе обезболивающие и успокаивающие компоненты, благодаря чему быстро проходит дискомфорт в паху.
Аллергический вульвит предполагает назначение специальной гипоаллергенной диеты. Для облегчения состояния используются антигистаминные медикаменты, которые уменьшают проявления аллергической реакции на коже и слизистых. Все вторичные вульвиты требуют лечения причинного фактора, который привел к развитию заболевания. Так, лечение атрофического вульвита при резко выраженной недостаточности эстрогенов подразумевает назначение синтетических эстрогенсодержащих препаратов. Другие гормональные нарушения лечат назначением гормональных препаратов в оптимальных дозировках.
Лечение воспалительных заболеваний половых органов требует соблюдения полового покоя в процессе курса фармакотерапии. При идентификации инфекции, распространяющейся половым путем, обязательно лечат и сексуального партнера.
Лечение вульвита обычно проходит в домашних условиях у большинства пациенток, лишь в случае наличия осложнений терапия может проводится стационарно. В исключительных случаях лечение у девочек осложненного слипчивого вульвита требует проведения хирургического вмешательства. После проведения курса терапии проводится дополнительное обследование и повторный лабораторный контроль.
Мази
Мази назначают при вульвите у женщин с целью ускорить процесс лечения и избавить пациентку от мучительного дискомфорта. Большинство из них имеет в составе несколько антисептических, обезболивающих и противовоспалительных компонентов. Мази и крема состоят из антибактериальных и противовирусных лекарственных веществ, которые влияют на очаг инфекционного процесса и уничтожают патогенных агентов. Распространенными и эффективными средствами являются следующие:
- мазь Клотримазол;
- крем Кандид (против кандидомикоза);
- Флуцинар (при аллергической форме);
- Тридерм;
- Метрогил;
- Тетрациклиновая и эритромициновая мази.
Мази при вульвите наносятся на чистые гениталии тонким равномерным слоем 3-4 раза в сутки. Средняя продолжительность фармакотерапии мазями и кремами составляет приблизительно десять дней.
Свечи
Лечение вульвита проводят в домашних условиях с использованием вагинальных или ректальных свечей. Свечи имеют в своем составе лекарственные вещества, которые непосредственно действуют на очаг воспаления. Наиболее распространенными и эффективными лекарствами являются Гексикон, Микожинакс, Тержинан, Полижинакс, Гинезол, Клотримазол. Вводят препараты на ночь после гигиенического душа.
Таблетки и витамины
Основными таблетированными препаратами являются противобактериальные, противовирусные, антимикотические лекарства. Антибиотики используют при воспалительном процессе, вызванном микроорганизмами. Для лечения большинства заболеваний, распространяющихся половым путем, также назначают курс антибактериальной терапии. Препаратами выбора являются таблетки из нескольких фармакологических групп: макролиды, тетрациклины, цефалоспорины, фторхинолоны и защищенные пенициллины. Эти медикаменты обладают активностью против большинства патогенов, что позволяет эффективно использовать их для лечения бактериального вагинита. При кандидомикозе используется Флуканазол, а при герпетическом вульвовагините назначают Ацикловир и его аналоги.
Для более быстрого восстановления всем пациенткам назначают витаминно-минеральные комплексы. Витамины стимулируют процессы регенерации и репарации поврежденных тканей, укорачивая период заживления слизистой оболочки.