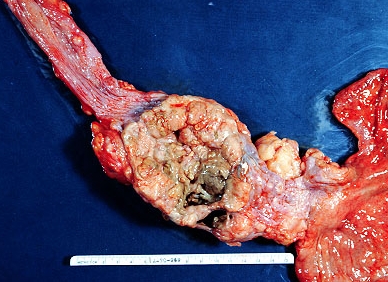
Стадии рака желудка
Содержание:
Классификация tnm
Классификация TNM принята во всём мире.
В соответствии с ней при злокачественной
опухоли различают следующие параметры:
• Т (tumor) — величина и местное
распространение опухоли;
• N (node) — наличие и характеристика
метастазов в регионарных лимфатических
узлах;
• М (metastasis) — наличие отдалённых
метастазов.
В дополнение к своему первоначальному
виду классификация была позднее расширена
ещё двумя характеристиками:
• G (grade) — степень злокачественности;
• Р (penetration) — степень прорастания
стенки полого органа (только для опухолей
желудочно-кишечного тракта).
Т (tumor) характеризует размеры
образования, распространённость на
отделы поражённого органа, прорастание
окружающих тканей.
Для каждого органа существуют свои
конкретные градации указанных признаков.
Для рака толстой кишки, например, возможны
следующие варианты:
• Тo — признаки первичной
опухоли отсутствуют;
• Tis (in situ) —
внутриэпителиальная опухоль;
• T1— опухоль занимает
незначительную часть стенки кишки;
• Т2— опухоль занимает
половину окружности кишки;
• Т3— опухоль занимает
более2/3или всю окружность
кишки, суживая просвет;
• Т4— опухоль занимает
весь просвет кишки, вызывая кишечную
непроходимость и (или) прорастает в
соседние органы.
Для опухоли молочной железы градацию
осуществляют по размерам опухоли (в
см); для рака желудка — по степени
прорастания стенки и распространения
на его отделы (кардия, тело, выходной
отдел) и т.д. Особой оговорки требует
стадия рак «in situ» (рак на месте). На
этой стадии опухоль расположена только
в эпителии (внутриэпителиальный рак),
не прорастает базальную мембрану, а
значит не прорастает в кровеносные и
лимфатические сосуды. Таким образом,
на этой стадии злокачественная опухоль
лишена инфильтрирующего характера
роста и принципиально не может дать
гематогенного или лимфогенного
метастазирования. Перечисленные
особенности ракаin situ определяют
более благоприятные результаты лечения
подобных злокачественных новообразований.
N (nodes) характеризует изменения в
регионарных лимфатических узлах. Для
рака желудка, например, приняты следующие
типы обозначений:
• Nx— о наличии
(отсутствии) метастазов в регионарных
лимфатических узлах нет данных (больной
недообследован, не оперирован);
• No — в регионарных
лимфатических узлах метастазов нет;
• N1 — метастазы в
лимфатические узлы по большой и малой
кривизне желудка (коллектор 1-го порядка);
• N2 — метастазы в
препилорические, паракардиальные
лимфатические узлы, в узлы большого
сальника — удалимы при операции (коллектор
2-го порядка);
• N3— метастазами
поражены парааортальные лимфатические
узлы — не удалимы при операции (коллектор
3-го порядка).
Градации NoиNx—
общие практически для всех локализаций
опухоли. ХарактеристикиN1-N3—
различны (так могут обозначать поражение
разных групп лимфатических узлов,
величину и характер метастазов, одиночный
или множественный их характер).
Следует отметить, что в настоящее время
дать чёткое определение наличия
определённого типа регионарных метастазов
можно только на основании гистологического
исследования послеоперационного (или
аутопсийного) материала.
М (metastasis) обозначает наличие или
отсутствие отдалённых метастазов:
• М— отдалённых
метастазов нет;
• М.i — отдалённые метастазы
есть (хотя бы один).
G (grade) характеризует степень
злокачественности. При этом определяющий
фактор — гистологический показатель —
степень дифференцировки клеток. Выделяют
три группы новообразований:
• G1 — опухоли низкой
степени злокачественности
(высокодифференцированные);
• G2 — опухоли средней
степени злокачественности
(низкодифференцированные);
• G3— опухоли высокой
степени злокачественности
(недифференцированные).
Р (penetration) параметр вводят только
для опухолей полых органов и показывает
степень прорастания их стенки:
• P1— опухоль в пределах
слизистой оболочки;
• Р2 — опухоль прорастает
в подслизистую оболочку;
• Р3 — опухоль прорастает
мышечный слой (до серозного);
• Р4— опухоль прорастает
серозную оболочку и выходит за пределы
органа.
В соответствии с представленной
классификацией диагноз может звучать,
например, так: рак слепой кишки —
T2N1MP2.Классификация
очень удобна, так как детально характеризует
все стороны злокачественного процесса.
В то же время она не даёт обобщённых
данных о тяжести процесса, возможности
излечения от заболевания. Для этого
применяют клиническую классификацию
опухолей.
Виды классификации
Как уже говорилось выше, классификация TNM подразделяется на два типа:
- клиническая;
- паталогоанатомическая.
Применяется каждая в зависимости от предназначения.
Клиническая классификация
Для обозначения применяют следующие классические принципы:
- Т – первичное новообразование. ТХ – определить размеры опухоли и ее локализацию невозможно. ТО – невозможно определить первичную опухоль. Т1-4 – выражает степень распространения и разрастания первичного новообразования.
- N – метастазы, располагающиеся в ближайшей локализации от первичной опухоли. NX – невозможно определить регионарные метастазы. NO – полное отсутствие метастазы, поражающих ближнее окружение патологического органа. N1-3 выражает степень поражения и распространенности регионарных метастаз.
- М – отдаленное распространение метастаз. МХ – невозможно определить отдаленные метастазы. МО – периферические метастазы отсутствуют. МI – отдаленные обнаружены. Далее может идти буквенное обозначение, которое говорит о расположении метастаз в определенном органе или системе.
Патологоанатомическая классификация
В данном случае применяю следующие обозначения:
- рТ – первичное новообразование. рТХ – невозможность определения опухоли с помощью гистологических исследований. рТО – гистологические исследования признаков первичной опухоли не обнаружили. рТis – преинвазивная карцинома. рТ1-4 разрастание и распространение опухоли подтверждено гистологическими исследованиями.
- рN – регионарные метастазы. рNX – невозможность определения регионарных метастаз. рNO – полное отсутствие регионарных метастаз. рN1-3 по данным гистологического исследования происходит нарастание метастазов в лимфоузлах.
Критерий pN без гистологического исследования устанавливается только при повторении очертаний лимфоузла. Если данный показатель не соответствует, то устанавливается рТ, то есть распространение первичной опухоли на ближний лимфоузел.
Для цифрового обозначения рN делают замеры самого метастаза, а не лимфообращения узла.
Классификация TNM
Международная TNM классификация отражает стадирование злокачественных новообразований. Она была разработана в 1943-1952 годы французским хирургом P. Denoix, с тех пор претерпела множество изменений, последнее из которых вступило в силу 1 января 2018 года – «Классификация TNM 8-го пересмотра».
TNM классификация используется для описания анатомического распространения новообразования.
Каждая буква имеет определенное значение:
- Т (tumor — опухоль) – степень распространения первичной опухоли.
- N (nodus — узел) – метастатическое поражение регионарных лимфатических узлов.
- М (metastasis – метастазы) – отдаленные метастазы.
В зависимости от характеристики данных критериев к каждой букве добавляется определенный индекс (0,1,2,3,4,Х,is).
В случае наличия множества опухолей в одном органе классификация описывает новообразование с наивысшим значением Т, а общее количество опухолей указывается в скобках (пример: Т3(2))!
TNM классификация бывает клинической (сTNM), которая применяется до начала лечения, и патологоанатомической (рTNM) – определяется после гистологического исследования. Кроме указанных, могут использоваться и другие префиксы:
- m – указывает на множественность первичной опухоли;
- y – указывает на распространенность опухоли до начала лечения;
- r – обозначается рецидив опухоли;
- a – после аутопсии (вскрытия).
Для рака легких данная классификация выглядит следующим образом:
- Т:
- Т0 – нет первичной опухоли.
- ТХ – наличие злокачественных клеток в мокроте и промывных водах бронхов, но визуализирующие методы обследования (рентгенография, бронхоскопия) опухоли не обнаруживают.
- Тis – преинвазивный рак (in situ), не распространившийся глубже базальной мембраны слизистой оболочки (только для рTNM).
- Т1 – диаметр опухоли не более 3 см, располагается в пределах легочной ткани или висцеральной плевры. Не распространяется ближе к центру легких, чем долевой бронх.
- Т2 – опухоль более 3 см или любого размера с вовлечением висцеральной плевры. Карцинома с вовлечением главного бронха, но находящаяся в 2-х см и более от киля трахеи (место её разделения на главные бронхи). Опухоль, осложненная ателектазами или обструктивной пневмонией с вовлечением корня легкого, но без поражения всего легкого.
- Т3 – опухоль любого размера при условии поражения грудной стенки, диафрагмы, медиастинальной плевры или перикарда. Располагается ближе 2-х см к килю трахеи, но не переходит на неё. Осложняется ателектазами или обструктивной пневмонией всего легкого.
-
Т4 – новообразование любого размера с вовлечением в процесс сердца, трахеи с её килем, крупных сосудов, пищевода, позвоночника. Злокачественный плевральный выпот.
- N:
- N0 – нет регионарных метастазов.
- NХ – отсутствие данных о наличии регионарных метастазов.
- N1 – наличие метастазов в бронхопульмональных и (или) прикорневых лимфоузлах на стороне поражения, включая врастание опухоли в лимфатические узлы.
- N2 – метастазирование в бифуркационные лимфоузлы или узлы средостения на стороне поражения.
-
N3 – метастазы в лимфоузлах корня или средостения на противоположной стороне, надключичных и прескаленных (расположенных в пространстве между сосудами выше ключицы).
Для регионарных метастазов может использоваться дополнительный префикс – sn (пример: N1(sn)), который обозначает сторожевой узел (первый на пути оттока лимфы от опухоли)!
- М:
- М0 – нет отдаленных метастазов.
- МХ – недостаточно данных для определения отдаленных метастазов.
- М1 – есть отдаленные метастазы.
Буква М может иметь дополнительный индекс, указывающий, в каком органе расположены отдаленные метастазы (легкие – PUL, печень – HEP, головной мозг – BRA и др.)!
Для большей информативности в основных категориях может использоваться дополнительное разделение: Т1а, N2b и др.
Иногда могут обнаруживаться изолированные опухолевые клетки или группы клеток (не более 0,2 мм в диаметре), не склонные к метастазированию. Обозначаются они как рN0 и в зависимости от метода их обнаружения:
- (i–) – морфологическое исследование отрицательное;
- (i+) – морфологическое исследование положительное;
- (mol–) – неморфологическое исследование отрицательное;
- (mol+) – неморфологическое исследование положительное.
Существуют необязательные критерии классификации, которые применяются при необходимости:
- L – прорастание в лимфатические сосуды;
- V – прорастание в вены;
- Pn – периневральная инвазия;
- C-фактор – отражает достоверность классификации.
О современных классификация опухолей легкого, наглядно в видео:
Общие правила Системы TNM
В основе Системы TNM для описания анатомической распространённости новообразования лежат 3 компонента:
- Первый — T (лат. tumor — опухоль, припухлость) — распространённость первичной опухоли,
- Второй — N (лат. nodus — узел) — наличие, отсутствие и распространённость метастазов в регионарных лимфатических узлах,
- Третий — M (греч. μετάστασις — перемещение) — наличие или отсутствие отдалённых метастазов.
Цифра рядом с компонентом указывает на степень распространённости злокачественного новообразования:
- T0, T1, T2, T3, T4
- N0, N1, N2,N3
- M0, M1
Таким образом, Система TNM является кратким руководством для описания распространённости специфических злокачественных новообразований.
Основные правила классификации новообразований любой локализации
- Во всех случаях требуется гистологическое подтверждение диагноза. Случаи, когда подтверждение невозможно, необходимо описывать отдельно.
- Для каждой локализации есть две классификации, а именно:
- клиническая классификация (cTNM или TNM): классификация до лечения, которую используют для выбора и оценки эффективности лечения. Она основана на признаках, выявленных до начала лечения путём физикального исследования, а также на результатах лучевых и эндоскопических методов исследования, предоперационных биопсий и диагностических вмешательств;
- патологоанатомическая классификация (pTNM): классификация после хирургического вмешательства для выбора дополнительной терапии, получения дополнительной информации о прогнозе лечения, а также статистического учёта результатов лечения. Эта классификация основана на данных, полученных до начала лечения, которые в дальнейшем дополняются или изменяются, исходя из результатов хирургического вмешательства и патологоанатомического исследования. Морфологическую оценку распространённости первичной опухоли (категория pT) проводят после резекции или биопсии новообразования. Поражение регионарных лимфатических узлов (категория pN) оценивают после их удаления. При этом отсутствие метастазов обозначают как pN0, а наличие — тем или иным значением pN. Эксцизионная биопсия лимфатических узлов без гистологического исследования первичной опухоли не является достаточным основанием для установления категории pN и относится к клинической классификации. Наличие отдалённых метастазов (pM) определяется с помощью микроскопического исследования.
- После определения категорий T, N,и M и/или pT, pN и pM их группируют в ту или иную стадию заболевания. Установленные категории TNM, а также стадия заболевания должны оставаться в медицинской документации неизменными. Данные клинической и патологоанатомической классификации могут комбинироваться в тех случаях, когда представленная в них информация дополняет друг друга.
- Если в конкретном случае есть сомнения при определении точного значения категории T, N или M, необходимо выбрать категорию с меньшим значением. Это же правило правило действует и при выборе стадии заболевания.
- В случае множественных первичных опухолей одного органа категории T присваивается максимальное среди этих опухолей значение. При этом множественный характер образования или число первичных опухолей должно быть указано в скобках после значения T, например T2(m) или T2(5). В случае симультанных билатеральных (двусторонних) первичных новообразований парных органов каждое из них должно быть классифицировано по отдельности. При опухолях печени, яичника и фаллопиевых (маточных) труб множественность является критерием категории T, тогда как при опухолях лёгких множественность может быть критерием как категории T, так и M.
- Определения категорий TNM и стадий заболевания могут быть перенесены или расширены для клинических или исследовательских целей с учётом того, что основные рекомендованные определения останутся неизменными. Так, например, любая из категорий T, N и M может быть поделена на подгруппы.
Рак простаты и его классификация
Для эффективного лечения рака простаты важно точно определить стадию его развития и тип лечения. Степень выраженности заболевания будет напрямую зависеть от размера опухолевого образования и распространенности раковых клеток в органах человека, а также выраженности опухоли
Для постановки диагноза специалисты используют классификацию ТНМ рака простаты.
Также для определения злокачественности опухоли используют шкалу/сумму Глисона. Для этого врач проводит биопсию простаты. Чем выше показатель суммы по шкале Глисона, тем агрессивнее заболевание.
Шкала Глинсона основывается на степени отличия раковых клеток, выявленных в тканях простаты, от нормальных, здоровых клеток органа. Если раковые клетки при диагностике похожи на обычные клетки органа, то опухоли присваивается первый балл. Если раковые клетки сильно отличаются от здоровых, то опухолевое образование получает максимальную оценку 5. В большинстве случаев пациентам определяют третью степень развития рака простаты.
Сумма Глисона оценивает баллы по шкале (от одного до пяти) двумя самыми крупными либо злокачественным образованиям, которые были выявлены в тканях органа (чаще всего опухолевые клетки распространяются на несколько областей простаты). К примеру, сумма по Глисону, равная 7 баллам, будет значить, что две самые крупные либо злокачественные опухоли в организме имеют 3 и 4 балла, что в результате сложения даст 7.
Номограммы Каттана
Номограммы Каттана – это несколько видов математических моделей, позволяющих с высокой степенью вероятности рассчитать риск излечения и рецидива рака простаты в ближайшие несколько лет.
Номограммы разрабатывались на основании огромного количества данных, собранных в клиниках США, Канады, Германии. Например, послеоперационные номограммы на основании суммы по Глиссону, информации по ТНМ и некоторых данных о состоянии больного после операции по удалению опухоли позволяют подсчитать вероятность рецидива в течение 7 лет.
Другие номограммы рассчитывают вероятность возвращения болезни после лучевой терапии или брахитерапии на протяжении 5 лет после лечения.
Классификация меланомы TNM (8-е издание UICC)
Что такое классификация TNM и почему она так важна?
Основная система клинической классификации меланомы в Европе – шкала TNM.
Степень локальной сложности оценивается как в соответствии с классификацией Бреслоу, так и на наличие изъязвлений. Учитывается размер в мм2 (митотический индекс – IM) и возникновение очагов меланомы на расстоянии до 2 см от края основного очага.
Очаги, возникающие на расстоянии более 2 см, называются транзитными метастазами. Следующие оцениваемые элементы – метастазы в регионарных лимфоузлах (признак N – узлы) и наличие отдаленных метастазов (признак M).
| Т (опухоль) – оценка первичных опухолей | |
| Tx | опухоль невозможно оценить |
| T0 | не обнаружена |
| Tis | меланома in-situ (шкала Кларка I°) – атипичная меланоцитарная гиперплазия, тяжелая дисплазия, меланома без признаков инфильтрации |
| T1 | опухоль толщиной до 1 мм |
| Т1а | до 0,8 мм без изъязвлений |
| T1b | до 0,8 мм с изъязвлениями или толщиной > 0,8-1,0 мм с изъязвлениями или без изъязвлений |
| T2 | поражение толщиной 1-2 мм |
| T2a | 1-2 мм без изъязвления |
| T2b | 1-2 мм с изъязвлениями |
| T3 | 2-4 мм |
| T3a | толщина > 2-4 мм без изъязвлений |
| T3b | толщина > 2-4 мм с изъязвлениями |
| T4 | опухоль от 4 мм |
| T4a | толщина 4 мм, без изъязвлений |
| T4b | 4 мм с изъязвлениями |
| N ( лимфатические узлы ) – оценка состояния регионарных лимфоузлов | |
| Nx | оценить лимфатические узлы невозможно |
| N0 | нет метастазов в регионарные лимфатические узлы |
| N1 | метастазы в 1 регионарном лимфатическом узле или транзитное или спутниковое метастазирование не в регионарные лимфоузлы |
| N1A | микрометастазы в 1 лимфоузле |
| N1b | макрометастазы до 1 лимфоузла |
| N1C | спутниковое или транзитное метастазирование без метастазов в лимфатическом узле |
| N2 | метастазы в 2-3 региональных лимфоузлах или транзитные или сателлитное метастазирование с метастазами в 1 региональный лимфоузел |
| N2a | микрометастазы в 2-3 лимфатических узлах |
| N2b | макрометастазирование в 2-3 лимфатических узла |
| N2c | спутниковое или транзитное метастазирование в 1 лимфоузел |
| N3 | метастазы в 4 или более региональных лимфоузлов или конгломерат лимфоузлов или сателлитное/транзитное метастазирование в 2 или более региональных лимфоузлов |
| N3a | микрометастазы в 4 и более лимфоузлов |
| N3b | макрометастазы в 4 и более лимфоузлов |
| N3c | спутниковое или транзитное метастазирование в более 2-х лимфоузлов |
| М ( метастазы ) – оценка отдаленных метастазов | |
| M0 | отдаленные метастазы не обнаружены |
| M1 | отдаленные метастазы обнаружены |
| M1a | метастазы в коже, подкожной клетчатке или лимфоузлах за пределами первичной опухоли |
| M1b | метастазы в легких |
| M1c | метастазы в других органах, кроме ЦНС |
| M1D | Метастазирование в ЦНС |
*Дополнительное обозначение для характеристики М:
- (0) – уровень ЛДГ не увеличен
- (1) – уровень ЛДГ увеличен
Стадии рака
Согласно общепринятой классификации по системе TNM злокачественные онкологические образования разделяются по стадиям. Специалисты обозначают течение болезни с 0 по 4 стадию, каждая из них имеет дополнительные обозначения (буквы А и В).
Расшифровка TNM классификации
0 стадия ракового образования
Для нулевой стадии рака характерна небольшая опухоль, имеющая четкие границы. Как правило, она не выходит за эпителий. Данное образование медики называют неинвазивным. Эта стадия начальная, возникает всегда, независимо от места локализации опухоли. На таком этапе развития болезни практически отсутствуют симптомы, поэтому определить новообразование можно только при случайном обследовании. Если рак 0 стадии выявлен своевременно, прогнозы на выздоровление всегда благоприятные.
I стадия рака
На первой стадии болезни в опухоли просматриваются крупные узлы. Злокачественный процесс пока что не поражает лимфатические узлы, также не выявляются метастазы. Состояние пациента удовлетворительное, однако на этом этапе уже не исключены болезненные признаки, свидетельствующие о начале тяжелой болезни.
В последние годы рак на 1 стадии стал диагностироваться чаще, чем это случалось ещё несколько десятилетий назад. Специалисты считают, что на своевременное выявление опухоли влияет сознательность современных пациентов, ежегодно проходящих медосмотр. Также положительную роль играет наличие в медучреждениях современного оборудования, позволяющего проводить эффективную диагностику онкологии на самых ранних этапах развития болезни.
При выявлении рака на 1 стадии шансы на успешное выздоровление достаточно высокие.
II стадия рака
Онкология второй стадии более выражена, опухоль активно увеличивается в размерах, распространяясь на близлежащие ткани. При таком процессе не исключены метастазы в лимфоузлы. Состояние пациента заметно ухудшается, болезненные симптомы заставляют человека обратиться за помощью к медикам. По статистике именно на 2 стадии у пациентов чаще всего диагностируется онкологический процесс в организме.
Прогнозы на выздоровление индивидуальны, что зависит от степени прогрессирования болезни, места локализации и гистологических особенностей злокачественного образования. При выполнении всех рекомендаций лечащего врача, рак на 2 стадии может быть успешно устранен.
III стадия рака
Онкологический процесс на третьей стадии активируется глобально, опухоль обретает большие размеры, наблюдается многочисленное прорастание в ткани и органы, расположенные вблизи. Во всех группах регионарных лимфоузлов определяется метастазирование. К положительным прогнозам можно отнести отсутствие метастазов в далеко расположенных органах, что даёт надежду на выздоровление.
Излечить рак на 3 стадии в принципе возможно, но гарантировать 100% успешный исход не может ни один врач. Как правило, результат лечения зависит от многих факторов: локализации, гистологических особенностей опухоли, степени дифференцировки и т.д.
IV стадия рака
Самая опасная для жизни пациента – 4 стадия онкологии, характеризуется чрезмерно увеличенной опухолью, произрастающей в разных направлениях, поглощая здоровые органы и ткани. На таком процессе происходит глобальное метастатическое поражение, в том числе отдаленного характера.
Онкология на 4 стадии прогрессирования обретает хронический характер, не поддающийся лечению. При диагностировании рака на данном этапе развития, больному можно только оказать помощь для продления ремиссии и, соответственно, жизни.
Чем раньше больной обратиться за помощью к доктору и начнет лечение злокачественной опухоли, тем выше вероятность успешного исхода. Рак на 4 стадии, к сожалению, уже не победим.
Гистологическая классификация
Гистологическую степень злокачественности (Grade, G) для новообразований большинства локализаций указывают следующим образом:
- GX — степень дифференцировки опухоли не может быть определена;
- G1 — высокодифференцированная опухоль;
- G2 — умеренно дифференцированная опухоль;
- G3 — низкодифференцированная опухоль;
- G4 — недифференцированная опухоль.
Примечание: При некоторых условиях категории G3 и G4 могут быть объединены в виде G3-4, т.е. «низкодифференцированная — недифференцированная опухоль». В классификациях сарком костей и мягких тканей используют термины «высокая степень злокачественности» и «низкая степень злокачественности». Особые системы оценки степени злокачественности разработаны для опухолей молочной железы, тела матки, предстательной железы и печени.