Вакцинация взрослых: список инфекций и сроки прививок
Содержание:
Как переносится повторная прививка: норма и осложнения
Как правило, повторная прививка БЦЖ нормально переносится ребенком. Но все равно родителям стоит понаблюдать за малышом: у отдельных лиц могут развиваться побочные эффекты.
Некоторые родители замечают, что на следующий день место укола краснеет. Первые месяцы зона введения препарата может быть гиперемированной. Небольшое покраснение вокруг рубца считается нормальной реакцией организма на прививку и не требует лечения. Также у малышей иногда немного поднимается температура и держится на протяжении нескольких дней. Это обычно бывает у гиперчувствительных детей. Такое состояние не представляет угрозы здоровью, свидетельствует о формировании специфического иммунитета.
Опасным состоянием считается, если температура повышается до предельных значений, не сбивается жаропонижающими средствами и не проходит спустя несколько дней. Это может возникать при заражении или аллергии. При этом у ребенка дополнительно наблюдаются рвота, головная боль.
https://youtube.com/watch?v=2GIpKoOBExA
У некоторых детей место укола начинает гноиться. Это может быть естественной реакций кожи на введение чужеродного вещества либо говорить о заражении инфекцией вследствие несоблюдения медиками правил асептики и антисептики. В первом случае беспокоиться не стоит: спустя некоторое время, гнойник покроется корочкой и зарубцуется. Если на месте инъекции образуется обширное нагноение, язва диаметром более сантиметра, то необходимо обратиться к педиатру.
Другие осложнения прививки БЦЖ:
- нарушение сна;
- генерализованная инфекция;
- гиперактивность;
- формирование келоидного рубца спустя полгода после иммунизации;
- легкая возбудимость и капризность;
- остеомиелит;
- холодный абсцесс (возникает при нарушении техники постановки укола);
- увеличение лимфатических узлов (наблюдается при попадании в них микобактерий).
Описанные выше побочные реакции встречаются крайне редко. Обычно негативные симптомы вакцинации наблюдаются при вовремя невыявленном иммунодефиците. При таком состоянии детский организм не может справиться с ослабленными возбудителями туберкулеза.
Развитие любого побочного действия является прямым противопоказанием к ревакцинации БЦЖ в будущем.
? Кто привит, а кто – нет: статистика
Официальная статистика указывает на то, что в России охват прививками среди детей стабильно находится на высоком уровне и составляет свыше 95%. Такое значение соответствует рекомендациям ВОЗ и позволяет сдерживать рост заболеваемости.
Из официальных источников можно сделать вывод, что менее 5% остаются непривитыми. Часть из них не получают прививки по медицинским показаниям (из-за ограничений по здоровью), другая – является «отказниками».
Но сам Минздрав отмечает, что статистические сведения могут не в полной мере соответствовать реальности, так как расчет ведется по охвату прививками в процентах к плановому значению, и показатель охвата вакцинацией является явно завышенным. По неофициальным оценкам, реальные цифры по непривитым детям из-за отказа от прививок составляют до 20-30%.
Для получения точной статистической информации Минздрав уже выступил с инициативой о принятии закона о биологической безопасности. В его рамках граждане получат электронный прививочный сертификат, а ведение единой базы данных позволит сделать выводы о реальном охвате вакцинации. Законопроект также предполагает внедрение ответственности для врачей за «антипрививочную позицию» и ее пропаганду среди населения.
Схема вакцинации для взрослых
От каких инфекций и в какие сроки нужно привиться (первый раз или повторно) после 18 лет?
Вот 14 наиболее опасных инфекций для взрослых и сроки, в которые стоит делать прививки.
Коклюш, дифтерия, столбняк. Ревакцинация показана каждые 10 лет начиная с 26 лет. Коклюш взрослых в последние годы стал крайне актуальным, и возникает потребность в необходимости его иммунопрофилактики. Ревакцинация каждые 10 лет против дифтерии и столбняка обязательна для всех, но, к сожалению, не все про это помнят.
Грипп. Прививаться нужно ежегодно, желательно до начала эпидемического сезона, как только вакцина станет доступна. Ежегодная прививочная кампания необходима из-за постоянной мутации вируса. В этом году к нам скорее всего придут новые штаммы гриппа, от которых мы не прививались ранее. Вакцинация против гриппа рассматривается и как способ профилактики неинфекционных осложнений гриппа, в первую очередь со стороны сердечно-сосудистой системы.
Гепатит А. Можно привиться по желанию двукратно, особенно в случае необходимости поездки в регионы с неблагоприятной эпидемиологической обстановкой.
Гепатит В. 3 дозы вакцины вводятся в детстве. Затем ревакцинация проводится через 5-7 лет. Наша страна может похвастаться масштабным проектом вакцинации взрослых в 2005-2009 годах, когда были привиты почти 30 миллионов человек, и в итоге мы добились существенного снижения заболеваемости острыми формами гепатита В практически до западноевропейских показателей.
Корь — вакцинация проводится в рамках Национального календаря профилактических прививок до 35 лет, а некоторым гражданам, в первую очередь с профессиональным риском, – до 55 лет. После 55 лет вакцинироваться тоже можно, но уже за собственный счет.
В случае с корью есть возможность экстренной вакцинации: если человек вступил в контакт с заболевшим корью и паротитом, то для профилактики заболевания можно сделать прививку в течение 72 часов с момента контакта. Тогда даже если заболевание разовьется, то течение его будет более благоприятным, с меньшим риском тяжелых осложнений.
Краснуха – вакцинация показана женщинам в возрасте до 25 лет включительно. Двукратная иммунизация формирует стойкий и длительный иммунитет.
Эпидемический паротит — планово прививают детей в 1 год и 6 лет, но если человек не был привит, делают эти прививки и позже.
Ветряная оспа — для тех, кто ею не болел, — две дозы с интервалом не менее шести недель.
Клещевой энцефалит — три дозы (первичная вакцинация с интервалом 1-3 месяца и ревакцинация через 6 месяцев) и ревакцинация каждые три года – для всех, кто живет в эндемичных регионах или путешествует туда. Возможна ускоренная схема вакцинации, при которой интервал между введением 1-й и 2-й доз составляет 2 недели.
Менингококковая инфекция – обязательной вакцинации подлежат призывники, но нелишней она будет для всех.
Пневмококковая инфекция – прививка необходима всем лицам в возрасте старше 50 лет или ранее при наличии факторов риска, в первую очередь хронических заболеваний, а также медицинским работникам преподавателям, работникам сферы услуг.
Вирус папилломы человека. Женщинам можно привиться до 45 лет (наиболее эффективна вакцинация до первой встречи с вирусом, т.е. до начала половой жизни). Мужчинам в России — до 26 лет. Взрослым требуется 3 дозы.
Можно ли привиться одной вакциной сразу против нескольких инфекций?
Да, сегодня существуют комбинированные вакцины, например, одна вакцина сразу против трех инфекций: кори, краснухи, паротита. И даже если вам нужна вакцинация против одной или двух вакцин в составе комбинированной, то Всемирная организация здравоохранения (ВОЗ) считает применение комбинированных трехкомпонентных вакцин уместным и оправданным
Что делать перед прививкой АКДС
Специальной подготовки вакцинация не требует. Ребенку и взрослому достаточно не болеть перед ее проведением в течение 14 дней. Если у малыша есть проявления аллергии (высыпания, атопический дерматит), целесообразно пропить антигистаминный препарат, который назначит врач-педиатр.
Иногда подготовка должна быть более тщательной. Это касается детей с прогрессирующим неврологическим заболеванием. При его стабильном течении решение о прививке должны принимать педиатр и невролог.
Цельноклеточные вакцины не ставят детям, склонным к фебрильным судорогам на фоне повышения температуры. И малышам, у которых уже была острая реакция на предыдущую прививку:
- с повышением температуры свыше 40 градусов,
- развитием судорог,
- шока или синдрома длительного плача.
С прививкой стоит повременить, если ребенок заболел ОРВИ, а также в период обострения хронического заболевания. После острой инфекции нужно дать организму две-четыре недели на восстановление для формирования правильного иммунного ответа. После нетяжелой ОРВИ или кишечной инфекции выполнять вакцинацию можно сразу после нормализации температуры.
Какие прививки требуют ревакцинации
На сегодня создано большое количество прививок, которые начинают вводить еще в раннем возрасте.
- Первая вакцинация происходит в родильном доме, чтобы ребенок смог сразу выработать иммунитет к вирусу туберкулеза и гепатита В.
- Другие вакцины вводятся малышу в первый и второй год жизни по определенной схеме, прописанной в календаре прививок. Иногда на этапе вакцинации все и заканчивается.
Но есть категории вирусов, которые могут навредить человеку значительно позже, когда агент исчерпает свой ресурс противостояния. Такое ослабление наступает неожиданно и не в подходящий момент.
Чтобы облегчить жизнь людей, медики проводят ревакцинацию. Ее сроки проведения высчитываются ото дня первой или последующей вакцинации. Это относится к следующим видам прививок:
- туберкулез (в исключительных случаях);
- АКДС;
- краснуха;
- паротит;
- корь;
- полиомиелит;
- гепатит В.
В остальных случаях достаточно введения препарата один раз, чтобы иммунитет сформировался на всю жизнь.
Способы вакцинации
Биотехнология вакцин — процесс получения препарата, который необходим для профилактических целей или лечения от инфекционных болезней.
Введение вакцины зависит от типа препарата. Способы вакцинирования:
Внутримышечные инъекции
Этот способ считается самым распространенным и идеально подходит для маленьких детей. Детям до двух лет прививка ставится в бедро, а подросткам и взрослым – в верхнюю часть плеча.
Внутримышечно вводят препараты АКДС, вирусный гепатит, вакцину от гриппа. Для вакцинации выбираются места, где меньше подкожного жира. Попадание препарата в этот слой делает прививку менее эффективной, а в некоторых случаях может вообще не дать должного результата.
Перорально
Таким способом вводят вакцины, выпускающиеся в капельной форме.
Вакцинация и ревакцинация проводится в одни и те же места.
Главное условие введения нескольких вакцин за один раз: проверить их совместимость и выбрать разные участки для введения.
Например, одну в ногу, вторую – в левую руку, третью – в правую руку.
Но врачи не советуют совмещать более двух вакцин.
Для детей оптимальным способом вакцинации считаются капли, драже. Самым инновационным способом принято считать ингаляционный. Он идеально подходит для медицинских учреждений с большим потоком людей, потому что прививает большое количество человек в минимальные сроки.
Какие прививки требуют ревакцинации, и в каком возрасте она проводится
Для обеспечения полноценной защиты от разных инфекций требуется разное количество вакцинаций. Несколько вакцин, согласно национальному календарю прививок, требуют повторного введения для того, чтобы выработать достаточный уровень защитных антител. Некоторые из них начинают вводить ещё в раннем детстве.
В родильном доме происходят первые вакцинации против туберкулёза и гепатита В. В следующие два года ребёнку ставят прививки по специально выработанной системе. В отдельных случаях вакцинация на этом заканчивается.

К сожалению, существуют бактерии и вирусы, которые по прошествии некоторого времени растрачивают полезный запас противодействия. Это может случиться в любой, самый непредсказуемый момент.
Для этих случаев медиками разработаны схемы, в соответствии с которыми они проводят ревакцинацию. Повторная вакцина необходима против таких болезней, как коклюш, дифтерия, столбняк (АКДС), паротит, краснуха, корь, гепатит В, полиомиелит, в отдельных случаях – туберкулёз.
Так, для формирования устойчивого иммунитета против коклюша требуется выполнение четырёх прививок. После того, как сделан первый укол, в течение двух недель выработаются антитела, которые, к сожалению, будут действовать недолго. Понадобится дополнительная доза антигенов. Против дифтерии и столбняка достаточно двух уколов с ревакцинацией через год – это обеспечит надёжную защиту. Чтобы выработалось достаточное количество антител к полиомиелиту, нужно последовательно выполнить четыре инъекции вакцины. Защита сформируется и после одной, но она будет кратковременной.
Остальные прививки ставятся один раз на всю жизнь.
Туберкулёз
Вакцинацию от туберкулёза необходимо проводить всем детям, если у них нет родовых патологий, препятствующих прививанию. Обычно ревакцинация проводится через 5 — 7 лет. Знакомая родителям и детям процедура реакции Манту показывает наличие или отсутствие антител к микобактерии внутри организма, а также интенсивность воспалительного процесса при заражении.
При отрицательном результате ставится повторная прививка для повышения иммунитета у ребёнка.
Если реакция на туберкулиновую пробу положительная, ревакцинация не проводится. Врачи наблюдают за состоянием ребёнка, справится ли его иммунитет самостоятельно или потребуется медикаментозное вмешательство.
Прививка АКДС
В числе первых, кроме прививки от туберкулеза, инъецируется вакцина от дифтерии, коклюша и столбняка (начиная с 3 месяцев). Эти болезни в раннем возрасте могут привести к летальному исходу или инвалидизации. После первой введённой вакцины с интервалом в полтора месяца проводятся ещё две инъекции для надёжной защиты от этих инфекций.
Третью ревакцинацию (четвёртый укол) вакцины АКДС необходимо сделать до достижения ребёнком 4 лет. Это связано с особенностями коклюша, которым болеют дети раннего возраста. Если прививку от коклюша не поставили до 4 лет, то в 5 лет она уже не нужна.
За всю жизнь человеку должно быть поставлено 12 прививок от дифтерии и столбняка (последняя в 74-75 лет).
Краснуха, паротит, корь
В отсутствие противопоказаний прививка ставится ребёнку в год. Ревакцинация проводится в 6 лет, а девочкам – дополнительно в 13-летнем возрасте (для предотвращения осложнений и рисков, связанных с заражением во время беременности).
Для достижения максимального эффекта необходимо следить за тем, чтобы сроки не сдвигались.
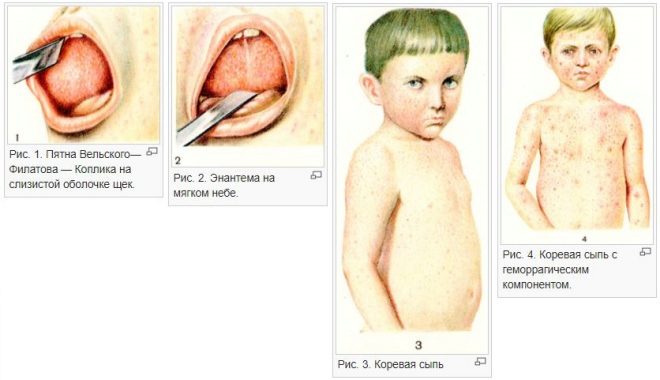
Прививка от кори назначается практически в то же время и ещё в 15 лет. Пожизненный иммунитет на корь вырабатывается только в том случае, если пациент переболел этой болезнью. Организм запоминает возбудителя и эффективно вырабатывает антитела против него. В противном случае каждые десять лет положена ревакцинация. Игнорировать её не стоит, потому что во взрослом возрасте заболевание переносится тяжелее, возрастает риск летального исхода (ежегодно от кори в мире погибает 165 тысяч человек). В России случаи заболеваемости также участились в связи с набравшим «обороты» антипрививочным движением.
От каких инфекций нужно обязательно прививаться медработникам, учителям и сотрудникам общепита?
Некоторые профессии требуют прохождения обязательной вакцинации против заражения определенными вирусами и бактериями. Лица, которые постоянно контактируют с людьми, должны быть защищены от ряда заболеваний, чтобы не быть носителями бацилл.
Обязательно прививаться нужно представителям таких профессий:
- учитель школы;
- воспитатель детского сада;
- педиатр местной поликлиники, врач больницы;
- работник инфекционного отделения, лаборатории;
- повар;
- продавец продуктов питания.
Без наличия отметки в медицинской книжке о проведенной вакцинации таких людей по законодательству имеют право не допустить к работе.
Представителям медицинской сферы, общепита, образовательно-воспитательных учреждений согласно Национальному календарю РФ, нужно обязательно привиться против таких вирусных и бактериальных заболеваний:
- грипп;
- дифтерия;
- столбняк;
- гепатит А, В;
- корь;
- краснуха;
- дизентерия.
Вакцина от дифтерии и столбняка АДС-М
Медицинским работникам дополнительно стоит привиться против:
- лептоспироза;
- энцефалита, который может возникнуть после укуса клеща;
- чумы;
- бруцеллеза;
- брюшного тифа;
- туляремии.
Схема вакцинации взрослых и детей
Схема вакцинации АДСМ такова: две прививки проводятся с интервалом в 30-40 дней. Причём первая из них ставится через 6-9 месяцев, вторая — через пять лет, а затем — каждое десятилетие (вплоть до глубокой старости).
О схемах и сроках вакцинации АДСМ для взрослых и детей уже шла речь, но хотелось бы рассмотреть случаи, когда человека раньше не прививали (или были утеряны какие-либо данные об этом). Тогда процесс начинается заново, но несколько иначе.
Сначала вводят две вакцины от столбняка с дифтерией (общим интервалом не более месяца). И лишь спустя 6-9 месяцев начинается общая ревакцинация для взрослых.
Планы иммунизации
Коревая вакцина вводится согласно Национальному календарю вакцинации, который регламентируется на законодательном уровне. Против кори назначается прививка только здоровому ребенку, ранее не болевшему инфекционной болезнью, в возрасте 12-18 месяцев. В таком случае необходима ревакцинация в шесть лет. Врач может принять решение о необходимости повторной иммунизации привитого ребенка, если в его крови не определяются противокоревые антитела.
Прививка от кори позволяет создать иммунитет на долгие 20 лет. Повторно вакцину следует ввести до 35 лет, что даст возможность предупредить эпидемические процессы и снизить уровень распространенности кори среди населения. Если взрослый пациент не был иммунизирован в детстве, тогда ему показана двукратная вакцинация с интервалом между уколами вакцины около полугода.
Малышам, рожденным от непривитых матерей с серонегативной реакцией к коревому вирусу, вакцину вводят дважды:
- первый раз прививку ставят в восьмимесячном возрасте;
- второй раз в 1,5 года.
В шесть лет таким пациентам показано проведение ревакцинации вакциной коревой культуральной, содержащей живые микроорганизмы (вакцина ЖКВ).
Профилактическая прививка в экстренном порядке проводится только контактным лицам в течение трех дней со дня контакта с инфицированным пациентом. Детям до 12 лет дополнительно назначается инъекция человеческого иммуноглобулина, позволяющего предупредить заражение.
Действия до и после вакцинации
Перед прививкой всем пациентам с повышенным риском развития аллергической реакции врачи всегда советуют за три-четыре дня до процедуры прием антигистаминных препаратов. Это связано с относительной аллергенностью вакцины, так как в ее состав входят антибиотики из группы аминогликозидов и белки перепелиных яиц.
В день применения вакцинного препарата маленькому пациенту проводят осмотр для исключения противопоказаний к вакцинации и измеряют общую температуру. В отдельных случаях врач может настоять на проведении лабораторной диагностики на предмет определения симптомов скрытого воспаления. Дополнительно изучается анамнез ребенка. Педиатру необходимо исключить момент развития специфических реакций на фоне предыдущих вакцинных инъекций и выяснить о вероятных контактах в течение месяца с людьми, инфицированные любым инфекционным процессом.
После введения иммунного раствора необходимо еще некоторое время провести в помещении поликлиники и покинуть ее не ранее, чем через 30 минут с момента вакцинации. Согласно инструкции по применению, место прививки нельзя мочить, расчесывать или прикрывать тесной одеждой из синтетических тканей. Это увеличивает риски появления воспаления постинъекционной ранки. В случае развития местной реакции нужно немедленно обратиться к врачу.
На развитие последствий указывает несколько патологических проявлений:
- повышение температуры свыше 38,0 С;
- появление зудящей сыпи на коже;
- учащение сердцебиения;
- нарушение дыхания.
При незначительном подъеме температурных показателей ребенку нужно дать жаропонижающее средство. За несколько дней до прививки в пищевой рацион малыша не следует вводить новые продукты, на которые его организм может отреагировать аллергической реакцией.
Какие симптомы должны вызвать тревогу после прививки
Серьезные осложнения после инъекции развиваются достаточно редко – обычно они наблюдаются у людей с пониженным иммунитетом или положительным ВИЧ-статусом. Чаще всего это аномальные реакции со стороны кожных покровов, но в единичных случаях могут возникать патологии, которые угрожают здоровью или даже жизни человека.
-
Язва в месте введения препарата. При индивидуальной чувствительности к вакцине БЦЖ в месте укола может возникнуть язва, сопровождающаяся сильным зудом.
Если она имеет менее 1 см в диаметре, беспокоиться, скорее всего, не о чем, но больному рекомендуется консультация инфекциониста.
-
Холодный абсцесс. Причина – нарушение техники введения вакцины (вводить препарат можно исключительно внутрикожно, а не подкожно). Осложнение развивается примерно через 1–1,5 месяца после прививки и имеет вид опухоли с жидким содержимым внутри.
Дискомфорта он, как правило, не доставляет, но иногда у больных могут увеличиваться лимфоузлы и появляться язвы на коже. Чаще всего холодные абсцессы вскрываются самостоятельно через 2–3 года, но иногда требуется хирургическое вмешательство (абсцесс вскрывается и дренируется, после чего рану зашивают).
- Лимфаденит. Индивидуальная реакция организма на введение патогенных микроорганизмов, которая характеризуется увеличением лимфоузлов, подключичных или надключичных. Больному требуется консультация инфекциониста и специфическая терапия.
- Остеомиелит. Опасное заболевание, развивающееся через несколько месяцев или лет (в среднем через год) после инъекции. Сначала наблюдается отек тканей, прилегающих к месту введения вакцины, после чего в патологический процесс вовлекаются суставы рук, далее – нижние конечности, ребра и ключицы. Сильного дискомфорта больной не испытывает – возможно небольшое повышение температуры и скованность в суставах.
- Келлоидные рубцы. Развиваются после неправильного введения вакцины. Келлоидные рубцы начинают формироваться через год после введения вакцины, и по своему внешнему виду не отличаются от ожоговых рубцов. Наиболее опасными считаются растущие рубцы – они выглядят как ярко-багровые образования, нередко сопровождающиеся зудом и болью. Терапия направлена на торможение или полное прекращение роста рубца.
- БЦЖ-инфекция. Развивается исключительно у людей с пониженным иммунитетом, и проявляется воспалением вокруг места введения препарата.
Наиболее опасными осложнениями после БЦЖ являются остеомиелиты и БЦЖ-инфекция – они могут привести к инвалидности и даже летальному исходу, поэтому при первых симптомах данных заболеваний следует как можно быстрее обратиться к врачу. Следует отметить, что такие осложнения возникают в 1 случае из 100 тыс., поэтому противотуберкулезная вакцинация считается относительно безопасной для здоровья процедурой.
Внимание! Любое осложнение после инъекции БЦЖ должно быть задокументировано в медицинской карте ребенка и обязательно учитываться при ревакцинации
Как отличить нормальную реакцию от патологии
Реакция организма на введение вакцины БЦЖ является признаком того, что организм правильно «встречает» возбудителей туберкулеза и учится бороться с ними. Но так как любая вакцина может вызывать побочные эффекты, после введения препарата БЦЖ следует внимательно наблюдать за состоянием человека, особенно если речь идет о грудных детях.
Папула, образовавшаяся на месте укола, должна быть небольшой (до 1 см в диаметре), а ткани вокруг нее – выглядеть здоровыми, без признаков воспаления или изъязвления.
Цвет кожных покровов в норме белый, розовый или красноватый – ярко-красный или коричневый говорит о развитии осложнений или побочных эффектов.
Кроме того, консультация специалиста необходима в тех случаях, когда папула не заживает дольше 3–5 месяцев.
Лихорадка, которая может наблюдаться после инъекции, продолжается не более 3 дней и не сопровождается какими-либо дополнительными симптомами (понос, кашель, болевые ощущения) – в ином случае повышение температуры говорит об инфекционном заболевании.
На сегодняшний день вакцинация БЦЖ считается оптимальным и наиболее безопасным способом защиты населения от туберкулеза. В редких случаях препарат способен вызывать побочные реакции организма, но строгое наблюдение за состоянием и правильным уход за местом инъекции значительно снижает риск развития серьезных осложнений.
Я взрослый и у меня есть данные о моих детских прививках
Это идеальный вариант. Вам нужно просто сверить данные из вашего прививочного сертификата с тем, что должно быть по возрасту. А также вспомнить, не болели ли вы чем-то из вакциноуправляемых инфекций.
Какие могут быть отклонения?
-
Вы можете быть привиты от кори, краснухи и паротита только однократно. Двукратная вакцинация от кори появилась в национальном календаре только в 1996—1998 годах. В этот же период началась вакцинация от краснухи, но поголовную вакцинацию начали только в 2001 году. Так что если вы ей не болели, то вполне можете не иметь иммунитета.
-
Очень многие взрослые вообще не привиты от гепатита В, хотя риск заразиться этой инфекцией есть у всех слоев населения, вне зависимости от благосостояния. Это тоже сравнительно новая для нашей страны прививка, которая должна быть у всех.
-
Курс вакцинации любой из вакцин мог быть не закончен по разным причинам. Неплохо будет узнать эту причину и при отсутствии противопоказаний в настоящий момент закончить вакцинацию. При незавершенном курсе защита может быть неполной.
Пара слов о туберкулезе
Большинство взрослых в России привиты от туберкулеза 1 или 2 раза. В память об этом событии на левом плече у вас сохранились шрамы.
Во взрослом состоянии вакцинацию/ревакцинацию против туберкулеза не проводят. Даже если вы не были привиты в детстве. Только в исключительных случаях, например, если вы соберетесь работать в Красном Кресте в тесном контакте с больными туберкулезом. Для профилактики туберкулеза во взрослом состоянии необходимо регулярно (один раз в год) проходить флюорографическое исследование легких (ФЛГ). Не потому что требуют на работе, а потому что это ваше здоровье.